Скелетотопия спинномозговых нервов по отношению к позвоночному столбу
Спинной мозг функционально подразделяется на 31 сегмент: 8 шейных, 12 грудных, 5 поясничных, 5 крестцовых и 1 копчиковый.
Размеры сегментов меньше позвонков, поэтому нижняя граница спинного мозга только достигает II поясничного позвонка.
Аксоны клеток передних рогов спинного мозга формируют передние корешки, которые выходят из мозга в передней латеральной борозде. Аксоны нервных клеток спинальных ганглиев образуют задние корешки и входят в спинной мозг в задней латеральной борозде.
Скелетотопия спинальных сегментов, ганглиев и спинномозговых нервов.
I, II и III сегменты спинного мозга соответствуют шейным позвонкам. IV, V и VI сегменты занимают промежуточное положение в отношении позвонков. VIII шейный и четыре верхних грудных сегмента лежат на один позвонок выше. V - VIII грудные сегменты – на два позвонка выше, IX -XII грудные сегменты - на три позвонка выше. Поясничные сегменты - X, XI, XII позвонки. Крестцовые сегменты - XII грудной и I поясничный.
Спинальные узлы располагаются в перидуральном пространстве на уровне межпозвонковых отверстий.
Спинномозговые нервы представляют собой объединение нервных волокон передних и задних корешков латерально от спинальных ганглиев, перед входом в межпозвонковое отверстие.
Взаимоотношение между оболочками спинного мозга и окружающими их тканями представлено на рисунке 2.

Рис. 2. Оболочки спинного мозга.
Твердая мозговая оболочка (dura mater). Оболочка имеет выраженный фиброзный характер строения. В отличие от головного мозга в ней четко различаются два листка: наружный и внутренний.
Наружный листок полностью соответствует плоскости позвоночного канала, плотно прилегает к его стенкам и тесно связан с надкостницей позвонков и связочным аппаратом позвоночного столба.
Внутренний листок (собственно твердая мозговая оболочка) простирается от большого затылочного отверстия до нижнего края II крестцового позвонка. По бокам позвоночного канала твердая мозговая оболочка дает отростки, составляющие влагалища для спинномозговых нервов, выходящих из канала через межпозвонковые отверстия. Между наружным и внутренним листками твердой мозговой оболочки находится эпидуральное пространство (cavum epidurale), которое может обозначаться как перидуральное. Наибольшие размеры эпидурального пространства определяются в пределах от III до V поясничных позвонков.
Паутинная оболочка (tunica arachnoidea) образована рыхлой неоформленной волокнистой соединительной тканью с ограниченным количеством волоконного компонента, расположенного в оболочке неравномерно. Она располагается под твердой мозговой оболочкой и не связана с последней.
Пространство между твердой и паутинной оболочками обозначается как субдуральное (cavum subdurale).
Мягкая мозговая оболочка (pia mater) формируется типичной рыхлой неоформленной волокнистой соединительной и поэтому способна содержать в своем составе кровеносные и лимфатические сосуды. Оболочка тесно прилежит к поверхности спинного мозга и повторяет контуры его рельефа.
Между мягкой и паутинной оболочками имеются многочисленные пучки соединительной ткани. Они наиболее хорошо развиты по бокам, между передними и задними корешками спинного мозга. В этих местах пучки образуют зубовидные связки (lig. denticulata), отдельные отроги которых достигают глубокого листка твердой мозговой оболочки. Зубовидные связки занимают фронтальное положение и определяются на протяжении всего дурального мешка вплоть до поясничного отдела и, таким образом, делят субарахноидальное пространство на две камеры: переднюю и заднюю.
Щелевидное пространство между мягкой и паутинной оболочками обозначается как субарахноидальное (cavum subarachnoidale). Это пространство спинного мозга непосредственно переходит в такое же пространство головного мозга с его цистернами. Самая большая цистерна (cisterna cerebellomedullaris) сообщается одновременно не только с полостью IV желудочка, но и с полостью центрального канала спинного мозга.
3. ТОПОГРАФИЧЕСКАЯ АНАТОМИЯ ГРУДНОГО ЛИМФАТИЧЕСКОГО ПРОТОКА.
Общая характеристика.
Грудной проток представляет собой тонкостенный длинный лимфатический ствол с эластическими, легко растяжимыми и активно сокращающимися стенками.
Он является основным коллектором, собирающим лимфу от нижних конечностей, живота обеих половин груди ниже ворот легкого, верхних отделов груди слева, левой верхней конечности, левой половины головы и шеи.
Продвижение лимфы по грудному протоку осуществляется энергией лимфообразования в органах, повышением внутрибрюшного давления, дыхательными движениями грудной клетки, пульсацией сердца и аорты и перистальтикой самого протока. На всем протяжении проток имеет многочисленные клапаны, которые есть и в протоках, впадающих в грудной.
Грудной лимфатический проток взрослого человека имеет форму длинной тонкой слегка изогнутой трубки. Длина грудного протока колеблется в пределах 30-41 см, что зависит от соответствующего размера отдела позвоночного столба.
В соответствии с расположением различают три отдела грудного протока:
Топография протока.
Грудной лимфатический проток начальной своей частью располагается в забрюшинной клетчатке верхней части полости живота. Ввиду значительной длины протока, расположенного в нескольких областях тела человека, целесообразно рассматривать его топографию по отделам.
Забрюшинный отдел.
Грудной лимфатический проток начальной своей частью расположен в забрюшинной клетчатке верхнего отдела полости живота. Только у 47% людей имеется более или менее выраженное начало протока в виде расширения - цистерна. Проток формируется в результате слияния правого и левого поясничных протоков, несущих лимфу снизу вдоль позвоночного столба.
Положение цистерны вариативно. У людей брахиоморфного телосложения она расположена ниже, а у людей долихоморфного типа телосложения - ниже. По среднеарифметическим данным, вычисленным методом вариационной статистики, начало грудного протока локализуется на уровне верхней трети I поясничного позвонка, несколько правее средней линии.
Кзади от протока и цистерны лежит внутрибрюшная фасция, покрывающая тела позвонков и ножки диафрагмы. Слева от протока, соприкасаясь с ним по средней линии или правее ее, расположена брюшная аорта. Справа от брюшной части протока по наружному краю правой медиальной ножки диафрагмы лежит непарная вена. Кпереди возможно расположение одного или нескольких кишечных стволов.
Грудной лимфатический проток из забрюшинного пространства проникает в грудную полость через аортальной отверстие в диафрагме, располагаясь сзади и справа от последней.
Грудной отдел.
Грудной отдел протока по топографическим параметрам расположен неоднозначно. Можно выделить три отдела:
I отдел –XII грудной – VII грудной позвонок.
II отдел – VII грудной – III грудной позвонок позвонок.
III отдел – III грудной- I грудной и VII шейный позвонки.
После прохождения протока через аортальное отверстие диафрагмы он до уровня середины VII грудного позвонка располагается по передне - правой поверхности тел позвонков. Спереди и слева расположена аорта; сзади и справа – непарная вена; сзади - внутригрудная фасция, межреберные артерии и венозные анастомозы между непарной и полунепарной венами.
Начиная от уровня VII грудного позвонка проток отклоняется влево и пересекает аорту по задней ее поверхности снизу вверх и справа налево. От уровня III грудного позвонка проток лежит на левой боковой поверхности тел позвонков.
Кпереди от протока, почти на всем протяжении его грудной части, лежит пищевод, лишь в нижней части, где пищевод уклоняется вперед и влево, проток прилежит к задней поверхности перикарда.
Шейная часть грудного протока характеризуется особенно большой индивидуальной изменчивостью.
По выходе из грудной клетки через верхнее ее отверстие грудной проток образует дугу, верхняя точка которой может располагаться на разных уровнях, а именно от верхнего края I грудного позвонка до V шейного. Эта дуга, огибая купол плевры и подключичную артерию сверху в направлении сзади вперед и кнаружи, достигает левого венозного угла, в области которого проток обычно расширяется и впадает в одну из вен- внутреннюю яремную или подключичную.
Скелетотопически у взрослых вершина дуги расположена на уровне верхнего края VII шейного позвонка.
У детей эта точка расположена выше - на уровне VI позвонка.
а) Общая характеристика. Спинной мозг занимает верхние 2/3 позвоночного канала. Тридцать одна пара спинномозговых нервов выходит из спинного мозга в составе передних (вентральных) и задних (дорсальных) спинномозговых корешков. Спинной мозг формирует шейное и поясничное утолщения — скопления нейронов, обеспечивающих иннервацию верхних и нижних конечностей.
Спинной мозг взрослых людей, как правило, оканчивается на уровне первого поясничного позвонка, в связи с чем крестцовые корешки опускаются вертикально для выхода через соответствующее межпозвоночное отверстие, образуя так называемый конский хвост.
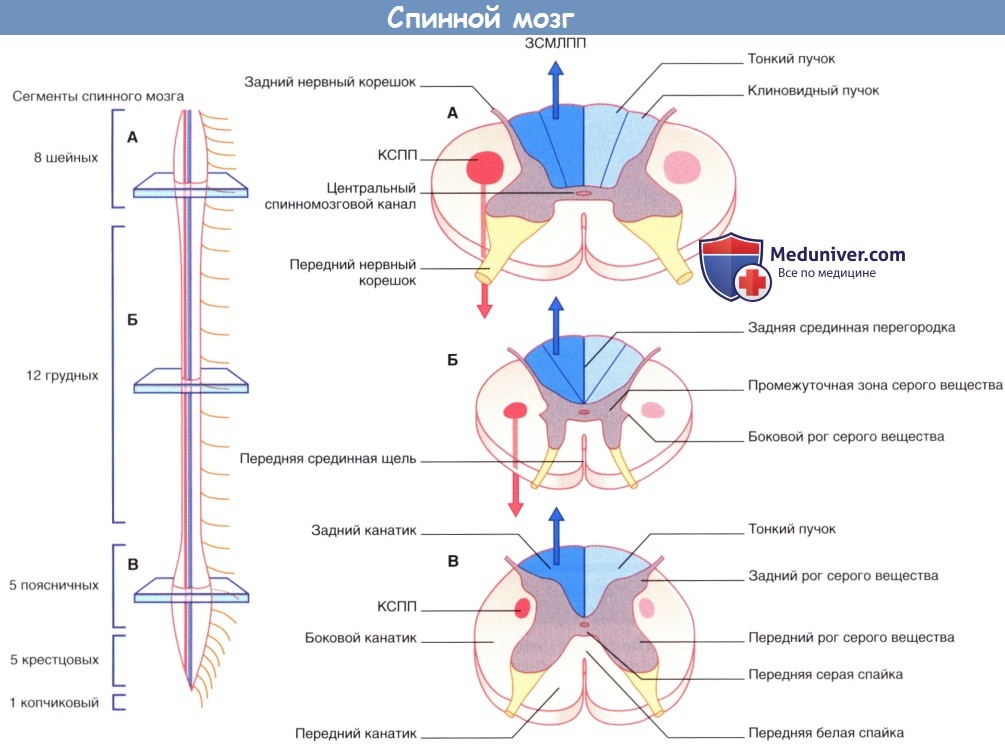
Спинной мозг.
В левой части рисунка: спинной мозг и спинномозговые нервы (вид спереди).
В правой части рисунка: (А) срез спинного мозга на уровне шейного утолщения, (Б) срез грудной части спинного мозга, (В) срез спинного мозга на уровне поясничного утолщения.
На изображениях срезов отмечены места прохождения основных двигательных и чувствительных проводящих путей белого вещества спинного мозга—корково-спинномозгового проводящего пути (КСПП) и заднестолбового медиального лемнискового проводящего пути (ЗСМЛПП).
б) Внутреннее строение. Спинной мозг на поперечном срезе представлен напоминающим бабочку скоплением серого вещества, с каждой стороны окруженным тремя канатиками (столбами) белого вещества. Передние канатика располагаются в промежутке между передней срединной щелью и выходящими из передних рогов передними корешками спинномозговых нервов; боковые канатики ограничены передними и задними корешками; задние канатики находятся между задней срединной щелью и задними корешками спинного мозга.
Серое вещество спинного мозга представлено центральным серым веществом, окружающим центральный спинномозговой канал, а также парными передними (вентральными) и задними (дорсальными) рогами спинного мозга. На участке спинного мозга от первого грудного до второго или третьего поясничного позвонков выделяют еще и боковые рога (латеральный промежуточный столб спинного мозга).
Задние корешки входят в задний рог, а передние корешки начинаются от переднего рога спинного мозга.
Аксоны нейронов переходят на противоположную сторону в составе передней белой и передней серой спаек, расположенных глубже передней срединной щели.
В боковом канатике спинного мозга корково-спинномозговой проводящий путь направляется к нейронам переднего рога спинного мозга, обеспечивающим иннервацию скелетных мышц. Обратите внимание: в отдельной статье будет указано, что от главного нервного пучка отделяется и направляется вниз в составе переднего канатика малый передний корково-спинномозговой проводящий путь. Соответственно, правильно называть описанный здесь проводящий путь боковым корково-спинномозговым.
Заднестолбовой медиальный лемнисковый проводящий путь на уровне спинного мозга представлен тонким и клиновидным пучками, состоящими из центральных отростков периферических чувствительных нейронов, иннервирующих мышцы, суставы и кожу. Отростки нейронов, проводящих импульсы от нижней половины тела, формируют тонкий пучок, а отростки нейронов верхней половины тела — клиновидный пучок.
в) Резюме. Спинной мозг занимает 2/3 спинномозгового канала; на уровне первого поясничного позвонка от спинного мозга отходят крестцовые спинномозговые корешки. Всего от спинного мозга отходит 31 пара спинномозговых нервов. Наибольшее количество серого вещества располагается на уровне прикрепления плечевого и пояснично-крестцового сплетений. Спинной мозг представлен передними и задними рогами на всем протяжении, а боковыми рогами —только на участке между первым грудным и вторым или третьим поясничными позвонками.
Белое вещество формируют передние, боковые и задние канатики. Аксоны нейронов пересекают срединную линию в составе серой и белой комиссур спинного мозга. В основном проприоспинальные проводящие пути располагаются в глубине спинного мозга, двигательные проводящие пути занимают промежуточное положение, а чувствительные пути проходят ближе к поверхности спинного мозга.
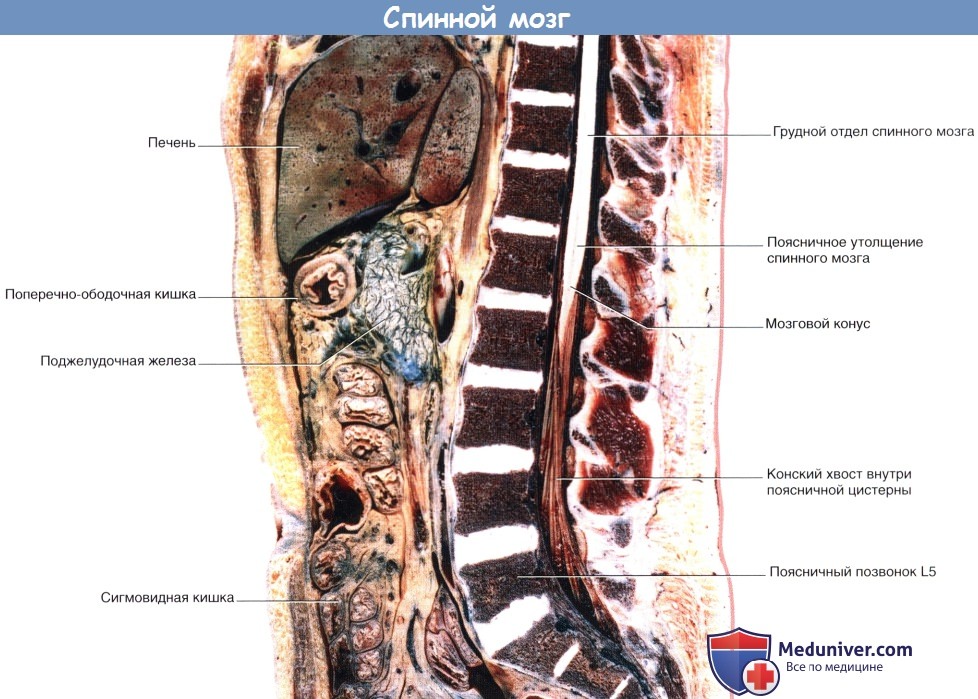
Сагиттальный срез препарата туловища по срединной линии, демонстрирующий расположение спинного мозга и конского хвоста относительно прилежащих органов.
Следует иметь в виду, что в состав конского хвоста входят не только двигательные и чувствительные корешки нервов пояснично-крестцового сплетения, иннервирующих нижние конечности, но и двигательные нервные волокна вегетативной нервной системы, обеспечивающие иннервацию гладкой мускулатуры нижней части кишечника (сигмовидной и прямой кишки), а также мочевого пузыря, матки и пещеристого тела. 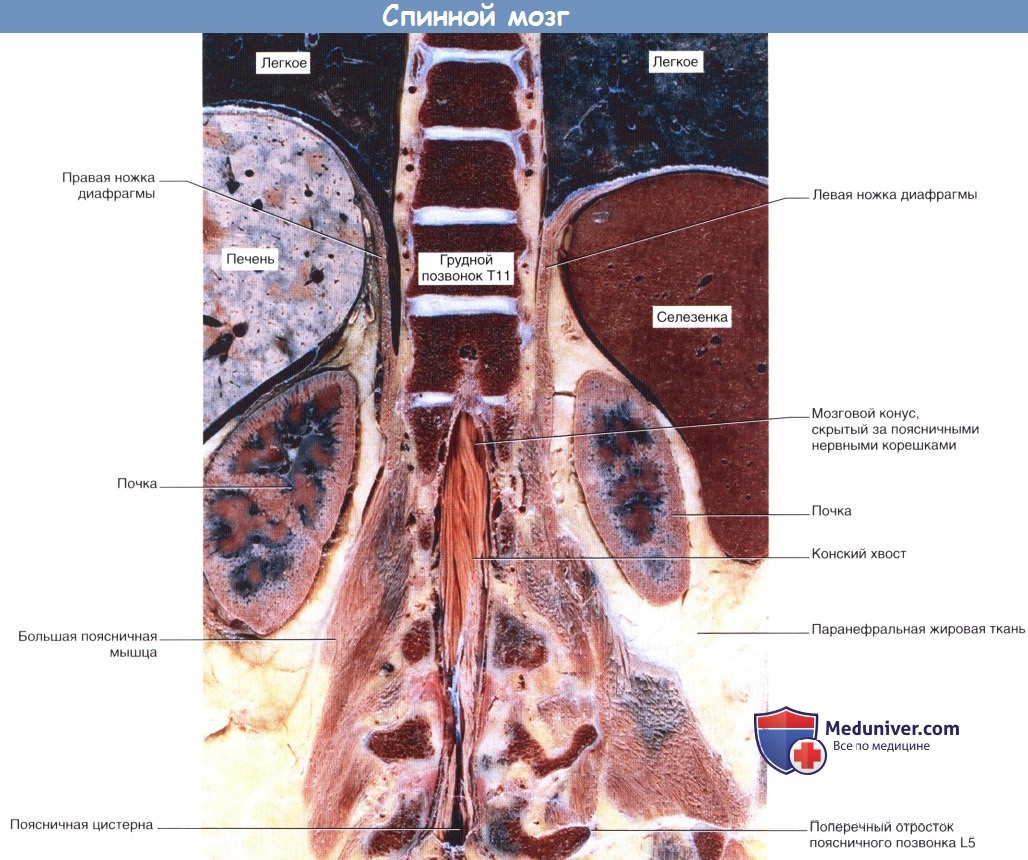
Уникальный снимок коронарного сечения препарата туловища, подтверждающий высокий уровень начала конского хвоста (вид спереди).
С клинической точки зрения эта фотография служит напоминанием опасности повреждения соматических (особенно седалищного) и парасимпатических нервов (особенно иннервирующих мочевой пузырь и прямую кишку) при раздавленных переломах поясничных позвонков.
- Вернуться в оглавление раздела "Неврология."
Редактор: Искандер Милевски. Дата публикации: 9.11.2018
Шпаргалка по Сестринскому делу от "GABIYA"
Спинной мозг находится в позвоночном канале. Он имеет форму толстостенной трубки. Его длина 40–45 см, наибольший поперечный диаметр равняется 12 мм, масса – около 35 г. Вверху, на уровне дуги первого шейного позвонка, спинной мозг продолжается в продолговатый мозг. Внизу, на уровне I поясничного позвонка у мужчин и II поясничного позвонка у женщин, спинной мозг заканчивается мозговым конусом. От верхушки мозгового конуса тянется терминальная нить, которая фиксируется к надкостнице тела II копчикового позвонка.
На его передней поверхности в срединной плоскости имеется глубокая передняя срединная щель. На задней поверхности посередине находится задняя срединная борозда. На боковой поверхности каждой стороны различают переднюю латеральную борозду и заднюю латеральную борозду.
В области указанных борозд расположены передние и задние корешки спинномозговых нервов. На заднем корешке имеется утолщение, представляющее собой чувствительный узел спинномозгового нерва (спинномозговой узел). Передний и задний корешки соответствующей стороны, расположенные на одном уровне в горизонтальной плоскости, сближаются друг с другом в области межпозвоночного отверстия. Из этих корешков формируется 31 пара спинномозговых нервов.
Участок спинного мозга, соответствующий четырем корешкам спинномозговых нервов или паре спинномозговых нервов, расположенных на одном уровне в горизонтальной плоскости, называют сегментом спинного мозга.
Спинной мозг не является прямолинейным. У взрослого человека он имеет изгибы в сагиттальной плоскости, обусловленные шейным лордозом и грудным кифозом позвоночного столба. На протяжении спинного мозга имеются два утолщения, соответствующие сегментам, обеспечивающим иннервацию верхних и нижних конечностей. Шейное утолщение располагается на протяжении от пятого шейного до первого грудного сегментов, а пояснично-крестцовое утолщение – на протяжении от двенадцатого грудного до третьего крестцового сегментов. На уровне верхнего края I поясничного позвонка последнее переходит непосредственно в мозговой конус.
Сегменты спинного мозга обеспечивают сегментарную иннервацию определенного участка туловища и конечностей.
В сером веществе сверху вниз проходит узкий центральный канал. Вверху канал сообщается с четвертым желудочком головного мозга. Нижний конец канала расширяется и слепо заканчивается терминальным желудочком (желудочек Краузе). У взрослого человека местами центральный канал зарастает, его незаросшие участки содержат спинномозговую жидкость. Стенки канала выстланы эпендимоцитами.
Серое вещество спинного мозга образовано телами нейронов.
В передних рогах (столбах) расположены тела наиболее крупных нейронов спинного мозга. Они образуют пять ядер (скоплений). Эти ядра являются моторными (двигательными) центрами спинного мозга. Аксоны этих клеток составляют основную массу волокон передних корешков спинномозговых нервов. В составе спинномозговых нервов они идут на периферию и образуют моторные (двигательные) окончания в мышцах туловища, конечностей и в диафрагме (мышечной пластине, разделяющей грудную и брюшную полости и играющей главную роль при вдохе).
Серое вещество задних рогов (столбов) неоднородно. В составе задних рогов помимо нейроглии имеется большое количество вставочных нейронов, с которыми контактируют часть аксонов, идущих от чувствительных нейронов в составе задних корешков. Они представляют собой мелкие мультиполярные, так называемые ассоциативные и комиссуральные клетки. Ассоциативные нейроны имеют аксоны, которые заканчиваются на разных уровнях в пределах серого вещества своей половины спинного мозга. Аксоны комиссуральных нейронов заканчиваются на противоположной стороне спинного мозга. Отростки нервных клеток заднего рога осуществляют связь с нейронами выше- и нижележащих соседних сегментов спинного мозга. Отростки этих нейронов заканчиваются также на нейронах, расположенных в передних рогах своего сегмента.
В середине заднего рога имеется так называемое собственное ядро. Оно образовано телами вставочных нейронов. Аксоны этих нервных клеток переходят в боковой канатик белого вещества (см. ниже) своей и противоположной половины спинного мозга и участвуют в формировании проводящих путей спинного мозга (переднего спинно-мозжечкового и спинно-таламического путей).
В основании заднего рога спинного мозга находится грудное ядро (столб Кларка). Оно состоит из крупных вставочных нейронов (клеток Штиллинга) с хорошо развитыми, сильно разветвленными дендритами. Аксоны клеток этого ядра входят в боковой канатик белого вещества своей стороны спинного мозга и также образуют проводящие пути (задний спинно-мозжечковый путь).
В боковых рогах спинного мозга находятся центры вегетативной нервной системы.
Серое вещество спинного мозга, задние и передние корешки спинномозговых нервов, собственные пучки белого вещества образует сегментарный аппарат спинного мозга. Он обеспечивает рефлекторную (сегментарную) функцию спинного мозга.
На поперечных разрезах спинного мозга видно, что он образован серым и белым веществом. Серое вещество занимает центральную часть и имеет форму бабочки с расправленными крыльями (там, где есть боковые рога спинного мозга) или буквы Н (там, где их нет). Белое вещество располагается вокруг серого, по периферии спинного мозга.
Соотношение серого и белого вещества в разных частях спинного мозга различно. В шейной части, особенно на уровне шейного утолщения, серого вещества значительно больше, чем в средних отделах грудной части, где количество белого вещества намного превышает массу серого. Отмечается преобладание серого вещества над белым в области поясничного утолщения. В вещества намного превышает массу серого. расположения, начиная с ни области мозгового конуса почти вся поверхность поперечного среза выполнена серым веществом, и только по периферии располагается узкий слой белого вещества.
В сером веществе спинного мозга имеется центральный канал, canalis centralis. Он является эмбриональным остатком полости нервной трубки и содержит ликвор. Верхний конец канала сообщается с IV желудочком головного мозга, а нижний, несколько расширяясь, образует слепо заканчивающийся терминальный желудочек, ventriculus terminalis. Стенки центрального канала выстланы эпендимой. У взрослого человека центральный канал в различных отделах спинного мозга, а иногда и на всем протяжении зарастает.
Серое вещество, substantia grisea, состоит главным образом из тел нервных клеток и их отростков, не имеющих миелиновой оболочки.
В сером веществе спинного мозга различают две симметричные боковые части, расположенные в обеих половинах спинного мозга, и поперечную часть, соединяющую их в виде узкого мостика.
Каждая из боковых частей серого вещества образует три выступа: более утолщенный передний, более узкий задний и между ними небольшой боковой выступ, который выражен не на всех уровнях спинного мозга.
Данные выступы на протяжении всей длины спинного мозга образуют так называемые серые столбы, columnae griseae. Каждый из них на поперечном разрезе получает название рога, cornu. Таким образом, на продольном разрезе спинного мозга различают передний столб, columna ventralis, на поперечном разрезе – передний рог, cornu ventrale, задний столб, columna dorsalis, и соответственно задний рог, cornu dorsale, боковой столб, columna lateralis, и боковой рог, cornu laterale. Боковой столб, он же боковой рог присутствует только на уровне нижнего шейного, всех грудных и двух верхних поясничных сегментов спинного мозга. В других отделах (выше VIII шейного и ниже II поясничного сегментов) боковые столбы отсутствуют.
Передний рог (передний столб) значительно шире, но короче заднего и не доходит до периферии спинного мозга, в то время как задний, более узкий и длинный, достигает наружной поверхности мозга.
В переднем столбе (роге) располагаются крупные нервные корешковые клетки – двигательные нейроны (мотонейроны). Они иннервируют скелетную мускулатуру. При этом, чем дистальнее расположены иннервируемые мышцы, тем латеральнее лежат иннервирующие их клетки. Поэтому все мотонейроны делятся на две группы: латеральную и медиальную. Медиальная группа нейронов иннервирует аутохтонные мышцы спины, а латеральная – остальные мышцы туловища и мышцы конечностей. Аксоны этих нейронов участвуют в образовании передних корешков спинномозговых нервов.
Эти нервные клетки образуют скопления – ядра, или центры спинного мозга, имеющие свою постоянную топографию.
1. Переднелатеральное ядро, nucleus ventrolateralis.
2. Переднемедиальное ядро, nucleus ventromedialis.
3. Заднелатеральное ядро, nucleus dorsolateralis.
4. Зазаднелатеральное ядро, nucleus retrodorsolateralis.
5. Заднемедиальное ядро, nucleus dorsomedialis.
6. Центральное ядро, nucleus centralis.
7. Ядро добавочного нерва, nucleus nervi accessorii.
8. Ядро диафрагмального нерва, nucleus nervi phrenici.
9. Поясничное дорсальное ядро, nucleus lumbodorsalis.
В заднем столбе (роге) можно различить верхушку заднего рога, apex cornus dorsalis, головку заднего рога, caput cornus dorsalis, которая переходит в шейку заднего рога, cervix cornus dorsalis, а та в свою очередь — в наиболее широкую часть заднего рога, именуемую основанием, basis cornus dorsalis.
Клетки всех ядер задних рогов серого вещества – это, как правило, вставочные (кондукторные) нейроны (переключатели нервных импульсов).
В заднем столбе различают собственное ядро заднего рога, nucleus proprius cornus dorsalis, расположенное в центральной его части и занимающее почти всю его площадь, и распространяющееся на всем его протяжении.
В белом веществе, непосредственно примыкающем к верхушке заднего рога, выделяют пограничную зону. Кпереди от последней в сером веществе расположена губчатая зона, zona spongiosa, которая получила свое название в связи с наличием в этом отделе крупнопетлистой глиальной сети, содержащей нервные клетки. Еще кпереди от губчатой зоны выделяется студенистое вещество, substantia gelatinosa, состоящее из мелких нервных клеток. Отростки нервных клеток этих трех зон и собственного ядра осуществляют связь заднего рога с передним на уровне, как своего сегмента, так и на уровне смежных выше и ниже лежащих сегментов. Как правило, они заканчиваются синапсами на нейронах, расположенных в передних рогах своего сегмента, а также выше и ниже лежащих сегментов. Направляясь от задних рогов к передним, отростки этих клеток располагаются по периферии серого вещества, образуя вокруг него узкую каемку белого вещества. Эта каемка делится на три части, которые называются собственными пучками: передний, латеральный и задний собственные пучки, fasciculi proprii ventrales, laterales et dorsales.
Боковой рог (столб) содержит следующие ядра.
1. Грудное ядро (ядро Кларка), nucleus thoracicus. Располагается в медиальной части основания заднего рога, поэтому некоторые авторы относят его к ядрам заднего рога. Наибольший диаметр это ядро имеет на уровне от XI грудного до I поясничного сегмента.
2. Центральное промежуточное вещество, substantia intermedia centralis, расположено в центральном отделе бокового рога, почти достигая центрального канала.
3. Латеральное промежуточное вещество, substantia intermedia lateralis. Аксоны клеток, образующих это ядро проходят через передний рог транзитом и выходят из спинного мозга в составе передних корешков (несут вегетативные нервные волокна). нядро Кларка)к ядрам заднего рога.о рога, поэтому некоторыми авторами огом.
3.ами. ространяющееся на всем его протяжении. ащих се
4. Крестцовые парасимпатические ядра, nuclei parasympathici sacrales.
5. В нижних шейных и верхних грудных сегментах спинного мозга серое вещество в виде отростков проникает в белое вещество, образуя сетевидную структуру – ретикулярную формацию спинного мозга, в петлях которой располагается белое вещество.
Серое вещество спинного мозга вместе с задними и передними корешками спинальных нервов и собственными пучками белого вещества, окаймляющими серое вещество, образует собственный, или сегментарный аппарат спинного мозга. Так как собственный сегментарный аппарат спинного мозга возник тогда, когда еще не было головного мозга, то основное назначение его – осуществление врожденных реакций (безусловных рефлексов), которые в процессе эволюции возникли раньше.
Этот сайт использует Akismet для борьбы со спамом. Узнайте как обрабатываются ваши данные комментариев.
Значение нервной системы.
Понятие нейрона, виды нейронов.
Серое и белое вещество мозга.
Центральная нервная система.
Спинной мозг, строение, топография.
Важнейшими функциями нервной системы в организме человека являются управление деятельностью целостного организма и координирование процессов, протекающих в организме в зависимости от состояния внешней и внутренней среды.
Деятельность нервной системы носит рефлекторный характер. Рефлекс – это ответная реакция организма на то или иное раздражение, в которой у человека принимает участие центральная нервная система (ЦНС).
Структурно-функциональной единицей нервной системы является нервная клетка с отходящими от нее отростками, или нейрон.
Нейроны образуют цепочки, или рефлекторные дуги, которые способны передавать возбуждение от точки восприятия раздражения в ЦНС и далее к рабочему органу. Передача нервного импульса от одного нейрона к другому происходит с помощью синапсов, или контактов.
В нервной цепочке различают три типа нейронов: 1) чувствительный, рецепторный, или афферентный, нейрон; 2) вставочный, или ассоциативный, нейрон; 3) двигательный, эфферентный, нейрон.
Простейшая рефлекторная дуга представлена двумя нейронами – чувствительным и двигательным.
Первый нейрон – это ложноуниполярная нервная клетка, которая расположена в спинномозговом узле. Периферический отросток этой клетки следует в составе спинномозговых нервов и их ветвей и заканчивается рецептором, воспринимающим внешнее и внутреннее раздражение. Это раздражение трансформируется рецептором в нервный импульс, который достигает тела нервной клетки, а затем по центростремительному отростку направляется в спинной мозг. В сером веществе спинного мозга этот отросток чувствительной клетки образует соединение (синапс) с телом второго нейрона (эфферентного или двигательного). В синапсе происходит передача нервного возбуждения на эфферентный нейрон, отросток которого выходит из спинного мозга в составе передних (двигательных) корешков и по центробежному нервному волокну направляется к рабочему органу, вызывая сокращение мышцы, усиление или торможение секреции желез.
Как правило, рефлекторная дуга состоит не из двух нейронов, а построена гораздо сложнее. Между рецепторным и эффекторным нейронами имеется один или несколько вставочных нейронов, замыкающих рефлекторную дугу на уровне спинного или головного мозга. Существует форма рефлекторной деятельности, обеспечивающая возможность приобретения временных связей с окружающей средой, которую называют условнорефлекторной. Местом замыкания условных рефлексов является кора головного мозга.
Нервную систему человека условно подразделяют по топографическому принципу на центральную и периферическую. К центральной нервной системе (ЦНС) относят спинной и головной мозг, которые состоят из серого и белого вещества. Серое вещество – это скопление тел нервных клеток, а белое вещество – это нервные волокна, отростки нервных клеток, имеющие миелиновую оболочку (она придает волокнам белый цвет). Нервные волокна образуют проводящие пути спинного головного мозга и связывают различные нервные центры между собой. В состав периферической нервной системы входят корешки, спинномозговые и черепные нервы, их ветви, сплетения и узлы.
Существует еще одна классификация, которая единую нервную систему подразделяет также на две основные части: 1) соматическую и 2) вегетативную (автономную). Соматическая нервная система обеспечивает главным образом иннервацию органов сомы (тела), а именно скелетных мышц, кожи, поперечнополосатых мышц некоторых органов (язык, гортань, глотка). Этот отдел нервной системы связывает организм с внешней средой при помощи органов чувств, кожной чувствительности и движения.
Вегетативная (автономная) нервная система иннервирует все внутренности, железы, в том числе и эндокринные, гладкую мускулатуру органов, кожи, сосудов. В свою очередь вегетативная нервная система делится на симпатическую и парасимпатическую части, которые имеют центральный и периферический отделы.
Спинной мозг.
Спинной мозг, medulla spinalis, выполняет две главные функции – рефлекторную и проводниковую.
По внешнему виду представляет собой продолговатый, несколько уплощенный цилиндрический тяж. Расположен в позвоночном канале, на уровне нижнего края большого затылочного отверстия переходит в головной мозг.
Нижняя граница соответствует уровню I – II поясничных позвонков. Ниже этого уровня он продолжается в тонкую терминальную (концевую) нить..
Длина спинного мозга у взрослого человека равна в среднем 43 см (у мужчин – 45 см, у женщин – 41-42 см), масса – около 34-38 г. Как и позвоночник, спинной мозг имеет шейный и грудной изгибы, а также шейное и пояснично-крестцовое утолщения. Спинной мозг подразделяется на сегменты, или невромеры. Сегмент – это участок спинного мозга с выходящими из него правым и левым передними (двигательными) корешками и проникающими в него правым и левым задними (чувствительными) корешками.
На всем протяжении с каждой стороны от спинного мозга отходит 31 пара передних и задних корешков, которые, сливаясь, образуют 31 пару правых и левых спинномозговых нервов. Каждому сегменту спинного мозга соответствует определенный участок тела, получающий иннервацию от данного сегмента. Выделяют 31 сегмент спинного мозга: 8 шейных, 12 грудных, 5 поясничных, 5 крестцовых и 1 копчиковый. Обозначают их начальными буквами латинского названия, которые указывают на часть спинного мозга, и римскими цифрами, соответствующими порядковому номеру сегмента: шейные сегменты (CI - CVIII); грудные (Th1 – ThXII); поясничные (LI – LV); крестцовые (SI – SV); копчиковые (CoI – CoV)
Совокупность передних и задних корешков нижних поясничных и крестцово-копчиковых нервов окружает терминальную нить наподобие конского хвоста.
Вдоль всей передней поверхности спинного мозга в срединной сагиттальной плоскости тянется передняя срединная щель, а вдоль задней поверхности – задняя срединная борозда. Они разделяют спинной мозг на две симметричные половины.
На передней поверхности, несколько латеральнее срединной борозды, тянутся две передние латеральные борозды, из которых выходят передние корешки. На задней поверхности имеются задние латеральные борозды – места проникновения с обеих сторон в спинной мозг задних корешков.
В спинном мозге выделяют серое и белое вещество. Серое вещество содержит нервные клетки. В нем проходит центральный канал, верхний конец которого сообщается с IV желудочком; нижний конец, несколько расширяясь, образует слепо заканчивающийся терминальный желудочек.
Серое вещество на протяжении спинного мозга образует две вертикальные колонны, расположенные справа и слева от центрального канала. В каждой колонне различают передний и задний столбы. На уровне нижнего шейного, всех грудных и двух верхних поясничных сегментов спинного мозга в сером веществе выделяют боковой столб, который отсутствует в других отделах спинного мозга.
Клетки всех ядер задних рогов серого вещества – это, как правило, вставочные, промежуточные, нейроны, отростки которых идут в белом веществе спинного мозга к головному мозгу.
Промежуточная зона, расположенная между передним и задним рогами, представлена боковым рогом. В последнем находятся центры симпатической части вегетативной нервной системы.
Белое вещество спинного мозга расположено по периферии серого вещества. Борозды спинного мозга разделяют его на симметричные: передний, средний и задний канатики.
Белое вещество спинного мозга представлено отростками нервных клеток (чувствительных, вставочных и двигательных нейронов), причем совокупность отростков нервных клеток в канатиках спинного мозга составляет три системы пучков – трактов, или проводящих путей спинного мозга:
1) короткие пучки ассоциативных волокон связывают сегменты спинного мозга, расположенные на различных уровнях;
2) восходящие (афферентные, чувствительные) пучки направляются к центрам головного мозга или в мозжечок;
3) нисходящие (двигательные, эфферентные) пучки идут от головного мозга к клеткам передних рогов спинного мозга.
В белом веществе задних канатиков находятся восходящие пути, а в передних и боковых восходящие и нисходящие системы волокон.
Передние канатики содержат следующие проводящие пути:
1) передний, двигательный, корково-спинномозговой (пирамидный) путь - передает импульсы двигательных реакций от коры большого мозга к передним рогам спинного мозга;
2) передний спинно-таламический путь в средней части переднего канатика обеспечивает проведение импульсов тактильной чувствительности (осязание и давление);
3) преддверно-спинномозговой путь позволяет поддерживать равновесие и осуществлять координацию движений.
Боковые канатики содержат следующие проводящие пути:
1) задний спинно-мозжечковый путь является проводником рефлекторных проприоцептивных импульсов, направляющихся в мозжечок;
2) передний спинно-мозжечковый путь следует в кору мозжечка;
3) латеральный спинно-таламический путь – путь проведения болевой и температурной чувствительности;
4) латеральный корково-спинномозговой путь – путь проведения импульсов, обусловливающих осознанные движения;
5) красноядерно-спинномозговой путь проводит импульсы автоматического (подсознательного) управления движениями и поддерживает тонус скелетных мышц.
Задние канатики содержат пути сознательной проприоцептивной чувствительности (сознательное суставно-мышечное чувство), которые направляются в кору полушарий большого мозга и доставляют к корковым анализаторам информацию о положении тела и его частей в пространстве. На уровне шейных и верхних грудных сегментов задние канатики спинного мозга делятся на два пучка: тонкий пучок (пучок Голля) и клиновидный пучок (пучок Бурдаха).
Оболочки спинного мозга.
Снаружи спинной мозг окружен тремя оболочками.
Твердая оболочка спинного мозга представляет собой продолговатой формы мешок с прочными и толстыми стенками, расположенный в позвоночном канале и содержащий спинной мозг с корешками и оболочками. Наружная поверхность отделена эпидуральным пространством от надкостницы, выстилающей изнутри позвоночный канал. Внутренняя поверхность твердой оболочки спинного мозга отделена от паутинной оболочки узким щелевидным субдуральным пространством, которое пронизано большим количеством тонких соединительнотканных перекладин.
Паутинная оболочка спинного мозга является своеобразной выстилкой внутренней поверхности мешка, образованного твердой мозговой оболочкой. Паутинная оболочка срастается с последней в области межпозвоночных отверстий на спинномозговых узлах. От сосудистой оболочки паутинную оболочку отделяет подпаутинное (субарахноидальное) пространство, содержащее спинномозговую жидкость, количество которой составляет 120-140 мл.
Мягкая, или сосудистая, оболочка спинного мозга плотно прилегает к спинному мозгу и срастается с ним.
Кровоснабжение спинного мозга осуществляется позвоночной артерией – ветвью подключичной артерии, а также от задних межреберных, поясничных и латеральных крестцовых артерий, которые в целом формируют три артерии спинного мозга: переднюю спинномозговую артерию, непарную, лежащую в передней продольной щели спинного мозга, и парную заднюю спинномозговую артерию, прилежащую к заднебоковой поверхности спинного мозга.
Читайте также:


