Слуховой нерв вестибулярный нерв
Слуховой нерв во внутреннем слуховом проходе распадается на кохлеарный, предназначенный для восприятия слуховых ощущений, и вестибулярный, снабжающий специальными веточками вестибулярный отдел лабиринта—орган равновесия.
Кохлеарный нерв проникает через отверстия area forami-nosa и через центральный канал в толщу колонки улитки. Здесь он распадается на отдельные веточки, которые вступают в толщу спиральной пластинки и по пути в спиральном канале прерываются биполярными клетками, образующими спиральный узел улитки.
В дальнейшем веточки улиткового нерва проходят в поперечном направлении через спиральную костную пластинку и в виде безмякотных волокон проникают в кортиев круг слуховых клеток
Вестибулярный нерв образует во внутреннем слуховом проходе узел Скарпа и проникает в лабиринт, где делится на 3 ветви: первая предназначена для слухового пятна utriculi и ампул наружного и верхнего полукружных каналов, вторая снабжает нервными волокнами слуховое пятно мешочка преддверия и третья распределяется в ампуле заднего полукружного канала.
Пути и ядра слуховых нервов. Кохлеарный и вестибулярный нервы образуются за счет периферических нейронов спирального ядра улитки и ядра Скарпа и, соединяясь между собою, образуют слуховой нерв. Подойдя к продолговатому мозгу, слуховой нерв распадается на 2 ветви, которые представляют собою продолжение кохлеарного и вестибулярного нервов.
Кохлеарный нерв, достигнув веревчатого тела, направляется к вентральному и дорзальному ядрам продолговатого мозга. Отсюда возникает второй нейрон, причем часть волокон, в виде поперечных полосок striae acusticae, пересекает среднюю линию и входит в состав боковой петли; другая часть, в виде трапециевидных волокон, направляется к верхним оливам как одной, так и другой стороны, и достигает боковой петли. Дальнейший путь пролегает через четверохолмие, медиальное коленчатое тело и, пройдя задний отдел внутренней капсулы, заканчивается в слуховых полях первой и поперечных извилин (Гешля) височной доли (корковый центр слуха).
Вестибулярный нерв в толще продолговатого мозга оканчивается в ядрах Дейтерса, Швальбе и Бехтерева.
От узлов вестибулярного нерва исходят вторые нейроны, которые обеспечивают связь с мозжечком, двигательными ядрами глазных нервов и спинным мозгом.
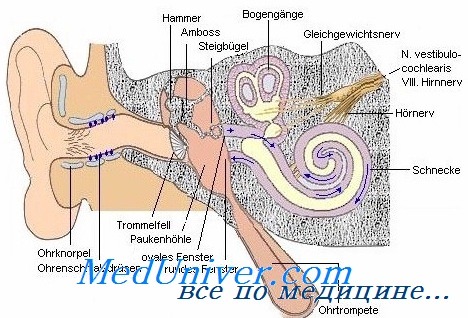
В ухе заложено два аппарата: слуховой, предназначенный для восприятия слуховых ощущений, и вестибулярный, ведающий равновесием и ориентировкой в пространстве.
Слуховой аппарат в свою очередь делится на звукопроводящий (наружное, среднее ухо, перилимфа и эндолимфа лабиринта) и звуковоспринимающий аппарат (кортиев орган, слуховой нерв с его узлами и корковые центры).
Звукопроводящий аппарат имеет большое значение для передачи низких тонов, т. е. звуков с небольшим числом колебаний в секунду. Вот почему при всех заболеваниях среднего уха наступает басовая глухота, в то время, как высокие тоны воспринимаются нормально (при здоровом внутреннем ухе).
Звуковые колебания вызывают синхронические движения барабанной перепонки, которая при этом движется не как одно целое, а отдельными своими частями (Компанеец). Колебания барабанной перепонки через цепь слуховых косточек и овальное окно передаются лабиринтной жидкости, а оттуда слуховым клеткам кортиева органа. Колебания эти, по данным Гельмгольца, при передаче на цепь слуховых косточек, резко уменьшаются и в то же время увеличиваются в силе.
Это уменьшение экскурсий слуховых косточек в направлении к лабиринту нужно считать приспособлением, предохраняющим этот последний от действия на него сильных звуков и чрезмерных сотрясений (Компанеец).
Большую роль в процессе слуха играют мышцы барабанной полости, которые своим напряжением обеспечивают возможность аккомодации. Мышца, напрягающая барабанную перепонку, в момент сокращения втягивает рукоятку молоточка, вдвигая стремечко в нишу овального окна. В результате этого происходит повышение внутрилабиринтного давления и острота слуха повышается. Стременная мышца, являющаяся ее антагонистом, в момент сокращения высвобождает переднюю часть основания стремечка из овального окна, вызывая понижение внутрилабиринтного давления. Последствием этого является некоторое ослабление слуховой функции. При параличе лицевого нерва неушного происхождения получается улучшение восприятия низких и отчасти высоких тонов (Перекалин).
Ушная раковина и наружный слуховой проход служат для проведения звуков к барабанной перепонке и обеспечивают в известной степени возможность слуховой ориентации.
Высокие тона с большим числом колебаний в секунду могут, минуя среднее ухо, передаваться звуковоспринимающему аппарату лабиринта непосредственно через кости черепа. Это положение подтверждается и клиническими наблюдениями, которыми установлено, что при заболевании среднего уха понижается восприятие низких тонов, но сохраняется чувствительность уха к высоким тонам. Равным образом при полном выключении звукопроводящего аппарата, что имеет место при радикальной операции, слуховая способность для высоких тонов в известной степени остается.
Нормальное функционирование звукопроводящего аппарата требует определенного давления в барабанной полости, что обеспечивается вентиляционной способностью евстахиевых труб. При каждом глотательном движении происходит, под влиянием сокращения глоточных мышц, расширение евстахиевых труб и поступление воздуха в среднее ухо. Непроходимость евстахиевой трубы и связанное с этим понижение давления в барабанной полости вызывают втягивание барабанной перепонки и ограничение подвижности слуховых косточек. В результате этого наступает ослабление слуха, которое может в некоторых случаях принять стойкий характер. Автоматичность регулирования вентиляционной функции евстахиевых труб повидимому обеспечивается действием барабанной струны, которая раздражается при понижении давления в барабанной полости.
Результатом этого является усиленная секреция слюны, что, в свою очередь, вызывает частую потребность глотания.
Евстахиевой трубе приписывается также защитная функция, связанная с действием мерцательного эпителия, движение волосков которого направлено в сторону носоглотки. При катаральных отитах, особенно в детском возрасте, евстахиева труба может также выполнять функцию дренажа, обеспечивающего отток воспалительного экссудата из уха в носоглотку.
Звуковоспринимающий аппарат. Звуковые колебания, проникающие в лабиринт посредством воздушной или костной проводимости, вызывают раздражение клеток кортиева органа, которое, передаваясь ганглиям и корковым центрам, воспринимается как звуковое ощущение. Роль резонаторов выполняют волокна основной мембраны, которые, как струны, натянуты между краем спиральной пластинки и стенкой улитки. Неодинаковая длина этих волокон и большое количество их обусловливает возможность слышимости звуков различной высоты, анализа сложных звуковых ощущений и одновременного восприятия разнообразных комбинаций звуков и шумов путем разложения их на составные элементы. Человеческое ухо в состоянии воспринимать звуки с числом колебаний от 16 до 20 000 в секунду.
Невринома слухового нерва, которую также называют шванномой вестибулярного нерва, является опухолью, развивающейся из клеток оболочки восьмой пары черепно-мозговых нервов. Она не дает метастаз и не угрожает жизни больного. Опасность патологии состоит в том, что невринома, по мере роста, ухудшает слуховую функцию и может спровоцировать глухоту, а в наиболее запущенном случае – стать причиной летального исхода.
Что такое невринома слухового нерва?
Невринома слухового нерва (шваннома, вестибулярная невринома, акустическая невринома) – это узел, состоящий из веретенообразных клеток, внутри которого находятся сосуды, кисты и жировики. С наружной части этот узел покрыт капсулой.
Доброкачественная опухоль локализуется в области выхода преддверно-улиткового и лицевого нервов. Она сращена со стволом головного мозга и распространяется в слуховой проход височной кости.
Опухоль слухового нерва характеризуется медленным ростом, поэтому на протяжении долгого периода развивается без появления характерных симптомов. В некоторых случаях новообразование не меняется в размерах, поэтому не представляет угрозы для здоровья человека. Если ткань опухоли разрастается, а размер увеличивается, окружающие структуры сдавливаются, ущемляются. В результате прогрессирования патологического процесса развиваются парезы отводящего и лицевого нервов. Если поражается ствол мозга, появляются нарушения в функционировании сердечно-сосудистой и дыхательной системы.
Акустическая невринома в большинстве случаев диагностируется у подростков и лиц в возрасте от 30 до 40 лет, причем в наибольшей степени данной патологии подвержены женщины.
Специалисты выделяют две основные разновидности этого заболевания: одностороннюю и двустороннюю невриному. В первом случае патология не обусловлена генетическим фактором или другими опухолевыми заболеваниями нервной системы. При двусторонней невриноме в качестве основополагающей причины развития подозревают наследственную предрасположенность.
В своем развитии опухоль слухового нерва проходит три стадии:
- На первой новообразование возникает, не превышая размера 2 см в диаметре. При этом запускается процесс нарушения слуховых функций, наблюдаются вестибулярные расстройства;
- Вторая стадия невриномы разрастается до 3,5 см, что провоцирует сдавливание мозговых структур. На этой стадии у больного появляются нарушения координации, резкие непроизвольные движения глазных яблок;
- На третьей стадии размеры опухоли можно сравнить с размером куриного яйца. Новообразование оказывает еще большее давление на церебральные структуры. Нарушается зрение, процесс глотания и слюноотделения. При таких условиях акустическая невринома может стать причиной инвалидности пациента и летального исхода.
Третья стадия развития патологического процесса диагностируется достаточно редко, так как, при условии реакции пациента на появляющиеся на ранних стадиях изменения, его состояние успевают стабилизировать.
Диагностика и лечение опухоли
Заподозрить наличие новообразования во внутреннем ухе можно по мере проявления характерных симптомов. На начальной стадии при размере опухоли 2-2,5 см отмечают незначительное ухудшение слуха. Невринома от 3 см и больше сопровождается ярко выраженными признаками:
- наблюдают головокружение,
- больной страдает от участившихся случаев укачивания в транспорте,
- заметно нарушение равновесия и координации движений,
- появляется шум в ушах, похожий на свист,
- в результате сдавливания прилежащего лицевого нерва происходит нарушение мимики.
По достижению 3-ей стадии, когда опухоль достигает размера куриного яйца, наблюдают более тяжелые симптомы. Признаками того, что невринома оказывает сильное давление на нервы и мозговые оболочки, считают:
- зрительные отклонения: косоглазие, высокую частоту непроизвольных движений,
- скопление жидкости в головном мозге,
- внезапную потерю устойчивости.
При сильном сдавливании тройничного нерва наблюдают слабость жевательных мышц. На 3-ей стадии происходит защемление лицевого нерва, что приводит к нарушению чувствительности, неконтролируемому слюнотечению, потере вкусовых ощущений.
Пациентов, обратившихся к неврологу с признаками опухоли слухового нерва, внимательно осматривает специалист. Врач проводит опрос для сбора анамнеза заболевания. Другими методами диагностики, необходимыми для определения положения и размера невриномы слухового нерва, являются:
- аудиометрия,
- электронистагмография, выявляющая отклонения в частоте непроизвольных движений глаз,
- рентгенография,
- МРТ,
- КТ,
- ультразвуковое обследование головного мозга.
При обнаружении опухоли врач назначает биопсию. Эта процедура поможет установить характер новообразования и причину его появления.
В случае небольших размеров невриномы слухового нерва проводят медикаментозную или консервативную терапию. Больному назначают курс лечения комплексом препаратов:
- обезболивающих средств – Найза, Нимесила,
- противовоспалительных медикаментов – Ортофена, Ибупрофена,
- мочегонных препаратов – Фуросемида, Гипотиазида,
- цитостатиков – Фторурацила, Метотрексата.
| Препарат | Фото | Цена |
| Найз | от 173 руб. | |
| Ортофен | от 50 руб. | |
| Фуросемид | от 19 руб. | |
| Фторурацил | от 286 руб. | |
| Метотрексат | от 121 руб. |
Такие меры направлены на подавление роста опухоли, сдавливающей нервы, расположенной в непосредственной близости от внутреннего уха. Впоследствии пациент проходит обследование каждые полгода. При отсутствии тревожных симптомов частоту посещения невролога и отоларинголога сокращают до 1 раза в 2 года.
Если опухоль достигла больших размеров, проводят лучевую терапию. Невриному слухового нерва, устойчивую к воздействию медикаментов и облучения, удаляют хирургическим путем.
Факторы развития патологии
В настоящее время достоверные причины, которые провоцируют развитие шванномы, неизвестны.
Единственным известным фактором риска является нейрофиброматоз – генетически обусловленное заболевание, при котором мутация может передаваться только от одного родителя. Эта патология проявляется в общем нарушении обмена веществ в организме, что влияет на все клетки нервного гребня (меланоциты, шванновские клетки, леммоциты) и приводит к поражению многих органов и систем. При таких условиях доброкачественные новообразования, или нейрофибромы, формируются в разных областях, в том числе – в слуховом нерве.
К другим вероятным причинам, которые влияют на появление и развитие невриномы слухового нерва, относятся воздействие радиации, серьезные черепно-мозговые травмы, интоксикация организма ядовитыми веществами.
В большинстве случаев появление невриномы связанно с генными мутациями.
Эпидемиология
Невриномы слухового нерва встречаются у пациентов двух различных групп. Односторонние опухоли возникают спорадически, не наследуются и не связаны с другими новообразованиями ЦНС. Двусторонние невриномы слухового нерва встречаются у больных с нейрофиброматозом II-го типа. У людей с данным заболеванием имеется семейная предрасположенность. Также у больных нейрофиброматозом II типа возникают и другие внутричерепные и спинальные опухоли[6].
Невриномы слухового нерва составляют 1/3 всех опухолей задней черепной ямки. У женщин встречаются в 2—3 раза чаще, чем у мужчин. Частота относительно общего числа опухолей головного мозга от 4,9 % (3 % у мужчин и 6 % у женщин)[6] до 10 %[5]. Ежегодно выявляется у 1 человека на 100 тысяч населения[1][2].
Симптомы невриномы
Акустическая невринома на начальных стадиях развития практически всегда протекает без явных симптомов. Они появляются только тогда, когда опухоль достигнет размера более 1,5 см.
Наиболее ранним признаком патологии является снижение слуха на стороне, с которой располагается опухоль. Оно дополняется появлением звона в ушах. Если не начать процесс лечения, возрастает риск развития тугоухости и потери слуха.
К другим возможным симптомам, которые характеризуют наличие акустической невриномы, относятся:
- Цефалгия и головокружение;
- Онемение части лица и покалывания в этой области;
- Внезапные потери слуха;
- Неустойчивость тела, шаткость походки;
- Нарушение процесса слюноотделения;
- Нарушения равновесия;
- Непроизвольные движения глазных яблок;
- Двоение в глазах;
- Ощущение боли в области затылка;
- Ослабление жевательных мышц.
При неконтролируемом развитии патологического процесса могут возникать различные осложнения, одним из которых является гидроцефалия, или водянка головного мозга. Она возникает при сдавливании опухолью путей, предназначенных для отведения спинномозговой жидкости.
Диагностика невриномы
Диагностика шванномы основывается на проведении следующих мероприятий:
- МРТ в разных проекциях. Исследование позволит определить локализацию патологического очага, оценить степень разрастания злокачественных клеток, а также поражения структур;
- Рентгенография височной области. С помощью диагностического метода выявляют такой признак, характерный для невриномы, как расширение внутреннего слухового прохода;
Заболевание на снимке МРТ
- КТ с введением контрастного вещества. Проведение КТ с контрастом позволяет выявить даже незначительные новообразования в области головы;
- Аудиограмма. Этот способ позволит оценить уровень слуха;
- Электронистагмография. При проведении этого мероприятия фиксируют непроизвольные движения глазных яблок.
Важное диагностическое мероприятие – дифференцирование невриномы от злокачественных опухолей головного мозга.
Диагностика
Если у пациента наблюдается симптоматика, указывающая на рост вестибулярной шванномы, ему может быть назначено обследование с применением традиционных и специализированных диагностических мероприятий. Во время диагностики заболевания доктор проводит сбор анамнеза на основании жалоб пациента и проводит внешний осмотр больного. Во время осмотра специалист оценивает работоспособность нервной системы и реакцию рефлексов.
Рекомендуем к прочтению Как лечить гигрому на ноге
Дополнительно больному могут быть назначены такие исследования, как электронистагрография, аудиометрия и рентгенография. Эти исследования применяются, если неврома слухового нерва находится еще на ранней стадии развития.
Для определения места локализации новообразования и его размеров, больному назначают другие, более точные, диагностические процедуры:
- компьютерная томография (КТ);
- магнитно-резонансная томография (МРТ);
- ультразвуковое исследование (УЗИ);
- биопсия.
Методы лечения невриномы назначаются лечащим врачом только после изучения результатов проведенных исследований.
Подходы к лечению
При диагностировании вестибулярной невриномы специалист определяет тактику лечения. Есть 3 основных варианта: наблюдательная методика, лучевая терапия и хирургическое удаление невриномы слухового нерва.
Тактика наблюдения целесообразна, если опухолевое новообразование характеризуется минимальными размерами. В этом случае регулярно отслеживается его состояние. Когда появляются признаки роста невриномы, терапевтический подход корректируют.
Наблюдение за течением патологического процесса проводится также в случае, если пациент находится в пожилом возрасте и может не перенести хирургического вмешательства. Еще одно противопоказание к проведению операции – общее тяжелое состояние больного.
Хирургическое лечение требуется, если опухоль растет достаточно быстро, а клиническая картина отклонения приобретает все более выраженный характер.
С помощью лучевой терапии останавливают рост опухоли, но не удаляют ее полностью. Курс лечения длительный, может продолжаться несколько лет.
Хирургическая операция для удаления невриномы
Классическая скальпельная хирургическая операция по удалению невриномы позволяет иссекать опухоли любого размера, но подобная манипуляция связана с риском потери слуха пациентом и последующего рецидива. Она может проводиться тремя способами, выбор одного из которых зависит от расположения и размеров невриномы.
Хирургическая операция позволяет удалить новообразование полностью, сохранив при этом лицевой нерв и не допустив развития гидроцефалии.
Оперативное лечение проводится под общей анестезией. Доступ к проблемной области осуществляется следующими путями:
- Через среднюю черепную ямку. В этом случае разрез осуществляют над ухом, проводят трепанацию височной кости и удаляют шванному через внутренний слуховой проход;
- Транслабиринтным. Отверстие делают в черепе, за ухом. В ходе оперативного вмешательства удаляют сосцевидный отросток височной кости. Последствием операции такого рода становится потеря слуха ухом, на стороне которого выполняется манипуляция;
- Ретросигмовидным. Вскрытие черепа проводят со стороны уха, ближе к затылочной части. Такой вид удаления невриномы позволяет сохранить слух оперируемого.
Длительность операции составляет от 6 до 12 часов.
В течение недели после проведенной операции больной остается в хирургическом отделении. В послеоперационный период могут наблюдаться такие побочные проявления, как:
- Онемение лицевых мышц;
- Сухость слизистых глаз;
- Шум и звон в ушах;
- Нарушения движений;
- Боль в голове.
Восстановительный период достаточно длительный и может продолжаться до 12 месяцев.
В период позднего восстановления пациент должен регулярно проходить обследования для предупреждения рецидива патологии (в течение 5-7 лет). Проводятся реабилитационные мероприятия, с помощью которых восстанавливают подвижность лицевой мускулатуры и слуха.
Питание пациента в период реабилитации подразумевает включение в рацион витамина С и исключение соленой и жирной пищи, кофе и шоколада.
Рекомендуем почитать также — Препараты для снижения внутричерепного давления — недорогие и эффективные

Слухо-вестибулярный нерв — чувствительный нерв является проводником специальной чувствительности от органа слуха и равновесия и состоит из 2-х функционально различных частей — вестибулярной (pars vestibularis) и слуховой (pars cochlearis).
Слуховая часть (слуховой нерв) обеспечивает передачу звуковых раздражений.
Звуковые волны воспринимаются особыми рецепторами — спиральным органом (кортиевым).
К рецепторам подходят периферические отростки биполярных клеток спирального узла (gangl. spirale cochleae), расположенного в улитке лабиринта. Gangl. spirale cochleae содержит I нейрон слухового пути.
Центральные отростки биполярных клеток этого узла идут во внутреннем слуховом проходе вместе с вестибулярным нервом и на небольшом протяжении рядом с лицевым нервом. Выйдя из пирамиды височной кости нерв попадает в мосто-мозжечковый треугольник. Далее волокна n. cochlearis входят в мозговой ствол и заканчиваются в двух ядрах II нейрона, лежащих на границе варолиева моста и продолговатого мозга, — вентральном (nucl. cochlearis ventralis) и дорсальном (nucl. cochlearis dorsalis).
Из заднего улиткового ядра волокна идут поверхностно по дну IV желудочка в виде мозговой полости ромбовидной ямки, переходя на противоположную сторону. На границе между передней и задней частями моста противоположной стороны они образуют латеральную петлю (lemniscus lateralis).
Латеральная петля, содержащая перекрещенные и неперекрещенные волокна улитковых ядер, поднимается вверх и оканчивается в нижних холмиках среднего мозга и медиальном коленчатом теле. Часть волокон латеральной петли присоединяется к медиальному продолговатому пучку, через который улитковые ядра имеют связь с двигательными ядрами черепных нервов.
Нижнее двухолмие является подкорковым центром слуха. От его ядра начинается покрышково-спинномозговой путь, который обеспечивает рефлекторные двигательные реакции тела на звуковые раздражители.
Слуховые волокна в кору идут только от медиального коленчатого тела, где расположен III нейрон слухового пути. От клеток медиального коленчатого тела аксоны идут через заднюю ножку внутренней капсулы и лучистый венец к корковому слуховому центру в средней части верхней височной извилины. Нижнее двухолмие является подкорковым центром слуха. От его ядра начинается покрышково-спинномозговой путь, который обеспечивает рефлекторные двигательные реакции тела на звуковые раздражители (извилина Гешля).
Симптомы поражения
При поражении рецепторов нерва или слуховых ядер нарушается звуковосприятие и возникает одностороннее нарушение слуха в виде его снижения (гипакузия), искажений (паракузия), глухоты. Снижение слуха может наблюдаться и при повреждении звукопроводящего аппарата (барабанная перепонка, слуховые косточки).
Дифференцировать поражение звуковоспринимающего и звукопроводящего аппарата помогают пробы Ринне и Вебера. При их проверке обычно используют набор камертонов различной высоты, тона: 128, 512 и 2048 колебаний в секунду.
Звучащий камертон ставится на темя больного (по средней линии). В норме звук одинаково слышится с двух сторон. При поражении среднего уха звук камертона громче на пораженной стороне (проба Вебера показывает латерализацию в сторону пораженного уха).
Одностороннее поражение латеральной петли, медиального коленчатого тела, коркового центра слухового анализатора не вызывает нарушения слуха вследствие двусторонней связи улитковых ядер с корой.
Повреждение слухового анализатора (извилина Гешля) слева сопровождается развитием слуховой агнозии. При этом больной не узнает знакомые ранее звуки (тиканье часов, шум льющейся воды). Если процесс формирует очаг застойного возбуждения в области коркового отдела слухового анализатора, то возникают сложные слуховые галлюцинации.
Вестибулярная часть (вестибулярный нерв) — pars vestibularis проводит импульсы от преддверия и полукружных каналов лабиринта внутреннего уха, где расположены рецепторы аппарата равновесия. I нейрон располагается в узле Скарпа (gangl. vestibulare), который лежит во внутреннем слуховом проходе. Периферические отростки биполярных клеток идут к рецепторам вестибулярного анализатора (отолитовая система и система полукружных каналов).
Центральные отростки клеток преддверного узла образуют верхний (преддверный) корешок, который вместе с нижним (улитковым) корешком составляет ствол преддверноулиткового нерва. Нерв через внутреннее слуховое отверстие входит в полость черепа, где вступает в вещество мозга на границе варолиева моста и продолговатого мозга (мостомозжечковый угол).
Внутри мозга волокна преддверной части в области дна ромбовидной ямки делятся на восходящие и нисходящие пучки, которые заканчиваются в вестибулярных ядрах: верхнем (ядро Бехтерева), медиальном (ядро Швальбе), латеральном (ядро Дейтерса) и нижнем (ядро Роллера).
В верхнее вестибулярное ядро Бехтерева, расположенное на уровне моста, входит большая часть восходящих пучков аксонов преддверного узла. В латеральном и нижнем ядрах преимущественно переключаются нисходящие волокна. К медиальному вестибулярному ядру идут как восходящие, так и нисходящие ветви.
От латерального вестибулярного ядра Дейтерса начинается вестибулоспинальный путь (tr. vestibulo-spinalis) — путь Левенталя, который идет в передних столбах спинного мозга и оканчивается на двигательных ядрах передних рогов спинного мозга вплоть до его крестцового отдела. Благодаря этому осуществляются вестибулярные рефлексы мышц, шеи и конечностей, а также регуляция мышечного тонуса.
От ядра Дейтерса часть волокон идет к заднему продольному пучку — (fasciculius longitudinalis posterior). Задний продольный пучок является системой восходящих и нисходящих волокон, при помощи которых осуществляются рефлекторные связи между вестибулярными и глазодвигательными ядрами, спинным мозгом и мозжечком. Восходящие волокна направляются кверху, контактируя с клетками ядер глазных мышц. Нисходящие волокна спускаются в спинной мозг в составе tractus vestibulo-spinalis
Мозжечок связан с задним продольным пучком с помощью крючковидного пучка Расселя, который идет из ядер крыши мозжечка. Система заднего продольного пучка обеспечивает рефлекторное влияние вестибулярного аппарата на мышцы головы, шеи и глаз.
Отростки клеток вестибулярных ядер направляют волокна также к мозжечку через его нижние ножки (tractus vestibulocerebellaris), и оканчиваются в кровельном и зубчатом ядрах мозжечка. Часть волокон вестибулярного нерва следуют прямо в мозжечок без переключения на вестибулярных ядрах. Из мозжечка волокна направляются к ядрам Роллера и Дейтерса.
Из вестибулярных ядер идут частично переключенные нервные волокна и к ретикулярной формации (преддверно-ретикулярный путь), к красному ядру (вестибуло-красноядерный путь), к таламусу.
Вестибуло-ретикулярный путь (tractus vestibulo-reticularis) обеспечивает связь вестибулярных ядер с ядрами других черепных нервов, в частности, IX и X пары. Поэтому раздражение вестибулярного аппарата сопровождается головокружением, тошнотой, рвотой, холодным потом, изменением температуры тела, пульса, кровяного давления и другими вегетативными расстройствами.
Через таламус волокна вестибулярных ядер достигают коркового центра вестибулярного анализатора в теменно-височной доле мозга.
Поражение вестибулярной системы может быть на различных уровнях: при поражении внутреннего уха, вестибулярного нерва, вестибулярных ядер и заднего продольного пучка в стволе мозга, теменно-височных отделов коры Клинически это проявляется головокружением, нистагмом, расстройством равновесия и координации движений, различными вегативными реакциями.
Общие сведения
Заболеваемость невриномами слухового нерва составляет примерно 1 случай на 100 000 населения в год. Другими словами, каждый год в Российской Федерации появляется 1500 новых случаев неврином слухового нерва. Учитывая постоянное усовершенствование методов нейровизуалзиции, позволяющих устанавливать диагноз на ранних стадиях заболевания, эта цифра может быть ещё выше.
Вестибулярные шванномы составляют 8% всех внутричерепных образований, до 30% опухолей задней черепной ямки и 85% опухолей мосто-мозжечкового угла. И хотя описаны случаи этих опухолей у 7 летних детей, спорадические невриномы слухового нерва развиваются наиболее часто на 4−5 десятилетии жизни, то есть у наиболее профессионально опытной и трудоспособной части населения.
Академик , бывший директором Центра Нейрохирургии в 1947−64 годах прошлого века, первым внедрил операцию удаления неврином слухового нерва в широкую практику отечественной нейрохирургии. Его дело продолжил нынешний научный руководитель Центра академик РАН , применивший для удаления этих опухолей принципы микронейрохирургии, тем самым повысив радикальность операций. За последние 10 лет в Центре оперировано около 2500 пациентов с невриномами слухового нерва и эта цифра позволяет говорить о его лидирующем положении в мировой нейрохирургии. Богатый опыт, накопленный в стенах Центра не одним поколением его сотрудников позволяет улучшить качество лечения больных, используя все достижения современной нейрохирургии.
Клиническая симптоматика вестибулярных шванном
В отоневрологической группе Центра Нейрохирургии под руководством профессора во второй половине 20 века проведена большая научная работа, в результате которой описана клиническая картина неврином слухового нерва на всех стадиях заболевания. Страдания пациента с вестибулярными шванномами проявляются тремя основными группами симптомов — признаками поражения черепных нервов, стволовыми симптомами и мозжечковыми нарушениями. На всех стадиях заболевания наиболее характерным признаком неврином слухового нерва является снижение слуха или глухота на ипсилатеральной стороне.
Ближе всего к невриноме слухового нерва располагается лицевой нерв ( n.facialis), поэтому развитие опухоли приводит в значительному воздействию на лицевой нерв и изменению его топографии. Клинические признаки поражения лицевого нерва встречаются у 15% больных.
Симптомы поражения тройничного нерва отмечаются у 16% больных, проявляются при распространении опухоли за пределы внутреннего слухового прохода и свидетельствуют о большом ( более 25 мм) размере шванномы.
В далеко зашедших стадиях заболевания, когда размер опухоли превышает 35 мм, появляются симптомы поражения каудальных нервов. На этой же стадии в клинической картине появляются симптомы поражения ствола мозга и мозжечковые нарушения.
Нейровизуализация неврином слухового нерва
Компьютерная томография ( КТ) и магнитно-резонансная томография ( МРТ) являются методами, которые при невриномах слухового нерва, как и при других опухолевых процессах, несут максимальную диагностическую информацию о локализации, размерах, структуре опухоли, взаимоотношении ее с костными структурами в области пирамиды височной кости, интракраниальными цистернами и окружающими отделами мозгового вещества ( ствола мозга и мозжечка) в интракраниальном пространстве.















На рисунках представлены различные варианты неврином слухового нерва
Сочетание этих методов позволяет поставить безошибочный диагноз вестибулярной шванномы и получить все данные необходимые для лечения пациента, будь то речь идет о хирургическом лечении, либо о радиологическом ( радиохирургии или радиотерапии).
При КТ невринома слухового нерва представляется изо- или гиподенсивным образованием. Строма опухоли имеет однородную или слабо разнородную плотность. Наличие свежих кровоизлияний или обызвествлений в строме опухоли не характерно. Исключение составляют случаи кистообразования, как результат нарушения кровообращения в ткани опухоли. пирамиды височной кости, произведенная в костном режиме, выявляет конусообразное расширение внутреннего слухового прохода основанием к интракраниальному пространству. Кроме того, КТ пирамиды височной кости позволяет до операции определить изменения, вызванные опухолью во внутреннем слуховом проходе, визуализировать топографию лабиринта, купола яремной вены, степень пневматизации. Эти данные необходимы для планирования микрохирургического удаления опухоли не только из интракраниального пространства, но и из просвета внутреннего слухового прохода, тем самым прогнозируя радикальное удаление опухоли.
МРТ несет большую информация в отношении интракраниальной части опухоли. Около 2/3 опухолей имеют пониженную плотность по сравнению с мозговой тканью в режиме Т1 и 1/3 выглядят изоплотностными. МРТ также обеспечивает адекватную визуализацию структур лабиринта, границу распространения опухоли во внутреннем слуховом проходе, топографию купола яремной вены и у некоторых групп больных для операционного планирования является более предпочтительной, чем КТ.
Анализ богатого клинического опыта лечения больных с невриномами слухового нерва, которого нет ни в одной нейрохирургической клинике мира, позволил определить три варианта лечения данной патологии:
- Наблюдение;
- Удаление опухоли микрохирургическим методом;
- Радиохирургия.
Наблюдение пациентов с невриномами слухового нерва
Наблюдение как способ ведения больного с невриномой слухового нерва осуществляется в диагностическом отделении Центра и основывается полностью на доброкачественной природе этих опухолей. Исследования наблюдаемых пациентов показали весьма вариабельные темпы роста неврином ( от 0 до 30 мм/год) со средним значением 1,42 мм/год. Число опухолей, не давших рост на протяжении 3 лет в среднем составляет 43%, а в исключительных случаях наблюдается ее регресс ( общая частота 5% из всех случаев).
Три фактора учитывается при принятии решения о наблюдении за больным:
- ФАКТОР ПАЦИЕНТА: его возраст, неврологический и соматический статус, мотивация ( боязнь операции или облучения), ожидаемый результат. Боязнь возможных послеоперационных осложнений приводит к отказу от операции. В этом случае пациент также оставляется под наблюдение.
- ФАКТОР ОПУХОЛИ: её размер, морфология, биология, склонность к быстрой прогрессии, наличие гидроцефалии, наличие других опухолей головного и спинного мозга.
- ФАКТОР ВРАЧА: опытность хирурга в лечении неврином слухового нерва, предпочтения врача относительно существующих методов лечения ( хирургического или радиохирургического), доступность хирургического метода лечения.
Наблюдение за пациентом с невриномой слухового нерва возможно тогда, когда жалобы и клинические проявления заболевания минимальны, полностью сохранены его трудоспособность и социальная адаптация. По данным различных методов нейровизуализации ( МРТ и КТГ) размеры опухоли у этой группы пациентов минимальны, отсутствует её прямое воздействие на окружающую мозговую ткань, в первую очередь, на ствол головного мозга. Оставляя пациента под наблюдение, в Центре осуществляется постоянный и регулярный контроль как за его состоянием, так и за ростом опухоли. Контроль прогрессии опухоли осуществляется при помощи магнитно-резонансной томографии.
Хирургическое лечение неврином слухового нерва
Целью хирургического лечения пациента с невриномой слухового нерва является её радикальное удаление с минимумом осложнений и сохранением всех функций черепных нервов, в том числе слуха. Эта цель в условиях Центра является реальной, так как существуют все условия для её выполнения: хорошо обученные нейрохирурги и анестезиологи, современное оборудование операционных ( микроскопы, высокоскоростные боры, нейромониторинг двигательных нервов, в том числе — лицевого, стволовых вызванных слуховых потенциалов, потенциала действия слуховых нервов) и отделения интенсивной терапии.
Основным методом лечения неврином слухового нерва был и остается микрохирургический метод их удаления. Наиболее традиционным и широко принятым является метод хирургического удаления с использованием одного из следующих доступов: субокципитального ретросигмовидного, транслабиринтного и доступа через среднюю черепную ямку. Каждый из этих доступов имеет свои показания и относительные противопоказания и выбирается в зависимости от локализации и размера опухоли, предпочтений и опыта хирурга, возможности сохранения функций слухового и лицевого нервов. В Центре Нейрохирургии широко используется ретросигмовидный доступ, предполагающий подход к опухоли через трепанационное окно в чешуе затылочной кости. Основным недостатком этого доступа является необходимость тракции мозжечка и ограничения визуализации латеральных отделов внутреннего слухового прохода. Последний недостаток устраняется применением эндоскопической ассистенции, использование которой при удалении неврином слухового нерва становится обязательным компонентом операции.
Тотальное удаление опухоли достигается во всех случаях маленьких и средних неврином слухового нерва при нулевой летальности и снижении функции лицевого нерва в послеоперационном периоде не более чем у 5% больных. При лечении больных с большими невриномами слухового нерва, то есть основного контингента Центра Нейрохирургии, целью хирургического лечения также является их тотальное удаление. Но в некоторых случаях решить эту задачу не удается. Главной причиной субтотального или частичного удаления является интимное сращение невриномы с окружающими нейроваскулярными структурами, что не позволяет мобилизовать опухоль без их повреждения. Другой причиной частичного удаления является богатое кровоснабжение больших неврином слухового нерва, осуществляемое из вертебро-базиллярного бассейна. Частичное удаление опухоли значительно снижает риск развития послеоперационного неврологического дефицита, в том числе периферического пареза лицевого нерва. В этих случаях целью удаления опухоли является уменьшение её до таких размеров, которые позволили бы в послеоперационном периоде провести курс лучевой терапии ( радиохирургии или радиотерапии) для профилактики продолженного роста опухоли.
Облучение неврином слухового нерва
Первые попытки облучения неврином слухового нерва в Центре Нейрохирургии предпринимались еще в конце прошлого века, но настоящий прорыв произошел только после открытия радиологического отделения. Широкое использование методов стереотаксической радиохирургии ( гамма-нож) и фракционной стереотаксической радиохирургии ( радиотерапии) позволили поменять как тактику лечения неврином вообще, так и хирургического лечения.
Для облучения неврином слухового нерва в Центре используются только внешние источники излучения. Целью лучевой терапии является контроль роста опухоли. Стабилизация процесса и даже уменьшение размеров наблюдается в 85 — 94% случаев, что соответствует мировым данным. Другим критерием эффективности лучевой терапии является высокий ( до 98%) показатель отсутствия операции после проведения облучения.
При радиотерапии излучение подводится несколькими фракциями. Наведение производится как с использованием стереотаксиса, так и системы трёхмерных координат. Из всех методов лечения неврином слухового нерва фракционированное облучение используется в последнюю очередь, чаще, как дополнение к хирургическому лечению при не полном удалении опухоли.
Метод радиохирургии в Центре Нейрохирургии появился сравнительно недавно, но уже показал высокую эффективность. Появившись как альтернатива хирургическому лечению, на сегодняшний день он занимает место одного из методов лечения неврином слухового нерва, часто являясь продолжением хирургического лечения. К этому методу лечения мы обращаемся тогда, когда возраст пациента превышает 65 лет, имеется соматическая патологии, не позволяющей провести оперативное лечение, имеется факт нерадикального оперативного вмешательства и/или рецидивирования опухоли, либо пациент по каким-то причинам не приемлет хирургического лечение.
При всех вышеуказанных параметрах размеры опухоли не должны превышать 30 мм, включая интраканаликулярный компонент.
Обычная максимальная доза радиации при клиническом использовании радиохирургии составляет 20−34 Гр, минимальная 12 Гр. Часть клеток, несомненно, погибает и подвергается лизису, уменьшая тем самым размеры опухоли. Остающиеся жизнеспособные клетки теряет способность репродукции. Эндотелиальная пролиферация и гиалинизация сосудистой стенки приводят к снижению накопления контраста в опухоли при исследования после лечения. Уменьшение размеров опухоли происходит в 42−75% случаев, при этом в 20−40% наблюдений размеры опухоли остаются неизменными. В 20% наблюдений опухоли продолжает свой рост после лечения. Осложнениями радиохирургии могут быть кратковременные преходящие неврологические нарушения. Наиболее грозным осложнением радиохирургии является развитие гидроцефалии, требующей проведения шунтирующих операций в 3 — 13% случаев.
Результаты лечения и осложнения
В Центре нейрохирургии ежегодно оперируется более 200 больных с невриномами слухового нерва. Максимально точная предоперационная топическая и морфологическая диагностика, выбор адекватного хирургического доступа и применение микрохирургических методов с эндоскопической ассистенцией позволили в последнее десятилетие максимально снизить показатели послеоперационной летальности. В разные годы она не превышает 2% в далеко зашедшей стадии заболевания, соответствуя общемировому уровню 1 — 3%. Частота рецидивирования колеблется oт 0% до 8%, составляя в среднем 2%. Основной причиной развития рецидива является нерадикальность операции, когда по тем или иным мотивам оставляются фрагменты опухоли в области боковой поверхности ствола мозга, крупных сосудов ( в основном из-за риска развития нарушений кровообращения) или в области внутреннего слухового прохода.
Наиболее частыми послеоперационными осложнениями являются:
- Послеоперационная ликворрея — до 10% наблюдений;
- Менингит — до 3% наблюдений;
- Послеоперационные кровоизлияния ( гематомы) - до 2% случаев;
- Послеоперационные головные боли - у 5% больных, развиваются в основном после применения ретросигмовидного доступа.
Дальнейшее улучшение результатов лечения больных с невриномами слухового нерва возможно только на основе комбинированного использования хирургических и лучевых методов с учетом всех особенностей болезни.
Читайте также:


