Сосуды и нервы молочной железы

Весь контент iLive проверяется медицинскими экспертами, чтобы обеспечить максимально возможную точность и соответствие фактам.
У нас есть строгие правила по выбору источников информации и мы ссылаемся только на авторитетные сайты, академические исследовательские институты и, по возможности, доказанные медицинские исследования. Обратите внимание, что цифры в скобках ([1], [2] и т. д.) являются интерактивными ссылками на такие исследования.
Если вы считаете, что какой-либо из наших материалов является неточным, устаревшим или иным образом сомнительным, выберите его и нажмите Ctrl + Enter.

Молочная железа (glandulae mammaris, s. mamma; от греч. mastos) - парный орган, по происхождению является видоизмененной потовой железой. У мужчин железа остается недоразвитой.
Молочная железа располагается на уровне от III до IV ребра, на фасции, покрывающей большую грудную мышцу, в связи с чем ее называют также грудной железой. С грудной фасцией молочная железа соединена рыхло, что обеспечивает ее подвижность. С медиальной стороны молочная железа своим основанием подходит к краю грудины. Примерно на середине железы находится сосок молочной железы (papilla mammaria) с точечными отверстиями на вершине, которыми открывается наружу 10-15 выводных млечныхпротоков (ductus lactiferi). Участок кожи вокруг соска - околососковый кружок (areola mammae), также как и сосок, пигментирован. У девушек он имеет розовый цвет, у рожавших женщин - коричневый (бурый). Кожа кружка неровная, на ней видны бугорки, на поверхности которых открываются протоки желез околососкового кружка (glandulae areolares), рядом с которыми располагаются сальные железы. В коже соска и околососкового кружка залегают пучки гладких мышечных клеток, часть которых ориентирована циркулярно, а часть - продольно. Сокращение этих мышц напрягает сосок.
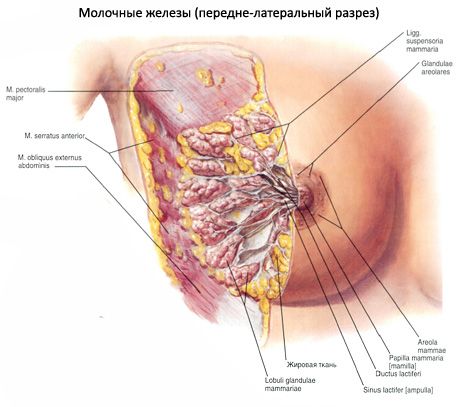
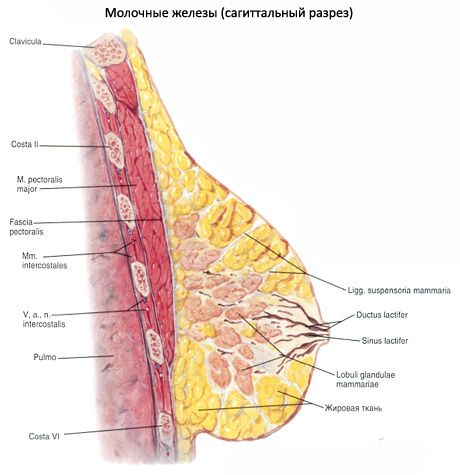
Тело молочной железы (corpus mammae) состоит из 15-20 долей (lobi glandulae mammariae), отделенных друг от друга прослойками жировой ткани, пронизанной пучками рыхлой волокнистой соединительной ткани. Эти пучки переходят в связки, поддерживающие молочную железу (ligamenta suspensoria mammaria). Доли состоят из долек (lobuli gl. mammariae), имеющих строение сложных альвеолярно-трубчатых желез, которые по отношению к соску располагаются радиарно. Протоки желез (по одному из каждой доли) открываются на вершине соска молочной железы. На пути к соску (у его основания) каждый проток имеет расширение - млечный синус (sinus lactiferi).
В детском возрасте молочная железа недоразвита, ее созревание приурочено к периоду половой зрелости. При беременности железистая ткань разрастается, железа увеличивается в размерах. Сосок и околососковый кружок темнеют. Расширенные кровеносные сосуды (вены) просвечивают через тонкую кожу железы. Максимального развития железа достигает к концу беременности. После лактации размеры железы уменьшаются. В климактерический период железа подвергается частичной инволюции. Функция молочной железы тесно связана с деятельностью половых желез.

[1], [2], [3], [4], [5], [6], [7], [8]
Аномалии развития молочной железы
Встречаются случаи недоразвития одной или обеих желез, появляются добавочные (кроме одной пары) железы (polimastia - полимастия) или только добавочные соски. У мужчин иногда железы развиваются по женскому типу (ginaecomastia - гинекомастия).

[9], [10], [11], [12], [13], [14], [15], [16], [17], [18], [19], [20]
Сосуды и нервы молочной железы
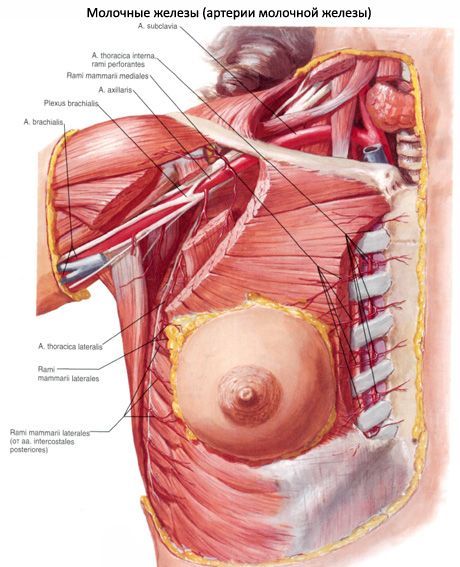
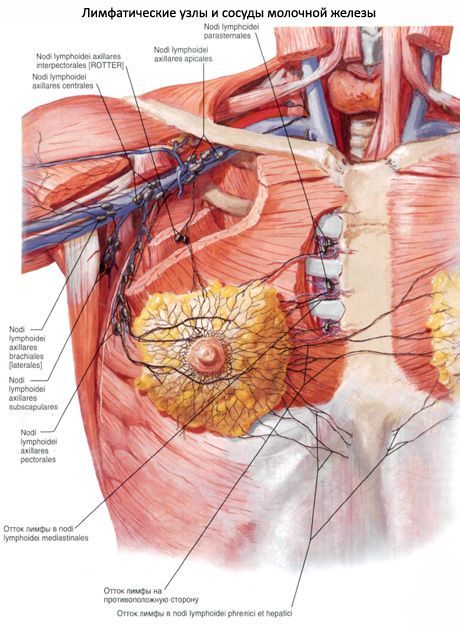
К молочной железе подходят ветви 3-7-й задних межреберных артерий и латеральные грудные ветви внутренней грудной артерии. Глубокие вены сопровождают одноименные артерии, поверхностные вены располагаются под кожей, где образуют широкопетлистое сплетение. Лимфатические сосуды из молочной железы направляются к подмышечным узлам, окологрудинным (своей и противоположной стороны) и глубоким нижним шейным (надключичным) лимфатическим узлам. Чувствительная иннервация железы осуществляется из межреберных нервов, надключичных нервов (из шейного сплетения). Вместе с чувствительными нервами и кровеносными сосудами в железу проникают секреторные (симпатические) волокна.
Молочная железа — парный мягкотканый орган, состоящий из железистой, соединительной и жировой ткани
Молочная железа располагается на уровне от III до IV ребра, на фасции, покрывающей большую грудную мышцу, На середине железы находится сосок молочной железы,papilla mammaria, с точечными отверстиями на его вершине, которыми открываются выводные млечные потоки, ductus lactiferi. Тело молочной железы, corpus mammae, состоит из 15—20 долей, отделенных друг от друга прослойками жировой ткани, пронизанной пучками рыхлой волокнистой соединительной ткани. Доли, имеющие строение сложных альвеолярно-трубчатых желез, своими выводными протоками открываются на вершине соска молочной железы. На пути к соску каждый проток имеет расширение — млечный синус, sinus lactiferi.
Кровоснабжение молочных желез осуществляется в основном а.thoracica lateralis (из a.axillaris), а.thoracica interna (из a.subclavia) и a.intercostales.
Ветви внутренней грудной артерии, подходя с медиальной стороны, снабжают кровью дольки железы, околососковое поле, сосок и кожу с медиальной стороны. Ветви боковой грудной артерии питают эти же структуры с латеральной стороны. Задняя поверхность железы кровоснабжается ветвями межреберных артерий. Все перечисленные артерии образуют две анатомические сети: поверхностную и глубокую. Глубокие вены сопровождают артерии, поверхностные — образуют подкожную сеть, связанную с подмышечной веной.
Лимфатическая система молочной железы делится на внутриорганную и внеорганную. Внутриорганная система состоит из сети капилляров, окружающих каждую дольку. К ней также относится лимфатическая сеть кожи и подкожной жировой клетчатки. Внеорганная система образована отводящими лимфатическими сосудами и регионарными лимфатическими узлами, к которым относятся подмышечные, подключичные, надключичные, парастернальные и межпекторальные узлы.
Различают несколько путей оттока лимфы от молочной железы:
— Подмышечный путь (в норме по нему осуществляется отток 97% лимфы). Аксиллярные лимфатические стволы начинаются от субареолярного лимфатического сплетения и впадают в подмышечные лимфатические узлы.
— Подключичный путь. По нему осуществляется отток лимфы от верхних и задних отделов молочной железы к подключичным лимфатическим узлам.
— Парастернальный путь. По нему осуществляется отток лимфы от медиальных отделов молочных желез к парастернальным лимфатическим узлам.
— Ретростернальный путь. По нему лимфа из центрального и медиального отделов молочной железы по сосудам, прободающим грудную стенку, оттекает в медиастенальные и далее вбронхопульмональные лимфатические узлы.
— Межреберный путь. По нему осуществляется отток лимфы от задних и наружных отделов молочной железы в межреберные лимфатические сосуды и далее, частично — в парастерналь-ные узлы, частично — в паравертебральные лимфатические узлы.
— Перекрестный путь. Осуществляется по кожным и подкожным лимфатическим сосудам, переходящим среднюю линию.
— Путь Герота. По нему осуществляется отток лимфы при блокаде опухолевыми эмболами основных путей оттока. Через лимфатические сосуды, расположенные в области эпигастрия и прободающие оба листка влагалища прямой мышцы живота, лимфа попадает в предбрюшин-ную клетчатку и оттуда — в средостение и через венечную связку — в печень. Часть лимфы по сосудам подкожной жировой клетчатки оттекает из области эпигастрия в паховые лимфатические узлы той же стороны.
Первые два из перечисленных путей оттока лимфы являются основными.
Иннервация молочных желез происходит от шейного сплетения через надключичные нервы и от плечевого сплетения — через передние грудные нервы, а также 4—6-м межреберными нервами.
Сосудистый шов (каррель, донецкий, соловьев)
Циркулярный (круговой) шов. Он может быть непрерывным, узловым, матрацным (рис. 2.).
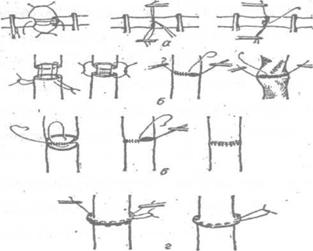
Рис. 2. Схемы циркулярного сосудистого шва: а - шов Карреля; б - методика А.И.Морозовой; в - шов изнутри просвета задней стенки сосуда крупного калибра; г - выворачивающий матрацный, непрерывный и узловой швы.
Методика наложения непрерывного (обвивного) шва разработана английским хирургом Каррелем (1902).
Методика Карреля (рис. 2,3). Наложение шва начинают со сближения концов сшиваемого сосуда с помощью трех швов - держалок, накладываемых на равном расстоянии друг от друга (120°). Для этого оба конца сосуда прошивают тремя атравматическими нитями через все слои (один - со стороны адвентициальной оболочки, другой - интимы), отступя 1,0-1,5 мм от края. Концы сосуда сближают и нити завязывают. При растягивании за концы нитей просвет сосуда приобретает треугольную форму, что гарантирует от захватывания иглой противоположной стенки при наложении обвивного непрерывного шва между держалками. После ушивания одной из граней, основную лигатуру связывают с нитью держалкой. Аналогичным образом ушивают остальные грани.
Рис. 3. Циркулярный обвивной шов Карреля. а - наложение швов-держалок, б - сближение краев сосудов; в-ушивание отдельных граней сосуда; г- за-конченный шов сосуда.
В настоящее время шов Карреля используется лишь в микрохирургии (шов сосудов малого диаметра). В хирургии средних и крупных сосудов применяется его модификация - способ А.И. Морозовой (1909).

Для соединения любых видов сосудистого анастомоза применяют тонкостенные металлические кольца, снабженные 4 шипами для фиксации краев сосуда. Диаметр колец различный. Величина шипов меняется в соответствии с изменением диаметра колец. I этап — подбор кольца. Внутренний диаметр кольца должен быть несколько меньше наружного диаметра сосуда. II этап — разбортовка и фиксация манжетки. На центральный отрезок сосуда надевают кольцо. Поочередно, начиная с задней стенки, выворачивают стенку сосуда и фиксируют ее на шипах. III этап — инвагинация центрального отрезка сосуда в периферический. Стенку периферического отрезка сосуда нанизывают вначале на задний, потом на боковые и в последнюю очередь на передние шипы.
Шов Соловьева - инвагинационный шов с двойной манжеткой. Для выполнения шва мобилизируют центральный и периферический отрезки сшиваемого сосуда. I этап - наложение 4 инвагинирующих швов. Начинают шить на центральном конце сосуда. Первый укол производят на расстоянии, соответствующем 1,5 диаметра сосуда. На небольшом участке дважды прошивают его наружную оболочку. Затем в направлении снаружи внутрь прошивают все слои стенки сосуда на расстоянии 1 мм от края. На таком же расстоянии периферический отрезок сосуда прошивают изнутри наружу. По окружности сосуда накладывают четыре таких шва (рис. 16.11). Рис. 16.11 Инвагинационный сосудистый шов Соловьева. Наложение инвагинирующих швов II этап - формирование манжетки. Нити-держалки захватывают зажимами по два и, подтягивая в направлении центрального отрезка, сближают концы артерии. При этом стенки центрального сосуда выворачиваются и формируется манжетка (рис. 16.12). Рис. 16.12 Инвагинационный сосудистый шов Соловьева. Формирование манжетки III этап - инвагинация манжетки и завязывание швов. Концы сосудов сближают. Удерживая центральный конец, его инвагинируют в периферический. Если инвагинация не происходит самостоятельно, ее производят анатомическим пинцетом, заводя его браншу под манжетку (рис. 16.13). Инвагинацию начинают с задней полуокружности сосуда. При восстановлении кровотока по сосуду зажим вначале снимают с центрального, а затем с периферического отрезков. Проверяют герметичность шва и проходимость сосуда. При недостаточной герметичности накладывают дополнительные отдельные узловые швы, захватывая все слои стенки периферического и наружную оболочку центрального отрезков сосуда.
Дата добавления: 2018-06-27 ; просмотров: 1905 ;
ТОПОГРАФИЧЕСКАЯ АНАТОМИЯ ГРУДИ
Границы груди и грудной клетки соответствуют следующим ориентирам:
- вверху – по ярёмной вырезке грудины, верхнему краю ключицы, далее по условной линии, соединяющей ключично-акромиальное сочленение с остистым отростком VII шейного позвонка;
- внизу– линия от мечевидного отростка по краю реберной дуги и по нижнему краю XII ребра к остистому отростку XII грудного позвонка;
- по бокам: спереди по линии sulcus deltoideopectoralis, сзади – по медиальному краю m.deltoideus.
Для топографо-анатомической ориентировки используются условные вертикальные линии: передние срединные, грудинные, среднеключичные, окологрудинные, передние подмышечные, задние подмышечные, средние подмышечные, лопаточные, околопозвоночные, задние срединные. Точки пересечения этих линий с рёбрами, являющиеся условными горизонтальными линиями, позволяют определить проекции органов груди и патологических процессов в них на кожу грудной стенки.
Рельеф формы груди у мужчин определяется выраженным мышечным массивом, а у женщин – развитыми молочными железами. С возрастом железистая ткань редуцируется, молочные железы уплощаются.
Между верхним краем большой грудной мышцы и дельтовидной мышцей образуется борозда, переходящая в подключичную ямку. Здесь определяется контур v.cephalica, в подключичной ямке впадающей в v.axillaris. Между ключицей и верхним краем малой грудной мышцы, в trigonum clavipectorale, под фасциальным листком находится подключичная артерия, вена и плечевое сплетение.
При рассмотрении топографо-анатомических особенностей принято использовать следующие понятия: грудная клетка, грудная стенка, и грудная полость.
ГРУДЬ = ГРУДНАЯ СТЕНКА + ГРУДНАЯ ПОЛОСТЬ
Грудная стенка:кожный покров + мышечно-фасциальный слой + костно-хрящевая основа (кости грудной клетки и мышцы грудной клетки, мышцы плечевого пояса, позвоночника).
Грудная клетка (часть грудной стенки): грудной отдел позвоночника, двенадцать пар ребер и грудина.
Грудная полость – пространство, ограниченное грудной стенкой и диафрагмой, выстланное внутригрудной фасцией.
В грудной полости располагаются два плевральных мешка и перикардиальный мешок. Плевра представляет собой тонкую серозную оболочку, имеющую висцеральный и париетальный листки. Между обоими листками плевры имеется щелевидное пространство – плевральная полость,в которой содержится небольшое количество серозной жидкости.
Между внутренними стенками плевральных мешков, направляющихся от грудины к позвоночнику, в грудной полости образуется срединное межплевральное пространство - средостение, содержащее сердце с перикардом, грудную часть трахеи, главные бронхи, пищевод, сосуды и нервы.
Формы груди
Форма грудной клетки находится в соответствии с формой и положением органов груди. Индивидуальные особенности формы груди, направление рёбер, ширину межрёберных промежутков следует учитывать при обследовании пациента и выборе способа оперативного лечения.
При узкой и длинной грудной клетке узкие межреберные промежутки, рёбра наклонены кпереди, межрёберные промежутки узкие, верхняя апертура грудной клетки широкая, ЭУ менее 100 градусов.
У женщин грудная клетка в нижнем отделе уже и короче, чем у мужчин.
У грудных детей переднезадний размер грудной клетки преобладает над поперечным, имеется горизонтальное направление рёбер, грудная клетка короткая, диаметр нижней апертуры больших размеров, соответственно размерам печени.
При врожденных дефектах грудная клетка может иметь специфическую форму – плоскую, воронкообразную и килевидную, а при эмфиземе лёгких - бочкообразную.
Слои грудной стенки
1. Поверхностный слой (кожа, подкожная клетчатка, поверхностная фасция и молочная железа).
2. Средний слой (мышечно-фасциальные образования плечевого пояса и брюшного пресса).
3. Глубокий слой (грудная клетка с ее мышечно-фасциальными образованиями).
Поверхностный слой грудной стенки
* Кожа тонкая, содержит сальные и потовые железы (при закупорке выводных протоков сальных желез развиваются атеромы);
* Подкожно-жировая клетчатка содержит поверхностные сосуды: ветви задних межреберных артерий (от аорты),передних межреберных артерий (от внутренней грудной) и латеральных грудных (от подмышечной артерии);
*Поверхностная фасция начинается от края ключицы, затем разделяется на 2 листка, которые образуют футляр для молочной железы.
Средний слой грудной стенки
Собственная фасция ниже реберной дуги продолжается в фасцию передней брюшной стенки (передняя зубчатая мышца m.serratus ant. в наружную косую живота);
Медиальный участок области занимает фиксированная к трем последним ребрам прямая мышца живота и два слоя рыхлой клетчатки.
Глубокий слой грудной стенки
Основу составляют: грудина, позвоночник (I – XII гр.), ребра и межреберные мышцы.
Грудина (рукоятка, тело и мечевидный отросток), в теле – содержится красный костный мозг.
Пункция грудины (биопсия костного мозга):
· по средней линии на уровне первых ребер;
· у детей – пункция по середине в области рукоятки;
· c диагностической целью при раке молочной железы пункция производится в нижнем сегменте по середине грудины.
Кровоснабжение и иннервация грудной стенки
Источником кровоснабжения и иннервации грудной стенки являются межрёберные сосудисто-нервные пучки, расположенные в щели между наружной, внутренней межрёберными мышцами и нижним краем ребра. Межрёберная артерия при повреждении не спадается, отмечается фонтанирующее кровотечение. Это обусловлено высоким давлением в системе межрёберных артерий, непосредственно отходящих от аорты.
Задние межрёберные артерии в количестве 9-10 пар расположены в межрёберных промежутках от 3 до 11 рёбер. Двенадцатая задняя межрёберная артерия находится под нижним краем 12 ребра (подрёберная артерия). Имеются следующие ветви задних межрёберных артерий: спинная, латеральная и медиальная кожные, ветви к молочной железе.
Кроме этого, имеются анастомозы межрёберных артерий с ветвями внутренней грудной артерии, проходящими вдоль края грудины (образуется замкнутое артериальное кольцо).
Внутренняя грудная артерия (a.thoracica interna).Начинается от подключичной артерии, от хряща первого ребра достигает грудино-ключичного сустава. Ветви: артерия околосердечной сумки и диафрагмы, начинается на уровне первого ребра, межреберные артерии, перфорирующие и грудные ветви;
Таким образом, анатомо-хирургическими особенностями межреберного сосудисто-нервного пучка являются:
· Подреберная бороздка (межреберные сосуды и нерв) по нижнему краю ребра! (имеется только до средней подмышечной линии).
· Межреберные промежутки выполняют наружные (вдыхательные) и внутренние (выдыхательные) межреберные мышцы.
· Задние межреберные артерии: первых двух ребер - от подключичной артерии, а остальные от аорты.
· Кверху от артерии – одноименная вена, а книзу – межреберный нерв (ВАН).
· Внутренняя грудная артерия отстоит от края грудины на 0,5 см вверху до 1,5 см внизу.
Исходя из указанных особенностей при пункциях грудной полости иглу проводят по верхнему краю ребра!
Иннервация
Поверхностные нервы передней грудной стенки: из межрёберных (кожные ветви).
Глубокие нервы (мышечные ветви межрёберных нервов) иннервируют межрёберные мышцы; соединительная и брюшная ветви; длинный грудной нерв, передние грудные нервы.
Молочная железа
( glandula mammaria)
Cкелетотопия: между краем грудины и передней подмышечной линией на уровне III – VI (VII) ребер. Имеет альвеолярно-трубчатое строение (15 – 20 долек).
Фасциально-клетчаточные пространства:
а) подкожно-жировая клетчатка (передний листок фасциальной капсулы связан с кожей соединительнотканными волокнами) - здесь локализуется антемаммарный мастит;
б) молочная железа (между листками фасции) - локализуется интрамаммарный мастит;
в) ретромаммарная клетчатка (под глубоким листком фасциальной капсулы железы) - локализуется ретромаммарный мастит.
Квадранты молочной железы:
Мужская молочная железа состоит из соединительной ткани и железистых элементов, при воспалительных изменениях которых развивается гинекомастия. Нередки случаи возникновения добавочных молочных желез (полимастия) или отсутствие как таковой ткани железы (амастия).
Кровоснабжение и иннервация молочной железы.
Артериальное кровоснабжение: a.thoracica interna (ветвь a.subclavia); a.thoracica lateralis (ветвь a.axillaris); a.intercostalis (от 3 до 7).
Венозный отток: по одноименным венам в подмышечную, подключичную, внутреннюю грудную и верхнюю полую вену.
Нервы: ветви межреберных и надключичных нервов.
Лимфатические сосуды молочной железы.Внутрикожная сеть – направляется в подмышечные, надключичные и окологрудинные лимфатические узлы. Паренхиматозная сеть – через 2 ствола направляется в подмышечные лимфатические узлы, частично через малую грудную мышцу в подключичные и надключичные л/у, грудные узлы, через круглую связку печени – к печени, предбрюшинному сплетению и в малый таз.
Рак молочной железы(лимфогенное метастазирование):
· парастернальные, надключичные, шейные и л/у средостения (центральный рак);
· перекрестное метастазирование (подмышечные узлы противоположной стороны);
· отдаленное метастазирование: тела позвонков, тазовые кости, легкое, печень, головной мозг и др.
Диафрагма
Диафрагма – мышечно-сухожильная перегородка между грудью и животом. Диафрагма покрыта сверху пристеночной плеврой, снизу внутрибрюшной фасцией и пристеночным листком брюшины, отделённым от диафрагмы забрюшинной клетчаткой.
Отделы диафрагмы: сухожильный центр, мышечная часть (грудинная, рёберная и поясничная). Между мышечными частями диафрагмы различается грудино-рёберный треугольник, через который проходят верхние надчревные артерия и вена.
В пределах диафрагмы находится несколько отверстий. Наибольшие размеры имеют отверстия нижней полой вены, аортальное и пищеводное. Пищеводное отверстие ограничено мышечными пучками (правая ножка диафрагмы) и, в связи с особенностями его строения, связано с образованием грыжв этой области (грыжа пищеводного отверстия диафрагмы).
К аномалиям развития диафрагмы относят аплазию (недоразвитие) или агенезию (полное отсутствие диафрагмы).
При нарушении развития на этапе первичной диафрагмы формируется её дефект с образованием ложных грыж, а при нарушении развития на этапе вторичной диафрагмы – слабые места с образованием истинных грыж.
Кровоснабжение.Правая и левая нижние диафрагмальные артерии, верхние диафрагмальные артерии, перикардодиафрагмальная артерия, а также ветви шести нижних задних межрёберных артерий.
Венозный отток в нижнюю полую вену, внутреннюю грудную, непарную и полунепарную вены.
Иннервация. Диафрагмальный нерв (от шейного сплетения) и ветви 6 нижних межрёберных нервов.
ГРУДНАЯ ПОЛОСТЬ
Полость груди – пространство, ограниченное внутригрудной фасцией, выстилающей внутреннюю поверхность грудной клетки и верхнюю поверхность диафрагмы. В полости груди расположены две плевральные полости, между которыми располагается средостение.
Молочная железа (glandula mammaria s. mamma) является парным органом, относящимся к типу апокринных желез кожи. Она большей частью своего основания залегает на большой грудной мышце (m. pectoralis major), частично па передней зубчатой (m. serratus anterior) и, переходя через свободный край грудной мышцы, прилежит небольшим своим участком к боковой поверхности грудной стенки. Медиально основание железы доходит до наружного края грудины. Протяжение железы от III до VII ребра.
Между обеими молочными железами имеется углубление (рис. 1), носящее название пазухи (sinus mammarum).
Молочная железа вне периода лактации имеет в поперечнике в среднем 10-12 см, в толщину 2-3 см (Д. Н. Зёрнов). Вес железы у девушек колеблется в пределах 150-200 г, в периоде лактации 300-900 г. У большинства молодых здоровых женщин железа является упругой и имеет форму полушария.
Приблизительно посредине наиболее выпуклой части железы, что соответствует уровню V ребра, имеется пигментированный участок кожи- поле соска (areola mammae) диаметром 3-5 см, в центре которого выступает сосок молочной железы (papilla mammae).
Молочная железа покрыта нежной кожей. Кожа, покрывающая сосок и поле соска, отличается особенной нежностью и имеет большое количество мелких складок, по виду напоминающих морщины. Цвет кожи различен: он может быть розовым или коричневым в зависимости от общей пигментации кожи. Во время беременности интенсивность пигментации поля соска и самого соска молочной железы усиливается.
По окончании периода лактации железа уменьшается в объеме вследствие обратного развития составных элементов железистой ее части, но не настолько, как это было до беременности.
Собственно железистая часть молочной железы, называемая телом молочной железы (corpus mammae), имеет вид выпуклого диска и расположена в основании железы. Задняя поверхность тела гладка и соединяется неясной соединительной тканью с фасциями большой грудной (m. pectoralis major) и передней зубчатой мышц (m. serratus anterior).

Каждая доля молочной железы делится на дольки (lobuli mammae), которые отделены одна от другой соединительной тканью. Каждая долька состоит из альвеол.

Между железистым телом железы и наружным покровом ее находится жировая ткань, выполняющая все промежутки между ними, разделенная на отдельные участки соединительнотканной сеткой.
Каждая доля молочной железы имеет выводной молочный проток (ductus lactiferus), который направляется от верхушки доли к соску (рис. 2), перед впадением в который он веретенообразно расширяется, образуя расширение — молочный мешочек, или млечную пазуху (sinus lactiferus). Суживаясь вновь, каждый проток пронизывает сосок, открываясь по верхушке его молочным отверстием (porus lactiferus). Число молочных отверстий всегда меньше числа молочных протоков, так как некоторые из последних перед впадением в молочное отверстие сливаются между собой. Молочные отверстия числом от 8 до 15 открываются на верхушке соска между складками кожного покрова. В глубине молочных желез молочный проток сначала дихотомически, а дальше древовидно разветвляется, переходя в альвеолярные ходы с многочисленными выпячиваниями и пузырьками (альвеолами) диаметром 0,05 — 0,07 мм. Таким образом, молочные протоки не представляют собой однообразной в анатомическом отношении картины, что и побудило ряд авторов провести классификацию их. Классификация Д. П. Федоровича позволяет в известной степени объяснить распространение воспалительного процесса в железе.
Д. П. Федорович различает четыре основных варианта строения молочных протоков: 1) крупнопетлистое строение; 2) мелкопетлистое (эти два варианта встречаются чаще всего); 3) протоки обильно анастомозируют между собой, создавая впечатление единой петлистой сети; 4) магистральное и рассыпное строение (встречается сравнительно редко, отличается очень малым числом анастомозов, создает впечатление изолированных сетей).
Выводные протоки проходят через сосок, выстланный плоским эпителием, который переходит на верхушке соска в эпителий, покрывающий сосок снаружи. В противоположном направлении — к долькам — протоки выстланы двурядным высоким цилиндрическим эпителием, а по мере приближения к альвеолам — однорядным низким, таким же как и сами альвеолы.
В зависимости от функционального состояния молочной железы эпителий альвеол приобретает некоторые особенности.
В спокойном состоянии, т. е. при отсутствии беременности и лактации, эпителий альвеол имеет кубическую форму, в периоде лактации он энергично размножается и становится высоким, в нем образуется жир. Заслуживает внимания, что не все дольки функционируют в любой отрезок времени одинаково. Подтверждением этого являются наблюдения, показывающие, что нагрубание молочной железы, связанное с накоплением молока, при отсутствии воспалительного процесса никогда или почти никогда не захватывает сразу всю железу, а нарастает постепенно. Даже на высоте лактации нередко прощупываются отдельные части железы, совершенно мягкие, как бы свободные от молока.
В области поля соска имеется некоторое количество небольших рудиментарных молочных желез, называемых железами кружка (glandulae alveolares s. Montgomery); они образуют вокруг соска небольшие возвышения. В центре каждого из этих возвышений открывается выводной проток. Одно время их, считали сальными железами. Г. Е. Рейн впервые установил их истинную природу и отнес к рудиментарным органам.
В коже самого соска и его поля залегают крупные сальные железы. В поле соска, кроме того, имеются и потовые железы.
Сосок в большинстве случаев имеет у девиц конусообразную форму, у рожавших женщин — цилиндрическую.
В коже соска находятся пучки гладких мышечных волокон, которые идут в круговом и радиальном направлении и распространяются на область поля соска. Внутренняя мускулатура соска имеет вид взаимно перекрещивающихся тяжей. По оси соска располагается ряд гладко-мышечных и соединительнотканных волокон, составляющих как бы опору для радиальных мышц.
Способность соска к эрекции прежде связывали со строением многочисленных его кровеносных сосудов, как бы построенных аналогично пещеристым телам клитора. Оказалось, однако, что эти сосуды ничем не отличаются от обычных периферических сосудов. Было высказано предположение, что эрекция соска зависит от сокращений мышечных его волокон, возбуждаемых сосательными движениями ребенка. Впоследствии это предположение было полностью подтверждено.
Есть основание утверждать, что эрекция соска является рефлекторным актом центрального происхождения, идущим от коры головного мозга и направляемым и регулируемым нейро-гуморальной системой. В пользу этого говорят не вызывающие сомнений факты возникновения у здоровых молодых женщин эрекции соска психогенным путем, например при половом возбуждении. На это также указывает повышение эректильности соска и его чувствительности в фазе овуляции.
Вокруг альвеол находится бесструктурная собственная оболочка (membrana propria). В прослойке между эпителием и этой оболочкой расположены миоэпителиальные клетки. Анастомозируя между собой, они образуют опорную сеть.
Молочная железа подвержена циклическим изменениям, особенно резко выраженным при беременности. Подобные же изменения наблюдаются у взрослых здоровых женщин и вне беременности, во время менструального периода.
Морфологические изменения в основном сводятся к следующему (Е. И. Пальчевский, 1941; И. Я. Слоним, 1955, и др.).
В предменструальном периоде наблюдается отечность и разрыхление внутридольковой ткани; она широкопетлиста, содержит умеренное количество клеточных элементов. Число железистых ходов увеличено; просвет их широк, местами обнаруживаются слущившиеся клетки, миоэпителиальный слой набухший, вакуолизированный.
Во время менструации происходит клеточная инфильтрация внутридольковой ткани. Отечность еще имеется вследствие обильного скопления лимфоцитов, плазматических клеток; инфильтрация особенно сильна вокруг более крупных ходов. В просвете железистых ходов содержатся жировые капли, слущившийся эпителий, а в более крупных ходах — множество эритроцитов.
В послеменструальном периоде разрыхление внутридольковой соединительной ткани исчезает, и поэтому железистые поля очень резко отграничены от окружающей ткани. Клеточная инфильтрация еще имеется в железистых полях, но исчезает вокруг крупных ходов; железистые просветы в дольке резко сужены; оболочка альвеол (membrana propria) широка, гомогенна.
В средине менструального периода процесс уплотнения прогрессирует; некоторые волоконца внутридольковой соединительной ткани приобретают вид плотных коллагеновых волокон и мало отличаются от волокон стромы; некоторые волокна стромы как бы входят внутрь железистых полей, а потому резкое отграничение последних, наблюдающееся в предшествовавшем периоде, исчезает.
Следует упомянуть о некоторых анатомических аномалиях молочных желез, которые встречаются довольно редко, но могут привести к диагностическим ошибкам или быть причиной затруднений при кормлении ребенка.
1. Добавочные молочные железы (полимастия) встречаются чаще с обеих сторон на молочных линиях. Молочными линиями называются кожные складки, симметричные с обеих сторон, образующиеся у человеческого зародыша при длине его в 9,5 мм и простирающиеся от подмышечной впадины до пахового сгиба. К концу 2-го месяца утробной жизни на этих складках образуются червеобразные утолщения, одна пара которых продолжает развиваться,
образуя молочные железы. В соответствии с таким направлением молочных линий добавочные молочные железы располагаются от подмышечных впадин до бедер. Чаще всего они встречаются в подмышечных впадинах, где достигают, особенно в периоде лактации, значительного развития и даже в некоторых случаях обладают способностью выделять секрет.
2. Прибавочные дольки молочной железы (mammae aberratae) располагаются большей частью по наружному краю большой грудной мышцы и в подмышечной впадине. Сосков не имеют. Во время лактации нередко значительно нагрубают и становятся болезненными. Могут явиться местом образования мастита, рака и других патологических процессов.
3. Чрезмерное увеличение молочной железы (макромастия) в большинстве случаев бывает двусторонним. Чаще всего представляет собой липоматоз молочной железы, реже истинную гипертрофию ее. Наблюдались случаи, когда вес таких желез достигал 30 кг. Гипертрофия молочной железы может наблюдаться в периоде наступления половой зрелости. В этом случае она имеет стойкий характер, секрет не выделяется. Другой вид гипертрофии наблюдается в связи с беременностью, после окончания которой, к концу лактационного периода, молочная железа приобретает почти нормальную величину, выделение молока и молозива происходит нормально, хотя количество молока несколько понижено.
4. Атрофия (одно- или двусторонняя) молочных желез (амастия) наблюдается крайне редко. По мнению ряда авторов [Яшке (Jaschke) и др. ], обычно сочетается с недоразвитием яичников и наличием уродств.
5. Добавочные соски (полителия) располагаются так же, как и добавочные молочные железы, по молочным линиям. Они никогда не достигают значительного развития, не отделяют секрета. В отдельных случаях отмечается слабо выраженная эрекция сосков. Происхождение добавочных сосков идентично происхождению добавочных молочных желез.
6. Нетипичные формы сосков (конические, плоские, острые, расщепленные и некоторые другие) обычно больших затруднений при кормлении не представляют, тем более что встречаются довольно редко. Чаще наблюдаются плоские соски и как дальнейшее развитие этой аномалии — втянутые соски. Отмечается низкая степень эрективности соска, недостаточность молочной функции, недостаточное развитие паренхимы железы. В отдельных случаях уродства или недоразвития сосков кормление грудью становится невозможным.
Кровоснабжение молочных желез осуществляется в основном внутренней грудной (a. mammaria interna) и боковой грудной (a. thoracalis lateralis) артериями. Первая из них, особенно наиболее развитая третья ее наружная ветвь (a. mammaria externa), подходя с медиальной стороны, снабжает кровью дольки железы (паренхиму), околососковое поле, сосок и кожу железы (медиальную ее сторону). Вторая питает своими ветвями (rami mammarii externi) эти же образования, но с латеральной стороны. Задняя поверхность железы снабжается кровью от проникающих в нее тонких ветвей межреберных артерий (rami aa. intercostales). Перечисленные артерии образуют две анатомические сети (поверхностную и глубокую); от этих сетей отходят тонкие ветви, направляющиеся к соску. Глубокие вены сопровождают артерии, поверхностные — образуют подкожную сеть, связанную с подмышечной веной.
Лимфоотток осуществляется несколькими сетями лимфатических сосудов. В области соска и его поля лимфатические сосуды образуют густую сеть, широко анастомозирующую с лимфатическими сосудами противоположной молочной железы и с такой же сетью, расположенной более глубоко, между дольками железы. Кроме того, имеется несколько путей, отводящих лимфу,
от молочных желез и играющих большую роль в распространении патологических процессов (гнойного, бластоматозного). Главный путь лимфы идет от латеральной части железы к подмышечным лимфатическим узлам. Добавочные пути анастомозируют друг с другом и с лимфатическими путями плевры, поддиафрагмального пространства и печени. При этом (Д. Н. Лубоцкий и др.) одна часть лимфатических сосудов направляется через толщу большой грудной мышцы к глубоким подмышечным лимфатическим узлам, лежащим под малой грудной мышцей; другая часть сосудов (между большой и малой грудной мышцей) направляется к подключичным узлам, часть сосудов попадает в надключичную область, минуя подключичную область, чем объясняются поражения раком глубоких шейных узлов при отсутствии метастазов в подключичных. Лимфатические сосуды, отходящие от железы с медиальной стороны,
впадают в грудинные узлы вдоль внутренней грудной артерии (a. mammalia interna), а также в подмышечные узлы противоположной стороны. Имеются также лимфатические сосуды, направляющиеся в надчревную область и анастомозирующие с сосудами плевры, поддиафрагмального пространства и печени.
Иннервация молочных желез происходит от шейного сплетения через надключные нервы (nn. supraclaviculares) и из плечевого сплетения через передние грудные нервы (nn. thoracales anteriores), а также от 4-6-го межреберных нервов (nn. intercostales). Волокна симпатических нервов достигают железы по кровеносным сосудам. Нервы молочной железы относятся как к мякотным, так и к безмякотным. Последние построены по типу ремаковских ядросодержащих нервных волокон и в основном иннервируют молочные протоки. Мякотные же волокна инвервируют сосуды. Оба вида волокон вокруг долек железы образуют крупнопетлистую нервную сеть, от которой отдельные ветви идут к сосудам, молочным протокам и гладкомышечным волокнам.
Часть этих ветвей образует междолевое нервное сплетение, а отходящие от него нервные волокна формируют межальвеолярное сплетение, веточки которого проникают через оболочки альвеол, образуя здесь густую сеть. При этом они достигают наружной поверхности железистого эпителия, обусловливая его секрецию. Внутрь клеток концевые нервные аппараты не проникают.
Двигательные нервные волокна иннервируют мышцы, сосуды и молочные протоки. Чувствительные волокна образуют вдоль протоков густые сплетения. Перед своим окончанием они становятся безмякотными и заканчиваются клетками, состоящими из варикозно расширенных нитей, окруженных капсулой.
В соске имеются разнообразные инкапсулированные и неинкапсулированные нервные окончания: тельца Годжи-Маццони, тельца Фатер-Пачини, генитальные тельца. По-видимому, инкапсулированные окончания являются рецепторами давления. Давление передается из окружающей ткани на поверхность капсулы и далее, через инкапсулированную жидкость, на: внутреннюю колбу и заключенное в ней нервное волокно, возбуждая последнее. В соске передача давления происходит через ряд капсул, расположенных по длине нервного волокна, чем обусловливается высокая чувствительность рецептора соска во время сосания. Существует предположение, что свободные древовидные нервные окончания, лежащие глубоко в паренхиме железы, являясь монорецепторами, сигнализируют о состоянии и степени наполнения самих железистых клеток. Бескапсулярные клубочки, содержащие большое количество различных клеток и располагающиеся в междольковой соединительной ткани, являются хеморецепторами — они сигнализируют об изменениях химизма тканей.
М. М. Миронов и Л. Н. Воскресенский (из лаборатории И. П. Павлова) установили наличие связи нервов молочной железы со спинным и головным мозгом. Связь эта носит рефлекторный характер.
Читайте также:


