Спастическая диплегия у недоношенных
Наиболее частой формой двустороннего спастического ДЦП является спастическая диплегия, представляющая собой форму со значительно более выраженным поражением нижних конечностей, чем рук. Поражение верхних конечностей имеет постоянный характер, тем не менее, оно может быть очень слабо выраженным и выявляться только при тщательном обследовании. Выделено два подтипа (чистая дипления и атаксическая диплегия), но атаксическая диплегия в настоящее время встречается редко вследствие более эффективного и более раннего лечения гидроцефалии, которая является основной причиной ее развития.
Тетраплегия, также называемая квадриплегия, двусторонняя гемиплегия или ДЦП с преимущественным поражением четырех конечностей, характеризуется двусторонней спастичностью, преобладающей в верхних конечностях или в одинаковой степени поражающей все четыре конечности. Данная форма заболевания встречается реже, чем диплегия (86 случаев по сравнению с 300 случаями в исследовании Krageloh-Mann et al., 1995а).
Несколько исследователей (Hagberg и Hagberg 1993; Krageloh-Mann et al., 1995a) выделяют две дополнительные формы: с преимущественным поражением трех конечностей (триплегия) (55 случаев в исследовании Krageloh-Mann et al.) и дискинетическую-спастическую форму (46 случаев в ходе того же исследования). Данная форма, называемая в скандинавской литературе также дистонической тетраплегией, является промежуточной формой между спастическим и дискинетическо-дистоническим ДЦП.
а) Этиология. В этиологии спастической диплегии с высокой частотой преобладает недоношенность и с относительно высокой частотой — воздействие перинатальных факторов. Из 78 детей с зарегистрированной спастической диплегией (Ingram, 1964) 34 родились недоношенными, а диплегия встречалась в 81% случаев ДЦП у недоношенных детей. Приблизительно у 5-10% недоношенных детей с массой тела при рождении менее 1500 г развивалась диплегия (Bennett et al., 1981), но частота данного заболевания была значительно ниже среди недоношенных детей с более высокой массой тела. Тем не менее, последнее обстоятельство касается подавляющего большинства случаев спастической диплегии в связи со значительно более высокой частотой данной формы. Среди доношенных младенцев со спастической диплегией заболевание имеет значительно большую выраженность, чем среди недоношенных (Hagberg et al., 1975b).
По результатам одного из исследований (Krageloh-Mann et al., 1995а) 33% младенцев с диплегией родились до 32-й недели беременности, а 35% — между 32-й и 36-й неделями беременности. Только 32% составляли доношенные младенцы. Более чем у половины детей в анамнезе отмечалась патология беременности или родов, но значимость данного обстоятельства обсуждается (Cooke, 1987; Powell et al., 1988b). Выявлено, что только у 31% с диплегией отмечалась асфиксия при рождении, никогда не проявляющаяся изолированно (Veelken et al., 1983). Установлено, что этиология отличалась в зависимости от зрелости новорожденных (Krageloh-Mann et al., 1995а). Перинатальные факторы преобладали у глубоко недоношенных детей (61%), в то время как пренатальные факторы имели значение только в 1% случаев. Те же факторы воздействовали на умеренно недоношенных детей (в 32% и 24% случаев) и на доношенных детей (в 13% и 25% случаев). Среди большого числа пациентов точный этиологический фактор не был установлен.
Диплегия у доношенных детей чаще вызвана воздействием пренатальных факторов. Вполне вероятно, что одни и те же нарушения циркуляции имеют место и у недоношенных детей в перинатальном периоде, и на эквивалентном этапе гестации во внутриутробном периоде. Продемонстрирован пренатальный характер некоторых причин перивентрикулярной лейкомаляции (Sinha et al., 1990; Iida et al., 1993).
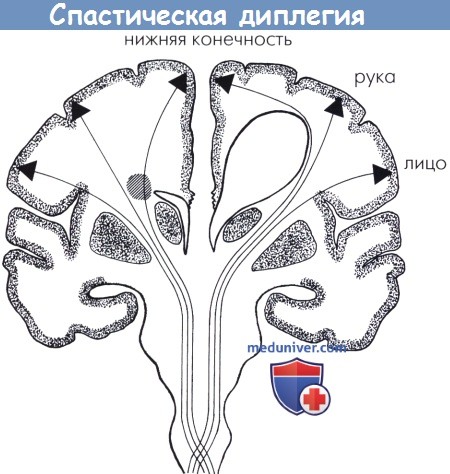
Схематическое изображение взаимосвязи кортикоспинальных волокон и перивентрикулярной лейкомаляции (левая часть схемы) и расширения боковых желудочков при гидроцефалии (правая часть схемы).
В обоих случаях волокна медиальной коры (область ног) преимущественно поражены, участки лейкомаляции прерывают волокна ног (левая часть схемы) или волокна ног растянуты вокруг расширенного желудочка (правая часть схемы), что объясняет преимущественную локализацию неврологических признаков (диплегию).
б) Патологическая анатомия. Патологическая анатомия диплегии связана с перивентрикулярными повреждениями, наиболее частым типом повреждения головного мозга у недоношенных детей. Внутрижелудочковые кровотечения, особенно с последующим расширением желудочков (Papile et al., 1983; Van de Bor et al., 1988), являются возможной причиной диплегии. В действительности большая голова в сочетании с диплегическим ДЦП (в особенности с атаксической диплегией) всегда служит основанием для подозрения на гидроцефалию. Перивентрикулярная лейкомаляции является наиболее частым повреждением, приводящим к формированию спастической диплегии.
Данное обстоятельство легко объясняется тем, что пораженные области располагаются вдоль наружного угла боковых желудочков и затрагивают волокна внутренней части полушарий, которые включают двигательные волокна нижних конечностей. Локализация лейкомаляции вдоль задней части боковых желудочков затрагивает зрительную лучистость и является причиной нарушения зрения (Van Nieuwenhuizen и Willemse, 1984; Scher et al., 1989; Schenk-Rootlieb et al., 1994).
Другие патологоанатомические повреждения могут обнаруживаться в некоторых случаях диплегии. Имеются сведения о возможной роли повреждения мозга в парасагиттальной области (Pasternak, 1987). Тем не менее, описанные повреждения, располагающиеся в пограничной области между сосудистыми зонами в верхней части моторного участка, чаще всего сочетаются с поражением верхних конечностей у пациентов с тетраплегией.
Результаты КТ пациентов со спастической диплегией обычно свидетельствуют о симметричном снижении объема белого вещества в обеих теменно-затылочных областях с последующим расширением заднего рога. Расширенные желудочки имеют неровные контуры. В тяжелых случаях повреждения располагаются ближе к передней части со значительным увеличением размера желудочков. Иногда видны полуовальные перивен-трикулярные участки сниженной плотности (Taudorf et al., 1984). Выявлена значимая корреляция между распространением повреждений по данным КТ и выраженностью клинических изменений (Yokochi et al., 1989). В легких случаях КТ может быть в пределах нормы. Тем не менее, на МРТ видны даже небольшие повреждения в виде областей сниженного (в Т1-режиме) и повышенного (в Т2-режиме) сигнала от боковых углов желудочков с различным снижением объема белого вещества.
МРТ также позволяет точно определить распространенность лейкомаляции и выявить асимметричное или даже одностороннее поражение (Flodmark et al., 1989; Konishi et al., 1991; Krageloh-Mann et al., 1992; van Bogaert et al, 1992). Результаты последующих исследований (от ультразвукового обследования новорожденных до МРТ) подтверждают пери/неонатальное время повреждений у недоношенных детей (Skranes et al., 1992; de Vries et al., 1993). Кавитационная лейкомаляция обычно приводит к тяжелой диплегии. Тем не менее, диплегия может встречаться без каких-либо выявляемых в периоде новорожденности изменений, а неполостные эхогенные области могут исчезать без последствий (Graziani et al, 1986; Scher et al., 1989; Krageloh-Mann и Horber, 2007).
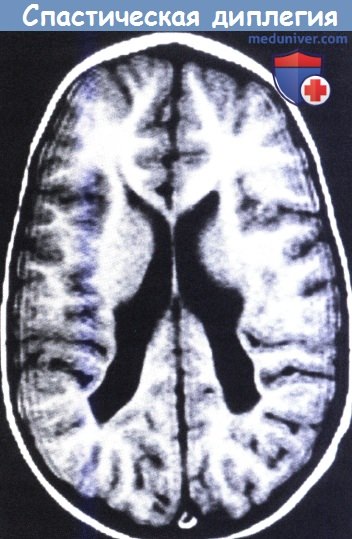
МРТ в Т2-режиме у ребенка со спастической диплегией. Задние рога боковых желудочков неравномерно расширены и вокруг них определяется утрата белого вещества.
Данный снимок характеризует позднюю стадию перивентрикулярной лейкомаляции и отмечается преимущественно у недоношенных детей.
Когда ребенок начинает самостоятельно ходить, отмечается склонность к ходьбе на цыпочках с полусогнутыми суставами нижних конечностей. Некоторые дети с диплегией выворачивают стопы наружу. В наиболее тяжелых случаях самостоятельная ходьба невозможна в связи с неспособностью удерживать равновесие, гипотонией туловища или контрактурами.
Поражение верхних конечностей имеет вариабельный характер. Отмечается тенденция к сгибанию локтей во время ходьбы, но манипуляции нарушены значительно меньше, чем способность к передвижению. Тем не менее, часто встречается нарушение координации быстрых движений. Глубокие сухожильные рефлексы повышены во всех конечностях, а пирамидные знаки легко вызываются.
Состояние нередко асимметрично (Tang-Wai et al., 2006), и в некоторых случаях моноплегия нижних конечностей представляет собой последствия односторонней или асимметричной лейкомаляции. У некоторых детей дистония сочетается с непроизвольными движениями, иногда ограничивающими дееспособность (вплоть до нетрудоспособности). В редких случаях инвалидизирующая вторичная прогрессирующая дистония появляется через несколько лет стабильного течения (Bhatt et al., 1993).
Эпилепсия встречается достаточно редко и отмечалась в 16% случаев (Veelken et al., 1983) и 27% случаев (Ingram, 1964). Часто эпилепсия достаточно легко поддается контролю. Косоглазие особенно часто встречается у пациентов с диплегией. У детей с диплегией также часто отмечаются трудности зрительного восприятия (Schenk-Rootlieb et al., 1994). Особое внимание было уделено дорзальному зрительному пути, отвечающему за восприятие движения, а не вентральному зрительному мути, отвечающему за восприятие и распознавание формы, несмотря на то, что оба пути, несомненно, поражены и между ними отмечается взаимодействие (Вах et al., 2007). Повреждения заднего мозга гораздо чаще встречаются при наличии зрительных нарушений, чем без них, и отмечается положительная корреляция между распространенностью атрофии перитригонального белого вещества и выраженностью проблем со зрением (Koeda и Takeshita, 1992; Fedrizzi et al., 1996; Krageloh=Mann et al., 1999).
Интеллект среди пациентов с диплегией в большинстве случаев относительно сохранен. У 69% пациентов отмечался нормальный или пограничный уровень умственного развития (Hagberg et al., 1975b). Нарушение функции верхних конечностей имеет тенденцию сочетаться с более низким уровнем умственного развития (Ingram, 1964) и более выраженным двигательными нарушениями. Коэффициент IQ выполнения действий снижается в большей степени, чем вербальные функции и коррелирует с распространенностью поражений белого вещества (Fedrizzi et al. 1996).
г) Дифференциальный диагноз. Спастическая диплегия в редких случаях вызывает диагностические трудности. Транзиторная дистоническая стадия длительное время выделялась у недоношенных детей, в особенности у рожденных до 32-й недели беременности или с массой тела при рождении менее 2000 г. У таких детей часто отмечается положение тела с преобладанием разгибания, повышенный тонус приводящих мышц, плохой контроль движений головы и сохранение или избыточность примитивных рефлексов. По результатам исследования с участием 135 недоношенных детей, родившихся ранее
Редактор: Искандер Милевски. Дата публикации: 10.12.2018

Детский церебральный паралич – врожденное неврологическое заболевание. Наиболее распространенная форма ДЦП – спастическая диплегия, которая составляет более 75% из общего числа пациентов с церебральным параличом.
- Диплегия — что это такое
- Причины
- Классификация
- Симптомы
- Диагностика
- Лечение
- Консервативная терапия
- Физиотерапия
- Лечебная физкультура
- Прогноз
- Осложнения
- Что нужно запомнить?
Диплегия — что это такое

Детский церебральный паралич – одна из наиболее распространенных патологий нервной системы у детей.
Спастическая форма ДЦП возникает из-за повреждения прецентральной извилины головного мозга, обеспечивающей двигательную функцию.
Из-за этого нарушается функционирование нервной системы, мышц, суставов, головного мозга и других органов и систем.
Также нарушается проведение нервных импульсов к конечностям, что приводит к двигательным расстройствам.
Повреждение нервной системы может быть следствием родовой травмы, либо возникнуть еще внутриутробно во время беременности.
Зачастую, диагноз устанавливается в течение первых 6 месяцев жизни младенца. Отмечается отставание в физическом развитии: дети долго не могут держать головку, сесть, не ползают. Из-за нарушения иннервации нижних конечностей многие дети не ходят до 3-4 лет, после чего нормальное хождение практически невозможно. Это связано с несимметричным поражением мышц и тетрапарезом.
Наиболее часто встречается спастическая диплегия нижних конечностей – руки при этой патологии страдают менее выражено. При этом выявляется повышенный тонус мышц-сгибателей стоп и отводящих мышц бедра с полностью либо частично сохраненными сухожильными рефлексами.
Часто нарушается речевое развитие. В некоторых случаях ухудшается слух. Повреждение зрительного нерва приводит к ухудшению зрения, косоглазию, слепоте.
Диплегию первым изучил английский врач-акушер Литтль. Он первый описал, что это такое, и какие основные причины ее возникновения. Поэтому диплегию часто называют болезнью Литтля либо синдромом Литтля.
Такой вариант ДЦП самый распространенный и составляет более 75% от общего числа больных. Дети нуждаются в постоянном уходе и медицинском наблюдении. Из-за этого диплегия является не только медицинской проблемой, но и социальной.
Причины
Прецентральная извилина дает начало пирамидным путям, которые отвечают за двигательную функцию нервной системы. Для нормальной работы структуры необходимо достаточное количество кислорода. Это возможно только при условии хорошего кровообращения и поступления необходимого количества кислорода. При повреждении извилины нарушается передача импульса от двигательных ядер к конечностям. В 40% патологический процесс сопровождается повреждением черепно-мозговых нервов.
Основными причинами диплегии являются:
- Недоношенность – преждевременные роды чаще всего приводит к диплегии. Это связано с недоразвитостью нервной системы;
- Внутриутробная гипоксия: курение во время беременности, работа на опасном производстве, анемия у матери и другие повышают риск рождения больного младенца;
- Асфиксия новорожденного – после родов отсутствует самостоятельное дыхание. Это происходит при перенесенной внутриутробной инфекции, попадания околоплодных вод в дыхательные пути, патологии плода;
- Родовая травма – может возникнуть из-за осложненных родов, узкого таза у матери, слабой родовой деятельности, при рождении крупного плода. Применение вспомогательных инструментов может привести к родовой травме новорожденного.
Важно! У беременных с патологиями и вредными привычками повышен риск рождения младенца с ДЦП. Они нуждаются в постоянном медицинском наблюдении для снижения риска.
Классификация
В зависимости от повреждений и клинической картины, диплегию классифицируют по степени тяжести. Выделяют три степени болезни Литтля:
- Легкая – ребенок до 6 месяцев растет и развивается нормально. После обнаруживается спастический парез ног. В дальнейшем ребенок может самостоятельно ходить без применения вспомогательных средств;
- Средняя – часто сопровождается умеренным поражением психики. Ребенок передвигается только с костылями из-за спастики. Возможна нормальная адаптация в социуме;
- Тяжелая – выявляется в первые дни жизни. Более выражено страдают нижние конечности, в которых отмечается выраженный тетрапарез. В большинстве случаев адаптировать ребенка в обществе не удается.
Симптомы
Из-за физиологических особенностей детей раннего возраста часто симптомы спастической диплегии выявляют не ранее, чем через 6 месяцев после рождения. Это связано с тем, что в норме у детей до 4 месяцев может сохраняться гипертонус мускулатуры, который нужен для нормального состояния плода в утробе матери. Это не позволят обнаружить спастический церебральный паралич, так как их проявления одинаковы.
Основной симптом диплегии – сохранение мышечного гипертонуса у детей старше полугода. Это может свидетельствовать о диплегической форме ДЦП, проявляющейся спастическим тетрапарезом и вялым параличом.
Для людей с диплегией характерна типичная походка: колени трутся друг об друга, ноги приведены и разогнуты, ходят на носочках. Руки практически не страдают и нормально функционируют.
В зависимости от степени повреждений у детей выявляются следующие симптомы и проявления:
- Легкая стадия – до 6 месяцев ребенок растет и развивается нормально. Сохраняющийся повышенный тонус ног и рук является основной жалобой, с которой родители обращаются к врачу. Младенец не контролирует свои движения, руки и ноги слегка согнуты, разогнуть их сложно из-за тонуса. Ребенок поздно садится и ползет. Ходить начинает к 3-4 годам. Несмотря на трудности при ходьбе возможно самостоятельное хождение без специального оборудования;
- Средняя – диплегия более выражена, что позволяет обнаружить ее раньше. Новорожденный плохо набирает вес, отстает в физическом развитии, плохо ест и беспокойно спит;
- Тяжелая – ноги и руки младенца сильно сжаты и при пассивном разгибании их разогнуть не удается. Часто выявляется ЗРР. У многих выявляется нарушения интеллекта.
У взрослых основные симптомы спастического ДЦП – гипертонус и тетрапарез. Многие из них могут ходить только с костылями либо тростью. Реже они передвигаются на инвалидной коляске.
Мышечная дисфункция может осложняться контрактурами и проблемами с суставами и позвоночником. Пациенту не удается полностью разогнуть суставы, в особенности нижних конечностей: голеностопные, колени, реже тазобедренные.
При поражении черепно-мозговых нервов могут быть проблемы с другими органами и системами. Так при повреждении глазного нерва с раннего возраста начинает ухудшаться зрение, возникает косоглазие. Родители обращают внимание, что ребенок длительное время не может распознавать предметы, долго не запоминает окружающих его людей. Это свидетельствует о плохом зрении. Также возможно поражение слухового нерва, из-за чего ухудшается слух. Лицевой парез возникает при повреждении лицевого либо тройничного нерва. В таком случае нарушается мимика: амимия, гипомимия, асимметричность лица, сглаживается носогубная складка, язык отклоняется в сторону.
У 25% больных нарушается умственное развитие, приводя к олигофрении. Это проявляется нарушением психического состояния. Они тяжело усваивают и запоминают новую информацию, им тяжело играть в коллективные игры, которые требуют выполнения правил. У большинства выявляется ЗРР и ЗПР.
Диагностика
Диагностированием спастической диплегии занимается детский невропатолог. Он учитывает результаты лабораторно-инструментальных исследований, заключения узких специалистов, анамнез беременности и родов, клиническую картину.
- Неврологический осмотр – специалист проверяет сухожильные рефлексы для подтверждения гипертонуса. Особое внимание уделяют коленному и ахиловому рефлексу. С помощью специального оборудования выявляет нарушения кожной чувствительности;
- Электроэнцефалограмма – проводится для изучения биоэлектрической активности ГМ. Необходима для дифференциации спастической диплении с эпилепсией;
- Электронейромиография – позволяет выявить либо опровергнуть другие нервно-мышечные заболевания;
- МРТ – самый точный метод диагностики головного мозга, позволяющий выявить любые нарушения в его структуре с точным определением локализации.
Справка. До закрытия родничка доступный и информативный способ обследования ГМ – это нейросонография. Абсолютно безопасный метод, который проводится в течение нескольких минут, позволяет выявить структурные изменения, новообразования и другие заболевания ЦНС.
Дополнительно требуется консультирование у офтальмолога, который определяет снижение остроты зрения и обследует глазное дно с помощью офтальмоскопии.
ЛОР проводит аудиометрию для выявления снижения слуха.
Психическое обследование проводит невролог в раннем возрасте, и психолог у детей дошкольного и школьного возраста. Их задачей является выявления ЗРР и ЗПР, определения степени умственной отсталости.
Многие симптомы болезни Литтля, в том числе и спастический парапарез, часто могут выявляться при других типах ДЦП, генетических мутациях, наследственных и дегенеративных состояниях нервной системы, дисметаболических нарушениях. Так как лечение таких состояний существенно отличается между собой, важным является точно определить диагноз.
Лечение
Болезнь Литтла, как и другие формы ДЦП – это неизлечимое заболевание. Этиологической терапии, которая полностью устранила бы дефект, не существует. Основной задачей врачей и родителей является улучшение общего состояния ребенка, предотвращение осложнений и адаптация его в социуме. Для этого применяют различные методы: консервативная терапия, физиолечение, лечебная гимнастика. Наиболее эффективно комбинирование разных методов.
Медикаменты улучшают трофику нервной ткани, обеспечивают достаточное кровообращение, расслабляют спазмированные мышцы. Для этого применяют следующие препараты:
- Нейрометаболиты – питают головной мозг полезными компонентами, насыщают кислородом, улучшая его работоспособность;
- Миорелаксанты – снимают мышечный спазм;
- Сосудистые медикаметы – расширяют сосуды, улучшая кровообращение и трофику тканей;
- Ноотропы – показаны для улучшения когнитивных способностей. Улучшают работоспособность мозга;
- Ботулотоксин – необходим для профилактики контрактур.
Важно! Только врач после тщательного обследования может назначить медикаментозное лечение. Применение лекарств без назначения врача может привести к ухудшению здоровья.
Применение физиотерапевтических процедур существенно снижает проявления диплегии. Для достижения максимального результата рекомендуется регулярно проходить лечение в специализированных учреждениях. Зачастую назначают следующие процедуры:
- Массаж – помогает расслабить и укрепить мускулатуру, улучшает кровообращение, предотвращает контрактуры. Также он благоприятно сказывается на психике;
- Электротерапия – особенно показана в 1-2 года пациента. Уменьшает прохождение патологических импульсов от головного мозга к мышце. Расслабляет мышечный спазм;
- Грязелечение – предотвращает контрактуры, снижает артралгии и суставные осложнения, уменьшает мышечный спазм;
- Ультразвуковаятерапия – устраняет контрактуры;
- Магнитотерапия – расслабляет и успокаивает мускулатуру.
В день допустимо прохождение двух физиопроцедур.
Рекомендуется как можно раньше начать занятия ЛФК. Специальные упражнения помогают предотвратить развитие контрактур, укрепляют мышцы, помогают сохранить подвижность суставов. Грамотно подобранный комплекс упражнений позволит сохранить активность ребенка, поможет ему раньше научиться самостоятельно ходить. При более легком течение диплегии физкультура позволяет адаптироваться в социуме и стать более самостоятельным.
Лучше всего на организм действует плаванье. Упражнения в воде не нагружают суставы, благоприятно воздействуют на нервную систему, активируя работу ЦНС, при этом действуя успокаивающее на психику.
При задержке развития речи показаны занятия с логопедом. Нарушения психики корректируют с психологом либо психиатром.
Важно обеспечить больного необходимым оборудованием для свободного и безопасного передвижения. Для этого используют различные приспособления для ходьбы: костыли, трости, ходунки. В тяжелых случаях передвижение человека возможно только в инвалидной коляске.
В зависимости от состояния пациента следует обеспечить его комфортом и безопасностью в домашних условиях. Из-за спастики мышц при данной форме ДЦП повышен риск падений и травмирований. Чтобы это исключить родным следует обеспечить жилое помещение вспомогательными приспособлениями: перилами, ручками в ванной комнате, силиконовыми ковриками против скольжения, и прочее.
При задержке психического развития пациенты нуждаются в постоянном наблюдении и уходе. Важно, чтобы все опасные предметы были недоступны для них.
В некоторых случаях родные не могут обеспечить полноценный уход ребенку. Тогда возможно прохождение лечения в специализированных учреждениях: интернатах, санаториях.
Прогноз
Прогноз на выздоровление не благоприятный. Болезнь Литтля — это неизлечимый диагноз, лечение которого еще не изобретено. При условии выполнения всех рекомендаций врача больные могут прожить до старческого возраста. Из-за стойких дефектов они не могут вести полноценный образ жизни, нуждаются в помощи и уходе. При выборе профессии также учитываются особенности здоровья. В тяжелых случаях человек не может работать и нуждается в круглосуточном уходе. При легком течении и нормальном психическом состоянии возможно ведение полноценного образа жизни, при условии регулярного прохождения профилактического лечения.
Осложнения
Осложнения в первую очередь касаются опорно-двигательного аппарата. Чаще всего образовываются контрактуры, возникают деструктивные заболевания суставов: артрозы. Гипертонус мышц часто приводит к атрофии мускулатуры. При сильной хромоте повышен риск падений, которые могут стать причиной тяжелых травм.
Детская инвалидность ежегодно увеличивается на 10%. Во всем мире заболевания нервной системы у детей являются одной из ведущих причин, приводящих к инвалидности. Дети с ДЦП составляют 24% в структуре детской неврологической инвалидности.
Детский церебральный паралич — это один из самых тяжелых итогов перинатального поражения нервной системы.
Что такое ДЦП?
Детский церебральный паралич — это результат повреждения головного мозга, полученного во время беременности, родов и в течение первых 28 дней жизни малыша. Болезнь проявляется двигательными нарушениями, расстройством речи, психики и восприятия окружающего мира, которые не прогрессируют, но поддаются коррекции и восстановлению лишь частично.
Для современной медицины детский церебральный паралич — это сложное, трудно поддающееся лечению заболевание, несмотря на ее научные и практические достижения.
Факторы, способствующие развитию ДЦП
Воздействие на организм плода в период беременности:
- наличие у матери тяжелых заболеваний, которые могут неблагоприятно повлиять на развитие будущего ребенка;
- осложнения течения беременности;
- гипоксия, инфекции, токсины и другие факторы, которые могут стать причиной неправильного развития ребенка.
Факторы, оказывающие воздействие на малыша в момент родов:
- асфиксия, возникшая в родах;
- родовая травма.
Воздействие на ребенка в периоде новорожденности:
- различные травмы;
- отравление организма;
- инфекции;
- недостаток кислорода в организме ребенка.
Виды ДЦП
Формы ДЦП по клиническим проявлениям:
- Двойная гемиплегия.
- Спастическая диплегия, которую еще называют синдромом Литтля.
- Гемипаретическая или спастическая гемиплегия.
- Гиперкинетическая.
- Атонически-астатическая.
По течению болезни:
- Ранняя стадия. Развивается в первые четыре месяца жизни. Характеризуется тяжелым общим состоянием малыша, нарушением работы внутренних органов, вызванных сбоем нервной регуляции (подачи сигналов к действию от нервной системы к органам), повышением внутричерепного давления, нистагмом (непроизвольным движением глаз), судорогами и двигательными нарушениями.
- Начальная стадия (хронически резидуальная). Начинается с 5 месяцев и длится до 4-летнего возраста. Она протекает на фоне остаточных явлений после перенесенной патологии с формированием стойких неврологических нарушений.
- Поздняя резидуальная стадия (конечная). Стадия, когда окончательно сформировались неправильные двигательные стереотипы с контрактурами и деформациями.
- Легкая степень. При этой степени возможно самостоятельное передвижение и наличие навыков самообслуживание.
- Средняя степень. Детям требуется частичная помощь при передвижении и при самообслуживании.
- Тяжелая. Дети полностью зависят от окружающих их людей.
Существует еще одна классификация для оценки двигательных нарушений, возникающих при ДЦП. Это международная классификация моторных (двигательных) функций, мировой стандарт, которым пользуются во всем мире, чтобы оценить уровень двигательных нарушений у детей, учитывая их возможности и потребности в устройствах, помогающих передвигаться.
Эта классификация включает 5 уровней:
- Ребенок передвигается без помощи и не имеет никаких ограничений.
- Может передвигаться без помощи в пределах помещения.
- Ребенок передвигается, используя вспомогательные приспособления (ходунки, костыли).
- Передвигается на коляске. Самостоятельные движения ограничены.
- Передвижение сильно ограничено.
Детям третьего уровня необходимы специальные приспособления как для передвижения по дому, так и для передвижения по улице и в общественных местах.
Дети четвертого уровня могут сидеть, если их поддерживать, передвигаются они в коляске с электронным управлением.
Дети пятого уровня не могут сидеть и передвигаться без помощи или специальной технологии.
Кроме двигательных нарушений, у детей с ДЦП в 90% случаев имеются изменения в структуре мозга.
Различают две группы изменений.
- Гибель и разрушение клеток мозга.
- Нарушение, неправильное развитие мозга.
Для прогноза и составления реабилитационной программы особенно важно раннее выявление болезни. У большинства детей с ДЦП диагноз можно установить уже в первый год жизни.
Ранние проявления ДЦП
Первые признаки, позволяющие заподозрить развитие у ребенка ДЦП, можно заметить еще на первом году жизни.
- Замедленное развитие двигательной сферы, речи и психики малыша.
- Задержка или полное отсутствие угасания врожденных рефлексов.
- Задержка развития или полное отсутствие рефлексов, которые должны сформироваться совместно с двигательным развитием малыша первого года жизни.
- Нарушенный тонус мышц.
- Усиленные сухожильные рефлексы.
- Появление ненужных непроизвольных движений и мышечных сокращений (синкинезий).
- Формирование неправильных положений конечностей.
Для того, чтобы как можно раньше поставить диагноз, врач педиатр и врач невролог четко должны знать последовательность и уметь грамотно оценить нервно-психическое развитие малыша первого года жизни.
Двигательное развитие ребенка идет в определенной последовательности, при этом угасают врожденные рефлексы и формируются выпрямляющие рефлексы, ребенок учится держать равновесие. Именно нарушение своевременной последовательности развития является одним из самых ранних признаков ДЦП.
При оценке развития также нужно учесть, что темпы развития недоношенных детей на несколько месяцев отстают (в зависимости от степени недоношенности) от темпов развития доношенных.
Еще один ранний признак ДЦП — это нарушение тонуса мышц. Мышцы здорового новорожденного находятся в физиологическом гипертонусе (повышенный тонус), поэтому ручки и ножки у малыша всегда согнуты, а кулачки сжаты и их довольно трудно разогнуть и разжать. Это состояние сохраняется до 3 — 4 месяцев.
Если повышенный мышечный тонус сохраняется после 4 месяцев, это говорит о перинатальном поражении ЦНС (с 28 недели беременности до первой недели жизни) и угрозе развития ДЦП. Снижение мышечного тонуса у новорожденного также является признаком перинатального поражения ЦНС, однако у недоношенных детей она может считаться нормой первые несколько месяцев жизни.
Ранняя диагностика ДЦП возможна и должна проводиться для того, чтобы максимально раньше начать комплекс восстановительного лечения и предотвратить развитие тяжелых форм ДЦП, значительно уменьшить риск развития осложнений и инвалидизации.
Как проявляется детский церебральный паралич?
Клинические проявления ДЦП зависят от его формы.
Эта форма считается самой частой разновидностью ДЦП, она составляет 60 — 65 % среди всех случаев заболевания. Причем 70% детей страдающих спастической диплегией, родились недоношенными, а у более 70% имеется изменение в головном мозге в области желудочков (перивентрикулярные изменения).
Основные проявления спастической диплегии:
Эта форма составляет 15 — 18% из всех случаев ДЦП.
Частой причиной развития служит родовая травма. Гемипаретическая форма чаще развивается у доношенных и переношенных детей.
Основные проявления гемипаретической формы ДЦП приведены ниже.
- Неравномерно расширенные боковые желудочки, атрофия клеток полушарий головного мозга.
- Спастический гемипарез. Мышечный тонус и сухожильные рефлексы усилены только с одной стороны.
- Рука страдает больше, чем нога.
- Рука и нога на стороне поражения короче и худее (тоньше), чем здоровые.
- Нарушение походки, при которой нога на стороне поражения при передвижении на шаг будто описывает полукруг, в это время больная рука согнута в локте и прижата к телу. Такая походка называется гемипаретической или походкой Вернике-Манна.
- Искривление стоп и контрактуры на стороне поражения.
- У 35% больных из-за поражения головного мозга развивается эпилепсия (судорожные приступы).
Это форма чаще развивается в результате поражения головного мозга избыточным билирубином, который часто образуется при резус-конфликте крови матери и плода (у мамы отрицательный резус, а у плода положительный). У доношенных мозг поражается, когда уровень билирубина в крови достигает 428 мкмоль/л и выше, у недоношенных — 171 мкмоль/л и выше.
Также причиной развития этой формы может стать гипоксия (длительная нехватка кислорода у плода) как результат ишемии (нарушение кровообращения мозга).
Основные проявления гиперкинетической формы ДЦП сводятся к следующему.
- Гиперкинезы или непроизвольные движения и положения тела. Нарушение тонуса мышц: повышенный или пониженный тонус во всех мышцах, или дистония (различный тонус в разных группах мышц).
- Поначалу гиперкинезы возникают в языке в возрасте 2 — 3 месяцев, потом появляются на лице в 6 — 8 месяцев, а после двух лет они уже хорошо выражены. У таких детей наблюдается хорея (создается впечатление, что ребенок гримасничает и строит рожицы) и атетоз или медленная судорога. Все эти проявления усиливаются, когда ребенок волнуется, и исчезают во время сна.
- Наличие патологических и высоких сухожильных рефлексов.
- Нарушение вегетативной системы, что проявляется вегетативными кризами (непонятные, необоснованные приступы паники и страха), повышением температуры.
- Речь нарушена у 90% пациентов. Она невнятная, неразборчивая, невыразительная.
- Проблемы со слухом в виде нейросенсорной тугоухости наблюдаются у 30 — 80% пациентов.
В раннем возрасте составляет 10 — 12%, в старшем встречается у 0,5 — 2%.
При этой форме поражаются лобные доли, мозжечок.
Основные проявления атонически-астатической формы ДЦП выражаются в обозначенных ниже симптомах.
- Снижение мышечного тонуса. Характерна распространенная мышечная гипотония с самого рождения.
- Нарушенная координация движений (атаксия), неспособность определить амплитуду движений (гиперметрия), дрожание конечностей или тремор.
- Нарушенное равновесие.
- Парезы.
- Объем движений в суставах увеличен, характерно переразгибание.
- Сухожильные рефлексы повышены.
- Нарушение речи наблюдается у 65 — 70% пациентов.
Эта форма является самым тяжелым вариантом ДЦП с неблагоприятным прогнозом. При ней изменения мозга ярко выражены, как и основные проявления.
- Выраженный тетрапарез: поражены обе руки и ноги, причем руки поражены больше.
- Тяжелые, грубые двигательные нарушения. Ребенок не в состоянии держать голову, фиксировать взгляд, переворачиваться, сидеть, руки и ноги практически не двигаются.
- Резко усилены сухожильные и тонические рефлексы, защитного рефлекса нет. Нарушена связь головного мозга с мышцами глотки, языка, мягкого неба и голосовыми связками, что проявляется нарушением речи, глотания и голоса. Все это проявления так называемого бульбарного псевдосиндрома. Также больных беспокоит постоянное слюнотечение.
- Страдает психическое развитие и интеллект. У детей наблюдается умеренная или тяжелая умственная отсталость.
- Речь отсутствует или значительно недоразвита.
При ДЦП помимо двигательных нарушений довольно часто развиваются осложнения, связанные с нарушением работы других органов и систем.
Осложнения ДЦП
1) Ортопедо-хирургические осложнения. К ним можно отнести нарушения тазобедренных суставов, искривление стоп, предплечий и коленных суставов.
2) Эпилептический синдром, проявляющийся приступами различных судорог, особенно часто наблюдается при гемипаретической форме.
3) Нарушения когнитивной сферы. К ним относятся нарушение памяти, внимания, интеллекта и речи.
Основные нарушения речи при ДЦП — это нарушение произношения или дизартрия, заикание, отсутствие речи при сохраненном слухе и интеллекте (алалия), задержка развития речи. Двигательные и речевые нарушения взаимосвязаны, поэтому каждая форма заболевания характеризуется специфическими расстройствами речи.
4) Нарушение зрения и слуха.
Лечение и реабилитация последствий детского церебрального паралича
Детский церебральный паралич тяжело поддается лечению и чем позже установлен диагноз, тем меньше шансов на восстановление и коррекцию нарушений. Наиболее благоприятным диапазоном для комплексного лечения и коррекции считается возрастной период с месяца до трех лет и очень важно поставить диагноз и начать лечение именно в этом промежутке.
Основной комплекс восстановительного лечения ДЦП состоит из трех составляющих.
- Медицинской реабилитации, которая включает назначение лекарственных препаратов, лечебной физкультуры и массажа, использование специальных лечебно-нагрузочных костюмов и пневмокостюмов, физиолечения, ортопедическое и хирургическое лечение, лечение с использованием ортезов — приспособлений, которые помогают совершать правильные движения в суставах.
- Адаптации в социальной среде. Обучает детей ориентироваться, приспосабливаться и адекватно вести себя в обществе.
- Психолого-педагогической и логопедической коррекции, которая состоит из занятий с психологом, педагогом, логопедом, трудотерапии, обучения простейшим навыкам и занятий с семьей.
Из методов медицинской реабилитации чаще всего применяют кинезиотерапию или лечение движением, лекарственные препараты и физиолечение.
Это метод коррекции двигательных нарушений и уменьшения или устранения последствий малоподвижного образа жизни.
Виды упражнений, применяемых в кинезиотерапии.
- Гимнастические. Это упражнения, которые помогают развить мышечную силу, восстановить подвижность суставов, а также развить координацию движений. Они подразделяются на активные и пассивные; статические и динамические.
- Спортивно-прикладные. Этот вид упражнений применяют, чтобы восстановить сложные двигательные навыки.
- Лечебная гимнастика. Учит произвольно и дозировано напрягать и расслаблять мышцы, сохранять равновесие, нормализует мышечный тонус и помогает избавиться от синкинезий, повышает мышечную силу и восстанавливает двигательные навыки.
- Механотерапия. Различные упражнения с помощью тренажеров и специально предназначенных устройств.
Массаж нормализует функции организма, улучшает циркуляцию крови и лимфы, а также оптимизирует процессы окисления и восстановления в мышцах. У пациентов с ДЦП применяют различные методики массажа. Наиболее хороший эффект наблюдается после классического лечебного массажа, сегментарного массажа и массажа шейно-воротниковой зоны, кругового трофического и точечного массажа, седативного и тонизирующего массажа, а также массажа, проводимого по системе Монакова.
Метод ДПК устраняет патологическое (неправильное) положение, улучшает поддержку вертикального положения и двигательные функции. ДПК противопоказана до трех лет при заболеваниях позвоночника, тазобедренных суставов и в период обострения болезней.
Это необходимый компонент восстановительного лечения ДЦП.
Для лечения применяют несколько групп лекарственных препаратов.
- Нейротрофические и ноотропные препараты (Кортексин, Пантогам, Фенибут, Пикамилон).
- Препараты, которые улучшают кровообращение и микроциркуляцию мозга (Актовегин, Трентал).
- Препараты, которые улучшают обмен веществ в нервной ткани, оказывают рассасывающее действие и восстанавливают поврежденные клетки (Лидаза).
- Препараты, которые снижают внутричерепное давление (Диакарб).
- Противосудорожные препараты (Депакин).
- Препараты, которые нормализуют тонус мышц (Мидокалм, Прозерин).
- Витамины группы В и Аевит.
Эффект от лечения ботулотоксином более выражен при раннем начале. Самым оптимальным для ботулинотерапии считается возраст от 2 до 7 лет.
Целью физиолечения является увеличение работоспособности не разрушенных повреждающими факторами клеток нервной и мышечной систем, уменьшение боли и отека.
Виды физиолечения, применяемые при ДЦП:
- электротерапия;
- Электрофорез с различными лекарственными препаратами, понижающими или повышающими тонус мышц, в зависимости от ситуации.
- Электростимуляция мышечных групп. Применяется расслабляющая или стимулирующая методика.
- Магнитные поля.
- тепловые, согревающие процедуры (аппликации парафина и озокерита);
- грязелечение (обертывания и грязевые ванны);
- гидротерапия (бассейны, жемчужные ванны, водный массаж);
- иглорефлексотерапия;
- лечение природными факторами. Это санаторно-курортное лечение, назначаемое детям старше трех лет при соблюдении 2 условий: отсутствие судорог и повышенного внутричерепного давления.
Хирургическое лечение у пациентов с ДЦП часто применяется для устранения контрактур, искривления стоп и верхних конечностей.
Нейрохирургическое лечение обычно применяют для коррекции спастичности или высокого тонуса при ДЦП.
Это лечение с применением специальных приспособлений — ортезов, предназначенных для придания правильного положения опорно-двигательной системе и коррекции нарушений и искривлений. Примером ортезов являются шины и корсеты.
Важным компонентом комплекса реабилитаций последствий ДЦП является психолого-педагогическая коррекция.
Основные принципы психолого-педагогической коррекции.
- Комплексный характер, одновременная коррекция нарушений речи, психики и движений.
- Раннее начало коррекции.
- Логически последовательный принцип коррекционной работы.
- Индивидуальный подход к личности ребенка.
- Наблюдение и контроль динамики психоречевого развития.
- Совместная работа и единство проводимой коррекции с ребенком и его ближайшим окружением, то есть с семьей.
Важное значение в коррекционной работе уделяется сенсорному воспитанию, которое развивает полноценное восприятие ребенком окружающей действительности. Оно развивает все виды восприятия (зрительное, слуховое, тактильно-двигательное), формируя у ребенка полное представление о свойствах окружающих его вещей и предметов.
- Развитие речевого общения и улучшение разборчивости произносимых слов.
- Восстановление нормального тонуса и движений речевого аппарата.
- Развитие голоса и речевого дыхания.
- Синхронизация дыхания, голоса и речи.
- Коррекция неправильного произношения.
Ранняя постановка диагноза ДЦП, адекватная и своевременная медико-социальная реабилитация и психолого-педагогическая коррекция значительно повышает эффективность комплекса восстановительной терапии. Результатом этого является снижение инвалидизации, успешная социальная адаптация и улучшение жизни пациентов с детским церебральным параличом.
Читайте также:


