Спастическая параплегия при поражении спинного мозга
Спастический парез является состоянием, характеризующимся слабостью в ногах. Это вовсе не самостоятельное заболевание, а симптоматика проявлений того или иного неврологического недуга. Этот же термин в медицине используют для обозначения полноценного прекращения функционирования внутренних органов, к примеру, мочевого пузыря или кишечника.
О заболевании подробнее
Причины данной неприятной патологии
Спастический парез может развиться по многим причинам. Правда, наиболее частыми стоит считать следующие факторы:
- Наличие у пациента опухоли.
- Атрофия спинного либо головного мозга.
- Наличие поражения и нарушений в работе спинного мозга.
- Мышечная спинальная атрофия.
- Развитие бокового амиотрофического склероза.
- Патологии в области конского хвоста.
- Моторная и сенсорная полинейропатия наследственного характера.
- Развитие миопатии и полинейропатии.
- Присутствие поражения малоберцового нерва с обеих сторон.
Могут выявляться и прочие причины, правда, прежде чем приступить к лечению, нужно обязательно понять, что именно вызвало такое состояние. Поэтому действовать в данном случае необходимо не только с помощью медикаментов, но и посредством физиотерапии, массажей и занятий лечебной гимнастикой. Далее поговорим о симптоматике спастических параличей и парезов.
Симптомы данного заболевания
На данный момент принято выделять две большие категории парезов. К первой относят вялую или периферическую форму. Ко второй имеет отношение спастический или центральный тип. Также стоит выделить третью, смешанную группу, при которой у больных могут наблюдаться симптомы обоих видов поражения.
Стоит сказать, что спастический парез конечностей имеет всегда свои симптомы, на основании которых и ставят диагноз. Первое, на что нужно обратить внимание - это мышечный тонус. В данной ситуации он всегда повышен, его именуют гипертонусом. Вторым существенным признаком является отсутствие гипотрофии. То есть пораженные мышцы никак не изменяются в объеме и в течение всего заболевания сохраняют свои первоначальные размеры. Третьим проявлением выступает гиперрефлексия. При этом выявляют повышенную интенсивность глубоких рефлексов, что за собой влечет возникновение клонуса. Зато поверхностный рефлекс будет резко снижен.
Патологические рефлексы при данном состоянии
Также имеются патологические рефлексы, среди них зачастую отмечают рефлексы Оппенгейма, Бабинского, Гордона и Шеффера. Они выступают патологическими проявлениями разгибания. Имеются и нестандартные рефлексы сгибания, к ним можно отнести рефлексы Жуковского, Россолимо, Менделя и Бехтерева.
Еще одним явным признаком спастического пареза конечностей служат движения, непроизвольно повторяющиеся на стороне поражения. Так, к примеру, если больной будет сгибать в колене здоровую ногу, точно так же станет сгибаться и пораженная конечность, но с меньшей силой. Нужно к тому же обратить внимание и на походку на фоне спастического пареза. При этом состоянии пациенты не могут поднять конечность, поэтому волочат ее по земле.
Оценочная шкала при парезе
Обнаружить наличие у пациента спастического нижнего пареза, а кроме того, оценить силу его можно, если воспользоваться разработанной специальной шкалой, в которой силу мышц определяют от ноля до пяти баллов:

- В том случае, если это ноль баллов, то произвольные движения в ногах у человека отсутствуют. Такое состояние называется параличом.
- Если речь идет об одном балле, то присутствует едва заметное сокращение мышц, а вот движения в суставах отсутствуют.
- При двух баллах объем движений минимален в суставах, они возможны лишь в горизонтальной плоскости и без какого-либо преодоления силы тяжести.
- Если речь идет о трех баллах, движения ограничены не так сильно, как в предыдущих вариантах, а мышцы могут преодолевать силу трения и тяжести. То есть пациенты способны оторвать ноги от пола.
- Если это четыре балла, то сила минимально снижена, а движения в суставах сохранены полностью.
- Пять баллов выставляют здоровым людям при условии нормальной силы мышц и при наличии полного объема движений.
Диагностика заболевания
Спастический парез нижних конечностей выявить у пациентов не так сложно. Происходит это, как правило, без привлечения какого-либо дополнительного диагностического мероприятия. Иногда это проявление может быть пропущено при осмотре пациента. В этой ситуации оно выявляется посредством использования теста Барре. Эта методика предполагает удержание конечностей на весу при определении силы мышц. К тому же этот тест можно осуществлять и без определения силы. Дело в том, что за двадцать секунд исследования конечность даже с наличием минимального пареза начнет быстро опускаться, в отличие от здоровой. Помимо прочего, врачом в рамках диагностики собирается анализ жалоб и анамнеза патологии:
- Необходимо выяснить, как давно появилось снижение силы в какой-то определенной группе мышц (в руках, ногах, шее).
- Что именно предшествовало возникновению жалобы (потребление консервированных продуктов, наличие диареи (поноса), сильной головной боли, повышения температуры и так далее).
- Имелись ли у кого-то в семье подобные жалобы.
- Связана ли профессия или район жительства больного с действием вредных веществ (соли тяжелых металлов, органические растворители и тому подобное).
Теперь выясним, как проводят терапию рассматриваемой патологии.
Лечение данной патологии
Спастический парез нижних конечностей лечится только комплексно. В лечении следует применять тепловые процедуры наравне с массажами. Это значительно помогает стабилизировать проведение активного импульса к мышцам, улучшая их трофику. Когда больной сможет активно двигать конечностью, массаж нужно сочетать с лечебной физкультурой и с использованием нагрузки, которую следует увеличивать постепенно. При этом любые упражнения должны быть для пациента дозированными, а массажи необходимо проводить только у профессионала. Кроме этого, лечение включает такие мероприятия:
- Употребление медицинских лекарств.
- Применение ортезов.
- Проведение медикаментозных блокад.
- Осуществление хирургического вмешательства.
Выбор методики лечения всегда строго индивидуален, он напрямую зависит от локализации и характера спастического паралича.

Центральный спастический парез
Это такой парез, который возникает в случае поражения двигательных корковых центров или основного двигательного пути на уровне спинного и головного мозга. При центральной форме пареза в различной степени у пациентов понижается мышечная сила. В одних случаях больных беспокоят неловкость и быстрая утомляемость, а в других возникает почти полная утрата движений.
Так как при центральном парезе часть спинного мозга ниже района повреждений остается сохранной, она пробует компенсировать двигательное нарушение. Это ведет к повышению мышечного тонуса, а кроме того, к усилению нормальных рефлексов и возникновению патологий, которых у здорового человека не бывает. Из-за патологии могут формироваться контрактуры, являющиеся ограничением движений в суставах.
Спастический парез у ребенка
Стоит сказать, что этот недуг у детей вовсе не является самостоятельным заболеванием. Такой парез у ребенка бывает врожденным или приобретенным. Врожденная форма возникает на фоне родовой травмы, по причине осложненной беременности и неблагоприятных факторов, перенесенных женщиной во время вынашивания младенца, а также под влиянием вирусных заболеваний и прочих негативных проявлений. Порой врожденный парез у детей в легкой степени может проявляться спустя какое-то время. Приобретенный тип патологии у маленьких пациентов возникает по разным причинам:

- Вследствие нарушения кровообращения.
- На фоне появления опухоли в детском организме.
- В результате мигрени, инсульта, рассеянного склероза провоцируется развитие этой формы заболевания.
- Получение травм, в особенности на фоне повреждения головы или спины.
- Вирусные патологии, а также негативное воздействие хронических заболеваний.
Отзывы врачей о данной патологии
Итак, спастический парез является признаком поражения нервной системы. Это, прежде всего, понижение мышечной силы, обусловленное повреждением нервных нитей, которые соединяют головной мозг с мышцами. Врачи в отзывах пишут о том, что это достаточно серьезное заболевание, которое необходимо всячески предупреждать и избегать его возникновения. Для этого медики настаивают на своевременном лечении инфекционных заболеваний, а также на отказе от вредных привычек.

Разумеется, доктора сообщают о том, что очень важно вести здоровый образ жизни, уделяя внимание регулярным прогулкам не менее двух часов в день, занятиям физической культурой, соблюдению режима ночного сна не менее восьми часов и так далее.
Медики также сообщают, что в рамках профилактики спастического пареза ног требуется соблюдать режим питания, включать в рацион продукты, богатые витаминами. Отмечается, что в случае возникновения первых признаков этой патологии требуется своевременное обращение к доктору. Не стоит с этим затягивать.
Наследственная спастическая параплегия (НСП) — это общий термин, объединяющий редкие генетические расстройства, характеризующиеся медленно прогрессирующей слабостью (параплегией) и повышением мышечного тонуса. Для заболевания является характерной спастичность мышц ног различной степени.
Возраст начала заболевания, скорость прогрессирования, сопутствующие симптомы, степень мышечной слабости и уровень спастичности, а также уровень общей тяжести НСП значительно отличаются у разных пациентов. Даже пациенты с одним и тем же подтипом спастической параплегии чувствуют себя по-разному и иначе ощущают симптомы заболевания.
Классификация спастической параплегии
НСП классифицируется как простая, если симптомы в основном ограничиваются спастичностью и слабостью нижних конечностей. При различных подтипах не исключены и другие симптомы, например, дисфункция мочевого пузыря и различные недомогания.
Существует также сложная или комплексная спастическая параплегия, отличающаяся более сложными и неприятными симптомами, например, неспособностью контролировать произвольные движения, судорогами, умственной отсталостью, болезнями кожи, слуховыми и зрительными нарушениями.
Основной причиной развития наследственной спастической параплегии является генная мутация.
Параплегия может наследоваться как аутосомно-доминантное, аутосомно-рецессивное или Х-хромосомное нарушение.
Многочисленные клинические отчеты подтверждают, что симптоматическая картина параплегии неоднородна. Симптомы могут классифицироваться как несложные и сложные.
Самые полезные классификации параплегии на сегодняшний момент основаны на изучении генетических нарушений, вызывающих заболевание. В зависимости от типа наследования (всего три типа, описанных выше) существует еще несколько подтипов, обусловленных местоположением дефектного гена. Тип наследования не может быть использован для прогнозирования тяжести заболевания, однако симптомы могут значительно варьироваться в пределах каждого типа.
В прошлом спастическая параплегия классифицировалась по типу I или типу II, в зависимости от возраста пациента при появлении симптомов и соотношения спастики к степени расслабленности мышц.
Причины наследственной спастической параплегии
Отдельные формы параплегии вызваны генной мутацией. Некоторые формы заболевания наследуются как аутосомно-доминантное расстройство. Генетические заболевания определяются комбинацией генов определенного признака, которые находятся на хромосомах, полученных от отца и матери. Доминирующие генетические расстройства возникают, когда для развития заболевания необходима лишь одна копия аномального гена. Аномальный ген может быть унаследован от обоих родителей, а также может являться результатом новой мутации (у определенных пациентов). Риск передачи аномального гена от больных родителей к потомству составляет 50% для каждой беременности, независимо от пола будущего ребенка.
НСП также может быть унаследована как аутосомно-рецессивное состояние. Рецессивные генетические нарушения происходят, когда человек наследует один аномальный ген от каждого родителя.
Если ребенок получает один нормальный ген и один дефектный ген, он будет являться носителем болезни, но симптомы при этом проявляться не будут. Риск передачи заболевания от двух родителей-носителей составляет 25% при каждой беременности. Вероятность рождения ребенка-носителя составляет 50%. Вероятность рождения ребенка без дефектных генов, ответственных за параплегию, составляет 25%.
Для мужчин и женщин вероятность заболевания одинакова.
При параплегии, обусловленной нарушениями Х-хромосомы, заболевание поражает в основном мужчин. Женщины являются лишь носителем заболевания, оно не проявляется, поскольку у женщин две Х-хромосомы, и дефектный ген инактивируется.
В некоторых семьях расстройство проявляется как Х-хромосомное доминантное заболевание с пониженной пенетрантностью. Мужчины с нарушениями Х-хромосомы передают ген болезни всем своим потенциальным дочерям. Родившись, такие девочки становятся носителями, но не болеют сами.
В целом за появление спастической параплегии отвечает около 20 генов и более 50 локусов.
Механизм развития спастической параплегии
Точные механизмы, лежащие в основе параплегии, не установлены, а те, что установлены, не изучены полностью. Нарушения преимущественно затрагивают двигательные нейроны головного и спинного мозга. Моторные (двигательные) нейроны представляют тип основных нервных клеток, передающих сигналы от головного и спинного мозга к нервам и мышцам. Двигательные нейроны прямо или косвенно контролируют движения мышц, инициируя их сокращение или расслабление. Верхние двигательные нейроны передают сигналы головного мозга мышцам, при параплегии эти сигналы не проводятся должным образом из-за прогрессирующей дегенерации нервных волокон (аксонов) в спинальных путях передачи. Спинальные пути — это пучки нервных волокон в наружной части спинного мозга.
Существует заболевание, аналогичное параплегии. Это первичный боковой склероз. Данное заболевание является редким нервно-мышечным расстройством, влияющим на центральные моторные нейроны. Характеризуется безболезненной, но прогрессирующей слабостью и скованностью мышц ног. Такая слабость может прогрессировать вплоть до влияния на мышцы, расположенные у основания головного мозга (бульбарные мышцы). Реже страдают мышцы лица.
Основной возраст проявления заболевания – от 30 лет и старше. Очень часто начальными симптомами первичного бокового склероза является прогрессивная мышечная слабость и жесткость приводящих мышц ног. Расстройство обычно поражает одну ногу, а затем вторую. У больных происходят непроизвольные спазмы мышц (спастичность), которые делают движения ног замедленными и тяжелыми. Пациентам с первичным боковым склерозом тяжело самостоятельно ходить и поддерживать баланс, периодически возникают судороги. Прогрессирование заболевания требует вспомогательных устройств (ходунков, трости). Точная причина первичного бокового склероза неизвестна.
Еще одно заболевание, сходное по внешним признакам с параплегией — это ассоциированный семейный спастический парапарез. Прогрессирующее заболевание, характеризующимся жесткостью и слабостью мышц ног, а также параличом ног (парапарезом) в сочетании с наличием антител против вируса HTLV-1.
Этот вирус встречается во всем мире, но наиболее распространен в Японии, Африке и странах Карибского бассейна. Заражение вирусом HTLV-1 может произойти при переливании крови, родах, кормлении грудью или во время полового контакта.
Симптомы наследственной спастической параплегии
При простой параплегии (тип 1) первые симптомы заболевания появляются у ребенка еще в раннем детстве. Выражается это в таких симптомах:
- частые падения;
- спотыкания;
- напряженность стопы;
- слабость мышц бедра (отсутствует необходимый тонус приводящих мышц бедра).
Со временем симптомы прогрессируют, ноги не могут выдержать вес тела человека, возникает необходимость в использовании костылей, трости или специальных ходунков.
Наиболее распространенными симптомами спастической параплегии являются:
- периферическая нейропатия;
- эпилепсия;
- атаксия;
- оптическая нейропатия;
- ретинопатия;
- слабоумие;
- ихтиоз;
- умственная отсталость;
- глухота;
- проблемы с речью;
- дыхательные нарушения;
- затрудненное глотание;
- нарушение функции мочевого пузыря;
- недержание мочи;
- боли в мышцах;
- атрофия мышц.
Невропатия может быть вызвана не только параплегией, но и другими, иногда сопутствующими заболеваниями. Не исключена вероятность эпилептических припадков.
Дополнительные симптомы
Классическим симптомом наследственной параплегии являются трудности при ходьбе. Тяжесть этого симптома может быть разной. Некоторым больным требуется инвалидная коляска для передвижения, тогда как другие имеют возможность передвигаться самостоятельно, иногда отдыхая от ходьбы.
Больным тяжело поднимать пальцы на ногах, сгибать и разгибать их, стопа спазмирована, пальцы поджаты внутрь.
На более поздних стадиях задействуются мышцы бедра: ногу тяжело поднимать даже для ходьбы. Снижается чувство равновесия, мышцы слабеют, одновременно повышается мышечный тонус. Некоторые пациенты жалуются на пониженную чувствительность в дистальных отделах ног.
Недержание мочи или невозможность контролировать позыв к мочеиспусканию характерно для многих больных. Жесткость мышц повышается при длительном сидении. Мышцы растягиваются в положении стоя, и иногда это причиняет боль. В состоянии эмоционального напряжения мышцы всегда более спазмированы, пациенты отмечают усиление тонуса мышц в расстроенном состоянии, а также в состоянии злости или грусти.
Факторы, которые могут усилить спастичность мышц при параплегии:
- холод;
- искривление позвоночника (плохая осанка);
- высокая влажность;
- сопутствующие заболевания;
- передвижение по неровной поверхности, например, хождение по камням;
- стресс;
- употребление алкоголя;
- усталость;
- избыточная физическая нагрузка.
Лечение наследственной спастической параплегии
Специфической терапии для лечения спастической параплегии не существует. В основном лечение направлено на устранение (или коррекцию) симптомов. В каждом конкретном случае пациентам необходимы различные методы коррекции.
Регулярная физическая терапия полезна для поддержания и улучшения мышечного тонуса и силы. Рекомендованы упражнения, повышающие гибкость и обладающие расслабляющим эффектом.
Какие препараты используются для лечения параплегии?
- антиспазматические (например, баклофен, диазепам, клоназепам);
- антидепрессанты.
Некоторым пациентам показано введение баклофена с помощью имплантируемого насоса, таким образом лекарство доставляется непосредственно в спинномозговой канал. Этот метод подходит пациентам с тяжелой спастичностью, однако сопровождается некоторыми побочными эффектами.
При недержании мочи применяют антидепрессант дулоксетин и инъекции ботулотоксина в мочевой пузырь. Важно убедиться, что симптомы недержания не связаны с каким-либо другим заболеванием, например, простатитом или неврозом.
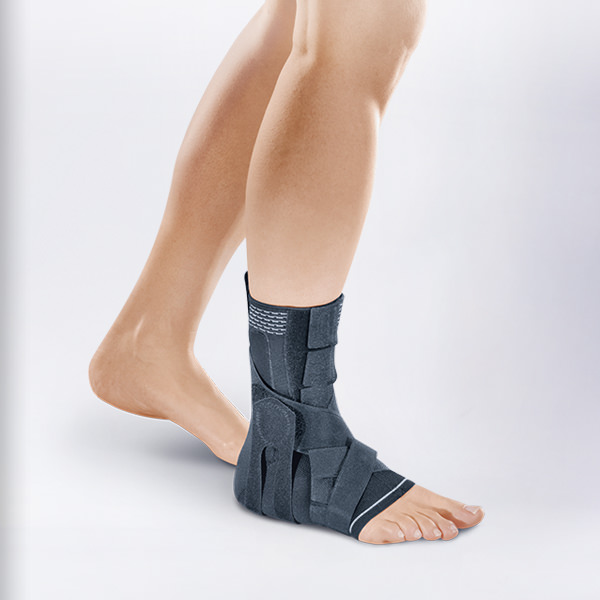
В определенный момент могут быть полезны такие вспомогательные средства, как ортопедическая обувь или специальные бандажные накладки для икроножных мышц.
- Все (14)
Не вдаваясь в подробности, для облегчения запоминания можно привести небольшую таблицу по синдромам поражения спинного мозга.
| Локализация повреждения | Синдромы |
|---|---|
| Передние рога | Периферический парез, фасцикуляции в мышцах, иннервируемых из пораженных сегментов. |
| Задние рога | Расстройство чувствительности по сегментарно-диссоциированному типу. |
| Боковой канатик | На стороне поражения — центральный парез, на противоположной — нарушение болевой и температурной чувствительности на 2-3 дерматома ниже локализации поражения. |
| Задний канатик | На стороне поражения — утрата суставно-мышечного чувства ниже уровня поражения, снижение сухожильных рефлексов, мышечная гипотония и сенситивная атаксия. |
| Половина поперечника спинного мозга | На стороне поражения — центральный парез и утрата суставно-мышечного чувства, на противоположной стороне — потеря болевой и температурной чувствительности (синдром Броун-Секара). |
| Полное поперечное поражение | Утрата всех видов чувствительности ниже уровня поражения, тазовые расстройства; центральный или смешанный тетрапарез (шейный уровень) или нижний парапарез центральный (грудной уровень) либо периферический (поясничный уровень) |
Конечно, клиническая картина обусловлена сложностью строения, анатомией спинного мозга, поэтому ограничиваться вышеприведённой таблицей не целесообразно. Рассмотрим поражения спинного мозга по уровням.
1. Краниоспинальный синдром обусловлен поражением спинного мозга (чаще всего — опухолями, или травмами) в области перехода продолговатого мозга в спинной или внутри большого затылочного отверстия.
- боль или парестезии в области затылка и шеи, иногда - боли в области позвоночника и конечностей;
- тетрапарез или (плегия) — смешанного характера в руках и спастический — в ногах, иногда представленным асимметрично (с преобладанием геми- или параплегического вариантов);
- проводниковые расстройства чувствительности, ниже СI - сегмента, иногда асимметрично выраженные (геми-вариант);
- преходящие нарушения дыхания, вследствие раздражения дыхательного центра продолговатого мозга;
- различные варианты поражения каудальной группы (IX— XII) черепных нервов;
- синдром Горнера (поражение симпатического пути, идущего от CII);
- симптомы интракраниальной гипертензии, включая застойные диски зрительных нервов;
- возможны центральные нарушения функций тазовых органов проводникового характера (задержка мочи и дефекации).
2. Синдром верхнешейных сегментов СI - СIV:
- спастическая тетраплегия;
- нарушение всех видов чувствительности ниже уровня поражения по проводниковому типу;
- корешковые (СI – СIV) симптомы;
- при поражении задних рогов CI-CIII возникает диссоциированная анастезия в задних отделах лица – в наружных зонах Зельдера;
- нарушение функции тазовых органов по центральному типу;
- паралич диафрагмы, икота.
3. Синдром шейного утолщения CV-ThII:
- верхняя вялая параплегия;
- нижняя спастическая параплегия;
- нарушение всех видов чувствительности ниже уровня поражения по проводниковому типу;
- нарушение мочеиспускания по центральному типу;
- синдром Горнера: птоз, миоз, энофтальм.
4. Синдром грудного уровня ThII – ThXII:
- нижняя спастическая параплегия;
- нарушение всех видов чувствительности ниже уровня поражения по проводниковому типу;
- нарушение мочеиспускания по центральному типу;
- выпадение брюшных рефлексов;
- расстройство сегментарных вегетативных рефлексов.
5. Синдром поясничного утолщения LI - SII:
- нижняя вялая параплегия;
- нарушение чувствительности на нижних конечностях по сегментарному типу и в промежности по проводниковому типу;
- нарушение мочеиспускания по центральному типу.
6. Синдром эпиконуса LIV – SII:
- симметричные периферические парезы стоп с отсутствием ахилловых рефлексов;
- диссоциированные расстройства чувствительности по задне-наружной поверхности бедра, голени и наружному краю стопы, в дерматомах LIV-SV;
- нарушение эрекции, иногда нарушение функций тазовых органов проводникового характера (задержка мочи и кала).
7. Синдром конуса SIII – SV, С0-I:
8. Синдром конуса и эпиконуса SI – SV:
- парез или паралич в дистальных отделах ног (обычно стоп) с появлением патологических стопных рефлексов;
- нарушения чувствительности в области промежности, пальцев стоп, внутренней поверхности бедер и голеней (по типу кавалерийских лей);
- задержка мочеиспускания и дефекации;
- нарушение трофики в области ягодиц и стоп.
9. Синдром конского хвоста, LII – SV - корешки:
- нижний вялый парапарез, асимметричный, особенно стоп;
- нарушение функции тазовых органов по периферическому типу;
- боли корешкового характера, больше в горизонтальном положении, ночью;
- нарушение чувствительности на нижних конечностях и в области промежности, гипо- или анестезия, часто асимметричная (в зоне LII - SV-корешков).
2. Синдром серого вещества. Характеризуется перерывом всех путей перекрещивающихся в передних отделах серого вещества перед центральным каналом. В результате возникают двухсторонние расстройства поверхностной чувствительности. Кроме того, возможны вегетотрофические расстройства, симметричные периферические парезы верхних и спастические парезы нижних конечностей. Встречается, в основном, при сирингомиелии, гематомиелии, интромедуллярной опухоли.
3. Синдром сочетанной дегенерации задних канатиков и корково-спинномозговых путей. Возникает нарушение глубокой чувствительности ниже очага поражения, сенситивная атаксия, нижний спастический парапарез. Этот синдром встречается при перницеозной анемии (фуникулярный миелоз) и других формах нейродегенерации, связанных с недостаточностью питания.
4. Синдром передних рогов. Развиваются признаки периферического паралича. Изолированно могут поражаться при остром полиомиелите, спинальной мышечной амиотрофии, а также при боковом амиотрофическом склерозе.
5. Синдром комбинированного поражения переднего рога и пирамидного пути. Развиваются симптомы диссоциированного пареза, сочетания вялого и спастического паралича. Встречается при боковом амиотрофическом склерозе.
6. Синдром поражения передних и задних корешков и периферических нервов. Он включает сочетание чувствительных расстройств с вялым парезом, преимущественно дистальных отделов конечностей. Кроме того беспокоят парастезии и периодически – боли. Встречается при невральной мышечной атрофии.
7. Синдром поражения корково-спинномозговых путей. Этот синдром проявляется прогрессирующим спастическим спинальным параличом. Постепенно развивается спастический парапарез ног и спастическая походка. Спастический парез рук развивается позднее. Встречается при болезни Штрюмпеля, кроме того, нижний спастический парапарез возникает при рассеянном склерозе, боковом амиотрофическом склерозе, спинальной опухоли.
8. Синдром сочетанного поражения заднего канатика, спинно-мозжечковых путей и, возможно, пирамидных путей. Данное сочетание встречается при наследственных спиноцеребеллярных атрофиях. В клинической картине преобладает сочетание сенситивной и мозжечковой атаксии, нарушение глубокой чувствительности по проводниковому типу и, позднее, нижний спастический парапарез.
10. Синдром полного поперечного поражения спинного мозга — сочетание сегментарных расстройств с проводниковыми нарушениями ниже их уровня в виде параличей конечностей, утрата всех видов чувствительности, нарушения функций тазовых органов, вегетативно-трофические нарушения (пролежни, быстро становящиеся глубокими, «твердый отек всех тканей ниже места поражения, сухость кожи — ангидроз, паралич пилоарректоров). Синдром наблюдается при полном поперечном поражении спинного мозга на одном уровне.
11. Интромедуллярный синдром. Интрамедуллярный синдром характеризуется появлением в качестве инициальных симптомов диссоциированных нарушений чувствительности и расстройств функций тазовых органов проводникового или сегментарного характера (в зависимости от уровня локализации патологического процесса), нисходящим (сверху вниз) типом развития двигательных и чувствительных проводниковых симптомов и сравнительно быстрым появлением синдрома полного поражения всего поперечника спинного мозга, иногда проходящего через стадию синдрома Броун-Секара.
И, поскольку в 2х крайних вариантах поперечного поражения рассматриваются тазовые нарушения - о них подробнее.
Синдром нарушения функций тазовых органов по центральному типу — мочеиспускания, дефекации и эрекции — складывается из императивных позывов на мочеиспускание, задержки мочи, периодического недержания мочи, задержки кала и приапизма, возникающих при двустороннем нарушении корковых связей со спинальными центрами, расположенными в верхних поясничных и в крестцовых (S1—SIV) сегментах спинного мозга. Это возникает при двустороннем поражении спинного мозга на уровне шейных и грудных сегментов.
Клинически указанный синдром проявляется в качестве инициального симптома императивными позывами на мочеиспускание. В дальнейшем больной перестает чувствовать позывы на мочеиспускание и дефекацию, утрачивает способность произвольного управления мочеиспусканием и дефекацией, не ощущает прохождения мочи и катетера по мочеиспускательному каналу и при прохождении кала по прямой кишке.
При остро возникающем нарушении функций мочеиспускания вначале наступает задержка мочи. В дальнейшем в связи с наличием повышенной рефлекторной возбудимости сегментарного аппарата спинного мозга задержка мочи сменяется периодическим недержанием.
Кроме указанных выше нарушений мочеиспускания при данном синдроме, не возникает и позывов на дефекацию. Вследствие повышения тонуса, свойственного любому центральному параличу, возникает спастическое состояние сфинктеров прямой кишки и наступает задержка кала. Иногда при этом может происходить рефлекторное опорожнение прямой кишки, без участия воли больного. Помимо центральных нарушений мочеиспускания и дефекации при рассматриваемом синдроме по тем же самым причинам — прерывание корково-тазовых путей — может возникать и патологическая эрекция — приапизм.
Читайте также:


