Спинной мозг развивается из нервной трубки
Спинной и головной мозг развиваются из нервной трубки на ранних стадиях пренатального периода. Часть нервной трубки, соответствующая спинному мозгу, на первых стадиях развития состоит из трех слоев: внутреннего, среднего и наружного. Клетки — предшественники нейронов — нейро- бласты — мигрируют из внутреннего слоя в средний, где формируют скопления — ядра. Уже на пятой неделе можно видеть нервные волокна, идущие от нейронов в наружный слой и образующие связи между сегментами развивающегося спинного мозга. Эти короткие волокна закладываются самыми первыми и находятся в непосредственной близости от клеток среднего слоя. Более длинные волокна, входящие в состав бокового канатика, образуются в определенной последовательности в зависимости от их длины. Таким образом возникает упорядоченность в развитии и расположении восходящих волокон. Волокна заднего канатика являются в большинстве своем отростками нейронов спинальных ганглиев.
Интенсивность деления клеток на брюшной стороне закладки спинного мозга выше, чем на спинной. С этим связаны раннее появление спонтанных движений эмбриона, рефлекторные ответы на раздражение появляются позже. Мотонейроны, иннервирующие скелетную мускулатуру, созревают раньше нейронов высших отделов ЦНС (мозжечка, коры головного мозга). В грудном отделе спинного мозга происходит перераспределение нейронов: часть из них образует ядра, иннервирующие определенные группы мышц, другие участвуют в формировании ядер бокового рога серого вещества, являющихся клетками симпатического отдела вегетативной нервной системы.
К моменту рождения ребенка спинной мозг оказывается наиболее развитым отделом ЦНС. Его масса у новорожденного равна 3—4 г (0,1% массы тела), к шести месяцам она удваивается, к 11 — увеличивается втрое. К трем годам спинной мозг становится в четыре раза больше, чем у новорожденного, а к шести годам — в пять раз. К 20 годам масса мозга становится, как у взрослого, при этом она в восемь раз больше, чем у новорожденного.
Спинной мозг у пятимесячного плода заполняет всю полость позвоночного канала (рис. 4.33). С семи месяцев рост спинного мозга начинает отставать от роста позвоночника. При этом сохраняется связь спинномозговых нервов с соответствующими сегментами, а также с межпозвоночными отверстиями. У новорожденного длина спинного мозга 14 см, он заканчивается на уровне второго-третьего поясничных позвонков. В дальнейшем позвоночник растет быстрее, чем спинной мозг, и к концу первого года жизни занимает такое же положение, как у взрослых, заканчиваясь на уровне первого-второго поясничного позвонка. Рост отдельных сегментов спинного мозга идет неравномерно: быстрее растут сег-

Рис. 4.33. Развитие спинного мозга человека в раннем онтогенезе. Положение спинного мозга в позвоночном канале (вид сбоку)
менты грудного отдела, затем шейного, медленнее — крестцового и поясничного отделов. Центральный канал спинного мозга у новорожденного шире, чем у взрослого.
Спинномозговые узлы (ганглии) на ранних стадиях эмбрионального развития располагаются в канале позвоночника довольно глубоко, затем они перемещаются в межпозвонковые отверстия. В связи с несоответствием длины спинного мозга и позвоночника направление передних и задних корешков изменяется с горизонтального на нисходящее.
Еще в эмбриональном периоде изменяется форма спинного мозга: появляются шейное и поясничное утолщения, что связано с развитием конечностей. Шейное утолщение развивается быстрее поясничного, поскольку верхние конечности и их иннервация развиваются раньше. У новорожденного оба утолщения хорошо выражены, но наибольшего развития они достигают в течение первых лет жизни. Диаметр остальных участков спинного мозга увеличивается медленно, к 12 годам он удваивается.
У шести-семимесячного плода в спинном мозге многие нейроны еще не дифференцированы. Ко времени рождения все нервные и глиальные клетки спинного мозга развиты хорошо и по структуре лишь немногим отличаются от клеток у шестилетних детей. У детей старшего возраста клетки становятся крупнее.
До четырех —семи лет происходит миелинизация нервных волокон белого вещества. К моменту рождения миелиповой оболочкой уже покрыты волокна переднего пирамидного тракта.
Как формируется
Нервная трубка плода что это? Это основа будущей нервной системы, развивается из зародышевого листка и эпидермиса.
Закладка нервной трубки начинается непосредственно после зачатия, процесс происходит в течение первых недель беременности. В норме закрывается на 25 день. Если этого не происходит, развиваются тяжелые болезни у ребенка.
- На 18 сутки у эмбриона увеличивается количество эктодермы, формируется нервная пластина.
- Края пластины преобразуются в валики с желобком между ними. Он немного расширен в передней части – это зачатки головного мозга.
- За несколько дней происходит сближение валиков, они соединяются, образуется трубка, полая внутри.
- В дальнейшем из этой полости образуются мозговые желудочки и спинномозговой канал.
Некоторые участки пластины преобразуются в гребни. Из них образуются периферические узлы, мозговые оболочки, волокна нейронов, мозговая ткань надпочечников, пигментные клетки эпидермиса.
| Зона | Описание |
| Вентрикулярная | Состоит из клеточных цилиндров – родоначальники основных клеток и макроглии. |
| Субвентрикулярная | Зона активного роста, исчезает к окончанию эмбрионального периода. |
| Промежуточная | Образует серое вещество. |
| Краевая | Основа белого вещества. |
Дробление яйца. Бластомеры. Морула. Бластула
Начальный этап развития оплодотворенного яйца называется дроблением, через несколько минут или через несколько часов (у разных видов по-разному) после оплодотворения, ядро зиготы начинает делиться при помощи митоза, в результате чего образуются две клетки, которые называются бластомерами. Первое деление митоза проходит по вертикальной плоскости, эти две клетки не расходятся, а делятся еще раз, в результате чего образуются уже четыре бластомера. Второе деление митоза проходит также в вертикальной плоскости (Рис. 1).
Рис. 1. Первоначальные стадии дробления
Далее все они делятся, но уже в горизонтальной плоскости. Деление следует одно за другим, при этом бластомеры не увеличиваются в размерах, поэтому на начальных стадиях дробления комочек из бластомеров, который называется морулой (Рис. 2), не превышает по размерам зиготу.
После нескольких делений, когда число бластомеров достигает 32, они образуют полый шарик, стенки которого состоят из одного слоя клеток. Этот шарик получил название бластулы, а полость внутри шарика – бластоцель (Рис. 3).
Рис. 3. Бластула и бластоцель
После оплодотворения наступает дробление, а затем бластула. На 6-й день после оплодотворения бластула выходит из яйцевода (Рис. 4) и попадает в матку, на 7-й день бластула внедряется в стенку матки – этот процесс получил название: имплантация зародыша.
Рис. 4. Проход бластулы по яйцеводу
К концу двух суток от начала имплантации зародыш полностью погружается в слизистую оболочку матки. У человека имплантация зародыша относится к интерстициальному типу, при котором зародыш выделяет так называемые протеолитические ферменты, с помощью которых он растворяет слизистую оболочку, что ему позволяет более глубоко проникнуть в матку (Рис. 5).
Рис. 5. Проникновение зародыша в слизистую матки
В процессе имплантации зародыша слизистая оболочка матки претерпевает изменения, которые можно рассматривать как реакцию на внедрение зародыша на фоне гормонального влияния со стороны желтого тела (Рис. 6). Они выражаются в расширении и многократном ветвлении спиральных артерий и появлении в их окружении крупных и богатых гликогеном клеток.
Рис. 6. Зародыш в стенке матки матери
Функции
Нервная ткань обеспечивает нормальное функционирование всех органов и систем. Состоит их клеток 2 типов:
- нейроны – главный структурный элемент, участвуют в приеме, переработке и передаче внешних и внутренних импульсов;
- нейроглии – обеспечивают питание и защиту нейронов, разграничивают группы нейронов с разными функциями.
Нервная ткань принимает участие в формировании основных структрур мозга – центральной и периферической.
Зародышевые листки
В процессе дифференциации клеток из эктодермы позвоночных образуется нервная трубка, из которой формируется головной и спинной мозг, а также органы чувств. Кроме того из эктодермы образуется наружный слой кожи (Рис. 13).
Рис. 13. Органы, которые формируются из эктодермы
Энтодерма дает начало тканям, выстилающим внутренние полости организма позвоночных, а также образует печень, лёгкие, поджелудочную железу (Рис. 14).
Рис. 14. Органы, которые формируются из энтодермы
Из мезодермы образуется хрящевой и костный скелет, мышцы, почки, сердечно-сосудистая система, половая система (Рис. 15).
Рис. 15. Органы, которые формируются из мезодермы
Причины
Дефекты нервной трубки – аномалии в строении, вызванные несвоевременным или неполным закрытием. Формируются в эмбриональном периоде.
Почему развивается патология:
- наследственный фактор;
- синдром Патау, Тернера, Эдвардса;
- радиоактивное излучение, отравление мышьяком, свинцом, пестицидами;
- прием препаратов против эпилепсии незадолго до зачатия или сразу после него;
- несбалансированное питание, гипервитаминоз витамина A;
- повышение спинномозгового давления у плода;
- вирусные болезни у беременных, особенно опасна краснуха;
- значительное и длительное повышение температуры на ранних сроках;
- ожирение, вызванное диабетом.
Но основной причиной считается дефицит фолиевой кислоты во время беременности.
Профилактика развития дефектов нервной трубки
Профилактические мероприятия по развитию дефектов нервной трубки у плода заключаются в полноценной подготовке к беременности. Каждая женщина, собирающаяся забеременеть, должна обратиться в центр по планированию семьи. Здесь приём ведут акушеры-гинекологи, специалисты узкого профиля, генетики.
Врачи рассчитают риск возникновения патологии и назначают профилактические мероприятия. Главным из них является приём витаминов группы В и фолатов. Принимать эти препараты женщина должна за несколько месяцев до предполагаемого наступления беременности и в течение первых 12 недель. Особенно важен приём фолатов в первые недели, поскольку это период формирования нервной трубки плода.
Препараты должны иметь определённое содержание фолиевой кислоты. Оптимальной считается дозировка 800 мкг. Кратность и продолжительность приёма определяет врач. Существует несколько витаминных комплексов, предназначенных специально для беременных женщин.
- Витрум пренатал — препарат комплексного характера, содержащий все необходимые для организма беременной женщины витамины. Содержание фолиевой кислоты составляет 800 мкг.
- Элевит пренатал — поливитаминный комплекс с добавлением микроэлементов. Применяется в качестве подготовки к беременности и во время неё. Содержание фолиевой кислоты также составляет 800 мкг.
- Natures Bounty фолиевая кислота — препарат натурального происхождения, содержащий фолиевую кислоту в оптимальной дозировке. Не содержит консервантов и красителей. Выпускается в капсулах по 100 штук в упаковке.
Помимо медикаментозной профилактики требуются и другие методы, которые женщина должна использовать как до беременности, так и во время неё. Что к ним относится:
- поддержание стабильного эмоционального равновесия;
- нахождение в чистой экологической среде;
- своевременное лечение хронических заболеваний и очагов инфекции в организме;
- правильное полноценное питание.
Соблюдение профилактических мероприятий и правильное планирование беременности позволит избежать патологий развития нервной трубки плода и инвалидности ребёнка.
Виды патологии
Наиболее распространенный вид дефекта. У основания позвоночника, в этой области наблюдается частичное выпячивание спинного мозга. При обширном незаращении со временем возникают проблемы с трофикой и чувствительностью кожи, неправильное формирование стоп, патология осанки, нарушение функций органов малого таза.
- Менингоцеле – поражение оболочек, выпячивание твердой мозговой оболочки.
- Менингорадикулоцеле – в отверстие входят мозговые оболочки и спинномозговые нервы. Развивается парез или паралич.
- Менингомиелоцеле – в грыжу выходит спинной мозг вместе с корешками и оболочками. Состояние ребенка тяжелое, отсутствуют двигательные функции, нарушается работа тазовых органов.
Развивается в верхней части трубки, отделы мозга сформированы не полностью. Аномалия чаще встречается у девочек. Патология несовместима с жизнью.
Наблюдается частичное выпячивание мозга и мембран через кости черепа. Встречается редко.
Самое редкое нарушение, при котором мозговая ткань протекает в позвоночный канал.
Основные симптомы нарушений – физиологическая деформация, паралич, судороги, отставание в развитии.
Гаструла
Следующая стадия – это стадия гаструлы, или же гаструляция. После того как бластула полностью сформировалась, на одном из её полюсов клетки начинают делиться быстрее, чем на другом, и впячиваются внутрь бластоцели (Рис. 7). Вскоре из клеток выпячивания образуется второй внутренний слой клеток зародыша – такой двухслойный шарик называется гаструлой.
Рис. 7. Впячивание клеток при образовании гаструлы
Наружная стенка гаструлы называется наружным зародышевым листком (эктодерма), а внутренняя стенка – внутренним зародышевым листком (энтодерма), полость внутри гаструлы называется первичной кишкой, а отверстие, которое в неё ведет – первичным ртом (Рис. 8).
Рис. 8. Строение гаструлы
У позвоночных животных, эмбриональное развитие которых мы рассматриваем, на месте первичного рта формируется анальное отверстие. Вторичный рот, или настоящий, формируется на противоположном конце зародыша, поэтому млекопитающих, как и всех хордовых, относят к вторичноротым.
Диагностика
Основной метод диагностики – генетический скрининг, отклонения в строении можно увидеть только на УЗИ. Если патология выявлена, необходимо пройти обследование у нескольких специалистов, чтобы исключить ошибку в диагнозе.
Признаки патологии при ультразвуковом исследовании:
- утолщение позвонков в пояснично-крестцовой области;
- деформация нижних конечностей;
- гидроцефалия;
- синдром Арнольда-Кари.
Другие методы исследований – амниоцентез, 3D УЗИ. При подозрении на патологии развития женщине назначают биохимический анализ крови на содержание альфа-фетопротеина и ацетилхолинэстеразы.
Подтверждения дефектов развития обычно является основанием для прерывания беременности. Но, поскольку даже самые современные методы пренатальной диагностики выявляют только факт наличия патологии, но не определяют степень тяжести, решение о сохранении ребенка принимают родители.
Пищеварительная система ланцетника
На переднем конце тела находится окруженное предротовой воронкой со щупальцами ротовое отверстие.
С током воды мелкие планктонные организмы или пищевые частицы через рот попадают в обширную глотку, прилипают к ее внутренней поверхности, склеиваются слизью в комочки и направляются в кишечник, где перевариваются. Вода проходит через жаберные щели в стенке глотки. Непереваренные остатки пищи удаляются наружу через анальное отверстие на брюшке у начала хвостового плавника.
Лечение
Сразу после рождения ребенка врачи устраняют состояния, угрожающие жизни, – отсутствие самостоятельного дыхания, нарушение температурных показателей. Специалисты определяют группу крови и резус, наличие тяжелых нарушений в работе внутренних органов.
Раны в области грыжи обрабатывают антисептиками, накладывают стерильную повязку. Новорожденный должен лежать на животе с немного опущенной головой.
Устранение дефектов производят преимущественно хирургическими методами. После операции назначают антибактериальные препараты для предотвращения развития воспалительных процессов в легких, почках, мочевом пузыре, головном мозге. Раны постоянно обрабатывают, перевязывают, проводят терапию, направленную на снижение ликворного давления.
Восстановление нарушенных функций начинают после заживления раны, снятия швов, купирования воспалительных процессов.
Среда обитания и внешнее строение ланцетника
Во многих морях тропической и умеренной зон, в том числе и в Черном море, на небольшой глубине в местах с чистым песчаным дном живут маленькие (длиной 4-8 см) полупрозрачные животные — ланцетники.
Уплощенное с боков розоватое тело ланцетника заострено на переднем и заднем концах. Хвостовой отдел обрамлен кожной складкой — хвостовым плавником, напоминающим по форме обоюдоострый хирургический инструмент — ланцет (отсюда название — ланцетник). Большую часть времени ланцетник проводит зарывшись в песок и выставив наружу передний конец тела, на котором находится рот, окруженный 10-20 парами щупалец. Будучи потревоженным, ланцетник переплывает на небольшое расстояние и снова зарывается в грунт.
Рисунок: внутреннее строение ланцетника
Спинной мозг, medulla spinalis. Развитие спинного мозга.
Как уже отмечалось, филогенетически спинной мозг (туловищный мозг ланцетника) появляется на III этапе развития нервной системы (трубчатая нервная система). В это время головного мозга еще нет, поэтому туловищный мозг имеет центры для управления всеми процессами организма, как вегетативными, так и анимальными (висцеральные и соматические центры). Соответственно сегментарному строению тела туловищный мозг имеет сегментарное строение, он состоит из связанных между собой невромеров, в пределах которых замыкается простейшая рефлекторная дуга. Метамерное строение спинного мозга сохраняется и у человека, чем и обусловливается наличие у него коротких рефлекторных дуг.
С появлением головного мозга (этап кефализации) в нем возникают высшие центры управления всем организмом, а спинной мозг попадает в подчиненное положение. Спинной мозг не остается только сегментарным аппаратом, а становится и проводником импульсов от периферии к головному мозгу и обратно, в нем развиваются двусторонние связи с головным мозгом. Таким образом, в процессе эволюции спинного мозга образуется два аппарата: более старый сегментарный аппарат собственных связей спинного мозга и более новый надсегментарный аппарат двусторонних проводящих путей к головному мозгу. Такой принцип строения наблюдается и у человека.
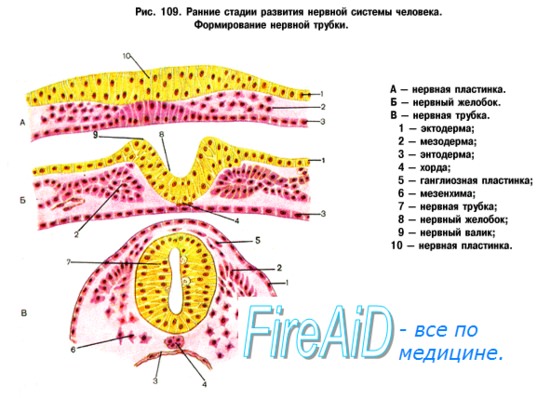
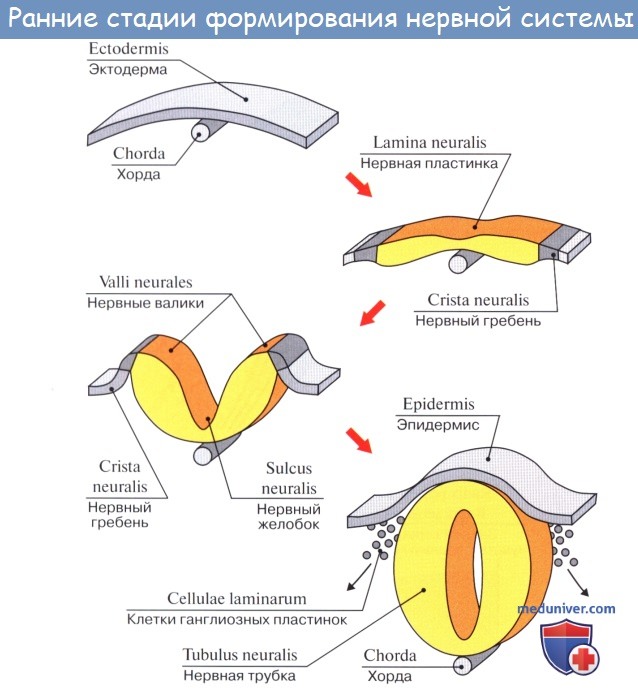
Решающим фактором образования туловищного мозга является приспособление к окружающей среде при помощи движения. Поэтому строение спинного мозга отражает способ передвижения животного. Так, например, у пресмыкающихся, не имеющих конечностей и передвигающихся с помощью туловища (например, у змеи), спинной мозг развит равномерно на всем протяжении и не имеет утолщений. У животных, пользующихся конечностями, возникает два утолщения, при этом, если более развиты передние конечности (например, крылья птиц), то преобладает переднее (шейное) утолщение спинного мозга; если более развиты задние конечности (например, ноги страуса), то увеличено заднее (поясничное) утолщение; если в ходьбе участвуют и передние, и задние конечности (четвероногие млекопитающие), то одинаково развиты оба утолщения. У человека в связи с более сложной деятельностью руки как органа труда шейное утолщение спинного мозга дифференцировалось сильнее, чем поясничное.
Отмеченные факторы филогенеза играют роль в развитии спинного мозга и в онтогенезе. Спинной мозг развивается из нервной трубки, из ее заднего отрезка (из переднего возникает головной мозг). Из вентрального отдела трубки образуются передние столбы серого вещества спинного мозга (клеточные тела двигательных нейронов), прилегающие к ним пучки нервных волокон и отростки названных нейронов (двигательные корешки). Из дорсального отдела возникают задние столбы серого вещества (клеточные тела вставочных нейронов), задние канатики (отростки чувствительных нейронов).
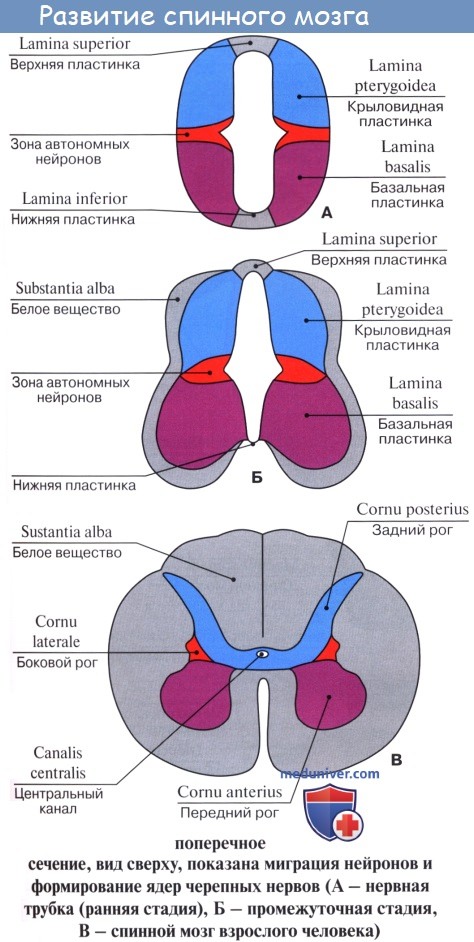
Таким образом, вентральная часть мозговой трубки является первично двигательной, а дорсальная — первично чувствительной. Деление на моторную (двигательную) и сенсорную (чувствительную) области простирается на всю нервную трубку и сохраняется в стволе головного мозга.

Внутриутробное развитие младенца сравни превращению: из двух маленьких клеток формируется целый организм со сложными системами и нервной регуляцией.
Закладываемая на 19-22 день развития плода нервная трубка обеспечит в дальнейшем всю его мыслительную деятельность, отличающую человека от животных.
Что такое нервная трубка?
Нервной трубкой называют основу будущей нервной системы, формирующейся у плода, которая развивается из наружного клеточного слоя (зародышевого листка — эктодермы) наряду с кожей, в то время как из энтодермы формируется пищеварительная система.
Закладка нервной трубки плода начинается на третьей неделе его развития. Сначала появляется нервная пластинка, затем на ее краях формируются небольшие возвышения, называемые нервными валиками, по центру которых возникает желоб. Он в дальнейшем послужит полостью для органа. Примерно на 24 день пластинка начинает скручиваться и валики смыкаются, образуется форма трубки.

Спереди она расширяется, формируя мозговые пузыри, а остальная часть станет в дальнейшем спинным мозгом. От валиков постепенно отделяются частички ганглиозной пластинки, из которых потом сформируются узлы спинного мозга и ответвления вегетативной части нервной системы. Увидеть появление спинномозговых ганглий у зародыша можно уже через 1,5-2 месяца.
Клетки, образующиеся в ганглиозной пластинке, постепенно перемещаются к ганглиям в симпатическом стволе, мозговому слою надпочечников и стенкам будущего кишечника.
Окончательная сформированность трубки возникает на сроке в 5-8 недель, когда закладывается развитие всех органов плода. В этот момент у младенца формируются сердце, легкие, органы чувств, конечности и прочие системы. Усложняется и сама трубка.
Строение и слои
В процессе развития нервной системы в трубке возникает три слоя:
- эпендимный или внутренний;
- мантийный или промежуточный;
- краевая вуаль или наружный слой.

Первый слой служит основой для нейронов и глиоцитов нервной системы. Часть нейронов переходит в периферическую часть органа, образуя мантийный слой, а остальные формируют клетки глии.
Важнейшие из них – эпендимоциты выстилают внутреннюю часть трубки, которая затем разовьется в центральный спинномозговой канал и стенки желудочков головного мозга.
Во внутреннем слое выделяют отдельные функциональные зоны, которые со временем переходят одна в другую. Зона деления содержит клетки, среди которых находящиеся ближе к центру протягивают отростки к наружному краю и перемещают туда тело нейрона, содержащее ядро.
На участке миграции эти половинки взаимодействуют. Одна из них опять начинает делиться, а другая, используя ее, перемещается к промежуточному слою.
Промежуточный слой возникает благодаря нейробластам – клеткам мигрантам, не потерявшим способность к делению и крепящимся к внутренней части слоя.
Нейробласты постепенно образуют аксоны, которые направляют в наружный слой, формируя таким образом дендритное дерево и превращаясь в нейроны. Не закрепленные клетки преобразуются в спонгиобласты. Из промежуточного слоя формируется такая часть спинномозговой ткани, как серое вещество.
Слой снаружи состоит из отростков нейронов, содержащихся в мантийном слое, и кровеносных сосудов. Он выступает основой для развития белого вещества в мозге.

Формирование спинного мозга
Процесс образования зачатков нервной ткани называется нейруляцией. Основу спинного мозга составляет большая половина трубки, которая не была задействована в образовании головного мозга. Постоянное разделение клеток, находящихся на противоположных концах приводит к образованию формы, напоминающей песочные часы, состоящие из крыловидной (это верхнее утолщение) и базальной пластинки (или нижнее утолщение).
Из первой постепенно образуются задние ответвления спинного мозга, а из второй – передние. Начинается процесс дифференциации. Происходит он благодаря перемещению нейробластов за пределы краевой вуали.
Причины и последствия неправильного развития нервной трубки у плода
Формирование трубки у плода представляет собой сложный и многогранный процесс, сбой хотя бы в одном элементе приводит к тяжелым дефектам развития органа. Они поражают мозг ребенка и его позвоночник, ведь связь нервной трубки и хорды очень плотная.
Образуются дефекты в ситуациях, когда закладка нервной трубки происходит не полностью либо она не закрывается. При этом может возникать:
Причины образования подобных дефектов пока точно не установлены. В какой-то момент онтогенез дает сбой, что в дальнейшем приводит к нарушению всей системы. Поскольку закладывается трубка в поздней гаструле и завершается этот этап на 25 день, механизм его толком не изучен.
Известно, что на вероятность появления дефектов влияют наследственные факторы и заболевания, затрагивающие нервную систему.
Влияет на формирование проблемы и условия окружающей обстановки, а также состояния матери. К негативным моментам, повышающим риск возникновения дефектов нервной трубки можно отнести:
- радиационное облучение;
- отравление мышьяком или свинцом;
- длительная лихорадка у женщины на начальных стадиях беременности;
- недостаток питания;
- вирусные инфекции;
- гипервитаминоз витамина А;
- лишний вес или диабет у матери;
- недостаток фолиевой кислоты у беременной женщины;
- прием женщиной некоторых препаратов.
Состояние матери – первый фактор, который влияет на закладку у плода трубки. Если женщина находится в экологически неблагоприятном районе, где в воздух и воду могут поступать вредные вещества (пестициды, выхлопные газы, нефтепродукты и прочее), она вдыхает их, а вместе с кровью эти продукты попадают в организм младенца.
Для взрослого человека риск меньше, поскольку его организм уже сформирован и способен переработать большинство опасных веществ. В организме зародыша механизмы защиты еще не работают и любое вредное воздействие способно нарушить течение процессов и привести к развитию патологии, в том числе изменению состояния трубки.
Неправильное питание также сказывается отрицательно. Недостаток питательных веществ приводит к нарушению процессов формирования органов, так же как и переизбыток биологически активных компонентов вроде витаминов.

Симптомы дефектов
При наличии дефектов нервной трубки малыш может погибнуть еще не родившись, или в первые часы после рождения. Подобное наблюдается при энцефалоцеле.
Если ребенок появился на свет жизнеспособным, у него могут появляться следующие симптомы:
- физиологическая деформация (появление спинномозговой ткани в районе поясницы);
- нарушение функции тазовых органов;
- паралич и судороги;
- боль при движении;
- снижение чувствительности органов;
- нарушение развития.
Обнаружить проблемы можно и в период внутриутробного развития. Сделать это может врач на УЗИ диагностике, которая происходит на стадии 20-22 недель.
Симптомы последствий аномалии в развитии:
- Скрытое несращение позвоночника, расположенное в области поясницы и крестца. Оно не имеет клинических симптомов, обнаруживается обычно случайно на рентгеновском обследовании. При этом не проявляются изменения на коже, за исключением редких пигментных пятен или жировичков. Последствиями подобного дефекта являются нарушения осанки, слабость мышц ног, деформация стоп, боль в пояснице, недержание мочи.
- Открытое расщепление проявляется в виде появления кисты — твердой мозговой оболочки, в ней содержится спинномозговая жидкость. Последствия ее зависят от числа пораженных позвонков. Если задето 3-5 штук, то у больного проявляются нарушения мочевыделительной системы, слабость мышц. При поражении 6-8 позвонков просвечивает выпячивание, у пациента может произойти разрыв мешка кисты и протекание жидкости.
- Несращение позвоночника и окружающих его мягких тканей приводит к неполному развитию спинного мозга и часто не совместимо с жизнью.
Чаще всего такие отклонения затрагивают поясничный отдел, и крайне редко грудной или шейный. Это связано с вероятностью выживания плода. Поражение шейного отдела часто несовместимо с жизнью, поэтому заканчивается выкидышем.
Лечение и профилактика неправильного развития
В период развития плода женщина должна проходить обследования, которые помогут обнаружить патологии развития. Если дефект обнаружен, и женщина решила сохранить ребенка, ей назначается кесарево сечение. Рождение малыша естественным путем невозможно, поскольку прохождение через родовые пути может привести к дополнительному травмированию спинного мозга.
Также в период вынашивания будущей маме может назначаться специальная лекарственная терапия, помогающая компенсировать нехватку полезных веществ и частично разрешить проблему.
Младенца сразу осматривает неонатолог и детский нейрохирург. В зависимости от состояния ребенка ему назначается лечение. Чаще всего оно происходит в хирургической форме.
Ребенку оперативным способом удаляют грыжевой дефект, восстанавливают физиологически правильное состояние спинного мозга и ушивают окружающие ткани. Проводить операцию желательно сразу после рождения, когда вероятность заражения инфекцией минимальна.
Так как формирование нервной трубки происходит в момент внутриутробного развития, повлиять на ее исправление в будущем сложно.
Поэтому беременной женщине важно позаботиться о профилактике патологии:
- регулярно проходить обследования;
- заботиться о собственном здоровье;
- правильно питаться;
- постараться избегать стрессов и воздействия других негативных факторов.
Нервная трубка – важный элемент развития плода, от которого зависит возможность выживания ребенка.
Читайте также:


