Стволовая анестезия 3 ветвь тройничного нерва
Для обезболивания III ветви тройничного нерва у овального отверстия применяются две методики – 2 пути.
Анестезия по Брауну – подскуловой путь, иглу длиной 6-7 см вкалывают под серединой скуловой дуги и проводят во фронтальном направлении на глубину 4-5 см до упора до наружной пластинки крыловидного отростка основной кости, затем делают отметку на игле глубину вкола (при помощи насаженной пробки), извлекают иглу до подкожной клетчатки, отклонив иглу кзади, а шприц кпереди на 1 см продвигают на отмеченную глубину и впрыскивают остальное количество анестетика в области овального отверстия, место выхода III ветви тройничного нерва из полости черепа.
Подскуло-крыловидный путь по с.Н.Вайсблату
Вкол иглы делают на середине козелково-глазничной (трагоорбитальной) линии, под скуловой дугой, иглу продвигают до наружной пластинки крыловидного отростка основной кости на глубину 2,7 – 5,5 см, вынимают иглу до подкожной клетчатки, предварительно сделав отметку глубины в виде насаженной пробки, поворачивают иглу на отмеченную глубину, отклоняя иглу на 1,0 см кзади, впрыскивая остальное количество анестетика у овального отверстия.
Показания: проведение травматических операций в области тканей всей нижней челюсти.
Зона обезболивания: все ткани и органы, получающие иннервацию от III ветви тройничного нерва.
Тесты по теме практического занятия № 4
Какая ветвь тройничного нерва выходит через овальное отверстие основания черепа?
Нижнечелюстной. 2. Глазничный 3. Верхнечелюстной.
Назовите наиболее достоверный ориентир при выполнении торусальной анестезии:
Крыловидно-челюстная складка. 2. 3.8, 4.8 зубы. 3. Ретромолярная ямка.
Больному необходимо удалить 3.8 зуб при наличии воспалительного сведения челюстей. Какая показана анестезия?
По Берше-Дубову. 2. Торусальная. 3. Туберальная.
При выполнении торусальной и мандибулярной анестезии рот больного должен быть:
Широко открыт. 2. Полуоткрыт.
Выполняя торусальную анестезию иглу вкалывают:
В среднюю треть крыловидно-челюстной складки. 2. На 0,5 см книзу от 2.8 зуба.
При обезболивании подбородочного нерва направление иглы следующее:
Вниз, кпереди, внутрь. 2. Кпереди и кнаружи. 3. Назад и внутрь.
Для удаления корня 4.2 зуба произведена ментальная анестезия. Будет ли эффективно обезболивание?
Больному планируется резекция верхушек корней 3.1, 3.2, 4.1 зубов. Выберите рациональное обезболивание:
Торусальная анестезия с двух сторон. 2. Инфильтрационная анестезия с двух сторон.
При торусальной анестезии не происходит обезболивание в области:
Подбородка. 2. Крыла носа. 3. Половины нижней губы.
При выполнении торусальной анестезии шприц должен находиться:
На премолярах противоположной стороны. 2. На уровне 3.1, 4.1 зубов.
Ответы на тесты.
Практическое обеспечение занятия: оборудование и оснащение хирургического кабинета стоматологической поликлиники, местные анестетики, таблицы и схемы, учебные видеофильмы.
Задание на дом: Местные осложнения при местном обезболивании. Причины, диагностика, лечение, профилактика..
Заусаев В.И., Наумов П.В., Новоселов Р.Д. и др. Хирургическая стоматология. – М.: Медицина, 1981, 544с.: С. 69- 71, 82-94.
Хирургическая стоматология: Учебник / Под ред. Т.Г. Робустовой. – М.: Медицина, 1996. – 576с.: С. 92-94.
Хирургическая стоматология. Под ред. В.А. Дунаевского. – М.: Медицина, 1979, 472с.: С. 69-81.
Стоматология: Руководство к практическим занятиям. Боровский Е.В., Копейкин В.Н., Колесов А.А., Шаргородский А.Г. / Под ред. Проф. Е.В. Боровского. – М.: Медицина, 1987. – 528с.: С. 28-32.
А.Г. Шаргородский. Руководство к практическим занятиям по хирургической стоматологии. М.: Медицина,1976. – 248с.: С. 35-40.
Бажанов Н.Н., Ганина С.С. Обезболивание в поликлинической стоматологической практике. - М.: Медицина, 1985.
Егоров П.М. Местное обезболивание в стоматологии. М: Медицина, 1985.
Практические навыки, которыми студент должен овладеть (ознакомиться*) на занятии:
Блокирование нижнего альвеолярного нерва внутриротовым доступом.
Блокирование нижнего альвеолярного, язычного и щечного нервов на нижнечелюстном возвышении.
Анестезия у наружного основания черепа в практической стоматологии называется стволовой, так как обезболивающий раствор вводится в подвисочную ямку, откуда распространяется в крылонебную, и выключает вторую ветвь тройничного нерва; проходя ниже, он воздействует и на третью ветвь тройничного нерва у овального отверстия. При этом наступает обезболивание большой области иннервации, что соответствует понятию регионарной анестезии.Классическим способом анестезии второй и третьей ветвей тройничного нерва является подскуло-крыловидный подход по Вайсблату, который следует выполнять в горизонтальном или полугоризонтальном положении больного. При этом способе иглу вводят непосредственно под нижним краем скуловой дуги и продвигают ее через вырезку ветви нижней челюсти по направлению к основанию наружной пластинки крыловидного отростка. Кпереди от крыловидного отростка расположена крылонебная ямка, по которой проходит ствол второй ветви тройничного нерва, а кзади от крыловидного отростка находится овальное отверстие, через которое выходит из полости черепа третья ветвь тройничного нерва. Ориентиром для правильного направления иглы служит наружная пластинка крыловидного отростка. Ее проекция на кожу находится на середине расстояния от козелка ушной раковины до нижненаружного угла глазницы.Для проведения анестезии берется 10-граммовый шприц с иглой б см длиной и 5 мм диаметром. После обработки кожи спиртом на середине расстояния по нижнему краю скуловой кости и перпендикулярно к поверхности производят вкол иглы, продвигая ее перед подачей раствора вглубь до упора в кость, что соответствует наружной пластинке крыловидного отростка. Отметив глубину иглы, ее выводят до подкожной клетчатки и отклонив кпереди на 20-25 градусов вновь вводят на то же расстояние, достигая входа в крылонеб-ную ямку, куда медленно выпускают из шприца 8-10 мл анестетика, пропитывая ткани. Этим достигается обезболивание второй ветви тройничного нерва.Подобным же образом поступают при анестезии третьей ветви тройничного нерва, только иглу под таким углом направляют кзади. Зона обезболивания охватывает выключение болевой чувствительности половины нижней челюсти, половины языка, щечного нерва, ушно-височного и двигательных ветвей тройничного нерва.
Для устранения воспалительного сведения нижней челюсти (тризма) применяют анестезию по Берше, которая блокирует двигательные волокна тройничного нерва.П.М. Егоров предложил упрощенный вариант этой анестезии у подвисочного гребня. В обоих случаях вкол иглы производится перпендикулярно кожной поверхности под скуловой дугой на 2 см кпереди от козелка уха с продвижением ее через полулунную вырезку нижней челюсти на глубину 2-2,5 см вглубь до кости, отклонив шприц книзу, а иглу кверху на 15 градусов от плоскости лица. Глубина инъекции не должна превышать 3-4 см. Раствор анестетика в количестве 5 мл вводится медленно, анестезия наступает через 10 минут. Эффект обезболивания контролируется безболезненностью открывания рта.
Кратко коснемся вопроса премедикации .
Комбинированное обезболивание включает в себя премедикацию и местную анестезию и позволяет воздействовать на все компоненты болевой реакции. Премедикацией называют использование одного или нескольких медикаментов в предоперационном периоде с целью облегчения (потенцирования) анестезии и уменьшения риска возможных осложнений (Стош В.И. и др., 1998)
Из всего многообразия средств обычному врачу-стоматологу доступны только седативные препараты растительного происхождения.
Показания к использованию седативной премедикации
Выраженный (непреодолимый) страх перед лечением, ишемическая болезнь сердца, гипертоническая болезнь, бронхиальная астма, сахарный диабет, тиреотоксикоз, паркинсонизм, эпилепсия, настойчивое желание пациента.
Оплодотворение близнецов
Как известно, раз в 28 дней у женщины образуется яйцеклетка – одна. Она развивается, достигает стадии готовности к оплодотворению и, если оплодотворение не произошло, разрушается, чтобы уступ .
Сферы специализации полушарий мозга
С незапамятных времен было известно, что при очаговых поражениях коры (вследствие кровоизлияний, травм, опухолей и т. п.) может возникать полная или частичная потеря речи — афазия. Однако ли .
Общие вопросы хирургической инфекции
Несмотря на значительные достижения современной медицины, проблемы борьбы с хирургической инфекцией остается актуальной и в настоящее время количество гнойных заболеваний .

(блокада двигательных и чувствительных волокон)
Блокада по способу Берше. Для выключения жевательного нерва вкол иглы производят перпендикулярно к кожному покрову под нижний край скуловой дуги, отступив кпереди от козелка ушной раковины на 2 см. Иглу продвигают горизонтально к средней линии на глубину 2,0—2,5 см через вырезку нижней челюсти. Вводят 3—5 мл анестетика. Эффект анестезии определяется через 5—10 мин и выражается в расслаблении жевательных мышц. Эту анестезию используют при наличии воспалительной контрактуры нижней челюсти (в сроки до 10 дней после ее развития). При появлении органических изменений в мышцах добиться открывания рта блокадой нерва не удается.
Блокада по способу Егорова. Анестезия позволяет блокировать не только жевательный нерв, но и остальные двигательные ветви нижнечелюстного нерва. Депо из раствора анестетика создается на уровне основания переднего ската суставного бугорка, у наружной поверхности подвисочного гребня, что позволяет инфильтрировать клетчатку крыловидно-височного, крыловидно-нижнечелюстного пространств и подвисочной ямки. Именно там залегают двигательные ветви. Врач располагается справа от больного. Фиксирует дистальную фалангу 1 пальца левой руки на наружной поверхности головки нижней челюсти и суставною бугорка височной кости. Больного просят открыть и закрыть рот, сместить нижнюю челюсть в сторону. Таким образом определяют место вкола иглы, которое должно находиться на 0,5—1,0 см кпереди от суставного бугорка, под нижним краем скуловой дуги. Обработав кожу спиртом или спиртовым раствором йода, производят вкол в найденную точку. Иглу продвигают под скуловой дугой несколько вверх (под углом 60—75° к коже) до наружной поверхности височной кости. Это расстояние фиксируют II пальцем правой руки и извлекают иглу на 0,5—1,0 см. Затем под прямым углом к поверхности кожи иглу погружают в мягкие ткани на отмеченную II пальцем глубину и вводят 2 мл раствора анестетика. Обезболивание верхнечелюстного и нижнечелюстного нервов (стволовая анестезия). При проведении травматических операций, требующих обезболивания в области тканей всей верхней или нижней челюсти, можно блокировать верхнечелюстной нерв у круглого отверстия в крыловидно-небной ямке и нижнечелюстной — у овального отверстия. Исследования С.Н.Вайсблата показали, что наиболее простым и доступным ориентиром при блокаде второй и третьей ветвей тройничного нерва является наружная пластинка крыловидного отростка клиновидной кости. Крыловидно-верх-нечелюстная щель, которой крыловидно-небная ямка открывается кнаружи, и овальное отверстие находятся в одной плоскости с наружной пластинкой крыловидного отростка. Вход в крыловидно-небную ямку расположен кпереди, а овальное отверстие — кзади от нее (рис. 5.26, а). Для стволовой анестезии необходимо использовать иглу длиной 7—8 см.

Обезболивание верхнечелюстного нерва. Подскулокрыловидный путь обезболивания в крыловидно-небной ямке по Вайсблату. С.Н. Вайсблат доказал, что проекция наружной пластинки крыловидного отростка находится на середине описанной им козелково-глазничной линии, проведенной от козелка ушной раковины до середины отвесной линии, которая соединяет наружный край глазницы с передненижним участком скуловой кости. Вкол иглы производят в середине козелково-глазничной линии, у нижнего края скуловой дуги (рис. 5.26, б). Иглу продвигают внутрь в горизонтальной плоскости строго перпендикулярно к кожным покровам до упора в наружную пластинку крыловидного отростка. Отмечают глубину погружения иглы (обычно 4—6 см) предварительно насаженным на нее кусочком стерильной резинки. Иглу извлекают несколько больше чем на половину, поворачивают ее кпереди под углом 15—20° и вновь погружают в ткани на отмеченную глубину, при этом игла достигает крыловидно-небной ямки. Учитывая небольшой объем крыловидно-небной ямки, заполненной сосудами, нервами и клетчаткой, достаточно ввести в нее анестетик, чтобы он проник к круглому отверстию и верхнечелюстному нерву. Подводить иглу непосредственно к круглому отверстию нет надобности. Вводят 2—4 мл раствора анестетика. Через 10—15 мин наступает анестезия.
Подскуловой путь. Вкол иглы делают в место пересечения нижнего края скуловой кости с вертикальной линией, проведенной от наружного края глазницы, т.е. у нижнего края скуловой кости. Иглу направляют кнутри и несколько вверх до соприкосновения с бугром верхней челюсти. Затем, скользя иглой по кости (шприц отводят кнаружи), продвигают ее на 4—5 см кзади и кнутри, после чего игла попадает в крыловидно-небную ямку несколько выше ее середины. Вводят 2—4 мл анестетика.
Орбитальный путь. Вкол иглы делают в области верхней границы нижненаружного угла глазницы, что соответствует верхнему краю скуловой кости. Иглу продвигают по наружной стенке глазницы кзади на глубину 4—5 см строго в горизонтальной плоскости. При этом игла не должна терять контакта с костью и отклоняться вверх. На этой глубине игла достигает области круглого отверстия, где вводят 5 мл анестетика. Если иглу провести по нижнеглазничной стенке до нижней глазничной щели, то анестетик через нее проникает в крыловидно-небную ямку, где блокирует верхнечелюстной нерв.
Небный путь (внутриротовой). Иглу вводят в крыловидно-небную ямку через большое небное отверстие и большой небный канал. Войдя в большое небное отверстие, иглу продвигают вверх и кзади по каналу на глубину 3,0—3,5 см до крыловидно-небной ямки. Вводят 1,5—2,0 мл анестетика. Способ введения иглы в большое небное отверстие приведен при описании анестезии большого небного нерва.
Зона обезболивания: все ткани и органы, получающие иннервацию от второй ветви тройничного нерва.
Обезболивание нижнечелюстного нерва у овального отверстия по Вайсблату. Через середину козелково-глазничной линии иглу погружают до наружной пластинки крыловидного отростка так же, как при блокаде верхнечелюстного нерва. Затем извлекают ее кнаружи до подкожной клетчатки и, развернув иглу на 1 см кзади, погружают в ткани на первоначальную глубину. Игла при этом достигает уровня овального отверстия. Вводят 2—3 мл обезболивающего раствора. Анестезия наступает через 10—15 мин. Зона обезболивания: все ткани и органы, получающие иннервацию от третьей ветви тройничного нерва.
Осложнения стволовой анестезии. При проведении стволовой анестезии игла может попасть в полость носа или в слуховую трубу. Могут возникнуть диплопия, механическое повреждение отводящего и глазодвигательного нервов. Пропитывание анестетиком с адреналином зрительного нерва может привести к временной потере зрения. Возможно повреждение крупных артериальных и венозных стволов у основания черепа. Профилактика осложнений — тщательное соблюдение техники проведения анестезии.
Крыло-небная ямка находится в глубине лицевого скелета и представляет собой узкое пространство, расширяющееся в верхнем отделе и переходящее в нижнем отделе в крыло-небный канал. Она ограничена спереди верхнечелюстным бугром, сзади – наружной поверхностью крыловидного отростка основной кости, изнутри – перпендикулярной частью небной кости. Внутренняя стенка крыло-небной ямки представляет собой крыловидно-верхнечелюстную щель. Крыло-небная ямка выполнена рыхлой, содержащей жир, соединительной тканью, в которой находится конечный отрезок верхнечелюстной артерии и начало разветвления второй ветви тройничного нерва.
Внеротовой метод: в одной фронтальной плоскости с наружной пластинкой крыловидного отростка находятся овальное отверстие и крыло-небная ямка. Овальное отверстие расположено позади крыловидного отростка, а крыло-небная ямка – впереди. Чтобы точно попасть в крылонебную ямку подскуловым путем, нужно предварительно направить иглу на необходимую глубину до упора и наружную пластинку крыловидного отростка клиновидной кости, а затем на эту же глубину продвинуть иглу по направлению к крыло-небной ямке. С.Н.Вaйсблат предложил использовать в качестве ориентира трагоорбитальную линию, проводимую от козелка уха до нижне-наружного края орбиты. Середина этой линии всегда находится в проекции наружной пластинки крыловидного отростка клиновидной кости.
Инъекцию начинают посередине трагоорбитальной линии у нижнего края скуловой дуги. Сначала продвигают иглу до наружной пластинки крыловидного отростка на глубине 5-6 см, отмечают на игле глубину этого пункта концом среднего пальца проводящей инъекцию правой руки или резиновым ограничителем, предварительно одетым на иглу. Затем ее выдвигают немного больше чем наполовину наружу и снова погружают ее вглубь на первоначально отмеченное расстояние. При этом иглу продвигают с уклоном вперед на 1 см, попадая в крыло-небную ямку, и заполняют обезболивающим раствором. Через 7-15 минут прерывается проводимость ствола второй ветви тройничного нерва.
Логико-дидактическая структура занятия по теме:
| Обезболивание на верхней челюсти | |||
| инфильтрационное | проводниковое | внутриротовой способ | внеротовой способ |
| В проекции зоны вмешательства | В области нервного ствола иннервирующего зону вмешательства | – при отсутствии противопоказаний | – при обширных операциях с выключением нервных стволов у основания черепа – при травмах, контрактурах и анкилозах нижней челюсти – при операциях на поверхностях лица и шеи |
| – туберальная анестезия –инфраорбитальная – у большого небного отверстия – у резцового отверстия – в области круглого отверстия |
Контрольные вопросы
1. Анатомо-топографические особенности строения верхней челюсти.
2. Виды обезболивания на верхней челюсти.
3. Показания к внеротовым и внутриротовым способам обезболивания на верхней челюсти.
4. Туберальная анестезия. Способы. Зона обезболивания.
5. Палатинальная анестезия. Зона обезболивания.
6. Инфраорбитальная анестезия. Внеротовой способ.
7. Инфраорбитальная анестезия. Внутриротовой способ.
8. Обезболивание носо-небного нерва. Внеротовой способ.
9. Обезболивание носо-небного нерва. Внутриротовой способ.
10. Обезболивание второй ветви тройничного нерва в крыло-небной ямке.
Контрольные задачи
Задача 1. При проводниковой и инфильтрационной анестезии происходит:
| Направленность воздействия | Проводниковое обезболивание | Инфильтрационное обезболивание |
| 1. Пропитывание обезболиваемых тканей и периферических рецепторов 2. Блокада ветвей нерва |
Задача 2. Проводниковая анестезия внеротовым способом показана при:
| Показания | Проводниковое обезболивание |
| 1. Обезболивание проксимальных нервов на основании черепа 2. Желание пациента 3. Травмы, контрактуры нижней челюсти 4. Пластические операции |
Задача 3. При туберальной анестезии внутриротовым способом иглу продвигают в направлении:
| Направление продвижения иглы | Кверху, кзади, кнутри | Кверху, кпереди, кнутри | Книзу, кзади, кнутри |
| Верно | |||
| Неверно |
Задача 4. Какие анатомические образования могут повредиться при погрешностях в технике выполнения инфраорбитальной и туберальной анестезии?
| Анатомические образования | Вид анестезии |
| туберальная | инфраорбитальная |
| 1. Подъязычная слюнная железа 2. Венозная сеть крыловидного сплетения 3. Глазное яблоко |
Задача 5. Обезболивание верхних передних и верхних задних альвеолярных ветвей возможно посредством анестезий:
| Альвеолярные ветви | Виды анестезии | |
| туберальная | ментальная | инфраорбитальная |
| Верхние передние | ||
| Нижние средние |
Задача 6. Какие анатомические образования могут повредиться при погрешностях в технике выполнения резцовой и палатинальной анестезии?
| Анатомические образования | Вид анестезии |
| резцовая | палатинальная |
| 1. Носо-небный нерв 2. Большой небный нерв |
Задача 7. Какие виды анестезии следует применить при удалении зуба мудрости и второго моляра на верхней челюсти?
| Анатомические образования | Вид анестезии |
| туберальная | палатинальная |
| 1. Зуб мудрости 2. Второй моляр |
Задача 8. К каким последствиям может привести быстрое введение анестетика при палатинальной анестезии?
| Вид анестезии Осложнения | Палатинальная |
| 1. Дискомфорт для пациента 2. Отслоение слизистой оболочки |
Ситуационные задачи
Учебные
1. В хирургический кабинет направлен больной с целью удаления корней 26 зуба. Какой вид обезболивания целесообразно применить у пациента?
2. В области 16 и 17 зубов определяется гнойный инфильтрат. Планируется вскрытие и дренирование очага воспаления. Какой способ обезболивания целесообразно применить?
3. В хирургический кабинет для обезболивания перед лечением пульпита 12 зуба направлен больной после безуспешной инфильтрационной анестезии в проекции корня 12 зуба с вестибулярной стороны. Какое обезболивание следует выполнить дополнительно?
4. С целью обезболивания при удалении корня 11 зуба больному планируется эндоневральная инъекция анестетитка. Какое осложнение возможно при этом?
5. При проведении палатинальной анестезии введено 2 мл обезболивающего раствора. Правильно ли это? Ответ пояснить.
6. Во время проведения стволовой анестезии введено 1,5 мл анестетика. Достаточно ли это количество? Куда может распространяться раствор препарата?
7. При обезболивании носо-небного нерва вкол иглы провели в резцовый сосочек. Какие негативные моменты возникают при этом? В какое место следует вводить иглу?
8. При проведении туберальной анестезии иглу ввели достаточно глубоко за бугор верхней челюсти. Какое осложнение возможно? Какие меры профилактики?
9. Для выполнения внутриносового способа обезболивания носо-небного нерва применили инъекционный способ введения анестетика. Есть ли иной способ выключения чувсвительности указанного нерва?
10. Планируется обширная операция на кости верхней челюсти. Какой вид обезболивания следует предпочесть?
Контрольные
1. В хирургический кабинет направлен больной с целью удаления корней 28 зуба. Какой вид обезболивания целесообразно применить у пациента?
2. В области 26 и 27 зубов определяется гнойный инфильтрат. Планируется вскрытие и дренирование очага воспаления. Какой способ обезболивания эффективно применить в данном случае?
3. В хирургический кабинет для обезболивания перед лечением пульпита 18 зуба направлен больной после безуспешной инфильтрационной анестезии в проекции корня 18 зуба с вестибулярной стороны. Какое обезболивание следует выполнить дополнительно?
4. С целью обезболивания при удалении корня 14 зуба больному планируется эндоневральная инъекция анестетика с небной стороны. Достаточно ли этого?
5. При проведении палатинальной анестезии введено 3 мл обезболивающего раствора. Правильно ли это? Пояснить.
6. Во время проведения стволовой анестезии введено 2,5 мл анестетика. Достаточно ли это количество? Куда может распространяться раствор препарата?
7. При обезболивании носо-небного нерва вкол иглы провели в резцовый сосочек. Какие негативные моменты возникают при этом? Какой доступ возможно применить?
8. При проведении туберальной анестезии иглу вводили, не обеспечивая контакта ее с костью. Какое осложнение возможно? Какие меры профилактики?
9. Для выполнения внутриротового способа обезболивания носо-небного нерва применили введение анестетика у основания резцового сосочка. Есть ли иной способ выключения чувсвительности указанного нерва?
10. Планируется косметическая операция на коже лица. Какой вид обезболивания следует предпочесть?
Тестовый контроль знаний
1. Для обезболивания резцов верхней челюсти проводят:
а) палатинальную анестезию;
б) туберальную анестезию;
в) анестезию носо-небного нерва.
2. При обширных операциях на верхней челюсти проводят:
а) инфильтрационное обезболивание;
б) стоволовую анестезию;
в) туберальную анестезию.
3. При воспалении в месте инъекции следует провести:
а) внутриротовое обезболивание;
б) внеротовое обезболивание;
в) аппликационное обезболивание.
4. При удалении больших коренных зубов проводят:
а) туберальную анестезию;
б) инфраорбитальную анестезию;
в) у резцового отверстия.
5. Для выключения чувствительности большого небного нерва проводят:
а) анестезию у резцового отверстия;
б) туберальную анестезию;
в) инфраорбитальную анестезию.
6. При хирургических манипуляциях в области клыка эффективна:
а) палатинальная анестезия;
б) инфраорбитальная анестезия;
в) туберальная анестезия.
7. После введения анестезирующего раствора при стволовой анестезии эффект наступает через:
8. После введения анестезирующего раствора при палатинальной анестезии эффект наступает через:
9. Какая средняя глубина введения иглы при стволовой анестезии:
10. Какая средняя глубина введения иглы при туберальной анестезии:
Домашнее задание:
а) особенности обезболивания на верхней челюсти;
б) перечислить виды обезболивания на верхней челюсти;
в) показания к проведению стволовой анестезии и внеротовым способам обезболивания на верхней челюсти.
Литература
Основная
1. Хирургическая стоматология: учебник / под ред. Т.Г. Робустовой.– 3-е изд., перераб. и доп. – М.: Медицина, 2003. – С. 75-80.
4. Пропедевтическая стоматология: Учебник для медицинских вузов / Под редакцией Э.А. Базикяна. – М.: ГЭОТАР-Медиа, 2008. – С. 295-302, 314-316.
5. Пропедевтика хирургической стоматологии: Учебное пособие / М.М. Соловьев. – М.: МЕД пресс-информ, 2007. – С. 98-102.
6. Скорикова Л.А., Волков В.А., Баженова Н.П., Лапина Н.В., Еричев И.В. Пропедевтика стоматологических заболеваний. – Ростов-на-Дону: Феникс, 2002. – С. 581-588.
Дополнительная
1. Стоматология: учебник / под ред. профессора В.Н. Трезубова и С.Д. Арутюнова. – М.: Медицинская книга, 2003. – С. 8.
2. Харьков Л.В., Яковенко Л.Н., Кава Т.В. Справочник хирурга-стоматолога. – М.: Книга плюс, 2002. – С. 13-16, 22-25.
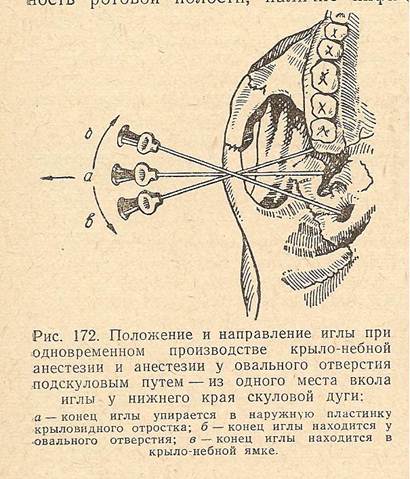
1. Подскуловой способ анестезии второй и третьей ветвей тройничного нерва (по Вайсблату).
Целесообразность этого способа обусловливается сравнительной легкостью и безопасностью его выполнения.
При этом способе иглу вводят непосредственно под нижним краем скуловой дуги и продвигают через вырезку ветви нижней челюсти по направлению к основанию наружной пластинки крыловидного отростка.
Ориентиром для правильного направления иглы при этом способе является наружная пластинка крыловидного отростка.
Ее проекция на кожу находится на середине расстояния от основания козелка ушной раковины до наружного угла глаза.
 |
| Рис. Анестезия по Вайсблату |
Техника инъекции. После обработки кожи лица пациента спиртом стерильной линейкой под скуловой дугой измеряют расстояние от козелка ушной раковины до наружного края глаза и отмечают середину этого расстояния на коже. На иглу длиной 6 см нанизывают стерильный резиновый кружок диаметром около 5 мм и иглу надевают на 10-граммовый шприц.
В отмеченной точке производят вкол иглы и, предпосылая раствор анестетика, продвигают ее перпендикулярно поверхности кожи до упора в наружную пластинку крыловидного отростка. Отметив глубину погружения иглы резиновым кружком, ее выводят примерно на половину отмеченного расстояния. Для анестезии второй ветви тройничного нерва иглу направляют кпереди под углом 20—25°, не изменяя ее положения в горизонтальной плоскости. Продвинув ее вглубь на длину, отмеченную резиновым кружком, достигают входя в крылонёбную ямку, где выпускают 3-120 мл анестетика.
Зона обезболивания распространяется на соответствующую половину верхней и нижней челюсти.
2. Анестезия третьей ветви тройничного нерва по В.М. Уварову.
В. М. Уваров предложил производить вкол иглы под скуловой дугой на 2 см кпереди от козелка уха, продвинув иглу в глубь мягких тканей так, чтобы она прошла через вырезку ветви нижней челюсти непосредственно перед мыщелковым отростком, и, погрузив ее вглубь на 4-4,5 см, достигают овального отверстия, где вводят 5-6 мл анестетика.
3. Анестезия нижнего альвеолярного нерва в области отверстия нижней челюсти (мандибулярная анестезия).
Этот метод называется мандибулярный, хотя нижнечелюстной, нерв не блокирует. У отверстия нижней челюсти блокируют его ветви — нижний альвеолярный и язычный нервы. Для правильного проведения анестезии необходимо знать анатомию нижней челюсти, в особенности ее ветви.
 |
| Рис. а — положение конца иглы по отношению к сосудистому пучку нижней челюсти при проводниковом обезболивании; б — ориентиры места вкола иглы при мандибулярный анестезии |
Нижний альвеолярный нерв входит в костный канал через отверстие нижней челюсти. Оно расположено на внутренней поверхности ветви нижней челюсти на расстоянии 15 мм от переднего края, 13 мм от заднего, 22 мм от вырезки нижней челюсти и 27 мм от основания ее.
У взрослого человека отверстие нижней челюсти находится на уровне жевательной поверхности нижних моляров. У стариков и детей — несколько ниже. Спереди и изнутри оно прикрыто язычком нижней челюсти, поэтому анестетик следует вводить на 0,75-1 см выше того отверстия, перед вхождением нерва в канал.
Внутриротовые методы
-
Анестезия при помощи пальпации костных ориентиров.
Ориентиром для вкола иглы является височный гребешок, который в виде костного валика спускается от венечного отростка к язычной поверхности альвеолярного отростка нижней челюсти. В нижнем отделе он разделяется на две ножки, которые образуют треугольник. Пальцем пальпируют передний край ветви нижней челюсти на уровне задней поверхности коронки третьего моляра. Определяют височный гребешок, переместив палец несколько кнутри, проекцию его переносят на слизистую. Затем палец фиксируют в позадимолярной ямке.
Вкол иглы делают кнутри от проекции височного гребешка и на 0,75-1 см выше жевательной поверхности третьего моляра, располагая шприц на уровне премоляров противоположной стороны. Продвинув иглу кнаружи и кзади до кости на 0,5-0,75 см, вводят 0,5-3 мл анестетика, выключают язычный нерв, продвинув иглу еще на 2 см, доходят до места вхождения нижнего альвеолярного нерва в канал. Здесь вводят 2-3 мл анестетика. Не меняя исходного положения шприца, не всегда удается продвинуть иглу к отверстию нижней челюсти. Это удается, если перенести шприц на уровень центральных резцов и продвинуть иглу кзади на 2 см параллельно внутренней поверхности ветви нижней челюсти.
Аподактильный метод.
Ориентиром является крыловидно-нижнечелюстная складка, которая располагается кнутри от височного гребешка.
Рот пациента широко открыт. Шприц располагают на уровне премоляров противоположной стороны. Вкол производят в наружный край крыловидно-нижнечелюстной складки на середине расстояния между жевательными поверхностями верхних и нижних моляров. Если складка широкая, то вкол иглы делают в середину, если узкая, то в медиальный ее край. Иглу продвигают кнаружи и кзади до кости (на глубину 1,3-2 см). Вводят 2-3 мл анестетика, выключая нижний альвеолярный нерв и язычный. Иногда игла, погруженная в мягкие ткани на 2 см, не касается кости. В этом случае шприц нужно отвести еще более в противоположную сторону, расположив его на уровне второго моляра.
Внеротовые методы
-
Из поднижнечелюстной области. Производят вкол иглы у основания нижней челюсти, отступя на 1,5 см кпереди от ее угла. Иглу продвигают вверх на 3,5 см по внутренней поверхности ветви нижней челюсти строго параллельно ее заднему краю. Следует обязательно сохранять контакт иглы с костью. Удобнее вводить иглу без шприца и только перед введением анестетика присоединять его. Вводят 2 мл анестетика для блокады нижнего альвеолярного нерва. Продвинув иглу вверх еще на 1 см, блокируют язычный.
- Подскуловой способ по Берше—Дубову. Располагают иглу перпендикулярно коже боковой поверхности лица. Вкол иглы производят непосредственно под нижним краем скуловой дуги, отступив на 2 см кпереди от основания козелка уха. Иглу продвигают на 3-3,5 см внутрь, предпосылая анестетик. Вводят 3-5 мл анестетика.
 |
| Рис. Внеротовой метод обезболивания нижнего альвеолярного нерва |
Зона обезболивания при мандибулярной анестезии.
Все зубы нижней челюсти соответствующей половины, костная ткань альвеолярной части и частично — нижней челюсти, слизистая оболочка альвеолярного отростка с оральной и вестибулярной стороны, слизистая подъязычной области и передних 2/3 языка, кожа и слизистая нижней губы, кожа подбородка на стороне анестезии.
Обезболивание наступает через 7-15 мин. Продолжительность зависит от выбранного анестетика.
 |
| Рис. Зона обезболивания при: а — мандибулярной анестезии; б — торусальной анестезии |
4. Торусальная анестезия по Вайсбрему.
Раствор анестетика вводят в область нижнечелюстного валика, где располагается нижнеальвеолярный, язычный и щечный нервы, окруженные клетчаткой.
Рот пациента должен быть максимально открыт. Местом вкола является точка, образованная пересечением горизонтальной линии, проведенной на 0,5 см ниже жевательной поверхности верхнего третьего моляра и бороздки, образованной латеральным скатом крыловидно-нижнечелюстной складки щеки. Иглу вводят строго перпендикулярно тканям щеки, направляя шприц с противоположной стороны, ее продвигают до кости на глубину 0,25-2 см.
Вводят 1,5-2 мл анестетика, выключая нижний альвеолярный и щечный нервы, затем, выведя иглу в обратном направлении, вводят 0,5-1 мл анестетика для выключения язычного нерва. Анестезия наступает через 5 мин.
 |
| Рис. Торусальная анестезия |
Зона обезболивания: те же ткани, что и при анестезии у отверстия нижней челюсти, а также слизистая оболочка щеки и кожа, слизистая оболочка альвеолярной части нижней челюсти от середины второго премоляра до середины второго моляра.
5. Анестезия у подбородочного отверстия (ментальная).
Подбородочное отверстие находится на 12-13 мм выше основания тела нижней челюсти, на уровне середины альвеолы нижнего второго премоляра или межальвеолярной перегородки между первым и вторым премолярами. Подбородочное отверстие открывается кзади, кверху и наружу.
Внеротовой метод. Если анестезию проводят на правой половине нижней челюсти, то врачу следует встать справа и сзади от пациента. Вкол иглы делают на 0,5 см выше и кзади от этой точки, придав игле направление с учетом хода канала, внутрь и кпереди до контакта с костью. Вводят 0,5 мл анестетика. Осторожно иглой отыскивают вход в канал и вводят иглу на глубину 3-5 мм. Вводят 1-2 мл анестетика, обезболивание наступает через 5 мин.
 |
| Рис. Положение иглы при подбородочной анестезии |
Внутриротовой метод. Зубы пациента должны быть сомкнуты. Отводят щеку, вкол делают на уровне середины коронки первого моляра, отступая несколько миллиметров кнаружи от нижнего свода преддверия рта. Иглу продвигают на глубину 0,75-1 см вниз, кпереди и внутрь до подбородочного отверстия. Остальные моменты анестезии такие же, как при внеротовом способе.
Зона обезболивания: мягкие ткани подбородка и нижней губы, премоляры, клыки и резцы, костная ткань альвеолярной части, слизистая оболочка вестибулярной стороны. Иногда зона обезболивания распространяется до уровня второго моляра.
6. Анестезия по Берше для устранения воспалительной контрактуры.
Эта анестезия обезболивает двигательные волокна третьей ветви тройничного нерва. Иглу вкалывают перпендикулярно коже под скуловой дугой на 2 см кпереди от козелка уха и, продвигая иглу через полулунную вырезку нижней челюсти на глубину 2-2,5 см, вводят 3-4 мл анестетика. Анестезия наступает через 10 мин.
М.Д. Дубов модифицировал способ Берше.
При продвижении иглы вглубь на 3-3,5 см и введении здесь анестетика последний проникает к внутренней поверхности латеральной крыловидной мышцы и выключает нижнелуночковый и язычный нервы, которые располагаются рядом с этой мышцей.
 |
| Рис. Анестезия по Берше—Дубову |
"Практическое руководство по хирургической стоматологии"
А.В. Вязьмитина
Читайте также:


