Туберкулезный неврит зрительного нерва
Неврит глазного нерва (оптикомиелит) — воспалительное заболевание зрительного нерва. Вызывается поражением нервной системы из-за разрушения миелиновой оболочки нейронов ЦНС. Лечится в условиях офтальмологической клиники.
Что способствует появлению оптикомиелита
Развитию неврита зрительного нерва предрасполагают:
- травмы;
- склерозированые сосуды;
- нефрит, сахарный диабет, гематологические болезни;
- ангина, грипп, туберкулез, малярия, сифилис, бруцеллёз и другие инфекционные заболевания;
- воспаления оболочек головного мозга — энцефалит, менингит;
- отит, тонзиллит или синусит;
- воспаления глазниц;
- отравление алкоголем.
При воспалении клетки ткани разрастаются, воспаление перетекает в слои волокон нервов. Возможен рост новых сосудов и соединительной ткани. Из-за отека нервных волокон ухудшается четкость восприятия.
Симптоматика оптикомиелита
- У больных неожиданно ухудшается зрение;
- Больные перестают различать цвета;
- Возникают боли в глазнице при работе глазного яблока;
- Возникают оптические иллюзии.
Неврит ухудшает остроту и сужает поля зрения. Больные не различают различные цвета.
Клиническая картина изменяется в зависимости от тяжести воспаления. Воспалительные процессы вызывают гиперемию диска и кровоизлияния. Чаще при неврите ДЗН не выступает.
Для невритов различной этиологии характерны собственные особенности.
- При туберкулезном неврите на поверхности диска развивается новообразование грязно-серого цвета, постепенно покрываящее сетчатку.
- При повторном нейросифилисе возникает воспаление зрительного нерва.
- При рецидиве вторичного сифилиса появляется гиперемия диска, либо на фоне папиллита ухудшается зрение.
При развитии ретробульбарного неврита глазное дно в ряде случаев сохраняется в норме, чаще диск зрительного нерва гиперемирован.
Выделяют острый (острота зрения понижается в краткие сроки) и хронический типы ретробульбарного неврита (в течение длительноговремени). Острый ретробульбарный неврит вызывает потерю зрения в больном глазу. Возможно развитие центральной скотомы.
Причиной невритов бывает отравление жидкостями, метиловым спиртом, табачными продуктами. После отравления острота зрения снижается. Зрачки расширяются, реакция на световые источники снижается. Зрительные нервы атрофируются.
Интоксикация вызывает дисфункцию папилломакулярного пучка. В поле зрения формируется овальная центральная скотома. При изменении образа жизни допускается уменьшение площади скотомы и улучшение зрения. Для спасения глаз необходима операция. При затягивании лечения слепота развивается через месяц.
Ретробульбарный неврит на фоне диабета протекает в хронической форме, зрение ухудшается, возникают скотомы. Выделяют острый, односторонний и хронический двусторонний типы РН. Зрение способно восстановиться самостоятельно, но чаще зрительный нерв атрофируется.
Диагностика неврита глазного нерва
Диагностика заболевания клиническая. У 60% больных с невритом глазного нерва заметных изменений в структуре нерва или глазного дна не выявляется. У 35% больных офтальмологи находят отеки из-за расширения сосудов и кровоизлияний. Популярное направление диагностики - поиск рассеянного склероза при помощи процедуры магнитно-резонансной терапии.
Лечение оптикомиелита
Пациенту симптомами неврита зрительного нерва необходима неотложная госпитализация.
До определения этиологии заболевания различными препаратами снимается воспаление, снижается повышенная чувствительность организма, инициируются обменные процессы в тканях центральной нервной системы, укрепляется иммунитет.
Пациенту вводятся внутримышечно антибиотики, исключая гентамицин, неомицин, стрептомицин и др. препараты, вызывающие побочное действие на зрительный нерв. Парентерально назначаются гормональные препараты — дексаметазон и преднизолон.
После уточнения этиологии неврита, переходят к лечению основного заболевания — синусита, герпеса, туберкулеза и пр. Курс неотложной терапии включает промывание желудка, инъекции, в т.ч. прием специальных спиртовых растворов перорально.
Прогноз
Течение неврита зрительного нерва может ослабляться. При адекватном лечении удается восстановить зрение. Ремиссия ускоряется назначением стероидов. Возможны рецидивы. У больных с подтвержденным диагнозом неврит глазного нерва могут возникнуть хронические аутоиммунные заболевания.
Часы работы:
(по рабочим дням)
10:00 - 17:00


Пути проникновения туберкулезной инфекции в зрительный нерв весьма разнообразны. Инфекция может быть занесена гематогенным путем, может перейти из туберкулезных очагов, расположенных по соседству, и, наконец, может быть занесена в зрительный нерв по лимфатическим периваскулярным пространствам сосудов сетчатки из очага, расположенного в переднем отрезке глазного яблока. Гематогенное развитие туберкулеза зрительного нерва наблюдается преимущественно при солитарных туберкуломах соска. Переход инфекции на зрительный нерв возможен как из очагов, расположенных по соседству, в тканях глазного яблока, при туберкулезе сетчатки и сосудистой оболочки, так и из очагов, расположенных вне глазного яблока. В этом отношении наибольшее значение имеет переход воспалительного процесса на зрительный нерв при туберкулезных менингитах. Туберкулезный базилярный менингит, как и люэтический, часто локализуется в области хиазмы. Отсюда воспалительный процесс переходит на зрительный нерв в виде периневрита или неврита. Иногда туберкулезный неврит развивается при туберкулезном остеомиэлите костей основания черепа. Из туберкулезных очагов, расположенных в переднем отрезке глазного яблока, наибольшее значение имеет туберкулез цилиарного тела. При этом воспалительный процесс через эпителиальный покров проникает на внутреннюю поверхность цилиарного тела, вызывает перифлебит вен сетчатки и затем по лимфатическим периваскулярным пространствам переходит на сосок зрительного нерва.
В патологоанатомическом отношении воспалительный процесс в зрительном нерве может носить неспецифический характер или сопровождаться развитием мелких туберкулезных гранулом. Как показали микроскопические исследования, при невритах зрительного нерва туберкулезного происхождения с обычной офталмоскопической картиной в зрительном нерве поблизости от соска в некоторых случаях были обнаружены мелкие туберкуломы.
В клиническом отношении туберкулезный неврит встречается в двух формах: в виде солитарного туберкула соска зрительного нерва или в виде обычного неврита, по своей офталмоскопической картине ничем не отличающегося от невритов нетуберкулезного происхождения.
Солитарные туберкулы соска встречаются редко. Они представляют собой опухолевидное образование серовато-белого цвета, частично или полностью прикрывающее область соска зрительного нерва и большей частью переходящее через край соска на окружающую сетчатку. Поверхность опухолевидного образования может быть ровной или же усеянной многочисленными небольшими округлыми возвышениями. Выстояние солитарного туберкула соска над уровнем окружающей сетчатки может быть весьма значительным; в отдельных случаях (по литературным данным) оно доходило до 6—11 D.
Многие авторы полагают, что при развитии солитарного туберкула соска глаз следует энуклеировать, так как имеется большая опасность туберкулезного менингита. Такую точку зрения нельзя признать правильной. В ряде случаев приходится наблюдать, как под влиянием специфической противотуберкулезной терапии происходит полное обратное развитие солитарного туберкула, после чего остается лишь тонкая соединительнотканная пленка на поверхности соска.
Вторая форма туберкулезного неврита встречается значительно чаще; она как по офталмоскопической картине, так по течению и по состоянию функций глаза ничем не отличается от невритов другого происхождения. Туберкулезная природа заболевания может быть установлена лишь при обнаружении у больного туберкулезного процесса, исключении других возможных этиологических факторов и благоприятном действии противотуберкулезной терапии.
Выяснение этиологии в известной мере облегчается, если у больного имеется другое заболевание глаз, также возникшее на почве туберкулеза (серозный ирит, хориоретинит, перифлебит вен сетчатки). Уверенная диагностика туберкулезного неврита не всегда возможна. Кроме того, нередко и при самом тщательном клиническом исследовании этиологию неврита вообще не удается выяснить. По данным Очаповского, Меньшутина и Шарковского, среди 354 больных с невритами зрительных нервов в 33% этиология заболевания оставалась невыясненной. В настоящее время достоверных данных о частоте туберкулезных невритов зрительного нерва не имеется. Некоторое представление об этом дают сведения о частоте невритов при туберкулезном менингите. Утгоф наблюдал невриты при туберкулезном менингите в 25%, Бельтюкова среди 58 детей с туберкулезным менингитом, леченных стрептомицином, обнаружила невриты у 22 (38%). Эта высокая цифра, вероятно, объясняется тем, что лечение стрептомицином нередко давало возможность избежать летального исхода; тем самым удлинялось течение заболевания, что и способствовало более частому выявлению заболевания зрительного нерва.
В отечественной литературе туберкулезные невриты зрительного нерва описали А. В. Лотин и И. А. Сихарулидзе. Сихарулидзе наблюдал 55 больных с невритами зрительного нерва туберкулезной этиологии среди 614 больных с туберкулезными заболеваниями глаз.
Возникает неврит зрительного нерва в результате заражения бактериальной или вирусной инфекцией, а также вызвать патологию может нарушение трофики, интоксикация и аутоиммунный процесс. При этом пациент предъявляет жалобы на снижение остроты зрения, появление скотом, жжение и светобоязнь. Невралгия вызывает также характерные изменения на глазном дне с гиперемией зрительного нерва и кровоизлияниями на макуле.
Псевдоневрит представляет собой разрастание глии на диске зрительного нерва (ДЗН).
Причины развития
Спровоцировать воспаление зрительного нерва может воздействие на организм человека таких факторов:
- воспаление головного мозга;
- сахарный диабет;
- атеросклероз;
- нефрит;
- присутствие очага хронической инфекции в организме;
- заражение вирусом или бактерией, протекающее в острой форме;
- беременность и роды;
- алкогольная зависимость;
- курение;
- глиоз головного мозга;
- интоксикация;
- воспалительные заболевания глаз;
- рассеянный склероз;
- травматическое повреждение;
- перенесенное оперативное вмешательство;
- опухоль головного мозга;
- переутомление;
- недосыпание;
- стрессы;
- переохлаждение;
- наследственная предрасположенность.
Классификация неврита по причине и локализации
Существует несколько вариантов классификации этого заболевания. Они построены на причинах заболевания и локализации патологического процесса. Этиологическая классификация делит неврит на следующие разновидности:
- Инфекционный.
- Параинфекционный — наступивший в результате вирусной инфекции или вакцинации.
- Демиелинизирующий — на фоне рассеянного склероза.
- Аутоиммунный.
- Токсический — в результате поражения токсическими веществами (в частности, метиловым спиртом).
- Ишемический — возникающий на фоне острых нарушений мозгового кровообращения.
Разновидности
В зависимости от особенностей течения, неврит зрительного нерва бывает острым и хроническим. При остром течении заболевание длится 2—3 дня, и в результате происходит резкое ухудшение зрения. Клинические признаки воспаления в таком случае выражены довольно ярко. Через несколько дней происходит обратное развитие патологии, при которой наблюдается восстановление остроты зрения с сохранением центральной скотомы. Хроническое развитие характеризуется постоянным и необратимым нарастанием симптоматики.
Основные симптомы
- присутствие пелены или сетки перед глазами;
- появление скотом;
- недостаточность цветового восприятия;
- нарушение остроты зрения;
- вспышки и молнии;
- расширение зрачков;
- нарушение конвергенции;
- слабая реакция на свет;
- боли в глазных яблоках;
- жжение и зуд;
- светобоязнь;
- слезотечение.
Ретробульбарный неврит вызывает значительное сужение полей зрения и появление скотом или пятен с нарушением цветовосприятия. При этом на глазном дне можно наблюдать гиперемию диска зрительного нерва, цвет которого становится ярко-красным, и расширение сосудов. В случае длительного течения патология может вызвать папиллит или присутствие белесоватых пятен, где светочувствительные клетки на сетчатке отсутствуют, которые чередуются с кровоизлияниями. Для этого процесса характерно поражение только одного глаза, а второй долгое время остается без характерных изменений.
Неврит зрительного нерва
• Воспаление головного мозга и мозговых оболочек (менингиты, энцефалиты);
• Некоторые острые и хронические общие инфекции (грипп, ангина, сыпной тиф, рожа, оспа, малярия, туберкулез, сифилис, бруцеллез и пр.);
• Общие неинфекционные заболевания (патологии крови, нефрит, диабет, подагра и пр.);
• Локальные инфекции (тонзиллит, отит, синусит и пр.);
• Очаги воспаления внутренних оболочек глаза и глазницы;
Воспаление проявляется как мелкоточечная инфильтрация и пролиферация клеток. В своем развитии патологический процесс распространяется с мягкой мозговой оболочки на нервные волокна. Если он локализуется в стволе зрительного нерва, то носит интерстициальный характер, с возникновением отеков и инфильтрации ткани. При этом происходит вовлечение лейкоцитов, лимфоцитов, плазматических клеток с дальнейшим развитием неоваскуляризации. Нервные волокна могут поражаться вторично и впоследствии атрофируются. Ухудшение зрительных функций вызывает дегенерация нервных волокон в области воспаления. При стихании процесса некоторые нервные волокна способны регенерировать свои функции, чем и объясняется восстановление остроты зрения.
Неврит зрительного нерва. Клиническая картина неврита зрительного нерва полностью зависит от выраженности воспаления. При умеренном воспалительном процессе диск зрительного нерва слабо гиперемирован, с нечеткими границами, вены и артерии немного расширены. Выраженный воспалительный процесс может сопровождаться резкой гиперемией диска. При этом его границы сливаются с сетчаткой. Появляются белесые пятна в перипапиллярной области сетчатки, сопровождаясь множественными кровоизлияниями. Неврит характеризуется ранним нарушением зрительных функций, которые выражаются понижением остроты зрения и изменением поля зрения. Снижение остроты зрения — это следствие воспалительных изменений в папилломакулярном пучке, оно характеризуется сужением поля зрения (концентрического или более значительного на одном из участков), появлением центральных и парацентральных скотом. Характерно значительное сужение поля зрения в отношении красного цвета, а иногда и абсолютное отсутствие цветоощущения.
Невриты различной природы имеют характерные клинические симптомы. К примеру, отечная форма характерна для нейросифилиса. Туберкулезные невриты проявляются солитарным туберкулом диска зрительного нерва. Солитарный туберкул — опухолевидное образование сероватого цвета, располагающееся на поверхности диска с распространением на сетчатую оболочку.
При острых общих инфекциях неврит зрительного нерва может иметь практически одинаковую клиническую картину.
Ретробульбарный неврит. Ретробульбарный неврит в начале заболевания не вызывает явных изменений на глазном дне. Чаще отмечается умеренное покраснение диска зрительного нерва с нечеткими границами. Изредка картина похожа на застойный диск зрительного нерва, с увеличением его в диаметре, не определяющимися границами, вены расширены. Ретробульбарный неврит, как правило, возникает на одном глазу. На второй глаз процесс распространяется через некоторое время.
Различают ретробульбарный неврит острого и хронического течения. В остром случае за первые 2 или 3 дня может наступить резкое снижение зрения, хроническое течение процесса дает постепенное снижение остроты зрения. Острый ретробульбарный неврит проявляется болезненностью за глазным яблоком. Нормальная острота зрения начинает восстанавливаться только через несколько дней. Очень редко этого не происходит, тогда глаз слепнет.
Некоторые особенности течения имеют ретробульбарные невриты токсической природы. Одной из самых частых причин таких невритов становится отравление метиловым спиртом либо жидкостями, которые содержат метиловый спирт. При этом на фоне общих симптомов отравления (бессознательного или коматозного состояния, либо, в более легких случаях, тошноты и рвоты) спустя 1-2 дня начинается резкое снижение остроты зрения на обоих глазах, вплоть до слепоты. Вместе с тем, наблюдается расширение зрачков и ослабленная реакция на свет. Глазное дно в норме или отмечено легкой гиперемией дисков зрительных нервов.
Последствием алкогольно-табачной интоксикации является поражение папилломакулярного пучка. Оно может возникнуть при хроническом алкоголизме либо курении крепкого табака, содержащего большое количество никотина. Чаще обнаруживается у мужчин после 30 лет. Процесс имеет хроническое течение, глазное дно нормальное либо с легкой гиперемией диска зрительных нервов. Характерно, что отказ от употребления алкоголя и курения может привести к возвращению остроты зрения.
При сахарном диабете ретробульбарный неврит имеет хроническое течение, встречается, как правило, у мужчин. Поражение глаз почти всегда двустороннее, с медленным снижением остроты зрения. Диски зрительных нервов сначала нормальные, а затем развивается височное их побледнение.
- Амавроз
- Затуманивание зрения
- Туман в глазах
- Пелена перед глазами
- Скотома
- Слепота
Диагностика типичных случаев не представляет затруднений, несколько сложнее определять легко протекающие невриты. В этих случаях возникает необходимость дифференцировать их от псевдоневрита или застойного диска.
Диагноз неврита подтверждают единичные мелкие кровоизлияния или экссудативные очаги в ткани диска либо окружающей сетчатки. Наиболее точную картину дает флюоресцентная ангиография глазного дна. Падение остроты зрения и центральная скотома при незначительных изменениях диска однозначно указывают на развившийся ретробульбарный неврит. Имеет значение и наблюдение за течением болезни.
- Биомикроскопия
- Визометрия
- Ангиография сетчатки
- Оптическая когерентная томография
- Периметрия
- Тонометрия
- УЗИ глазного яблока
Лечение начинают со срочной госпитализации. До выяснения этиологии болезни терапия направлена на борьбу с инфекцией и дегидратацией, десенсибилизацию, а также улучшение метаболизма тканей ЦНС, иммунокоррекцию.
В первую неделю назначают антибиотики широкого спектра действия внутрь (кроме тех, что оказывают ототоксическое действие — неомицин, стрептомицин, канамицин, гентамицин, ввиду аналогичного действия их на зрительный нерв). Применяются кортикостероиды: ретробульбарные инъекции раствора дексаметазона 0,4%, внутрь преднизолон. Также внутрь назначают диакарб (ацетазоламид), панангин и глицерин, внутримышечно вводят раствор магния сульфата, внутривенно раствор глюкозы, раствор гексаметилентетрамина, в средний носовой ход на 20 мин. вставляют тампоны с адреналином (раствор 0,1 %). Также должны быть прописаны витамины группы В, солкосерил (актовегин) внутримышечно, пирацетам (ноотропил), дибазол.
После уточнения природы неврита зрительного нерва назначают мероприятия по устранению причины заболевания (т.е. специфическое лечение туберкулеза, иммунокорригирующая и противовирусная терапия герпеса, оперативное лечение синусита и пр.).
Подобное же лечение, исключая назначение антибиотиков, проводят и при двустороннем токсическом ретробульбарном неврите, возникшем вследствие токсического отравления метиловым спиртом либо его производными.
У неврита зрительного нерва не всегда благоприятный исход, конечно, бывает и полное выздоровление с восстановлением зрительных функций, но чаще наблюдается частичная или полная атрофия зрительного нерва — слепота.
Выбирая клинику для лечения неврита зрительного нерва, следует обратить внимание на возможность той или иной клиники обеспечить своевременную и полную диагностику и самые современные и эффективные методы терапии. Обратите внимание на уровень оснащения клиники и квалификацию работающих в ней специалистов, ведь именно внимание и опыт врачей клиники позволяют достичь наилучшего результата в лечении заболеваний глаз.
Диагностика
Последствия неврита больше всего проявляются в поражении ДЗН.
Чем лечить?
Если поражен зрительный нерв, пациенту необходима обязательная госпитализация. Нужно устранить фактор, способствующий прогрессированию заболевания. В терапии важно устранить воспаление, улучшить метаболизм и провести десенсибилизацию организма. А также важно выполнить иммунокоррекцию и дегидратацию. В случае обнаружения бактериального агента, что спровоцировал болезнь, назначаются антибиотики, а при вирусном поражении противовирусные препараты. Если глаз сильно болит, то показано использовать анальгетические вещества. Все эти средства назначаются в виде глазных капель или мазей. В сочетании с медикаментозным лечением можно проводить терапию народными средствами. Они имеют низкую себестоимость, широкодоступные и практически безвредные.
Устранить неврит глазного нерва поможет использование нетрадиционных методов терапии. Для этого можно использовать настой крапивы, который употребляют по 1 столовой ложке перед каждым приемом пищи. Полезным будет отвар листьев малины, который предварительно оставляют настояться 3 часа и принимают внутрь по половине стакана каждый день утром. Для примочек и тампонов используют сок алоэ, который накладывают на глаза и держат 15 минут.
Лечение при неврите
Для лечения неврита зрительного нерва врачи назначают:
- кортикостероиды;
- антивоспалительные препараты. Форма выпуска – капли, мази, таблетки. Возможно назначение инъекций;
- антибиотики. Как правило, предпочтение отдается препаратам широко спектра действия;
- лекарственные средства, положительно влияющие на микроциркуляцию крови;
- преднизолон.
Лечение должно проходить в комплексе. Пациенту требуется принимать таблетки, которые содержат стероиды. В основном продолжительность приема составляет около 14 дней. Также человеку приписывают антибиотики, имеющие широкий спектр действия.
Важно! Лечение неврита зрительного нерва должно проводиться только в условиях стационара, так как велика вероятность развития серьезных осложнений.
При заболевании глазного нерва пациенту нужно питать свой организм витаминами группы В. Для этого ему прописывают внутримышечно солкосерил, пирацетам и другие медикаменты. Также нужно принимать пероральным способом дибазол. Делать это нужно два раза в день. Иногда стероидная терапия может не оказать должного изменения, после этого склоняются к плазмоферезу.
В случае выявления патологии на поздней стадии для устранения симптомов атрофии в зрительном нерве применяют спазмолитические препараты. Они воздействуют на интенсивность микроциркуляции. К ним, в частности, относят такие медикаменты, как:
- Ксантинол,
- Ницерголин,
- Сермион,
- Трентал,
- никотиновую кислоту.
Целесообразным и достаточно результативным считается проведение лазерной и электростимуляции органов зрения, магнитотерапии.
Прогноз для больного зависит от вида заболевания и степени тяжести. Если начать лечение патологии вовремя и подобрать наиболее оптимальную его тактику, можно добиться полного выздоровления пациента. Однако зачастую после окончания лечения происходит частичная (в редких случаях полная) атрофия зрительного нерва. При выявлении признаков атрофии зрительного нерва дополнительно рекомендуют спазмолитики и препараты для улучшения микроциркуляции (сермион, трентал, никотинамид, никотиновая кислота).
Последствия
Важна своевременная диагностика причин болезни, ведь это поможет предотвратить повторное ее развитие.
Содержание статьи:
Болезни зрительного аппарата могут иметь серьезные последствия, если вовремя не обратиться к врачу. Одной из таких патологий является неврит зрительного нерва. Который лишает пациента возможности четко видеть дальние объекты, вызывает болевые ощущения в области глаза и имеет другие неприятные симптомы.
Неврит зрительного нерва — это болезнь воспалительного характера, которая провоцирует снижение зрительных функций. Основными симптомами являются: боль в глазах, резкое снижение зрения, нарушенное восприятие цвета, появление белых пятен. Из-за воспалительного процесса миелиновая оболочка, которой покрыт зрительный нерв разрушается, а на ее месте начинает разрастаться рубцовая ткань. Это явление называется демиелинизацией и при несвоевременном обращении к врачу может привести к необратимой слепоте.
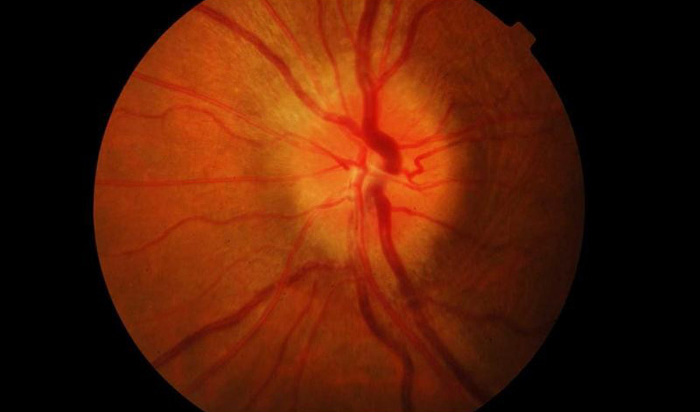
Болезнь чаще всего затрагивает людей в возрасте от 20 до 50 лет, но не менее серьезную опасность патология представляет для людей пожилого возраста. Из-за ослабленной иммунной системы лечение у таких пациентов проходит сложнее. Терапия включает в себя комбинацию противовоспалительных, антибактериальных, противоотечных, десенсибилизирующих и дезинтоксикационных средств.
В международной классификации болезней МКБ–10 Неврит зрительного нерва имеет код H46.
Причины неврита зрительного нерва
Одной из главных причин, способствующих развитию неврита зрительного нерва, является другая болезнь — рассеянный склероз, в ходе которой разрушается миелин, покрывающий нервные клетки головного и спинного мозга. Поэтому больные с установленным диагнозом неврит попадают в группу риска, ведь через некоторое время у них может появиться рассеянный склероз.
Способствовать развитию болезни может еще одно заболевание, также являющееся аутоиммунным это оптический нейромиелит. К основным симптомам относятся воспаление спинного мозга и зрительного нерва. Главное отличие от первой болезни оптический нейромиелит не влияет на клетки головного мозга. Подтолкнуть к началу развития неврита могут некоторые болезни, которые тоже относятся к аутоиммунным это саркоидоз и красная волчанка. Спровоцировать развитие неврита могут не только заболевания, и другие факторы, оказывающие непосредственное влияние на зрительный нерв.
К ним относятся:
- Радиационная терапия. Используется при лечении ряда тяжелых заболевании и может быть причиной развития неврита зрительного нерва.
- Ряд инфекционных заболеваний, протекающих в оболочках головного мозга, разных частях глаз или носоглотке.
- Вирусные или бактериальные болезни (сифилис, корь).
- Зубные болезни, протекающие в тяжёлой форме (кариес, пародонтит).
- Ослабленный организм из-за определенных инфекции (ВИЧ, СПИД, туберкулез).
- Неправильное лечение простудных заболевании.
- Заболевания эндокринной системы.
- Болезни крови (подагра).
- Ранее перенесенные черепно-мозговые травмы.
- Прием наркотических веществ.
- Алкоголизм.
Классификация неврита зрительного нерва
Неврит зрительного нерва классифицируется в зависимости от причин заражения и поражённой области.
С точки зрения этиологического фактора выделяют невриты инфекционной, параинфекционной, демиелинизирующей, ишемической, токсической и аутоиммунной природы:
- Параинфекционный - является результатом вирусного заболевания или ранее перенесенной вакцинации.
- Демиелинизирующий - причина развития патологии разрушение оболочки нейронов.
- Ишемический - результат нарушенного кровообращения в мозге.
- Токсический - возникает из-за поражения зрительного нерва в результате отравления метиловым спиртом.
- Аутоиммунный - возникает при нарушении аутоиммунных функции организма.
- Интрабульбарный неврит – поражает глазной диск и чаще всего наблюдается у детей. Основные симптомы — это уменьшение площади обзора и неспособность четко видеть объекты.
- Ретробульбарный неврит – это воспалительный процесс, протекающий за пределами яблока ока. Может начаться из-за несвоевременного лечения.
Симптомы неврита зрительного нерва
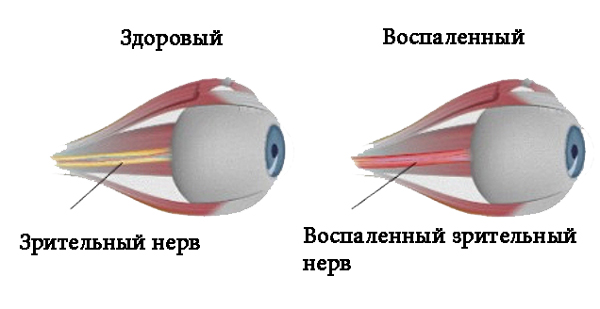
Первые признаки болезни могут появиться неожиданно. Все виды неврита зрительного нерва имеют разные клинические симптомы.
К основным признакам, которые характерны для всех видов, относятся:
- неспособность четко видеть дальние объекты или находящиеся на небольшом расстоянии;
- болевые ощущения в области глаз;
- быстропрогрессирующая потеря зрения;
- невозможность различать цвета;
- чувствительность глаз к свету;
- более ограниченное зрительное поле. Могут выпадать объекты, участки, находящиеся в центре или рядом.
Изредка основные симптомы могут сопровождаться повышенной температурой, общей слабостью и головной болью.
При этом типе патологии постепенно начинает теряться четкость зрения, которая ведет к слепоте. В случаях частичного воспаления зрение остается на прежнем уровне, но наблюдается изменение зрительного диска, границы становятся размытыми, сосуды расширяются также возможно кровоизлияние. Данный вид зрительного невроза развивается в течение 3-6 недель, но первые симптомы появляются уже через 2 недели.
Основные симптомы интрабульбарного неврита:
- нестабильное восприятие цветов;
- размытость границ;
- невозможность четко видеть объекты в темное время суток;
- развитие близорукости;
- появление белых пятен в области видимости, чаще всего в центре;
- кровоизлияние в области глазного диска.
Имеет несколько подвидов (аксиальный, периферический). Основные симптомы ретробульбарного типа появляются на 3 день заболевания. Для острой формы характерны болевые ощущения в области глаза и резкое снижение зрения. Каждый вид имеет свои характерные признаки.
Для аксиального типа, характерны:
- невозможность четко видеть объекты вдали;
- слепота;
- скомоты;
- болезненные ощущения.
- невозможность увидеть объекты, находящиеся сбоку;
- болевыми ощущениями.
Трансверсальная форма сочетает в себе все симптомы, перечисленные ранее.
Диагностика неврита зрительного нерва
При проведении диагностики неврита зрительного нерва врачом будут учитываться некоторые определенные факторы. Но во всех случаях для подтверждения болезни, пациента осматривают с помощью офтальмоскопа. Также врач проверяет реакцию пациента на свет.
В дальнейшем на основании жалоб больного может быть назначены следующие методы диагностики:
- МРТ головного мозга;
- УЗИ глаза;
- анализ крови;
- офтальмоскопия;
- проверка способности пациента различать цвета;
- проверка остроты зрения.
В обычных случаях диагностика болезни не вызывает особых сложностей. Труднее диагностировать невриты, в легкой форме которые протекают без резкого снижения зрения или образования отеков. В таком случае нужно отличить псевдоневрит от застойного диска. Для первой болезни характерно сохранение способности видеть и отсутствие каких-либо симптомов и видимых изменении. На начальных стадиях застойный диск отличается от неврита сохранностью зрения и отечностью диска зрительного нерва. Возникновение даже небольших кровоизлиянии является подтверждением диагноза неврит. Поставить наиболее точный диагноз можно при помощи флюоресцентной ангиографии глазного дна. Она же помогает отличить неврит от застойного диска.
Лечение неврита зрительного нерва

Лечение неврита зрительного нерва проходит в условиях стационара. Пока не установлен точный диагноз, терапия нацелена на устранение воспалительного процесса и инфекции, иммунокоррекцию и улучшение метаболизма.
После того как диагноз подтвержден больному прописывают следующие группы препаратов:
- Антибиотики, купирующие воспаление. Их назначение обусловлено тем, что очень часто неврит вызывает бактериальная инфекция.
- Для профилактики рассеянного склероза внутривенно назначают кортикостероиды.
- Мочегонные средства. Назначают при необходимости понизить давление внутри черепа.
- Глюкокортикоидные препараты — помогают снять воспаление.
- Ноотропы препятствуют развитию атрофии нервной ткани, улучшая ее питание.
- Препараты для улучшения кровообращения.
- Витамины.
В тех случаях, когда у больного наблюдается повышенное давление в оболочке зрительного нерва, проводится хирургическая операция — декомпрессия оболочки. Если неврит выявлен как токсическая ретробульбарная разновидность, то прием антибиотиков прекращается.
Отдельная схема лечения неврита назначается для больных с рассеянным склерозом и шизофренией. Помимо общей терапии им прописывают психотропные средства. После окончания лечения сохраняется большая вероятность рецидива, поэтому больного ставят на учет к офтальмологу.
Осложнения неврита зрительного нерва
Воспалительные заболевания нервной системы могут вызвать необратимые изменения в организме. Степень тяжести напрямую зависит от продолжительности воздействия болезни на ткани. При долгом отсутствии нормального кровообращения в нервных волокнах могут начаться дистрофические изменения. Ранее полученные травмы или отравления способствуют полному разрушению ткани.
К возможным осложнениям неврита зрительного нерва относятся:
- Снижения остроты зрения или полная потеря. Редкое, но трудно поддающееся лечению осложнение.
- Неподдающееся восстановлению поврежденные нервы и ткани центральной и периферической нервной системы. Из-за того, что осложнение является необратимыми негативные последствия болезни, могут остаться на всю жизнь.
- Атрофия тканей. Большое количество рубцов повышает риск возможных осложнении.
Опасные осложнения при неврите возникают не часто. У многих пациентов уже через некоторое время полностью восстанавливается зрение. В то же время при тяжелом течении болезни, миелиновая оболочка разрушается, из-за чего и возникают необратимые последствия.
Профилактика неврита зрительного нерва
Лечение и реабилитационный период при неврите зрительного нерва носят длительный характер.
Для того, чтобы минимизировать риск рецидива неврита зрительного нерва нужно придерживаться основных правил профилактики:
- проходить профилактический осмотр у офтальмолога;
- стараться не травмировать голову и зрительный аппарат;
- не употреблять спиртные напитки;
- не пренебрегать лечением простудных заболевании;
- начать вести здоровый образ жизни, включающий в себя занятия спортом;
- отказаться от курения;
- питаться здоровой и сбалансированной пищей;
- избегать перенапряжения глаз;
- периодически делать анализ крови;
- принимать витамины и общеукрепляющие лекарства, которые назначит врач;
- в период реабилитации врач офтальмолог может назначить специальную гимнастику для улучшения кровоснабжения глаз.
Неврит зрительного нерва — это серьезное заболевание, ведущее к слепоте. Поэтому так важно при обнаружении первых признаков посетить офтальмолога, который проведет диагностику и назначит лечение.
Читайте также:


