Узи срединного нерва в карпальном канале
"NEIRODOC.RU - это медицинская информация, максимально доступная для усвоения без специального образования и созданная на основе опыта практикующего врача."

Синдром запястного канала или синдром карпального канала или туннельная нейропатия срединного нерва на уровне запястного (карпального) канала – это сдавление срединного нерва на уровне запястья (в запястном канале) поперечной запястной связкой. Это наиболее распространенная нейропатия в результате сдавления на руке. Наблюдается у пациентов среднего возраста, чаще у женщин. В половине случаев бывает с двух сторон, но больше выражен на доминантной руке.
Код по МКБ 10 синдрома запястного канала G56.0.
Причины синдрома запястного (карпального) канала.
Бывают следующие причины синдрома запястного (карпального) канала:
- Травма, часто связанная с работой: повторные движения кисти или запястья; повторные сжатия кисти, удерживание инструментов; неудобные положения кисти и запястья, особенно сильное сгибание запястья; прямое давление на запястье; работа с вибрирующими инструментами.
- Общие причины: ожирение; может временно появиться во время беременности; мукополисахаридоз V; туберкулезный теносиновиит; сахарный диабет; гипотиреоз; акромегалия; амилоидоз; карциноматоз; ревматическая полимиалгия; ревматойдный артрит; подагра.
Причины:
- Тромбоз срединной артерии.
- Кровоизлияние или гематома поперечной запястной связки.
Симптомы туннельного синдрома запястного (карпального) канала.
Диагностика туннельного синдрома запястного (карпального) канала.
Прежде всего необходимо провести дифференциальную диагностику с шейной радикулопатией на фоне грыжи межпозвонкового диска. Для этого необходимо выполнить МРТ шейного отдела позвоночника. Также необходимо исключить теносиновиит (воспаление) сухожилий мышцы, отводящий большой палец, и короткого разгибателя большого пальца. Очень важную роль в диагностике имеет электронейромиография срединного нерва, которая поможет отличить поражение шейных корешков и сухожилий кисти от синдрома запястного канала. Но электронейромиография в 31% случаев может быть нормальной. Обязательно нужно сделать УЗИ области запястного канала. На УЗИ видно структуру срединного нерва и поперечную запястную связку, которая может быть утолщена.
Лечение туннельного синдрома запястного (карпального) канала.
Как же лечить синдром запястного канала? Скажу сразу, что синдром запястного канала народными средствами в домашних условиях не вылечить.
Лечение тоннельного синдрома запястного канала может быть консервативным и хирургическим. К консервативной терапии прибегают, если симптомы начались недавно и не имеют выраженного характера.
Консервативная терапия включает в себя покой, прием НПВС (нестеройдных противовоспалительных средств), сосудистых препаратов, ингибиторов холинэстеразы (препараты, улучшающие нервно-мышечную проводимость), витаминов группы В, использование шины с нейтральным положением, инъекции стеройдов (обычно Гидрокортизона) в запястный канал.
При неэффективности консервативной терапии, частом рецидивировании и наличии стойкой выраженной симптоматики показано хирургическое лечение.
нажми на картинку для увеличения 
Разрез для доступа к срединному нерву
Операция синдрома запястного канала называется невролиз срединного нерва в запястном (карпальном) канале.
Техника операции заключается в выполнении разреза на ладонной поверхности кисти вдоль воображаемой линии, продолжающейся от промежутка между 3-м и 4-м пальцами, придерживаясь локтевого края межтенарной складки, чтобы не задеть ладонную кожную ветвь. Разрез начинается у дистальной запястной складки. Длина разреза зависит от толщины кисти, он может продолжаться до промежутка большого пальца. Далее производится полное рассечение поперечной запястной связки и наложение швов на рану.
После операции назначают анальгетики, иногда ингибиторы холинэстеразы (препараты, улучшающие нервно-мышечную проводимость), сосудистые препараты, улучшающие микроциркуляцию и витамины В.
Ограничение физической нагрузки на руку в течение 2-3 недель. Далее назначается лечебная физкультура и физиотерапия.
Швы снимают примерно на 10 сутки.
- Нейрохирургия / Марк С.Гринберг; пер. с англ. – М.: МЕДпресс-информ, 2010. – 1008 с.: ил.
- Практическая нейрохирургия: Руководство для врачей / Под ред. Б.В.Гайдара. – СПб.: Гиппократ, 2002. – 648 с.
- Топическая диагностика заболеваний нервной системы / А.В.Триумфов. – 15-е изд. – М.: МЕДпресс-информ, 2007. – 264 с.: илл.
- Аль–Замиль М.Х. Карпальный синдром. Клиническая неврология. – 2008. – №1. – с.41–45
- Говенько Ф.С. Хирургия повреждений периферических нервов.- СПб.: Феникс, 2010. - 384 с.
- Одинак М. М., Живолупов С.А. Заболевания и травмы периферической нервной системы (обобщение клинического и экспериментального опыта). Руководство для врачей. - СПб.: СпецЛит, 2009. – 367 с.
- Рассел С.М. Диагностика повреждений периферических нервов. Пер. с англ. – М.: БИНОМ, 2009. – 251 с.
Материалы сайта предназначены для ознакомления с особенностями заболевания и не заменяют очной консультации врача. К применению каких-либо лекарственных средств или медицинских манипуляций могут быть противопоказания. Заниматься самолечением нельзя! Если что-то не так с Вашим здоровьем, обратитесь к врачу.
Если есть вопросы или замечания по статье, то оставляйте комментарии ниже на странице или участвуйте в форуме. Отвечу на все Ваши вопросы.
При использовании материалов сайта, активная ссылка обязательна.

В ортопедической практике часто встречается такое заболевание как синдром карпального канала, характеризующийся поражением срединного нерва, который проходит через этот канал и отвечает за работу мышц руки и чувствительность в большом, указательном, среднем и безымянном пальцах.
При этом у пациентов отмечаются следующие симптомы:
- снижение чувствительности или онемение ладони и пальцев;
- слабость во время движений кистью;
- боли в вышеуказанных областях.
Самой распространенной причиной при этом являются травмы кисти, ведущие к защемлению срединного нерва. Также факторами риска могут быть:
- нарушения эндокринной системы;
- наличие заболеваний, поражающих периферическую нервную систему;
- работа, связанная с мелкой моторикой рук.

При игнорировании симптомов заболевания возможна необратимая потеря функций кисти. Своевременное выявление и лечение синдрома карпального канала позволяет избежать неблагоприятных последствий и осложнений.
Одной из составляющих полной диагностики заболевания является УЗИ карпального канала. Данное исследование является основным визуализирующим методом диагностики и позволяет дать количественную и качественную оценку поражения срединного нерва для продуктивного лечения заболевания. Также с помощью УЗИ возможно выявить и другие патологические процессы периферической нервной системы.
При этом УЗ-диагностика имеет несомненное преимущество перед другими методиками – она не имеет противопоказаний (в отличии от КТ и МРТ), может проводиться в любом возрасте и даже при беременности, так как является абсолютно безопасной для пациента.
Где пройти УЗИ карпального канала

Проводить процедуру должен квалифицированный врач функциональной диагностики, способный дать грамотную оценку состояния срединного нерва и выявить причину его поражения. Ввиду огромного числа клиник, оказывающих данную услугу, у пациентов, нуждающихся в решении данной проблемы, возникает вопрос – где можно сделать УЗИ карпального клапана, получив при этом полную и точную информацию.
Специалисты нашей клиники в Москве имеют большой опыт в проведении ультразвуковых исследований, в том числе и УЗИ карпального клапана и срединного нерва. При этом Вас приятно удивит цена на услуги платного отделения.
Задать интересующие вопросы и записаться на прием Вы можете по телефонам +7 (499) 426-36-89 — Колл-центр | +7 (499) 152-41-40 — 5 филиал (5 филиал — Планетная 37) или +7 (499) 195-05-45 (3 филиал — Куусинена 6Б).
Мы гарантируем высокую точность диагностики, а это, в свою очередь, один из решающих факторов успешного лечения заболевания.


Профессиональные диагностические инструменты. Оценка эластичности тканей, расширенные возможности 3D/4D/5D сканирования, классификатор BI-RADS, опции для экспертных кардиологических исследований.
Ультразвуковое исследование периферической нервной системы впервые начало применяться для диагностики заболеваний нервных стволов в конце 90-х годов прошлого столетия [1]. С началом использования этого метода стали понятными его неоспоримые преимущества по сравнению с другими способами диагностики. Электрофизиологические методы, такие как электромиография и нейромиография, традиционно признаются "золотым стандартом" для выявления патологии периферической нервной системы. Однако необходимо отметить, что информация, полученная в ходе перечисленных выше обследований, не дает представления о состоянии окружающих тканей, не указывает на характер и причину повреждения нервного ствола и не всегда точно отражает локализацию изменений [2, 3]. В то же время именно эти сведения помогают определить тактику консервативного или оперативного лечения.
Внедрение ультразвуковой сонографии в клиническую практику позволило с успехом восполнить пробелы в диагностике заболеваний периферических нервов. В настоящей статье представлен опыт ультразвукового исследования периферических нервов верхней и нижней конечностей, накопленный в нашей клинике.
Для ультразвуковых исследований используются датчики с частотой 7-17 МГц, но в некоторых случаях необходимо применение трансдьюсеров с более низкой частотой - 3-5 МГц. В процессе сканирования оценивают анатомическую целость нервного ствола, его структуру, четкость контуров нерва и состояние окружающих тканей. Все перечисленные пункты выше нужно обязательно отражать в протоколе исследования. В случае выявления патологических изменений в структуре нерва указывают вид повреждения (полное или частичное), зону и степень компрессии нервного ствола (отмечают уменьшение диаметра нерва и причину сдавления). При обнаружении объемного образования описывают его размеры и структуру, контуры, взаимоотношение с окружающими мягкими тканями, наличие или отсутствие кровотока.
Ультразвуковое исследование периферических нервов целесообразно начинать с поперечной проекции в точке, где нервный ствол легче всего идентифицировать, смещаясь затем в проксимальном и дистальном направлениях, оценивая структуру нерва на протяжении 4.
Изображение нерва имеет ряд характерных признаков. В поперечной проекции он выглядит как овальное или округлое образование с четким гиперэхогенным контуром и внутренней гетерогенной упорядоченной структурой ("соль - перец", "медовые соты") [4, 6, 7]. В продольной проекции нерв лоцируется в виде линейной структуры с четким эхогенным контуром, в составе которой правильно чередуются гипо- и гиперэхогенные полосы - "электрический кабель" [7]. Толщина периферических нервов вариабельна и составляет от 1 мм для пальцевых нервов до 8 мм для седалищного нерва.
Залогом успешного проведения ультразвукового обследования служит хорошее знание анатомии исследуемой области.
Основными нервными стволами, доступными ультразвуковому исследованию на верхней конечности, являются лучевой, срединный и локтевой нервы.
Лучевой нерв представляет собой самую большую ветвь задней порции плечевого сплетения. Визуализацию нерва осуществляют на задней и латеральной поверхностях плеча, где он сопровождает плечевую артерию. В средней трети плеча лучевой нерв огибает плечевую кость и непосредственно прилегает к ней в спиральном канале (рис. 1).
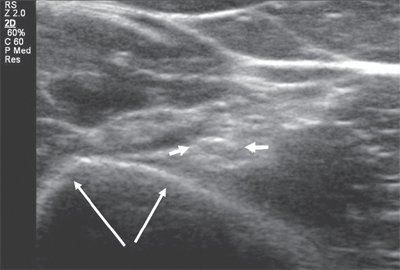
Рис. 1. Поперечная сонограмма лучевого нерва (короткие стрелки) на уровне спирального канала плечевой кости (длинные стрелки - контур плечевой кости).
Именно со спирального канала целесообразнее всего начинать процесс сканирования лучевого нерва. Как правило, для этого используются датчики с частотой 9-17 МГц, и исследование проводится преимущественно в поперечной проекции. Далее, тотчас кпереди от латерального надмыщелка плеча, n. radialis делится на чувствительную (или поверхностную) и двигательную (глубокую) ветви и задний межкостный нерв (рис. 2).
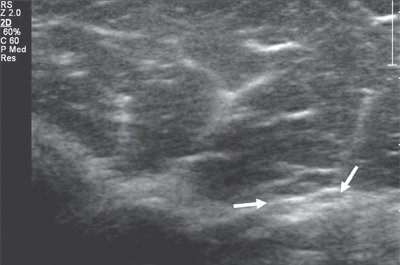
Рис. 2. Поперечная сонограмма на уровне дистального отдела плеча. Деление лучевого нерва на поверхностную и глубокую ветви (стрелки).
Поверхностная ветвь проходит по медиальному краю плечелучевой мышцы и сопровождается лучевой артерией и веной. В этом месте нерв наиболее доступен ультразвуковому исследованию, но только при условии использования датчиков высокой частоты (свыше 15 МГц), так как диаметр этой ветви очень мал.
Глубокая ветвь лучевого нерва проходит непосредственно в супинаторе, здесь нерв также доступен визуализации из-за разницы сонографической структуры между ним и окружающей его мышцей.
В дистальном отделе на разгибательной поверхности предплечья n. radialis (его поверхностная ветвь) заканчивается делением на 5 дорсальных пальцевых нервов. Ультразвуковое исследование пальцевых нервов можно осуществить только с использованием датчиков высокой частоты, но даже в этом случае получить отчетливое сонографическое изображение этих структур удается нечасто.
Срединный нерв формируется из латерального и медиального пучков плечевого сплетения. На плече n. medianus располагается в медиальной бороздке двуглавой мышцы кпереди от плечевой артерии. Срединный нерв является самым крупным нервом верхней конечности, поэтому его визуализация не представляет сложностей, однако легче всего можно получить ультразвуковое изображение нерва в области карпального канала, где он расположен поверхностно, а также на уровне локтевого сустава. В последнем случае в качестве маркера целесообразно использовать сосудистый пучок. В области локтевого сустава срединный нерв располагается медиальнее по отношению к более глубоко расположенным плечевой артерии и вене (рис. 3).
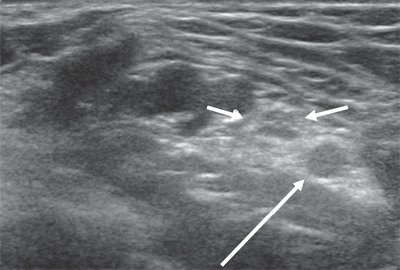
Рис. 3. Срединный нерв на уровне локтевого сустава в поперечной проекции (короткие стрелки). Рядом визуализируется плечевая артерия (длинная стрелка).
В проксимальном отделе предплечья нерв обычно проходит между двумя головками круглого пронатора. В области лучезапястного сустава срединный нерв располагается под сухожилием длинной ладонной мышцы и между сухожилиями сгибателей, проходя под удерживателем сгибателей на кисть через так называемый карпальный канал. Общие ладонные пальцевые нервы (их насчитывают три) образуются путем разветвления основного ствола срединного нерва на уровне дистального конца удерживателя сгибателей.
Локтевой нерв является главной ветвью медиального пучка плечевого сплетения. На плече n. ulnaris ветвей не дает. В области локтевого сустава нерв проходит через кубитальный канал, сформированный медиальным надмыщелком плеча и локтевым отростком. Здесь локтевой нерв прилегает непосредственно к кости и сверху покрыт только фасцией и кожей. При ультразвуковом исследовании области локтевого сустава следует обратить внимание на то, чтобы рука пациента располагалась свободно и не была согнутой. Это важно, поскольку при сгибании локтевого сустава до 90 диаметр нерва уменьшается за счет его растяжения.
На предплечье n. ulnaris обычно располагается между двумя головками локтевого сгибателя запястья, а в дистальном отделе предплечья нерв лежит между сухожилием локтевого сгибателя запястья медиально и латерально от локтевой артерии и вены. На кисть локтевой нерв попадает через канал локтевого нерва, называемый каналом Гийона. При прохождении через канал локтевой нерв сопровождается одноименными артерией и веной. В дистальном отделе канала Гийона нерв делится на глубокую моторную ветвь и поверхностную чувствительную, и именно поверхностную ветвь продолжает сопровождать локтевая артерия, что позволяет легче ориентироваться при ультразвуковом исследовании.
На нижней конечности при ультразвуковом сканировании можно без труда идентифицировать седалищный нерв и его ветви. В зарубежной литературе описывается также сонографическое исследование бедренного нерва. Необходимо отметить, что визуализация этого периферического нерва затруднена и лучшим акустическим окном является паховая область, где нерв сопровождает бедренные артерию и вену.
Седалищный нерв - самый большой из периферических нервов в организме человека. Фактически он состоит из двух крупных стволов: кнаружи находится общий малоберцовый нерв, медиально - большеберцовый нерв. Седалищный нерв выходит из полости малого таза через большое седалищное отверстие под грушевидной мышцей.
Уже в ягодичной области нерв доступен визуализации, необходимо только правильно определиться с частотой используемого датчика: при достаточной мышечной массе целесообразно применять датчики с частотой 2-5 МГц, если мышечная масса в ягодичной области не выражена, можно использовать датчики с большей частотой - 5-9 МГц. В области ягодичной складки седалищный нерв располагается близко к широкой фасции бедра, смещается латерально и далее лежит под длинной головкой двуглавой мышцы бедра, располагаясь между ней и большой приводящей мышцей (рис. 4).
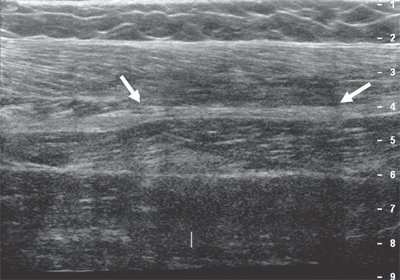
Рис. 4. Седалищный нерв (продольная проекция, панорамное сканирование) в средней трети бедра (стрелки).
В дистальных отделах бедра, чаще в верхнем углу подколенной ямки, нерв делится на две ветви: более толстую медиальную - большеберцовый нерв и более тонкую латеральную - общий малоберцовый нерв. Именно с этой области лучше всего начинать ультразвуковое исследование седалищного нерва и его ветвей.
Общий малоберцовый нерв, отделившись от основного ствола, спускается латерально под двуглавой мышцей бедра к головке бедренной кости. В области головки малоберцовой кости нерв располагается поверхностно, прикрыт только фасцией и кожей, здесь он также хорошо доступен визуализации (рис. 5).
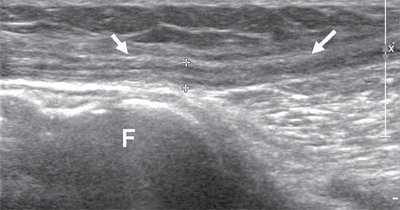
Рис. 5. Продольная сонограмма общего малоберцового нерва (стрелки) на уровне головки малоберцовой кости (F).
Далее общий малоберцовый нерв проникает в толщу проксимального отдела длинной малоберцовой мышцы и делится на две свои конечные ветви - поверхностный малоберцовый нерв и глубокий малоберцовый нерв. Визуализация конечных ветвей общего малоберцового нерва затруднена из-за их малого диаметра и отсутствия анатомических маркеров при их прохождении в толще мышц голени. Поверхностный малоберцовый нерв делится на конечные ветви (тыльные ветви стопы) на латеральной поверхности нижней трети голени. Глубокий малоберцовый нерв переходит на переднюю поверхность голени и здесь, располагаясь латерально, сопровождает передние малоберцовые сосуды. На тыл стопы нерв попадает под нижним удерживателем разгибателей и под сухожилием длинного разгибателя I пальца. Здесь он делится на концевые ветви. Для визуализации общего малоберцового нерва и его ветвей удобнее использовать датчики с частотой 9-17 МГц.
Большеберцовый нерв по своему направлению является продолжением седалищного нерва. В подколенной ямке нерв располагается над подколенными веной и артерией и несколько кнаружи от них (рис. 6).
УЗИ нервов – это ультразвуковое исследование периферических нервных структур. Продолжительное время считалось, что обследование обладает малой информативностью, в связи с чем метод не получил должного распространения. Однако после значительного усовершенствования оборудования УЗИ активно используется для диагностики периферических невропатий.

Показания для проведения исследования
Цель исследования заключается в определении анатомической, функциональной состоятельности нервных стволов. УЗИ периферических нервов, в отличие от других методов визуализации, позволяет определить взаимоотношения между структурами сосудисто-нервного пучка.
Показания для проведения УЗИ:
- онемение или жжение в конечностях;
- прострелы;
- туннельный синдром;
- вялые парезы;
- изменения чувствительности;
- подозрения на опухолевые заболевания;
- травмы, оказывающие влияние на двигательную функцию, чувствительность.
Особое внимание следует уделить поражению ишиаса (седалищного нерва). Эта патология распространена среди лиц старше 40 лет. Она проявляется стреляющими болями по задней стороне бедра, которые могут иррадиировать в голень или стопу. Позднее болезненные ощущения угасают. Появляется слабость в стопе, которая мешает нормальной ходьбе.
У пожилых пациентов данная патология часто ассоциирована с переломом шейки бедра. При этом наблюдается разрыв ствола на различных уровнях, что показывает УЗИ седалищного нерва.

Смотрите как проводится ультразвуковая диагностика седалищного нерва:
Как подготовиться к процедуре
УЗИ периферических нервов проводится без специальной подготовки. При наличии повреждений в области проведения исследования следует дождаться полного заживления тканей. Кожные покровы должны быть чистыми. Особенно это касается УЗИ тройничного или лицевого нервов. В этом случае на кожу запрещается наносить кремы и лосьоны, так как это может существенно ухудшить качество изображения.
Как проводится обследование
Длительность УЗИ не превышает 15 минут. Положение исследуемого зависит от структуры, которая подлежит визуализации. Чаще всего процедуру проводят сидя или лежа. Для улучшения качества изображения врач может попросить исследуемого изменить положение в процессе проведения обследования.
Непосредственно перед самой процедурой на кожу наносится проводящий гель. Он способствует более плавному скольжению датчика по поверхности кожи, улучшая качество изображения. Нервы отличаются не только толщиной и структурой, но и глубиной расположения. Поэтому необходимая частота подбирается индивидуально для каждой анатомической структуры.
У примеру, УЗИ лучевого нерва проводят на частоте 2—17 МГц. Он является самой крупной структурой на предплечье, что способствует его визуализации. Максимальная частота при исследовании седалищного ствола составляет 3—5 МГц. Ишиас считается самым массивным нервным пучком в организме человека, поэтому его исследование проводится на низких колебаниях.
УЗИ карпального канала проводится датчиком с частотой 15 МГц. В этом анатомическом образовании проходят срединный нерв, сгибатели кисти и пальцев, а также их сухожилия. Близкое соседство нерва с другими образованиями затрудняет его визуализацию, поэтому требуются более высокие частоты.
При проведении обследования детально изучается анатомия нерва, его структура, размеры, наличие патологических образований. После окончания процедуры заполняется заключение ультразвукового исследования периферических (локтевого, седалищного, бедренного) нервов, на основании которого невролог ставит диагноз.
Смотрите видеообзор о процедуре УЗИ периферических нервов в клинике:
Расшифровка результатов
В процессе исследования определяются следующие параметры:
- толщина, структура волокна;
- наличие объемных образований;
- поперечный и продольный срез нерва;
- форма поперечного среза.
В норме нерв визуализируется в виде линейного (при продольном) или круглого (при поперечном срезе) гиперэхогенного (светлого) образования. Он имеет четкие, ровные контуры. Следует помнить, что на УЗИ можно выявить повреждения периферических нервов крупного или среднего калибра (срединный, половой, седалищный, лучевой). Мелкие структуры плохо визуализируются, и их обследование малоинформативно.

Наиболее частыми причинами невропатий являются травмы, опухоли и компрессия рядом расположенными структурами.
Признаки травматических невропатий:
- нарушение целостности волокна вплоть до полного перерыва;
- наличие травматической невромы (утолщения концевых отделов).

Маркеры опухолевого поражения:
- наличие объемного образования различной эхогенности (в зависимости от гистологического строения) на протяжении;
- возможная компрессия опухолевыми массами.
Признаки компрессионных повреждений:
- локальные нарушения структуры и размера в области поражения;
- наличие элементов, способствующих компрессии (кисты, опухоли, остеофиты, аневризмы).

Стоит помнить, что диагноз основывается не только на заключении УЗИ, но и на клинических данных, анамнезе и результатах лабораторных, инструментальных исследований.
Противопоказания для проведения исследования
УЗИ фактически не имеет противопоказаний. Обследование абсолютно безопасно, никак не влияет на самочувствие и состояние исследуемого. Единственным ограничением является проведение УЗИ при повреждении кожных покровов или глубоких тканей. В этом случае исследование будет малоинформативно, принесет боль и дискомфорт пациенту.
Стоимость УЗИ периферических нервов
Цена исследования зависит от места проведения и квалификации врача. В государственных лечебных учреждениях можно пройти обследование бесплатно. В частных клиниках средняя стоимость услуги составляет 2600 рублей. В Москве цена колеблется от 1300 до 7000 рублей. В Санкт-Петербурге УЗИ стоит 2000—6200 рублей. В Калининграде цена исследования составляет 2000—4000 рублей.
На данный момент УЗИ периферических нервов остается актуальным методом из-за своей простоты, скорости и точности.
Если вы проходили это обследование, поделитесь впечатлениями в комментариях. Будьте здоровы.
Для диагностики патологий периферических нервных структур “золотым стандартом” остаются электрофизиологические методы, к которым относятся нейромиография и электромиография. Однако популярным остаётся и УЗИ нервов, поскольку перечисленные методы имеют ряд недостатков:

- не дают возможность оценить состояние прилежащих тканей;
- не укажут на причину повреждений нервных структур;
- не информативны при определении характера повреждений;
- неточно отражают расположение патологических процессов.
А ведь это те сведения, без которых невозможно грамотно спланировать тактику как оперативного, так и консервативного лечения. Ещё совсем недавно диагностика состояния периферических нервов была неполной и не отличалась точностью. Однако внедрение в клиническую практику ультразвукового исследования нервных структур успешно восполнило существующие пробелы.
Когда назначают?
В начале патологического процесса, протекающего в периферической нервной системе, исследования не всегда эффективны.
Другие же патологии, к примеру, прострелы локтевого или седалищного нерва, пациент редко воспринимает всерьёз, пока боли не станут невыносимыми и регулярными.
Какие симптомы являются определяющими для доктора, который назначает УЗИ периферических нервов? Их целый список:
- чувство онемения конечностей, нарушение их работы;
- боли стреляющего характера;
- обнаруженные новообразования в проекции стволов;
- парез стопы;
- ощущение жжения;
- любые травмы, негативно влияющие на чувствительность отдельных частей тела или на общую двигательную активность;
- для визуальной оценки степени рассечения поддерживающей связки карпального канала, если после операции по декомпрессии долго отсутствует улучшение;
- при доброкачественных фиброзных разрастаниях ткани, например, при невроме Мортона;
- переживание любых чрезвычайно травматичных ситуаций, в том числе и аварий;
- подозрение на опухоли любой этиологии.
Что смотрят?
Ультразвуковое обследование позволяет детально осмотреть периферические структуры, и, в первую очередь, ключевые нервы верхних конечностей:
- ствол и волокна лучевого нерва;
- срединный и плечевой нервные пучки;
- запястный, мышечно-кожный и подмышечный нервы;
- сгибатели пальцев.
Кроме того, с большим трудом, можно получить информацию и о нервах нижних конечностей. Например, определить структуру и локализацию таких следующих нервных окончаний:
- седалищного и бедренного;
- нижнего и верхнего ягодичного;
- запирательного и полового;
- подвздошно-чревного и пахового;
- больше- и малоберцового;
- подошвенного и медиального кожного нерва стопы.
Эти группы нервов углублены в мягкие ткани и скрыты костными элементами. Поэтому ультразвуковой датчик не всегда может обеспечить их качественную визуализацию.
Подготовка
При подготовке к сонографии периферической нервной системы специфические подготовительные меры отсутствуют. Однако перед процедурой стоит подробно обсудить с врачом имеющиеся симптомы.
Если в месте предполагаемого обследования есть поражения кожи, то процедуру стоит перенести до полного их заживления.
Как делают?
Для того, чтобы получить чёткое и точное изображение, врач-сонолог наносит на кожу гель, усиливающий проводимость датчика. Чтобы обследовать седалищный нерв, доктор устанавливает частоту в 3-5 МГц. Для лучевого, локтевого сплетений и других периферических нервных структур частота меняется и становится равной 7 – 15 МГц.

УЗИ периферических нервных волокон проходит в несколько этапов:
- Во-первых, определяют точное расположение исследуемого объекта.
- Во-вторых, искомый нерв рассматривают в поперечной и продольной плоскостях. Причём оценка крупных нервных стволов существенно проще, чем поиск и осмотр мелких разветвлений. Дело в том, что в процессе двигательных функциональных тестов, мелкие нервы могут быть не видны доктору.
Расшифровка

Во время обследования выясняют состояние нервного ствола, его целостность и структуру, состояние прилежащих тканей и ясность контуров.
Все эти параметры обязательно отражаются в протоколе исследования.
Если в структуре нервных волокон обнаруживаются негативные изменения, то доктор указывает:
- какого вида повреждение;
- зону сдавления и её степень;
- причину стеноза и сокращение диаметра нерва.
Если найдено новообразование, доктор дополняет протокол его описанием, в котором указаны контуры, структура, кровоток (или его отсутствие), взаимодействие с прилежащими тканями.
Целесообразнее начать обследование периферических окончаний с точки наибольшей идентификации нервного ствола. После чего, смещаясь в ближнем и дальнем направлениях, оценить состояние и функциональные особенности нерва на всем его протяжении.
Есть несколько характерных признаков, которые отличают изображение нерва от изображений других анатомических структур:
- Поперечная проекция представляет нерв как круглую или овальную структуру с ровным контуром повышенной эхогенности и разнородной внутренней составляющей.
- Продольная проекция демонстрирует его как линейное образование с ровным эхогенным контуром и правильным чередованием полос разной эхогенности. Толщина периферических нервных структур может варьироваться от 1 до 8 мм.
Осмотр здорового нерва позволяет увидеть однородное образование с высокой эхогенностью. Поэтому нормальные нервные ткани на УЗИ визуализируются нечётко. А вот патологические изменения в нервах сопровождаются снижением эхогенности и утолщением ствола. В итоге изменённый участок выявляется посредством измерения основных параметров и детального рассматривания волокон.

Также оцениваются динамические пробы – исследования нервов под нагрузкой. Такие процедуры часто проводятся в комплексе с допплеровским изучением кровотока в исследуемой области.
Это необходимо для получения детальной картины работы нервов и участия в этой работе кровеносных сосудов.
В ходе этих проб, движения должны быть беспрепятственными и свободными.
Это необходимо, чтобы при обнаружении некоторых патологий не вызвать защемления нерва (например, при остеофите).
Одной из задач УЗИ периферических нервов является определение места компрессии нерва. Для этого применяется несколько основных параметров:
- Степень утолщения в том месте, в котором зафиксировано сдавливание. Расчёт этого параметра производится посредством деления максимальной ширины нерва на его толщину. Нормальное значение равно 3,3 – всё, что превышает этот показатель, считается патологией.
- Площадь участка с повышенной толщиной. Если она превышает принятое стандартное значение, то это тоже говорит о патологическом процессе.
- Пониженная эхогенность и волокнистость нервной структуры.
- Изменения строения нерва, увеличение толщины его отдельных пучков.
Патологии
В течение ультразвукового обследования врач рассматривает устройство нервных пучков и может обнаружить отклонения от нормы, которые могут быть признаком патологического процесса. Например:
- Воспаления – на УЗИ можно выявить воспалённые участки нервов, которые становятся причиной болей, онемения, снижения чувствительности и других неприятных симптомов.
- Травмы нервных окончаний – при вывихе или растяжении есть риск травмировать и волокна. Узнать о наличии травмы такого рода можно лишь при ультразвуковом обследовании проблемной области.
- Посттравматические состояния – диагностируются в ходе лечения травмы, связанной с переломом кости. Нередко перелом сопровождается разрывом (растяжением) нерва. Если речь идёт о разрыве, то на концах порванного волокна возникают невромы – утолщения, образованные из-за регенерации клеток. Изменения в нервной структуре могут появляться также из-за рассечения волокон при резаных ранах или ущемления нервов в ходе перелома.
- Защемления – неудачные движения, болезни опорно-двигательного аппарата или травмы любого рода могут стать причиной образования компрессионного участка. Со временем костная ткань на таком участке деформируется, что чревато образованием остеофитов – патологических наростов на костной ткани. Защемление может образоваться и вследствие развития опухоли – мягкие ткани могут защемить нервную структуру.
- Опухоли различной этиологии – преимущественно поражают оболочку нервного пучка, в этом случае говорят об образовании шванномы или нейрофибромы.
- Неврома Мортона – характеризуется утолщением межпальцевых окончаний из-за активности опухолевого процесса.
- Сдавление нервных волокон – причиной часто становится размещение в туннелях аномально расположенных сосудов и мышц. Проявляется выраженной деформацией нерва, развитием невром, атрофией изменённых волокон. На УЗИ доктор наблюдает утолщение нервной структуры и развитие синдрома запястного канала.
- Невропатия туннельного типа – для неё характерны сдавления нервных окончаний сухожилиями и костями. Обычно встречается у людей, чья работа связана с компьютером.
- Болезни-провокаторы патологий нервной системы. Сюда можно отнести широкую группу патологий, от кист и гематом до травм и тромбозов. Провокаторами называют любые состояния, способные привести к сдавлению периферических окончаний.
При любой патологии периферических нервов будет назначено дополнительное обследование, для уточнения окончательного диагноза. Кроме УЗИ часто используют допплеровское сканирование и нейромиелографию.

Проведение функциональных тестов является важной частью диагностики нервных структур.
Например, они дают возможность провести анализ сдвига седалищного нерва и окружающих тканей.
На основании подобных тестов определяют и вывих седалищного нерва.
Важно понимать, что этот нерв может постоянно травмироваться о близлежащие кости.
Противопоказания
Для УЗИ периферических нервов противопоказаний не обнаружено.
Плюсы
УЗИ периферических нервных структур – это диагностический метод, широко востребованный в современных медицинских учреждениях. Этот способ обследования имеет целый ряд положительных моментов:
- финансовая доступность;
- отсутствие лучевой нагрузки;
- безопасность для всех категорий пациентов;
- отсутствие противопоказаний и подготовительных мероприятий;
- возможность динамической оценки за состоянием проблемного участка;
- возможность комплексной диагностики в сочетании с другими методиками обследования;
- хорошая визуализация нервных волокон и окончаний;
- возможность проводить обследование столько раз, сколько это необходимо и так часто, как нужно пациенту.
Минусы
Несмотря на то, что диагностический метод УЗИ имеет массу плюсов, не лишён он и минусов.

К нежелательным моментам ультразвукового исследования можно отнести недостаточную проходимость нервных импульсов при неудобном расположении нерва для осмотра.
Поэтому не всегда получается качественно осмотреть тот участок периферической нервной системы, который интересует доктора.
Так, осмотр лучевого нервного ствола будет гораздо информативнее, чем осмотр большеберцового. Осмотр может быть затруднён:
- большим весом пациента;
- глубинным местонахождением нерва;
- расположением закрывающих объект исследования костных структур.
К тому же УЗИ – метод достаточно субъективный и это его главный недостаток. Слишком сильно интерпретация полученных данных зависит от опыта и квалификации персонала, а также от качества оборудования.
Цена и где сделать?
Пройти ультразвуковое обследование периферических нервов можно в любой бюджетной клинике города. Кроме того, качественные, но платные медицинские услуги можно получить в частных клиниках. Цена УЗИ в Москве нервных окончаний может варьироваться от 900 до 1500 руб.
Заключение
В клинической практике ультразвуковые исследования отдельных органов и систем становятся все более значимыми и востребованными. Сонография имеет неоспоримые преимущества перед остальными диагностическими методами. Главным образом, они заключаются в безопасности, дешевизне и информативности процедуры.
Читайте также:




