В проекции базальных ганглиев линейные гиперэхогенные тени что это


Универсальный ультразвуковой сканер высокого класса, ультракомпактный дизайн и инновационные возможности.
- Недоношенность.
- Неврологическая симптоматика.
- Множественные стигмы дисэмбриогенеза.
- Указания на хроническую внутриутробную гипоксию в анамнезе.
- Асфиксия в родах.
- Синдром дыхательных расстройств в неонатальном периоде.
- Инфекционные заболевания у матери и ребенка.
Для оценки состояния мозга у детей с открытым передним родничком используют секторный или микроконвексный датчик с частотой 5-7,5 МГц. Если родничок закрыт, то можно использовать датчики с более низкой частотой - 1,75-3,5 МГц, однако разрешение будет невысоким, что дает худшее качество эхограмм. При исследовании недоношенных детей, а также для оценки поверхностных структур (борозд и извилин на конвекситальной поверхности мозга, экстрацеребрального пространства) используют датчики с частотой 7,5-10 МГц.
Акустическим окном для исследования мозга может служить любое естественное отверстие в черепе, но в большинстве случаев используют большой родничок, поскольку он наиболее крупный и закрывается последним. Маленький размер родничка значительно ограничивает поле зрения, особенно при оценке периферических отделов мозга.
Для проведения эхоэнцефалографического исследования датчик располагают над передним родничком, ориентируя его так, чтобы получить ряд корональных (фронтальных) срезов, после чего переворачивают на 90° для выполнения сагиттального и парасагиттального сканирования. К дополнительным подходам относят сканирование через височную кость над ушной раковиной (аксиальный срез), а также сканирование через открытые швы, задний родничок и область атланто-затылочного сочленения.
По своей эхогенности структуры мозга и черепа могут быть разделены на три категории:
- гиперэхогенные - кость, мозговые оболочки, щели, кровеносные сосуды, сосудистые сплетения, червь мозжечка;
- средней эхогенности - паренхима полушарий мозга и мозжечка;
- гипоэхогенные - мозолистое тело, мост, ножки мозга, продолговатый мозг;
- анэхогенные - ликворсодержащие полости желудочков, цистерны, полости прозрачной перегородки и Верге.
Борозды и извилины. Борозды выглядят как эхогенные линейные структуры, разделяющие извилины. Активная дифференцировка извилин начинается с 28-й недели гестации; их анатомическое появление предшествует эхографической визуализации на 2-6 нед. Таким образом, по количеству и степени выраженности борозд можно судить о гестационном возрасте ребенка.
Визуализация структур островкового комплекса также зависит от зрелости новорожденного ребенка. У глубоко недоношенных детей он остается открытым и представлен в виде треугольника, флага - как структуры повышенной эхогенности без определения в нем борозд. Закрытие сильвиевой борозды происходит по мере формирования лобной, теменной, затылочной долей; полное закрытие рейлева островка с четкой сильвиевой бороздой и сосудистыми образованиями в ней заканчивается к 40-й неделе гестации.
Боковые желудочки. Боковые желудочки, ventriculi lateralis - это полости, заполненные цереброспинальной жидкостью, видимые как анэхогенные зоны. Каждый боковой желудочек состоит из переднего (лобного), заднего (затылочного), нижнего (височного) рогов, тела и атриума (треугольника) - рис. 1. Атриум расположен между телом, затылочным и теменным рогом. Затылочные рога визуализируются с трудом, их ширина вариабельна. Размер желудочков зависит от степени зрелости ребенка, с увеличением гестационного возраста их ширина снижается; у зрелых детей в норме они щелевидны. Легкая асимметрия боковых желудочков (различие размеров правого и левого бокового желудочка на корональном срезе на уровне отверстия Монро до 2 мм) встречается довольно часто и не является признаком патологии. Патологическое расширение боковых желудочков чаще начинается с затылочных рогов, поэтому отсутствие возможности их четкой визуализации - серьезный аргумент против расширения. О расширении боковых желудочков можно говорить, когда диагональный размер передних рогов на корональном срезе через отверстие Монро превышает 5 мм и исчезает вогнутость их дна.
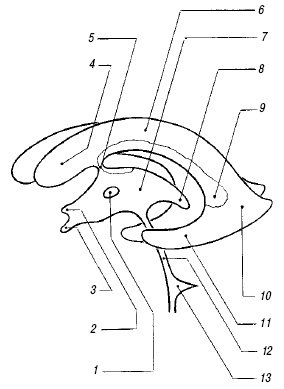
Рис. 1. Желудочковая система мозга.
1 - межталамическая связка;
2 - супраоптический карман III желудочка;
3 - воронкообразный карман III желудочка;
4 - передний рог бокового желудочка;
5 - отверстие Монро;
6 - тело бокового желудочка;
7 - III желудочек;
8 - шишковидный карман III желудочка;
9 - клубочек сосудистого сплетения;
10 - задний рог бокового желудочка;
11 - нижний рог бокового желудочка;
12 - сильвиев водопровод;
13 - IV желудочек.
Сосудистые сплетения. Сосудистые сплетения (plexus chorioideus) - это богато васкуляризованный орган, вырабатывающий цереброспинальную жидкость. Эхографически ткань сплетения выглядит как гиперэхогенная структура. Сплетения переходят с крыши III желудочка через отверстия Монро (межжелудочковые отверстия) на дно тел боковых желудочков и продолжаются на крышу височных рогов (см. рис. 1); также они имеются в крыше IV желудочка, но эхографически в этой области не определяются. Передние и затылочные рога боковых желудочков не содержат сосудистых сплетений.
Сплетения обычно имеют ровный гладкий контур, но могут быть и неровности, и легкая асимметрия. Наибольшей ширины сосудистые сплетения достигают на уровне тела и затылочного рога (5-14 мм), образуя в области атриума локальное уплотнение - сосудистый клубочек (glomus), который может иметь форму пальцеобразного выроста, быть слоистым или раздробленным. На корональных срезах сплетения в затылочных рогах выглядят как эллипсоидные плотности, практически полностью выполняющие просвет желудочков. У детей с меньшим гестационным возрастом размер сплетений относительно больше, чем у доношенных.
Сосудистые сплетения могут быть источником внутрижелудочковых кровоизлияний у доношенных детей, тогда на эхограммах видна их четкая асимметрия и локальные уплотнения, на месте которых затем образуются кисты.
III желудочек. III желудочек (ventriculus tertius) представляется тонкой щелевидной вертикальной полостью, заполненной ликвором, расположенной сагиттально между таламусами над турецким седлом. Он соединяется с боковыми желудочками через отверстия Монро (foramen interventriculare) и с IV желудочком через сильвиев водопровод (см. рис. 1). Супраоптический, воронкообразный и шишковидный отростки придают III желудочку на сагиттальном срезе треугольный вид. На корональном срезе он виден как узкая щель между эхогенными зрительными ядрами, которые взаимосоединяются межталамической спайкой (massa intermedia), проходящей через полость III желудочка. В неонатальном периоде ширина III желудочка на корональном срезе не должна превышать 3 мм, в грудном возрасте - 3-4 мм. Четкие очертания III желудочка на сагиттальном срезе говорят о его расширении.
Сильвиев водопровод и IV желудочек. Сильвиев водопровод (aquaeductus cerebri) представляет собой тонкий канал, соединяющий III и IV желудочки (см. рис. 1), редко видимый при УЗ исследовании в стандартных позициях. Его можно визуализировать на аксиальном срезе в виде двух эхогенных точек на фоне гипоэхогенных ножек мозга.
IV желудочек (ventriculus quartus) представляет собой небольшую полость ромбовидной формы. На эхограммах в строго сагиттальном срезе он выглядит малым анэхогенным треугольником посередине эхогенного медиального контура червя мозжечка (см. рис. 1). Передняя его граница отчетливо не видна из-за гипоэхогенности дорсальной части моста. Переднезадний размер IV желудочка в неонатальном периоде не превышает 4 мм.
Мозолистое тело. Мозолистое тело (corpus callosum) на сагиттальном срезе выглядит как тонкая горизонтальная дугообразная гипоэхогенная структура (рис. 2), ограниченная сверху и снизу тонкими эхогенными полосками, являющимися результатом отражения от околомозолистой борозды (сверху) и нижней поверхности мозолистого тела. Сразу под ним располагаются два листка прозрачной перегородки, ограничивающие ее полость. На фронтальном срезе мозолистое тело выглядит тонкой узкой гипоэхогенной полоской, образующей крышу боковых желудочков.
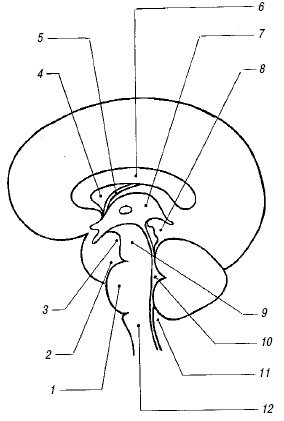
Рис. 2. Расположение основных мозговых структур на срединном сагиттальном срезе.
1 - варолиев мост;
2 - препонтинная цистерна;
3 - межножковая цистерна;
4 - прозрачная перегородка;
5 - ножки свода;
6 - мозолистое тело;
7 - III желудочек;
8 - цистерна четверохолмия;
9 - ножки мозга;
10 - IV желудочек;
11 - большая цистерна;
12 - продолговатый мозг.
Полость прозрачной перегородки и полость Верге. Эти полости расположены непосредственно под мозолистым телом между листками прозрачной перегородки (septum pellucidum) и ограничены глией, а не эпендимой; они содержат жидкость, но не соединяются ни с желудочковой системой, ни с субарахноидальным пространством. Полость прозрачной перегородки (cavum cepti pellucidi) находится кпереди от свода мозга между передними рогами боковых желудочков, полость Верге расположена под валиком мозолистого тела между телами боковых желудочков. Иногда в норме в листках прозрачной перегородки визуализируются точки и короткие линейные сигналы, происходящие от субэпендимальных срединных вен. На корональном срезе полость прозрачной перегородки выглядит как квадратное, треугольное или трапециевидное анэхогенное пространство с основанием под мозолистым телом. Ширина полости прозрачной перегородки не превышает 10-12 мм и у недоношенных детей шире, чем у доношенных. Полость Верге, как правило, уже полости прозрачной перегородки и у доношенных детей обнаруживается редко. Указанные полости начинают облитерироваться после 6 мес гестации в дорсовентральном направлении, но точных сроков их закрытия нет, и они обе могут обнаруживаться у зрелого ребенка в возрасте 2-3 мес.
Базальные ядра, таламусы и внутренняя капсула. Зрительные ядра (thalami) - сферические гипоэхогенные структуры, расположенные по бокам от полости прозрачной перегородки и формирующие боковые границы III желудочка на корональных срезах. Верхняя поверхность ганглиоталамического комплекса делится на две части каудоталамической выемкой - передняя относится к хвостатому ядру, задняя - к таламусу (рис. 3). Между собой зрительные ядра соединены межталамической спайкой, которая становится четко видимой лишь при расширении III желудочка как на фронтальном (в виде двойной эхогенной поперечной структуры), так и на сагиттальном срезах (в виде гиперэхогенной точечной структуры).
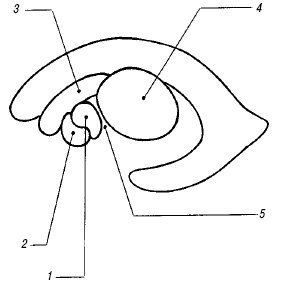
Рис. 3. Взаиморасположение структур базально-таламического комплекса на парасагиттальном срезе.
1 - скорлупа чечевицеобразного ядра;
2 - бледный шар чечевицеобразного ядра;
3 - хвостатое ядро;
4 - таламус;
5 - внутренняя капсула.
Базальные ядра - это подкорковые скопления серого вещества, расположенные между таламусом и рейлевым островком. Они имеют сходную эхогенность, что затрудняет их дифференцировку. Парасагиттальный срез через каудоталамическую выемку - самый оптимальный подход для обнаружения таламусов, чечевицеобразного ядра, состоящего из скорлупы, (putamen), и бледного шара, (globus pallidus), и хвостатого ядра, а также внутренней капсулы - тонкой прослойки белого вещества, отделяющей ядра полосатого тела от таламусов. Более четкая визуализация базальных ядер возможна при использовании датчика 10 МГц, а также при патологии (кровоизлиянии или ишемии) - в результате нейронального некроза ядра приобретают повышенную эхогенность.
Герминальный матрикс - это эмбриональная ткань с высокой метаболической и фибринолитической активностью, продуцирующая глиобласты. Эта субэпендимальная пластинка наиболее активна между 24-й и 34-й неделями гестации и представляет собой скопление хрупких сосудов, стенки которых лишены коллагеновых и эластичных волокон, легко подвержены разрыву и являются источником периинтравентрикулярных кровоизлияний у недоношенных детей. Герминальный матрикс залегает между хвостатым ядром и нижней стенкой бокового желудочка в каудоталамической выемке, на эхограммах выглядит гиперэхогенной полоской.
Цистерны мозга. Цистерны - это содержащие ликвор пространства между структурами мозга (см. рис. 2), в которых также могут находиться крупные сосуды и нервы. В норме они редко видны на эхограммах. При увеличении цистерны выглядят как неправильно очерченные полости, что свидетельствует о проксимально расположенной обструкции току цереброспинальной жидкости.
Большая цистерна (cisterna magna, c. cerebromedullaris) расположена под мозжечком и продолговатым мозгом над затылочной костью, в норме ее верхненижний размер на сагиттальном срезе не превышает 10 мм. Цистерна моста - эхогенная зона над мостом перед ножками мозга, под передним карманом III желудочка. Она содержит в себе бифуркацию базиллярной артерии, что обусловливает ее частичную эхоплотность и пульсацию.
Базальная (c. suprasellar) цистерна включает в себя межножковую, c. interpeduncularis (между ножками мозга) и хиазматическую, c. chiasmatis (между перекрестом зрительных нервов и лобными долями) цистерны. Цистерна перекреста выглядит пятиугольной эхоплотной зоной, углы которой соответствуют артериям Виллизиева круга.
Цистерна четверохолмия (c. quadrigeminalis) - эхогенная линия между сплетением III желудочка и червем мозжечка. Толщина этой эхогенной зоны (в норме не превышающая 3 мм) может увеличиваться при субарахноидальном кровоизлиянии. В области цистерны четверохолмия могут находиться также арахноидальные кисты.
Обводная (c. ambient) цистерна - осуществляет боковое сообщение между препонтинной и межножковой цистернами впереди и цистерной четверохолмия сзади.
Мозжечок (cerebellum) можно визуализировать как через передний, так и через задний родничок. При сканировании через большой родничок качество изображения самое плохое из-за дальности расстояния. Мозжечок состоит из двух полушарий, соединенных червем. Полушария слабосреднеэхогенны, червь частично гиперэхогенен. На сагиттальном срезе вентральная часть червя имеет вид гипоэхогенной буквы "Е", содержащей цереброспинальную жидкость: вверху - квадригеминальная цистерна, в центре - IV желудочек, внизу - большая цистерна. Поперечный размер мозжечка прямо коррелирует с бипариетальным диаметром головы, что позволяет на основании его измерения определять гестационный возраст плода и новорожденного.
Ножки мозга (pedunculus cerebri), мост (pons) и продолговатый мозг (medulla oblongata) расположены продольно кпереди от мозжечка и выглядят гипоэхогенными структурами.
Паренхима. В норме отмечается различие эхогенности между корой мозга и подлежащим белым веществом. Белое вещество чуть более эхогенно, возможно, из-за относительно большего количества сосудов. В норме толщина коры не превышает нескольких миллиметров.
Вокруг боковых желудочков, преимущественно над затылочными и реже над передними рогами, у недоношенных детей и у некоторых доношенных детей имеется ореол повышенной эхогенности, размер и визуализация которого зависят от гестационного возраста. Он может сохраняться до 3- 4 нед жизни. В норме его интенсивность должна быть ниже, чем у сосудистого сплетения, края - нечеткими, расположение - симметричным. При асимметрии или повышении эхогенности в перивентрикулярной области следует проводить УЗ исследование мозга в динамике для исключения перивентрикулярной лейкомаляции.
Корональные срезы (рис. 4). Первый срез проходит через лобные доли перед боковыми желудочками (рис. 5). Срединно определяется межполушарная щель в виде вертикальной эхогенной полоски, разделяющей полушария. При ее расширении в центре виден сигнал от серпа мозга (falx), не визуализируемый отдельно в норме (рис. 6). Ширина межполушарной щели между извилинами не превышает в норме 3-4 мм. На этом же срезе удобно измерять размер субарахноидального пространства - между латеральной стенкой верхнего сагиттального синуса и ближайшей извилиной (синокортикальная ширина). Для этого желательно использовать датчик с частотой 7,5-10 МГц, большое количество геля и очень осторожно прикасаться к большому родничку, не надавливая на него. Нормальный размер субарахноидального пространства у доношенных детей - до 3 мм, у недоношенных - до 4 мм.
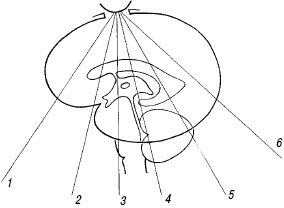
Рис. 4. Плоскости коронального сканирования (1-6).
Образование, называемое гиперэхогенным — это не что иное, как любая область ткани или органа с повышенной для проникновения волн УЗИ плотностью. Часто ее роль выполняет костное образование, камень, жир или кальцинированный участок. На снимке УЗИ гиперэхогенная область представлена светлым пятном (если сравнивать с иными тканями). Следует понимать, что ее наличие – это только наблюдение врача-узиста, но не приговор.
- Патологии желчного пузыря
- Обследование матки
- Исследование грудной железы
- Патологии мочевого пузыря
- Изменения структуры почек
- Деформация структуры щитовидной железы
- Исследование ткани яичника
- Деформация структуры печени
Патологии желчного пузыря
Выявленная в указанном органе гиперэхогенная взвесь представляет собой:
- Камни. Светлый участок расположен в просвете пузыря, дает акустическую тень. Меняет положение, если пациент поворачивается или дышит полной грудью, однако встречаются и фиксированные скопления.
- Холестериновый нарост. Полип диаметром от 2 до 4 мм с широким основанием и ровными границами. Растет из стенки желчного пузыря.
- Сладж-синдром. Желчный осадок скапливается на дне пузыря, имеет вязкую консистенцию. Акустической тени не отбрасывает, при движении пациента меняет свои формы. Иногда по показаниям требуется провести УЗИ желчного пузыря.
При обнаружении у исследуемого сладж-синдрома иногда назначают прием желчегонных препаратов. Это оправдано в случаях, когда желчный секрет настолько вязок, что по своей структуре похож на печень. После медикаментозной терапии необходимо провести повторное исследование, чтобы исключить либо подтвердить ранее обнаруженное гиперэхогенное образование в желчном пузыре.
Обследование матки
В полости матки также имеет место быть включение, эхо-плотность которого повышена. Желательно проводить исследование на 5-10 день цикла, поскольку роль гиперэхогенных структур могут выполнять полипы или сгустки крови, оставшиеся после менструации.

Когда в мышечном слое матки обнаруживается структура с высокой эхо-плотностью, следует исключить возможную миому или опухоль органа, надо провести УЗИ матки. Характерными симптомами первой являются увеличение матки в размерах и деформация ее формы. Похожая клиническая картина наблюдается и в случае липомы органа.
Наличие у пациентки полости матки с гиперэхогенными включениями говорит о следующем:
- В матке присутствует средство внутриматочной контрацепции. Контуры четкие, форма разнообразна.
- Пациентка страдает хроническим эндометритом. Полость матки увеличена, характерна неоднородная структура миометрия, диаметр образований до 2 мм, форма и величина варьируются.
- О замещении доброкачественных образований жировыми клетками.
- Об отложении солей кальция в миоматозном узле.
- О наличии железисто-кистозной гиперплазии и иных опухолях внутреннего слоя стенок органа.
Причиной возникновения гиперэхогенного образования в мышечном слое матки вполне могут стать сахарный диабет у пациенток в менопаузе, а также выскабливание эндометрия. В последнем варианте предполагается либо рубцевание стенок органа, либо наличие некоторых фрагментов плодного яйца.
Исследование грудной железы
Когда в молочной железе выявляется образование с повышенной для ультразвуковых волн плотностью, задача специалиста – исключить следующие патологии:
- Дисгормональные гиперплазии (доброкачественные разрастания тканей). Гиперэхогенное включение отбрасывает акустическую тень.
- Узловой мастит в процессе отторжения воспаленных участков.
- Скопление солей кальция.
- Фиброз как следствие запущенного воспалительного процесса в ткани железы.
В последнем случае немалую роль играет положение пациентки во время обследования – стоячее или лежачее, читайте как делают УЗИ молочных желез.
Патологии мочевого пузыря

Нередки ситуации, когда гиперэхогенный фокус обнаруживается в указанном органе. В этом случае можно смело говорить о наличии в полости мочевого пузыря камня, который отбрасывает акустическую тень и перемещается при двигательной активности пациента. Врач-сонолог обязательно упомянет этот факт в заключении УЗИ.
Однако увеличенная эхогенность также характерна для шистосомоза (паразитарное заболевание) и некоторых разновидностей опухолей, которые могут быть обнаружены при УЗИ мочевого пузыря. Хотя в отличие от камней, указанные патологии тень не отбрасывают и имеют постоянное место локализации.
Изменения структуры почек
Гиперэхогенные включения в почках классифицируют на:
- Крупные, отбрасывающие акустическую тень (камни и иные конкременты). Лечение консервативное, с использованием медикаментов, специальной диеты. Показано санаторно-курортное времяпрепровождение.
- Крупные, равномерной плотности, без тени (гемангиомы, фибромы и иные доброкачественные опухоли). Лечение оперативное с последующим исследованием материала.
- Яркие точечные гиперэхогенные включения, которые не отбрасывают тень (почечный песок, небольшие камни, псаммозные тела).
Если были выявлены гиперэхогенные включения в почках, необходимо задуматься о возможном наличии:
- Нефролитиаза (почечнокаменной болезни).
- Отложений солей кальция.
- Областей рубцовой ткани.
- Некоторых разновидностей опухолей.
Для проведения точной диагностики и получения максимально подробных результатов стоит заранее ознакомиться с правильной подготовкой к процедуре УЗИ.
Деформация структуры щитовидной железы
Щитовидная железа не меньше других органов подвержена возникновению гиперэхогенной структуры. В случае ее обнаружения следует провести диагностику на предмет следующих патологий:
- Аденома (доброкачественное образование).
- Сгустки солей кальция в опухолях или узлах.
- Папиллярный рак. Актуально, если пациент адекватно подошел к вопросу подготовки к процедуре.
Бывают ситуации, когда за гиперэхогенное образование по ошибке принимают хрящевые кольца трахеи, поэтому нужно хорошо подготовиться к УЗИ щитовидной железы.
Исследование ткани яичника
Если врач-сонолог диагностирует при УЗИ яичника гиперваскулярное образование, стоит исключить возможные патологии:
- Скопление солей кальция.
- Опухолевидные образования, содержащие кости, волосы, жир (тератома или дермоидная киста).
- Некоторые вариации злокачественных образований.
Как и в случае с другими органами, заключение УЗИ не является диагнозом. Для уточнения состояния пациентки необходима консультация врача-гинеколога.
Деформация структуры печени
Когда в печеночной структуре выявляют высокоплотное образование, зачастую приходится говорить о гемангиомах (доброкачественные опухоли, возникшие из сосудистой ткани). Если этот вариант исключен, следует подтвердить или опровергнуть второй по вероятности диагноз – карцинома (рак печени).
При грамотной подготовке УЗИ печени, можно выявить метастазы иной злокачественной опухоли в ткань печени.
Обратите внимание: включение с повышенной акустической плотностью может наблюдаться в любом органе или ткани. Важно помнить, что заключение УЗИ не является окончательным диагнозом и всегда требует гистологического подтверждения и дальнейших консультаций специалиста.
Статья находится в разработке.
В норме межполушарная щель имеет строго срединное положение; ширина у новорожденного 30-34 недель гестации 2,8±0,2 мм, у более старших младенцев 2,0±0,1 мм. Раздельная оценка межполушарной щели и серповидного отростка возможна только при скоплении жидкости по ходу щели и в вариантах атрофии вещества мозга.
Дугообразная деформация обычно указывает на объемный процесс или скопление жидкости в подоболочечном пространстве с одной стороны. Смещение межполушарной щели и серповидного отростка без деформации обычно указывает на гипоплазию полушария мозга, что часто сочетается с изменениями лицевого черепа.
Оценка размеров различных отделов желудочковой системы необходима для исключения расширения желудочков (вентрикуломегалия). Наиболее стабильными являются размеры тела (глубина не более 4 мм) и его переднего рога (глубина 1-2 мм); затылочный рог часто асимметричен, вариабилен по глубине и своим размерам; размеры 3 желудочка составляют 2-4 мм. Оценка 4 желудочка затруднительна, поэтому обращают внимание на его форму и структуру, которые могут значительно меняться при аномалиях развития мозга.
С помощью НСГ можно выявить уровень окклюзии (водопровод — 60%, отверстия Монро — 25%, отверстия Люшка и Мажанди 10%, субарахноидальное пространство — 5%).
- Начальные признаки расширения желудочковой системы, проявляющееся увеличением глубины тел боковых желудочков до 5-8 мм, исчезновением боковых искривлений и появлением округлой формы боковых желудочков; 3 и 4 желудочки не расширены;
- Умеренная вентрикуломегалия — глубина тел до 9 мм, небольшим равномерным расширением всех отделов боковых желудочков; 3 желудочек увеличен до 4-6 мм, 4 желудочек, как правило, в норме;
- Выраженная вентрикуломегалия — глубина тел более 9 мм, расширен 3 желудочек — видно межталамическое сращение в его полости, 4 желудочек и цистерны мозга расширены.
Средние размеры большой цистерны у доношенного новорожденного 4-5 мм; у недоношенных детей размеры большой цистерны мозга варьируют в зависимости от срока гестации и могут достигать 10 мм и более.
Цистерна четверохолмия обычно представлена гиперэхогенной линией между 3 желудочком и червем мозжечка, толщина ее не более 3 мм. Она может увеличиваться при субарахноидальных кровоизлияниях и при кистах этой цистерны, которые сложно дифференцировать с арахноидальной кистой в этой области.
Размеры полости прозрачной перегородки могут варьировать от 2 до 10 мм.
Нейросонография норма — Протокол
Межполушарная щель — 1 мм (норма до 4 мм).
Субарахноидальные пространства — 2 мм (норма до 3 мм).
Полость прозрачной перегородки: не расширена.
Передние рога боковых желудочков: справа — 3 мм; слева — 3 мм (норма до 5 мм). Тело бокового желудочка – справа — 3 мм; слева — 3 мм (норма до 5 мм). Височные рога — не определяются (норма). Атриум — заполнен сосудистыми сплетениями (норма до 12-16 мм). Затылочные рога — не определяются (норма).
Третий желудочек — 2 мм (норма до 4 мм).
Четвёртый желудочек — в сагиттальной плоскости треугольной формы, не расширен (норма до 8 мм).
Сосудистые сплетения — 10 мм, с ровными и чёткими контурами.
Паренхима мозга средней эхогенности. Рисунок извилин и борозд отчётливый. Эхогенность субкортикальных зон не изменена. Каудоталамические вырезки — не изменены. Перивентрикулярные области — нормальной эхогенности.
Структуры задней черепной ямки — дифференцированы. Большая цистерна 5 мм (норма до 12 мм).
Стволовые структуры — нормальной эхогенности.
В режиме ЦДК определяются артерии Виллизиева круга до ветвей 4-5 порядка, зон гипо- и гиперваскуляризации не выявлено, ход сосудов не изменён. Показатели скоростей и периферического сопротивления в артериях головного мозга не изменены: ИР ПМА — 0,72 (норма до 0,72). Венозный кровоток не изменён, максимальная скорость в вене Галена — 7см/с (норма до 10 см/с).
ЗАКЛЮЧЕНИЕ: Паренхима мозга не изменена. Подоболочечные пространства и желудочки не расширены. Параметры мозгового кровотока в норме.
НСГ гипоксические изменения — Протокол
Структуры, вуалированы, нечетко дифференцированы. Борозды и извилины выражены. Перивентрикулярные ткани и области базальных ганглиев повышенной эхогенности.
ЗАКЛЮЧЕНИЕ: гипоксические изменения.
НСГ расширены подоболочечные пространства и желудочки — Протокол
ЗАКЛЮЧЕНИЕ: Скопление жидкости в подоболочечном пространстве. Расширение боковых желудочков.
НСГ незрелость головного мозга — Протокол
Структуры, вуалированы, нечетко дифференцированы. Борозды и извилины слабо выражены. С.magna расширена до мм, полость прозрачной перегородки до мм, затылочные рога глубокие. Расширения других полостей не выявляется.
Перивентрикулярные ткани и области базальных ганглиев повышенной эхогенности.
ЗАКЛЮЧЕНИЕ: эхопризнаки незрелости головного мозга.
НСГ киста — Протокол
Структуры мозга сформированы правильно, асимметричны. Борозды и извилины выражены. В проекции доли визуализируется анэхогенное образование — мм, сообщающееся с полостью бокового желудочка.
Боковые желудочки асимметрично расширены. Передние рога боковых желудочков: справа — 3 мм; слева — 3 мм (норма до 5 мм). Тело бокового желудочка – справа — 3 мм; слева — 3 мм (норма до 5 мм). Височные рога — не определяются (норма). Атриум — заполнен сосудистыми сплетениями (норма до 12-16 мм). Затылочные рога — не определяются (норма).
Перивентрикулярные ткани и области базальных ганглиев повышенной эхогенности.
ЗАКЛЮЧЕНИЕ: киста в проекции
НСГ субэпиндимальная псевдокиста — Протокол
Перивентрикулярные ткани повышенной эхогенности. В проекции средней трети сосудистого сплетения визуализируется анэхогенное включение диаметром мм.
ЗАКЛЮЧЕНИЕ: псевдокиста сосудистого сплетения.
НСГ субэпиндимальная киста — Протокол
Перивентрикулярные ткани повышенной эхогенности. В проекции каудоталамической вырезки визуализируется анэхогенное включение диаметром до 5 мм.
ЗАКЛЮЧЕНИЕ: субэпендимальная псевдокиста.
НСГ внутрижелудочковое кровоизлияние 1 степени — Протокол
Структуры дифференцированы, симметричны.
Борозды и извилины хорошо выражены.
Цистерны субарахноидального пространства и желудочковые полости не расширены.
Перивентрикулярные ткани повышенной эхогенности.
В проекции каудоталамической вырезки определяется эхогенное включение размерами мм.
ЗАКЛЮЧЕНИЕ: внутрижелудочковое кровоизлияние 1 степени.
НСГ внутрижелудочковое кровоизлияние 2 степени — Протокол
Структуры мозга сформированы правильно, симметрично.
Борозды и извилины выражены.
Ликворные полости и цистерны субарахноидального пространства не дилатированы.
Перивентрикулярные ткани повышенной эхогенности. Сосудистое сплетение справа расширено (асимметрия — мм), неоднородное.
ЗАКЛЮЧЕНИЕ: внутрижелудочковое кровоизлияние 2 степени.
НСГ внутрижелудочковое кровоизлияние 3 степени — Протокол
Структуры дифференцированы, симметричны. Борозды и извилины выражены. Межполушарная щель не расширена.
Боковые желудочки расширены.
Перивентрикулярные ткани и области базальных ганглиев повышенной эхогенности.
ЗАКЛЮЧЕНИЕ: внутрижелудочковое кровоизлияние 3 степени.
НСГ менингит — протокол
ЗАКЛЮЧЕНИЕ: нельзя исключить менингит.
НСГ агенезия мозолистого тела — Протокол
Структуры сформированы неправильно. Отсутствует мозолистое тело.
Межполушарная щель не расширена.
Боковые желудочки расширены:
Борозды и извилины веерообразно отходят от тел латеральных желудочков.
Третий желудочек колбообразно расширен ( мм), подтянут кверху.
Четвертый желудочек удлинен.
Перивентрикулярные ткани обычной эхогенности.
Сосудистые сплетения деформированы, не расширены.
ЗАКЛЮЧЕНИЕ: агенезия мозолистого тела. Расширение латеральных и 3-го желудочков.
НСГ синдром Арнольда-Киари II типа — Протокол
Структуры сформированы неправильно. Отсутствует мозолистое тело. Отсутствует полость прозрачной перегородки. Отмечается каудальное смещение нижней части моста, продолговатого мозга и мозжечка. Мозжечковый намет смещен книзу.
Боковые желудочки расширены:
ЗАКЛЮЧЕНИЕ: синдром Арнольда-Киари II типа.
Читайте также:


