Вакуолярная миелопатия при вич инфекции
1. Течение заболевания вич миелопатии. По данным аутопсии миелопатия выявлена у 40% больных, умерших от СПИДа. У половины из них при жизни имели место клинические проявления с преимущественным поражением задних и боковых канатиков грудного отдела спинного мозга. Часто заболевание сопровождается энцефалопатией с медленным постепенным прогрессированием обоих процессов. Специфический возбудитель миелопа-тии не найден, т. к. острой ВИЧ-инфекции обычно не обнаруживается в спинном мозге. Признаком реакции сероконверсии может быть острый миелит, имеющий самоограничивающийся характер, но это нечастое явление.
2. Клиническая картина вич миелопатии. В клинической картине больных ВИЧ-миелопатией отмечается спастический парапарез и сенситивная атаксия. Заболевание развивается на стадии глубокого иммунодефицита и прогрессирует медленно — в течение нескольких месяцев. Выявляемые в спинном мозге изменения можно охарактеризовать как вакуольную миелопатию. Кроме вышеперечисленных признаков, у больных нередко нарушаются функции тазовых органов (преимущественно мочеиспускание), а также отмечается выпадение глубокой чувствительности — вибрационного и суставного-мышечно чувства, что является признаком вовлечения задних канатиков спинного мозга. Примерно 60% больных ВИЧ-миелопатией страдают одновременно ВИЧ-энцефалопатией.

3. Диагностика вич миелопатии. Диагностика ВИЧ-миелопатии основана на данных клинической картины, а также требует исключения других заболеваний, имеющих сходную симптоматику. К таким нарушениям относятся недостаточность витамина В12, сифилис, инфицирование HTLV*I (человеческим Т-лимфотропным вирусом I типа) и вялотекущие оппортунистические инфекции. Данные МРТ могут быть нормальными или отражать атрофические изменения. В ЦСЖ отмечается неспецифическое повышение уровня белка.
4. Лечение вич миелопатии. Не разработано методов лечения, которые бы могли остановить прогрессирование ВИЧ-миелопатии. Поэтому больным рекомендуется активно лечить сопутствующую ВИЧ-энцефалопатию по схеме, приведенной выше. Кроме того, пациентам требуется поддерживающее лечение. Для уменьшения спастичности назначается баклофен в дозе 5—20 мг 3—4 раза в сутки. При нарушениях мочеиспускания (повелительных позывах, неудержании и остаточной моче в пузыре менее 100 мл) показан оксибутинин в дозе 2,5—5,0 мг 3—4 раза в сутки. Больным, сохраняющим способность к самостоятельной ходьбе, требуется приобретение костылей и других вспомогательных средств передвижения. Пациентам с более выраженной слабостью в ногах необходимо кресло-коляска.
К побочным эффектам баклофена относятся желудочно-кишечные расстройства и токсическое поражение печени. При приеме высоких доз препарата может появиться слабость и сонливость. Нельзя резко прекращать прием баклофена, особенно если использовались высокие дозы, иначе существует риск развития синдрома отмены в форме припадков и энцефалопатии. Оксибутинин может вызвать нежелательные антихолинергические побочные эффекты, например, снижение перистальтики кишечника, сухость во рту, боли в животе, тошноту, задержки мочеиспускания и остаточную мочу в пузыре, подавление потоотделения. Реже наблюдается сонливость, делирий, а также тахикардия и расширение сосудов. Те антихолинергические средства, которые вызывают мидриаз, могут повышать внутриглазное давление.
5. Ожидаемый результат лечения вич миелопатии. У большинства больных ВИЧ-миелопатия прогрессирует, несмотря на проводимое лечение. У некоторых, однако, отмечается довольно длительная выживаемость при условии относительной сохранности других органов и систем. Больным требуется постоянное наблюдение невропатолога для назначения требуемой поддерживающей терапии. Острые изменения в состоянии пациента обычно указывают на присоединение оппортунистической инфекции.
Вакуолярные миелопатии - основная причина поражения спинного мозга при ВИЧ-инфекции. К сожалению, может длительно имитировать миелит, спинальную форму рассеянного склероза, спондилогенную миелопатию, интрамедуллярную опухоль и др.
- - медленное прогрессирование заболевания на протяжении не менее 6 месяцев без лихорадки, острой энцефалопатии, отсутствие идентификации других возбудителей;
- - развитие на манифестных стадиях ВИЧ-инфекции;
- - топически - преимущественное поражение боковых и задних канатиков на уровне средних и нижних грудных сегментов;
- - основные симптомы - прогрессирующая симметричная спастическая параплегия, сенситивная атаксия, тазовые нарушения, чувствительные расстройства в виде гипестезии или анестезии носят проводниковый характер всегда с верхней границей, соответствующей уровню пораженного сегмента, при отсутствии болевого синдрома, симптом Лермитта;
- - отсутствие других причин заболеваний спинного мозга при серологических исследованиях сыворотки крови и изучении ЦСЖ;
- - соматосенсорные вызванные потенциалы: задержка соматосенсорных потенциалов заднего большеберцового нерва, что может выявляться задолго до манифестации заболевания;
- - ЭНМГ: миелинопатия (с использованием одноразовых игл);
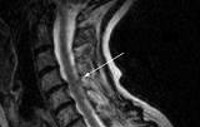
- - МРТ: атрофия спинного мозга, чаще всего на уровне грудного отдела позвоночника, с вовлечением шейного отдела позвоночника или без него.
Воспалительные полинейропатии (ВПНП) могут наблюдаться на любой стадии развития ВИЧ-инфекции. Чаще они обусловлены прямым нейроцитопатическим воздействием ВИЧ, реже - результатом иммунологически обусловленного поражения периферических нервов.
Большинство случаев ВПНП регистрируется на начальных стадиях развития ВИЧ-инфекции, но иногда они могут становиться первым признаком клинической манифестации этой инфекции.
Симметричная, преимущественно сенсорная, дистальная полинейропатия
По нашим наблюдениям, синдром энцефаломиелополирадикулонейропатии (ЭМПРНП) встречается наиболее часто, в большинстве случаев являясь дебютом проявлений ВИЧ-инфекции. В 20 % случаев он имитирует клинику острого рассеянного энцефаломиелита, рассеянного склероза. Однако неуклонная прогредиентность процесса, отсутствие ремиссии или хотя бы стойкой стабилизации, несмотря на проведение адекватно назначенной терапии, мало характерны для указанных заболеваний. Это должно нацеливать клиницистов-неврологов на тщательный сбор анамнеза у таких пациентов, особенно молодого возраста, с целью активного выявления факторов повышенного риска ВИЧ, что является показанием к тестированию на выявление антител к данному возбудителю.
Наиболее частыми жалобами могут быть слабость в ногах, быстрая утомляемость их при ходьбе, расстройства чувствительности в виде онемения, гипер-, диз- и парестезий. При поражении ствола головного мозга в процесс вовлекаются бульбарные ЧМН (IX, X, XII), лицевой и отводящий нервы. По мере прогрессирования присоединяются шаткость, скандированная речь, изменение почерка, тремор в конечностях. Часто присоединяются тазовые нарушения в виде императивных позывов, задержки или недержания мочи, запоров.
Инфекционная миелопатия — это неврологическое заболевание, которое выражается нарушениями двигательного, проводникового или чувствительного характера. Клиническая картина данной патологии зависит от уровня поражения спинного мозга. В связи с этим могут появляться потеря чувствительности (болевой, тактильной), параличи, те или иные нарушения работы опорно-двигательного аппарата, патологические процессы органов малого таза (нарушение мочеиспускания и пр.). Диагноз устанавливается на основе данных клинического анализа крови, посева последней и ликвора на стерильность, рентгено- и электромиографии, КТ и МРТ позвоночника, ангиографического исследования. Лечение включает в себя антибиотико- или противовирусную терапию, обезболивающие и жаропонижающие препараты. Также применяется физиотерапия. Оперативное лечение показано при сдавлении спинного мозга.
МКБ-10
- Симптомы инфекционной миелопатии
- Клиника самых распространенных видов инфекционной миелопатии
- Диагностика
- Лечение инфекционной миелопатии
- Прогноз и профилактика
- Цены на лечение
Общие сведения
Инфекционная миелопатия (инфекционный миелит) — это воспаление спинного мозга инфекционной этиологии. В зависимости от инфекционного заболевания, которое стало причиной развития миелопатии, она получает соответствующее название: например, герпетическая или сифилитическая миелопатия. Так как термин включает в себя группу заболеваний, разных по этиологии, точных данных о распространенности болезни в неврологии нет. Патологический процесс не имеет предпочтений по возрасту, для женщин и мужчин риск развития болезни одинаковый. Заболевание имеет высокую социальную и медицинскую значимость, в связи с возможными рисками развития осложнений, угрожающих жизни и часто заканчивающихся инвалидизацией пациента.
Причиной данной группы миелопатий являются определенные инфекционные заболевания: эпидуральный абсцесс (как следствие остеомиелита позвоночника, кожной инфекции (пиодермии), септицемии, внутривенного введения наркотических средств, травмы головы, операций на позвоночнике или спинномозговой пункции); СПИД; сифилис; опоясывающий герпес; ревматоидный артрит; болезнь Лайма (боррелиоз); рассеянный склероз.

Симптомы инфекционной миелопатии
Для инфекционной миелопатии независимо от причины ее возникновения характерны общие симптомы: озноб, общая слабость, повышение температуры тела до 39°С, покраснение, припухлость и болезненность места воспаления. Неврологическая симптоматика развивается постепенно и зависит от того, на каком уровне спинного мозга находится очаг воспаления. Появляются чувствительные расстройства, дисфункция органов малого таза, нарушения в опорно-двигательной системе.
Так, если патологические изменения происходят в верхнешейном отделе (С1-С4) спинного мозга, возникает спастический паралич конечностей, нарушение болевой чувствительности книзу, одышка и икота из-за раздражения диафрагмы, нарушение мочеиспускания. Часто появляются боли в шее и затылке. Поражение поясничного утолщения (L1-S2) характеризуется вялым параличом в ногах, отсутствием болевой чувствительности в нижних конечностях и в области промежности, нарушением мочеиспускания. Движения и сила в руках сохранены.
Броун-Секаровский паралич, возникающий при половинном поражении поперечника спинного мозга, характерен для прогрессирующей миелопатии. На стороне поражения возникает спастический паралич конечностей, на противоположной стороне — чувство жара, отсутствие болевой и температурной чувствительности.
Синдром полного поперечного поражения спинного мозга часто имеет вирусное происхождение. У пациента отмечается нижняя параплегия или отсутствие движений и в руках, и в ногах, потеря всех видов чувствительности книзу от уровня поражения, нарушения актов дефекации и мочеиспускания. Часто поперечный миелит приходится дифференцировать с синдромом Гийена-Барре.
Осложнениями заболевания могут стать пролежни, инфекции мочевыводящих путей, поражение мочеполовой системы из-за постоянной задержки мочи в растянутом мочевом пузыре, а также механическая дыхательная недостаточность при патологии спинного мозга на уровне шеи; ТЭЛА.
Острая энтеровирусная транзиторная миелопатия характерна для детского возраста. Начавшись с банальной простуды, часто просматривается педиатрами. У ребенка появляются хромота, нарастающая слабость в мышцах. Прогноз благоприятный с полным регрессом симптоматики к 60-му дню болезни.
СПИД. Вирус иммунодефицита человека (ВИЧ) непосредственно поражает спинной мозг. Происходит вакуолизация белого вещества спинного мозга, особенно выраженная в грудном отделе. Изменения чувствительности при этом виде миелопатии не очень выраженные, а недержание мочи возникает очень рано. Параллельно прогрессирует ВИЧ-энцефалопатия. Заболевание имеет медленно-прогрессирующий характер и длится от нескольких недель до месяцев.
Сифилитическая миелопатия выражается в менинговаскулите спинного мозга, который часто становится причиной развития инфаркта спинного мозга – острого нарушения спинального кровообращения.
Спинальный эпидуральный абсцесс. Чаще всего возбудителями этой болезни являются стафилококки, стрептококки, грамотрицательные палочки, грибы и анаэробы. Триада признаков характеризует эту патологию: повышение температуры тела, быстро нарастающие парезы и резкая боль в спине. Патологический процесс может локализоваться на всех уровнях спинного мозга.
Диагностика
Для постановки диагноза врач невролог назначает лабораторные методы исследования: развернутый клинический анализ крови (повышение СОЭ, лейкоцитов говорит о воспалительном характере патологии); посев крови и цереброспинальной жидкости на стерильность.
Из инструментальных методов применяются: рентгенография позвоночника для оценки состояния позвонков и межпозвоночных дисков, электромиография (исследование с магнитной стимуляцией, ЭМГ), с помощью которой оценивается прохождение электрического возбуждения по спинному мозгу; люмбальная пункция для исследования спинномозговой жидкости; МРТ позвоночника для визуализации спинного мозга; КТ позвоночника для визуализации костей позвоночника; КТ-ангиография для изучения кровеносных сосудов спинного мозга (выполняется с введением контраста).
Лечение инфекционной миелопатии
Лечение должно остановить процесс прогрессирования болезни. Оно зависит от причины, запустившей инфекционную миелопатию. Терапия направлена на борьбу с возбудителем инфекции и уменьшение зоны очага воспаления. Патогенетическое лечение включает в себя назначение антибактериальной или противовирусной терапии. Антибиотики обычно вводят в больших дозах внутривенно в течение трех-четырех недель. Их выбирают, опираясь на результаты бактериологического исследования крови.
Симптоматическое лечение включает в себя назначение мышечных релаксантов (толперизон, баклофен) для устранения рефлекторного мышечного спазма, возникающего в ответ на боль. Чтобы облегчить состояние пациента, назначаются обезболивающие (кеторолак), антиконвульсанты (карбамазепин), жаропонижающие препараты (ибупрофен). Успешно используется физиотерапевтическое лечение: иглорефлексотерапия, массаж, микрополяризация спинного мозга.
Показанием к обязательному оперативному лечению является компрессионная миелопатия. Реабилитация больных инфекционной миелопатией очень длительная и комплексная, осуществляемая при участии врача невролога, вертебролога и мануального терапевта.
Прогноз и профилактика
Как только причину инфекционной миелопатии удается устранить, можно судить о том, каких результатов от лечения ждать. Важно определить, насколько болезнь повредила ткани спинного мозга, сохранилось или погибло его вещество. Это помогут сделать МРТ и электронейрография. Полное излечение возможно, если не было повреждения спинного мозга. Если заболевание продолжает развиваться, очаг инфекции не устранен, возможна полная потеря трудоспособности.
Поскольку инфекционная миелопатия является следствием другой патологии, ее профилактика тесно связана с предупреждением инфекционной заболеваемости.

НЕВРОЛОГИЧЕСКИЕ ПРОЯВЛЕНИЯ ВИЧ-ИНФЕКЦИИ
Очевидно, что ВИЧ-инфекция из стадии бессимптомного носительства перешла в стадию клинических проявлений. Врачи-неврологи сталкиваются с разнообразными клиническими формами поражения периферической нервной системы, развивающимися у больных с ВИЧ. Вследствие непосредственного воздействия вируса на нервную систему развиваются периферические невропатии: дистальная симметричная невропатия; синдром Гийена-Барре; хроническая воспалительная демиелинизирующая полирадикулоневропатия, множественная невропатия; синдром конского хвоста. Кроме того, вследствие сформировавшегося иммунодефицита происходит активация оппортунистических инфекций. Это приводит к развитию ганглионитов спинальных узлов, тригеминального (гассерова) узла, коленчатого тела; а также к синдрому Гийена-Барре. Данная категория пациентов в настоящее время концентрируется не только в центрах профилактики СПИДа, а все чаще обращается к неврологам поликлиник и при неэффективности проводимой терапии госпитализируется в стационары с диагнозами дисциркуляторной энцефалопатии, полинейропатии неуточненного генеза, рассеянного энцефаломиелита, инсульта, прогрессирующей миелопатии, очагового поражения головного мозга, лейкоэнцефалопатии.
Классификация
Согласно современным представлениям, нейроСПИД — это общее название разнообразных клинических форм поражения нервной системы, развивающихся у пациентов с ВИЧ-инфекцией.
Поражение нервной системы при ВИЧ-инфекции и СПИДе может быть как первичным (т. е. непосредственно связанным с воздействием самого вируса), так и вторичным (обусловленным оппортунистическими инфекциями и опухолями, которые развиваются у больных СПИДом в условиях иммунодефицита, — вторичный нейроСПИД).
1. СПИД-деменция (ВИЧ-энцефалопатия).
2. Менингит (менингоэнцефалит).
3. Васкулярный нейроСПИД.
4. Вакуолярные миелопатии (восходящие или поперечные миелиты).
5. Периферические нейропатии:
- симметричная, преимущественно сенсорная, дистальная полинейропатия;
- хроническая воспалительная демиелинизирующая полинейропатия (ХВДП);
- острая воспалительная демиелинизирующая полинейропатия по типу синдрома Гийена — Барре;
- односторонняя нейропатия лицевого нерва;
- диплегия лицевых нервов.
7. БАС-подобный синдром.
8. Персистирующая миалгия.
1. Менингиты, менингоэнцефалиты (токсоплазмозные, грибковые, криптококковые, герпетические, цитомегаловирусные, протозойные, туберкулезные).
2. Абсцессы мозга (криптококкомы, туберкулемы, токсоплазмоз и др.).
3. Церебральные васкулиты с инфарктами мозга (токсоплазмоз, герпес, туберкулез).
4. Менингомиелиты (герпетический ВПГ-2, ЦМВ).
6. Новообразования ЦНС:
- лимфомы мозга (первичные и вторичные);
Краткая характеристика основных форм первичного нейроСПИДа:
1. ВИЧ-энцефалопатия
Клинико-инструментальные критерии диагностики ВИЧ-энцефалопатии:
- характерна триада синдромов: интеллектуально-мнестических нарушений, измененных поведенческих реакций, двигательных расстройств, которые развиваются постепенно;
- СМЖ: слабый лимфоцитарный плеоцитоз (не более 50 клеток в 1 мкл), умеренное повышение белка (500–1000 мг/л), высокий титр антител к ВИЧ, причем особенно важным является более высокое их содержание в ликворе;
- ЭЭГ: регистрируются медленные волны в дельта - и тета-диапазоне;
- КТ, МРТ: расширение субарахноидальных пространств и желудочков мозга, субкортикальные очаги в лобных и теменных долях и перивентрикулярно, не накапливающие контраст.
ВИЧ-энцефалопатия на ранних этапах протекает в виде обычного астенического синдрома, депрессии, в редких случаях возможно развитие острого психоза. Для выявления ее на ранних этапах необходимо проводить нейропсихологическое тестирование.
2. ВИЧ-ассоциированный менингит
Клиническая картина чаще всего стертая, может проявляться только головной болью. Протекает она под маской постгриппозного энцефалита, мигренеподобного синдрома, церебрального арахноидита.
Описаны варианты серозного менингита с отсутствием менингеальных знаков, единственным проявлением может быть интенсивная головная боль распирающего характера, шум в ушах, головокружение, болезненность при движении глазных яблок. Иногда имеются симптомы интоксикации в виде общего недомогания, слабости, бессонницы, раздражительности.
Диагноз менингита устанавливается на основании сочетания трех синдромов:
- воспалительных изменений СМЖ.
3. Васкулярный нейроСПИД
Сегодня имеется достаточно данных о том, что рецепторы CD4 расположены не только в клетках нейроглии, но и эндотелиальные клетки сосудистых сплетений оболочек мозга и эпендимы желудочков на своей поверхности несут рецепторы CD4, что может приводить к развитию вирус-индуцированного васкулита головного и спинного мозга.
Характерным и наиболее значимым для церебральных васкулитов является то, что клиника мозговых проявлений имеет волнообразное течение. В большинстве случаев повторные ТИА предшествуют инсультам. Вследствие множественного поражения сосудов развиваются повторные ишемические инсульты с появлением новых очаговых симптомов. Геморрагические инсульты возникают внезапно и протекают тяжело.
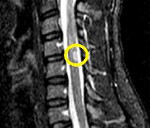
4. Вакуолярные миелопатии (ВИЧ-миелопатия)
Вакуолярные миелопатии — основная причина поражения спинного мозга при ВИЧ-инфекции. К сожалению, может длительно имитировать миелит, спинальную форму рассеянного склероза, спондилогенную миелопатию, интрамедуллярную опухоль и др.
- медленное прогрессирование заболевания на протяжении не менее 6 месяцев без лихорадки, острой энцефалопатии;
- развитие на манифестных стадиях ВИЧ-инфекции;
- преимущественное поражение боковых и задних канатиков на уровне средних и нижних грудных сегментов спинного мозга;
- основные симптомы — прогрессирующая симметричная спастическая параплегия, сенситивная атаксия, тазовые нарушения, чувствительные расстройства в виде гипестезии или анестезии носят проводниковый характер всегда с верхней границей, соответствующей уровню пораженного сегмента, при отсутствии болевого синдрома, симптом Лермитта;
- отсутствие других причин заболеваний спинного мозга при серологических исследованиях сыворотки крови и изучении ЦСЖ;
- МРТ: атрофия спинного мозга, чаще всего на уровне грудного отдела позвоночника, с вовлечением шейного отдела позвоночника или без него.
Краткая характеристика основных форм вторичного нейроСПИДа:
До 80 % очаговых неврологических расстройств обусловлены в основном тремя причинами: токсоплазмозом, первичной лимфомой и прогрессирующей мультифокальной энцефалопатией.
1. Прогрессирующая мультифокальная лейкоэнцефалопатия (ПМЛ) с подкорковыми гиперкинезами и нарастающей деменцией
Это демиелинизирующее заболевание нервной системы, вызываемое преимущественно паповавирусом JС, реактивирующимся при иммуносупрессии.
- СМЖ: умеренный плеоцитоз, повышенное содержание белка и уровня гамма-глобулина. Выявление в клетках СМЖ JC-вируса;
- ЭЭГ фиксирует периодические стереотипные билатерально-синхронные высокоамплитудные разряды электрической активности;
- КТ, МРТ: множественные очаги пониженной плотности в белом веществе головного мозга, фестончатые проявления из-за вовлечения дугообразных волокон белого вещества, следующих под серое вещество.
Клиническими симптомами прогрессирующей мультифокальной лейкоэнцефалопатии (ПМЛ) являются:
- расстройство психического статуса (деменция);
- нарушение координации (атаксия);
- судорожные и бессудорожные припадки;
- нарушение двигательных функций (гемипарезы);
- симптомы поражения черепных нервов.
2. Токсоплазмозный энцефалит
Токсоплазмозный энцефалит чаще всего является основной причиной локальных внутримозговых поражений при СПИДе, вызываемых возбудителями оппортунистических инфекций, и едва ли не единственным видом патологии ЦНС при СПИДе. Развивается при снижении количества CD4 клеток до 100 и менее в 1 мм3.
Токсоплазмозный энцефалит (ТЭ) протекает с очаговыми (гемипарезы, гемиплегии, краниальные невропатии, сенсорные и мозжечковые расстройства, сужение полей зрения, афазия, резкие головные боли, судороги) или диффузными поражениями (слабость, когнитивные нарушения, дезориентация, острый психоз, летаргия, спутанность сознания, кома). Частым поводом для обращения к неврологу служат локальные и генерализованные судороги, поскольку общеинфекционная симптоматика и менингеальные знаки отсутствуют.
- выявление ДНК возбудителя в крови и ликворе с помощью ПЦР;
- при КТ и МРТ головного мозга характерны множественные узелковые или кольцевидные очаги с периферическим отеком, обычно расположенные в области базальных ганглиев и больших полушарий в кортикомедуллярном стыке.
КлиническиЙ пример
Представляет интерес наше собственное наблюдение, характеризующее сложность дифференциальной диагностики проявлений ВИЧ-инфекции.
Больной N, 30 лет поступил в неврологическое отделение ЧОКБ с жалобами на боль в левой нижней конечности от области паха до уровня коленного сустава, распространяющуюся по переднемедиальной поверхности левого бедра, усиливающуюся при физической нагрузке; боль в левом коленном суставе, нарушение сна из-за болевого синдрома. Боль возникла остро, после чрезмерной физической нагрузки и переохлаждения. В неврологическом статусе при поступлении отмечалось: гипотония мышц левого бедра; коленные рефлексы S
СПИД - инфекция, вызываемая ВИЧ 1-го типа (ВИЧ-1), реже - 2-го типа (ВИЧ-2). Неврологиче-ские нарушения встречаются у 1/2-2/3 больных. Они могут возникнуть в любой стадии заболевания, но чаще - в последней. Причины первичных неврологических осложнений СПИДа различны: прямое повреждающее действие вируса на ЦНС, аутоиммунные процессы, нейротоксический эффект, который оказывают как компоненты вируса, так и продукты иммунных реакций. Вторичные осложнения связаны с оппортунистическими инфекциями и опухолями, а также нейротоксическим действием противовирусных средств.
Острая инфекция
Поначалу ВИЧ-инфекция ЦНС обычно протекает бессимптомно, однако в ряде случаев именно неврологические нарушения бывают первым проявлением СПИДа, возникая в период сероконверсии, когда иммунологические показатели еще нормальны. К таким нарушениям относятся:
- Обратимая ВИЧ-энцефалопатия, проявляющаяся оглушенностью, снижением памяти и аффективными расстройствами.
- Острый асептический менингит с головной болью, ригидностью затылочных мышц, светобоязнью и артралгиями, иногда - с папуло-макулезной сыпью.
- Нейропатии отдельных черепных нервов, в том числе паралич Белла, а также острый восходящий или поперечный миелит.
Хроническая инфекция
Примерно у 30% больных СПИДом, почти исключительно при тяжелом нарушении иммунитета, развивается СПИД - ассоциированный когнитивно-двигательный комплекс, или (СПИД-дементный синдром). Он проявляется прогрессирующей деменцией подкоркового типа, иногда с нарушением равновесия и слабостью в ногах. У части больных развиваются мания, органический психоз или реже кататония. Эпилептические припадки бывают вызваны непосредственно ВИЧ, однако такой диагноз ставится лишь методом исключения после клинического обследования, КТ и МРТ. Часто встречаются хватательный рефлекс и другие симптомы поражения лобных долей, тремор, симптом зубчатого колеса, проводниковые расстройства (например, рефлекс Бабинского), нарушение тонких движений, миоклония. КТ обычно выявляет диффузную корковую атрофию и расширение желудочков. При МРТ на T2-изображениях находят многоочаговое или диффузное увеличение интенсивности сигнала от белого вещества. Для ВИЧ-энцефалита патогномонично присутствие многоядерных гигантских клеток (синцитий из инфицированных макрофагов).
Рецидивирующее или хроническое раздражение мозговых оболочек может сопровождаться нейропатией черепных нервов, особенно V, VII и VIII.
ВИЧ-миелопатия (вакуолярная миелопатия) клинически напоминает фуникулярный миелоз при дефиците витамина B12. Характерны спастический парапарез и нарушение проприоцептивной и вибрационной чувствительности (за счет поражения задних столбов) в отсутствие болевого синдрома. Иногда присоединяется недержание мочи и кала. Заболевание прогрессирует в течение нескольких недель или месяцев. Миелопатии часто сопутствует деменция. Дифференциальный диагноз проводят с дефицитом витамина B12, нейросифилисом, миелопатией, вызванной человеческим T-клеточным лимфотропным вирусом 1-го типа, опухолью спинного мозга.
Нейропатии часто встречаются при ВИЧ-инфекции. Некоторые нейропатии, вероятно, обусловлены иммунологическими реакциями, другие (особенно прогрессирующая пояснично-крестцовая полирадикулопатия) - вторичной инфекцией. Токсические нейропатии часто наблюдаются при применении антиретровирусных препаратов (диданозина или зальцитабина) и химиотерапевтических средств, используемых для лечения саркомы Капоши.
Пояснично-крестцовая полирадикулопатия иногда непосредственно связана с ВИЧ-инфекцией, и в этом случае она заканчивается спонтанной ремиссией. Однако гораздо чаще она является излечимым, но потенциально летальным осложнением оппортунистической цитомегаловирусной инфекции.
Диагностика. СМЖ при ВИЧ-инфекции
У серопозитивных больных, даже в отсутствие неврологических нарушений, в СМЖ часто выявляют легкий или умеренный лимфоцитоз, повышение концентрации белка и небольшое снижение концентрации глюкозы (но не ниже 35 мг%).
Нет зависимости между выраженностью цитоза и вероятностью выделения ВИЧ из СМЖ, а также между выделением вируса и неврологическими проявлениями.
При ВИЧ-инфекции в СМЖ чаще всего обнаруживают неспецифические изменения. В то же время очаговые неврологические симптомы, снижение числа T-лимфоцитов CD4 ниже 200, триада изменений в СМЖ, включающая цитоз, повышение концентрации белка и низкое содержание глюкозы, могут указывать на излечимую оппортунистическую инфекцию.
Выявлена корреляция между прогрессирующей деменцией и присутствием в СМЖ вирусного антигена p24.
Лечение ВИЧ-инфекции
Зидовудин ингибирует обратную транскриптазу ретровирусов и активен против ВИЧ-1.
Диданозин и зальцитабин так же, как и зидовудин, ингибируют обратную транскриптазу ретровирусов и активны в отношении ВИЧ-1.
Лечение оппортунистических инфекций при СПИДе проводят по общим правилам, единственная особенность - более длительная терапия. По окончании обычного курса лечения криптококкового и туберкулезного менингита или токсоплазмоза ЦНС большинство врачей продолжают лечение антибиотиками в низких дозах (как правило, препараты назначают 1-2 раза в неделю).
Читайте также:


