Воспаление нерва с артритом
Артрит – воспалительный процесс, происходящий в суставах. Классифицируется на: инфекционные, травматические, дистрофические заболевания по происхождению. Результатом воспаления сустава, могут возникать дополнительные негативные последствия. Чаще встречается артрит, возникший вследствие повторений получения травм, суставного повреждения.
Результатом частых переохлаждений или перенапряжений может стать артрит. Воспалительные процессы вызываются занесением инфекций, мочевых или кишечных. Такой артрит называется реактивным, часто у людей в возрасте встречается болезнь ревматоидного характера, когда воспалительный процесс прогрессирует одновременно на нескольких суставах, на конечностях возникает симметрия распространения. Причиной возникновения болезни служит неправильный обмен веществ, когда суставы получают плохую подпитку необходимыми веществами.
Часто встречается совокупность в сочетании различных симптомов, вызывающих отекание повреждённых суставов. Физические передвижения провоцируют первую стадию болезни. На прогресс влияет время суток. Переход в хроническое состояние артрита сопровождается постоянными болевыми ощущениями, суставы пухнут, появляются покраснения, деформации. Тяжёлая степень заболевания приводит к полной обездвиженности.
Основные классы и виды заболевания
Характер поражения обуславливает появление уровня артрита и видов внутри него:
- Воспаление: ревматоидные, инфекционные, реактивные, подагра. Воспаляются синовиальные оболочки;
- Дегенеративное: травматические, остеоартрозные. Повреждаются хрящевые суставы мест соединения костей.
Встречается полиартрит и моноартрит – заражение одного или некоторого количества суставов.
Факторы, способствующие появлению заболевания
Причины, способствующих появлению артрита:
- Нехватка витаминных и других микроэлементов;
- Нарушения в обмене веществ;
- Аллергические реакции;
- Болезни нервов;
- Получение травм;
- Грибковая, бактериальная, вирусная инфекция: проникание в результате заражений через кровь. Способствуют хирургия, травмирование.
Симптомы, возникающие при заболевании
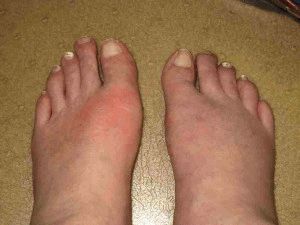
- Болевые ощущения при передвижении в области суставов, особенно в предутреннее время. Часто это относится к заболеванию, полученному в результате воспаления или травмы. Сильнейшие боли коленного сустава, пальцев ног, голеностопе говорят о подагре. Если боли не большие, уменьшающиеся от активного времяпрепровождения – это симптомы заболевания;
- Воспаление или опухоль, особенно в зоне выпирающих косточек на кистях рук, в основании пальцев. Часто служит тревогой о ревматоидном заболевании, реже – псориатическом. Не распространяется при повреждениях от удара и получения травмы;
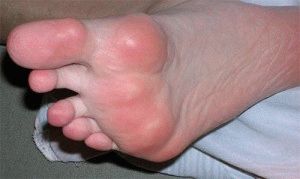
Инфекционный артрит характеризуют симптомы – воспаление, покраснение, болевые ощущения (если надавить на область заражения), температура тела повышается или появляется озноб, характерная боль.
Заболевание быстро развивается, сопровождаясь болевыми ощущениями острой формы, или постепенно, вырастая в хроническую болезнь, сопровождаясь тупой болью, напоминающую зубную. Подвижность сустава нарушается.

Если появились настораживающие симптомы, следует обратиться в диагностический центр. Особенно, если беспокоят острые боли, возникающие в утренние часы. Болевые ощущения в некоторых случаях не связаны с воспалением – они возникают от неудобного расположения тела или резкого движения. Это послужит тревогой к другим заболеваниям, угрожающим здоровью.
Особенности коленного и ревматоидного артрита
Характеристика коленного артрита:
- Для коленного артрита характерно возникновение воспалительного процесса, вплоть до сепсиса. Поражаются места соединения костей – суставные области. От болезни страдает 45% населения мира. Среди детей – 30%.
- В зоне коленного сустава происходит воспаление, распространяющееся на обе части колен. Гонартроз (гонит) возникает после остеоартроза, могут быть другие причины. Диагностику и лечение проводят сразу, так как запуск болезни спровоцирует серьёзные ухудшения здоровья.
Характеристика ревматоидного артрита:
- Ревматоидный артрит – хроническое заболевание, распространяющееся на систему соединительных тканей аутоиммунной природы. При ревматоидном заболевании происходит поражение мелких суставов, постепенно деформирующего их, нарушающего их функциональность. Встречается чаще у людей среднего, пожилого возраста – от 35 лет и выше. Часто говорят о генетической предрасположенности к болезни.
- Лечение ревматоидного артрита проводится с помощью взятия анализов крови и рентгеновского снимка, помогающие установить причины, степень поражения и методики лечения. Диагностика выявляет воспалительные признаки и способность повышения ревматоидного характера. Часто на это уходит год, что позволяет заболеванию прогрессировать.
Чтобы избежать появления причин для развития заболеваний коленного и ревматоидного характера, необходимо следить за возрастными изменениями, питанием, нагрузками. При появлении первых признаков болезни, следует обратиться к медику, который поможет решить проблему. На некоторых стадиях можно только уменьшить симптомы, лечение уже не имеет весомого значения.
Лечение при артритном заболевании
Лечение производится с учётом сведений о причинах появления болезни. Вначале устраняются основные причины – снижается физическая нагрузка, переход на правильно питание, снижается потребление алкоголя.
Лечение предусматривает препараты, которые необходимо принимать в указанное время и в определённой продолжительности.
Медицинское лечение осуществляется с помощью специалистов, понимающих данный вопрос, помогающих определить необходимые физические процедуры терапии и гимнастические упражнения, необходимые для сохранения суставной подвижности и мышечного тонуса.
Методическое лечение включает комплексный подход, и предусматривает регулярное выполнение длительный промежуток времени определённых заданий, указанных медиком. Снять болевые симптомы, воспалительные процессы, возникающие при ревматоидном, псориатическом артрите и других видах, распространённых на области коленного, пальцевых и суставов стоп, главная задача специалиста. Форма, степень и вид заболевания влияет на выбранное врачом лечение. Не ожидайте позитивного исхода событий, если присутствует запущенная форма болезни.

Классическое лечение имеет следующие пункты:
- Назначаются нестероидные препараты, помогающие снять воспаление. Вводятся внутрисуставно, внутривенно или внутримышечно. Может быть предписано лечение мазями;
- Прописываются гормональные препараты, помогающие снять воспаление. Проводятся внутрисуставно;
- Применение антиконвульсантов и миорелаксантом, помогающих снять симптомы спазмирования мышц, проявляющихся при суставных болях;
- Антидепрессанты, как вспомогательные препараты, назначаются по усмотрению врача;
- Проведение инъекций в болевые точки;
- Гастропротекторы и ингибиторы протонной помпы помогут защитить ЖКХ;
- Назначение хондропротекторных средств, повышающих качественно тканевый состав хрящей суставов. Принимаются до полугода и более;
- Лечение при помощи вспомогательных витаминов необходимых групп, аминокислот и микроэлементов;
- Снижение нагрузочного режима на тело, на суставы. Сопровождается ношением ортеза, бандажа и ортопедических стелек;
- Смена режима приёма пищи по рекомендациям врача;
- Проведение мануальной терапии и ЛФК, помогающие восстановить суставную биомеханику и предотвратить застои в суставах, уменьшить связки и мышцы возле суставов;
- Лечение при помощи физиотерапевтических методик: магнитных, ударно-волновых, лазерных и электроимпульсных.
Препараты и методики, применяющиеся при лечении заболевания – коленного, голеностопного, кистевого и других, должны устанавливаться медиком. Должен производиться контроль, помогающий оценить лечение, соблюдение требований. Возможны изменения к установленным процедурам и рекомендациям.

В современной медицине, несмотря на все прогрессивные достижения, остается большое количество заболеваний, имеющих недостаточно изученные причины и сложные многоступенчатые механизмы развития, формирующие разнообразную клиническую картину с поражением тканей и органов, что обуславливает сложности в лечении. Например, системные заболевания соединительной ткани. К этой группе заболеваний относится ревматоидный артрит, отличительной чертой которого является эрозионно-деструктивное поражение суставов, преимущественно мелких. Причина его до сих пор не установлена, в механизме развития основная роль принадлежит атаке иммунитета на собственные ткани организма.
Продолжаются исследования причин и механизмов развития указанной патологии, поиск новых, более эффективных и безопасных методик лечения, особенно комплексного.
Содержание статьи
Ревматоидный артрит суставов: симптомы и лечение
Ревматоидный артрит характеризуется прогрессирующим разрушением суставов, которые на поздних стадиях заболевания приобретают необратимый характер. Типичные признаки патологии:
- наличие эрозивно-деструктивных элементов в области суставных поверхностей;
- разрушение мелких суставов;
- симметричное поражение;
- развитие воспаления в области стоп и кистей;
- деформации, препятствующие нормальному функционированию суставов.
Помимо типичных суставных поражений характерны также и нарушения со стороны других тканей и систем, включающие наличие серозитов (воспалительный процесс в области оболочек сердца, брюшины, плевральной оболочки), формирование воспалительных узелков под кожей, поражение сосудов в виде васкулитов, увеличение лимфоузлов (лимфаденопатии) и периферические поражения нервных окончаний (нейропатии).
Методы лечения ревматоидного артрита определяет врач-ревматолог, специализирующийся на аутоиммунных, воспалительных заболеваний. Он проводит полноценную диагностику: внешний осмотр с анализом всех жалоб и их подробной фиксацией в карте, проведение целого ряда лабораторных анализов и инструментальных исследований (включая данные УЗИ, рентгенографии и иных дополнительных процедур).
Медицинская коррекция базируется на длительных курсах лекарственных препаратов в сочетании с физиотерапией и немедикаментозными методиками, диетической коррекцией и, в некоторых случаях, с оперативным вмешательством. Проводятся курсы противорецидивной терапии и реабилитации, при этом чем раньше будут назначены препараты и рекомендованы методы лекарственного воздействия, тем более благоприятным будет прогноз. В запущенных случаях заболевание грозит стойкой инвалидностью.
Чаще подобная проблема возникает у взрослых, для детей типична своеобразная форма отклонения в виде ЮРА (ювенильной), с особенностями клинической симптоматики, диагностики и терапевтических подходов.

Причины и диагностика патологии
Точные причины заболевания на сегодняшний день не установлены, хотя имеются теории о природе его развития. По мнению большинства исследователей, имеют место наследственная предрасположенность, перенесенные инфекции и действие провоцирующих факторов. Отмечено, что некоторые микроорганизмы (ретровирусы, вирусы герпеса, цитомегаловирус, Эпштейн-Барр, краснухи, а также микоплазмы) способствуют развитию воспалительных процессов в суставах. В результате перенесённой инфекции и неправильной работы иммунитета происходит запуск аутоиммунных реакций — агрессии собственного иммунитета против соединительной ткани суставов и других частей тела, что приводит к разрастанию соединительной ткани и разрушению хрящевых структур и их необратимой деформацией. Процесс приводит к контрактурам — ограничениям в движениях и необратимым деформациям суставов, подвывихам и нарушению их функциональной активности.
В результатах лабораторных исследований обнаруживается увеличение СОЭ, щелочной фосфатазы и специфических показателей системных заболеваний – ревматоидного фактора, сиаловых кислот и серомукоида. При рентгенологическом исследовании появляются специфические симптомы поражения суставов.
Ревматоидный артрит: лечение в домашних условиях или стационарно?
Помещение пациента в стационар, когда возникают подозрения на развитие болезни или при уже установленном диагнозе, показано в следующих случаях:
- при необходимости подтверждения или опровержения диагноза, для уточнения особенностей течения, оценки прогноза в отношении дальнейшей жизни и трудоспособности, решения вопроса с инвалидностью;
- подбор базисной противовоспалительной терапии (БПВТ) препаратами на начальном этапе и затем на протяжении болезни;
- при резком обострении и развитии осложнений;
- когда имеют место тяжелые и системные проявления с вовлечением нервной системы и серозных оболочек;
- при формировании сопутствующих осложнений, признаков септического артрита или других, в том числе связанных с приемом лекарств.
Во всех остальных случаях допускается лечение в домашних условиях при строгом условии постоянного контроля врача с регулярным прохождением обследований.

Как избавиться от ревматоидного артрита: принципы терапии
Основу составляет комплексный подход и сочетание приема лекарств с немедикаментозными методиками, диетой, физионагрузками и реабилитационными мероприятиями. При необходимости к консультированию и разработке схемы терапии привлекается врач-ортопед, невролог, кардиолог, психотерапевт. При незначительной деформации суставов пациентам можно продолжать привычную деятельность с ограничением физических нагрузок и стрессов, при условии профилактики инфекционных заболеваний и отказа от вредных привычек.
Не менее важное условие для уменьшении симптомов, особенно в области нижних конечностей – это контроль за массой тела, что уменьшает нагрузки на пораженные суставные поверхности и кости, снижает риск остеопороза, переломов и деформаций. Правильно подобранная диета с высоким содержанием полиненасыщенных жирных кислот, качественных животных и растительных белков помогает в уменьшении интенсивности воспаления и стимулирует восстановление хрящевых тканей.
Врач подробно рассказывает пациенту как уменьшить проявление болезни за счет изменений физической активности, посредством занятий лечебной физкультурой и применения физиотерапевтических методик. В стадии минимальных проявлений или в период ремиссии показано санаторно-курортное оздоровление.
Стандарт лечения ревматоидного артрита
В последние время наблюдается ощутимый прогресс в понимании основных механизмов формирования, патологию рассматривают как хроническое воспалительное заболевание иммунной природы, при котором наиболее эффективна терапия в начальный период. Сегодня разработан новый стандарт, включающий применение целого ряда препаратов различного действия:
- нестероидные противовоспалительные средства (НПВС);
- гормональные (глюкокортикостероиды, или ГКС);
- биологические;
- синтетические средства для купирования иммунных и воспалительных реакций.
Основа улучшения самочувствия – это базисная противовоспалительная терапия (БПВТ), которую важно начать в первые месяцы развития, причем прием лекарственных средств должен быть регулярным (перорально, инъекционно), с постоянным изменением схемы при малой эффективности. Исчезновение или уменьшение клинических симптомов и признаков воспаления по лабораторным данным свидетельствует о результативности проводимых мер. Применение БПВТ должно осуществляться с учетом возможных побочных эффектов.
Как вылечить ревматоидный артрит
В острой стадии или при обострении хронической патологии необходима медикаментозная коррекция, но как проходит лечение, определяет исключительно лечащий врач. Применяются стероидные средства, препараты фактора некроза опухоли (ФНО), нестероидные противовоспалительные средства (НПВС).
На первом этапе проводят подавление острых процессов, с последующим переходом на поддерживающую терапию в период затухания симптомов и ремиссии. Нестероидные лекарства применяются наиболее активно, обычно это группа неселективных ингибиторов ЦОГ (циклооксигеназа — фермент, ответственный за синтез веществ, способствующих развитию воспаления). Эффект при их приеме развивается быстро, после 3-5 суток приема, но сами лекарства обладают целым рядом побочных эффектов, ограничивающих их длительное применение и выбор для некоторых категорий пациентов. Активно применяют селективные ингибиторы ЦОГ, обладающие меньшим списком побочных эффектов, они относятся к средствам нового поколения, лучше переносятся и более эффективны.
Лечение ревматоидного артрита подразумевает также лекарства группы глюкокортикоидов. Они быстро и сильно подавляют иммунные и воспалительные реакции, влияют на обменные процессы и применимы при неэффективности нестероидных противовоспалительных лекарств. ГКС уменьшают воспаление в области суставов и снижают вероятность поражения внутренних органов, но также имеют внушительный список побочных эффектов и противопоказаний, в связи с чем их употребление строго контролируется и подбирается очень тщательно и индивидуально. При пульс-терапии, в комбинации с цитостатическими средствами применяются только на базе стационара. Домашний неконтролируемый прием этих препаратов запрещен, они могут быть опасными в плане серьезных осложнений.

Препараты нового поколения для лечения ревматоидного артрита
На сегодняшний день для борьбы с данной патологией широко применяются препараты нового ряда – биологическая терапия. Специфические соединения, относящиеся к группе ингибиторов ФНО (факторы некроза опухоли), не позволяют разворачиваться клинической картине иммунного воспаления. Средства относительно недавно применяются, показали хорошие результаты, но значительно влияют на иммунитет, подавляя его на фоне длительного приема. Их назначают в сложных случаях, когда заболевание устойчиво к привычным средствам. Биопрепараты обладают одним существенным недостатком — высокой стоимостью, что ограничивает их широкое применение.
Местная терапия
Практикуется и наружный способ применения медикаментов, с этими целями назначаются лекарства для местного нанесения – гели, мази, кремы, пластыри с противовоспалительными компонентами. Основной эффект заключается в локальном воздействии на ткани сустава и околосуставные поверхности, лекарства используются с целью уменьшения боли и отека. Однако они обладают низкой эффективностью по сравнению с лекарствами, которые принимаются внутрь (таблетки), и рекомендуются только в комплексной терапии.
Часто наружные средства имеют многокомпонентный состав, могут содержать НПВС, гепарин (для улучшения микроциркуляции и проницаемости сосудов), местные анестетики (для уменьшения болезненности сустава).
Как лечиться от ревматоидного артрита при помощи физиотерапии
По мере стихания острого процесса всегда встает вопрос о том, что делать далее, в стадию затухания воспаления и при выходе в ремиссии. На этапе дополнительной коррекции, в том числе и в домашних условиях, показаны физионагрузки. Процедуры способствуют снижению болевых ощущений, устранению скованности по утрам, расширяют физическую активность пациента.
Применяются методики воздействия гальваническими токами и магнитными полями на область пораженных поверхностей, аппликации парафина или озокерита. Не менее эффективны и методики дозированного облучения инфракрасными лучами или ультразвуком определенной частоты.
Магнитотерапия при заболеваниях суставов оказывает наиболее выраженное положительное действие:
- уменьшает боли и отеки в области суставов;
- повышает объем движений;
- устраняет утреннюю скованность;
- позволяет уменьшить лекарственную нагрузку на организм, так как снижает необходимость приема препаратов с обезболивающим эффектом.
Хотя данные методики обладают достаточной активностью, они не могут применяться как единственное средство при решении вопроса как вылечить ревматоидный артрит и без назначения врача. Физиотерапия показана как дополнительная методика на фоне базисного лечения.
Задать вопрос врачу
Общие сведения
Артрит – это состояние, при котором происходит воспалительный процесс в суставах человека. У больных, у которых диагностирован артрит, симптомы проявляются болевыми ощущениями во время движения либо при поднятии тяжестей. Суставы постепенно становятся менее подвижными, они могут менять форму. Иногда при артрите проявляются опухоли, покраснение кожи над суставом, может возникнуть лихорадка.
При резком проявлении болезни у пациента диагностируется острый артрит, при постепенном ее формировании — хронический артрит.
Артрит может быть и самостоятельной болезнью, и возникать как проявление иного заболевания. Согласно данным статистики, артрит наблюдается у каждого сотого человека в мире. Болезнь диагностируется у людей разных возрастных групп, но наиболее часто артрит поражает пожилых людей и женщин в среднем возрасте.
Среди факторов риска заболевания выделяют генетические (пол, наличие наследственных проблем с суставами) и приобретенные (ожирение, курение, склонность к аллергии).
Признаки артрита
Признаками этой болезни чаще всего является ощущение некоторой скованности в суставах, а также возрастание температуры тканей над суставом. Человек ощущает боль в суставе, пораженном артритом, позже появляется припухлость, сустав начинает двигаться менее четко.
Если у больного проявляется ярко выраженный острый артрит, симптомы могут быть более разнообразными. При подобных обстоятельствах у больного наблюдаются приступы лихорадки, постоянное ощущение общего недомогания и слабости, лейкоцитоз. Воспаление проявляется, прежде всего, во внутренней оболочке сустава. Иногда в полости сустава происходит накапливание воспалительного выпота – экссудата. Позже патология разрастается на кости сустава, хрящ, капсулу сустава, распространяется на ткани около суставов — связки, сухожилия.
Виды артрита
По количеству пораженных суставов артрит принято делить на моноартрит (один пораженный сустав), олигоартрит (два или три пораженных сустава), полиартрит (много пораженных суставов).
Для острого артрита характерны достаточно интенсивные болевые ощущения в суставе. Хронический артрит, который развивается постепенно, сопровождается периодически проявляющимися болями, менее сильными, нежели при острой форме болезни.
Согласно видам повреждения суставов различают несколько разновидностей болезни. Травматический артрит проявляется при наличии открытых и закрытых травм суставов и в случае регулярно возникающих легких травм.
Дистрофический артрит проявляется вследствие изменений в обменных процессах, при сильном охлаждении, чрезмерном физическом напряжении, авитаминозе.
Инфекционный артрит проявляется под воздействием определенной инфекции.
Если у больного проявляется артрит, симптомы болезни можно понизить до меньшей интенсивности на протяжении нескольких дней либо более продолжительного времени. Наиболее важно для больных артритом – не допустить активизации воспалительного процесса снова. Следовательно, при этом заболевании требуется постоянный контроль и наблюдение опытного врача.
Лечение артрита

Важно учитывать, что процесс лечения артрита является трудоемким и непростым. Основной задачей при лечении артрита считается сокращение проявлений болезни, возобновление обменных процессов в суставе. Также следует все усилия направить на то, чтобы по максимуму сохранить функции суставов, пораженных артритом.
Выделяется также ряд факторов, негативно влияющих на процесс выздоровления. Их следует упреждать в процессе лечения. Так, важно проводить эффективное лечение той болезни, которая стала первопричиной артрита, либо следует устранить причину, по которой проявился артрит.
Сегодня применяются некоторые виды лечения артрита, которые подбираются в зависимости от вида и особенностей болезни. Терапия артрита может быть комплексной, длительной, систематичной.
При этом лечение данного заболевания в обязательном порядке включает в себя методы, направленные на то, чтобы восстановить процессы в хрящевой ткани, а также методы комплексного воздействия на организм больного.
При лечении болезни применяются как фармакологические и нефармакологические методы, так и хирургические способы. При применении фармакологического способа лечения артрита больному назначается проведение местной терапии с использованием нестероидных мазей либо кремов с противовоспалительным действием. Также внутрисуставно или периартикулярно вводятся глюкокортикостераидные препараты. Если боль в суставах не слишком сильная, то возможно периодическое использование обычных анальгетиков (например, парацетамола). Большое значение в процессе лечения артрита с помощью фармакологических средств имеют препараты, которые не только обезболивают, но и замедляют либо подвергают обратному развитию патологические процессы в суставах. Данные средства, которые называются хондропротекторами, останавливают производство фермента, который разрушает хрящ, и параллельно улучшают синтез главного вещества хряща. Такие лекарства значительно уменьшают боль и практически не вызывают побочных эффектов.
В качестве нефармакологических способов лечения применяется использование специальной ортопедической обуви, наколенников, супинаторов, трость во время ходьбы. Больному рекомендуется максимально уменьшить нагрузку на суставы, при необходимости сбросить лишний вес, заниматься лечебной физкультурой и пройти курс индивидуально подобранного физиотерапевтического лечения. Ни в коем случае не следует выполнять упражнения, которые включают приседания, а также упражнения на согнутых коленях. Последнее особенно важно для тех, у кого диагностирован артрит коленного сустава. Идеальным видом спорта для больных артритом является плавание.
Важным шагом при лечении артрита является и борьба с вредными привычками. Так, больному артритом следует бросить курить, не злоупотреблять кофе.
В качестве хирургического лечении применяется метод эндопротезирования суставов. Подобное лечение целесообразно исключительно при тяжелых формах болезни.
Если у человека уже развился артрит, ему следует очень грамотно подходить к выбору упражнений для занятий спортом. Не нужно стоять слишком долгий период времени. Особое внимание необходимо уделять и подбору продуктов для каждодневного рациона. Животные жиры, мучное, острое следует исключить. При этом необычайно полезной едой при артрите является зерновая клетчатка.
По данным Национального центра медицинской статистики США, около 26% населения земного шара страдают от хронических болей, больше половины из них больны одной из форм артрита или сопутствующих заболеваний. В таком состоянии пациент часто задается вопросом: есть ли что-то, кроме таблеток, что поможет мне справиться с болезненными ощущениями?
Дело в том, что при приеме лекарств – как по назначению врача, так и без рецепта – существует риск проявления побочных эффектов. Вот почему многие люди стараются прибегать к альтернативным методам снятия боли. В данном случае существует широкий спектр вспомогательных средств – от электростимуляции и медитации до кремов локального применения и специальной ортопедической обуви.
Ведущие эксперты в этой области рекомендуют 15 самых действенных методов лечения.
Средства для локального нанесения
Что это? Это лекарственные препараты, которые снабжают организм блокаторами натриевых каналов через кожу. Самые яркие примеры – лидокаин и прилокаин. Чаще всего применяются в форме мазей, хотя в последнее время становятся востребованными и другие формы выпуска: гели, капли, спреи и пластыри.
Для каких видов боли? Блокаторы натриевых каналов лучше всего справляются с нервными расстройствами, вроде диабетической нейропатии или невропатической боли. НПВП местного действия снимают боль и воспаление, характерные для артрита.
Побочные эффекты. Несмотря на то, что наука еще не нашла этому никаких подтверждений, врачи считают, что препараты для локального нанесения менее опасны для сердечно-сосудистой и желудочно-кишечной системы, нежели НПВП для орального применения, поскольку они воздействуют лишь на небольшой участок тела и не проходят через весь организм. Лишь 10-15% пациентов отмечают появление побочных эффектов, которые чаще всего имеют дерматологический характер, например, сыпи, зуда или раздражения.
Чрескожная электронейростимуляция (ЧЭНС)
Что это? ЧЭНС представляет собой воздействие на болезненные места с помощью электрического заряда через электроды, расположенные на коже.
Побочные эффекты. Данный метод не подходит тем, кто пользуется электрокардиостимулятором, а также больным с инфекциями или открытыми ранами.
Правильная обувь
Что это? Все знают, что такое обувь и как много ее разновидностей представлено на современном рынке. Однако согласно данным исследования, проведенного в 2010 году, объектом которого были 30 пациентов с остеоартрит ом, плоские мягкие туфли, такие как резиновые шлепанцы и теннисные кроссовки (в частности, Puma H-Street, задействованные в эксперименте) снижают нагрузку на коленные суставы на 11-15%, в сравнении с обувью на твердой подошве и низком каблуке.
Для каких видов боли? Мягкая обувь лучше всего помогает при боли в колене и тазобедренном суставе.
Стероидные инъекции
Что это? Стероиды, или кортикостероиды, такие как кортизон, гидрокортизон и преднизон, — это синтетические аналоги кортизола, гормона, который снимает воспаление.a
Побочные эффекты. По словам Аллена Бойда, инъекции стероидных препаратов можно делать 2-3 раза в год. Более частые процедуры могут негативно отразиться на структуре связок и сухожилий, что может привести к их разрыву. Кроме того, необходимо помнить о том, что любой укол несет в себе определенный риск заражения.
Инъекции гиалуроновой кислоты
Что это? Гиалуроновая кислота – это вязкая эластичная субстанция, которая входит в состав внутрисуставной синовиальной жидкости.
Для каких видов боли? Такая терапия применима лишь при повреждении хряща в коленном суставе, кроме случаев ювенильного ревматоидного артрита.
Побочные эффекты. Существует незначительная возможность аллергической реакции или инфекционного заражения.
Физиотерапия
Что это? Это методика использования физических упражнений, направленных на улучшение осанки, двигательных функций, укрепление и проработку мышц и снятие боли. Более того, они заряжают больного энергией и поднимают настроение.
Для каких видов боли? Данная методика эффективна для всех видов артрита, включая остеоартрит, ревматоидный артрит и болезнь Бехтерева.
Побочные эффекты. Опасно недооценивать последствия перенапряжения. Нельзя заниматься, превозмогая боль. Некоторые виды упражнений, такие как бег или прыжки, могут ухудшить состояние суставов и привести к серьезным повреждениям. Обязательно обсудите со своим врачом или физиотерапевтом, можно ли вам их выполнять. Быть может, лично вам подойдут занятия с меньшей нагрузкой на опорно-двигательный аппарат, например, плавание, водная аэробика или езда на велосипеде.
Терапия теплом или холодом
Что это? Холодовая терапия в домашних условиях заключается в прикладывании завернутых в полотенце пакетов со льдом или замороженными продуктами к очагу боли. Тепловое лечение – это применение разогревающих пластырей, грелок, теплых компрессов, горячего воска, а также принятие горячих ванн.
Для каких видов боли? Тепло лучше подходит для борьбы с болью при остеоартрите. Вот почему Джириш Падманабхан советует прикладывать разогревающие средства 2-3 раза в день и держать их на беспокоящей области в течение 15 минут. Ванночки из подогретого парафина будут особенно полезны пациентам с ревматоидным артритом, в частности, тем, кто имеет проблемы с суставами на руках. Однако к ним не стоит прибегать во время обострения заболевания. Холод отлично помогает справиться с воспалением, вызванным травмами, такими как вывихи, растяжения связок, мышц и сухожилий. Прикладывайте выбранное средство 2-4 раза в день на 15 минут до уменьшения болевых симптомов и опухоли.
Побочные эффекты. Тепло может усугубить серьезную травму – вывих или растяжение мышцы – и усилить опухоль и воспаление. Несоблюдение рекомендуемых временных периодов прикладывания может повлечь ожоги – как от холодных, так и от теплых компрессов. Вот почему их никогда нельзя прикладывать к открытым участкам кожи.
Уколы в триггерные точки
Что это? Терапевт делает инъекцию анестетика, вроде лидокаина, или анестетика и кортикостероида напрямую в мышцу.
Для каких видов боли? Такой способ избавит от любой боли, возникающей в мышцах из-за артрита, кроме фибромиалгии.
Побочные эффекты. Подобные уколы нельзя делать больше 3-4 раз в год. Это чревато появлением рубцовой ткани, которая лишает мышцы способности сокращаться, таким образом, провоцируя дальнейшее усиление боли.
Медитация
Что это? Это практика совершенной сосредоточенности и полного погружения в себя. Таня Эдвардс, заведующая Центром интегральной медицины Института здоровья при клинике Кливленда, говорит, что медитация – это комплекс психо-физических расслабляющих приемов, таких, как дыхательные упражнения, психологические тренинги, интенсивная релаксация, который призван уменьшить проявления боли.
Для каких видов боли? Такой прием полезен при любых видах боли. Многочисленные исследования доказали, что регулярные тренировки по медитации снижают отклик мозга на болевые импульсы.
Побочные эффекты. Нет.
Проводниковая анестезия (блокада)
Что это? Врач вводит местный анестетик, либо смесь местного анестетика со стероидом, в нервный канал. Такая процедура не только блокирует болевой сигнал, но и помогает доктору установить точное место, откуда он поступает.
Для каких видов боли? Чаще всего блокаду назначают при боли в спине, которая отдается в руке или ноге.
Побочные эффекты. Возможны инфекции и кровотечение. В редких случаях врач может ошибиться и уколоть другой нерв, что повлечет за собой затруднения в движениях или потерю чувствительности в прилежащих к нему областях.
Акупунктура
Что это? Акупунктура – это давний вид китайской медицины, которая предполагает введение тонких игл вдоль линий меридианов, расположенных на теле человека, для высвобождения скрытой энергии ци.
Для каких видов боли? Приемлема для любых видов артрита.
Побочные эффекты. Если вы принимаете антикоагулянты, опасайтесь возможного кровотечения. Если же вы проходите курс химиотерапии, вы подвержены повышенному риску инфекционного заражения.
Стимуляция периферических нервов
Что это? Врач вводит под кожу электрод вдоль болезненного периферического нерва (к ним относятся все нервы вне мозга и позвоночника). Затем по нему передается электрический сигнал. Если лечение показывает положительный эффект в течение нескольких недель, прибор оставляют с пациентом на все дальнейшее время.
Принцип действия. Принцип этого метода лечения похож на основы электромиостимуляции. Электроразряд возбуждает крупные нейроволокна, которые переносят сообщение к позвоночнику быстрее, чем более мелкие, отвечающие за болевые ощущения.
Для каких видов боли? Обычно такой терапевтический метод используется для лечения нервных расстройств. С равным успехом его можно применять для борьбы с болью в нижней части спины, вызванной остеохондрозом.
Побочные эффекты. Существует ничтожно малая вероятность инфицирования или дальнейшего разрушения нерва.
Что это? После обязательного обследования врач присоединяет к сосудам пациента крохотный дозатор, который с установленной периодичностью снабжает его необходимым количеством болеутоляющего (морфия или баклофена) через катетер, введенный в пространство рядом с позвоночником.
Для каких видов боли? Все чаще его стали назначать для устранения люмбаго, в том числе и при остеоартрите.
Побочные эффекты. Как и при любом другом хирургическом вмешательстве, здесь существует опасность заражения и кровотечения. Крайне редко может забиться катетер. Батарейка подлежит замене раз в 5-7 лет. Были зафиксированы случаи хондролиза, при котором хрящ разрушается до основания.
Денервация фасеточных суставов
Что это? Врач использует радиочастотную тепловую энергию, чтобы разрушить болезненные нервы, которые передают сигнал от фасеточных суставов – дугоотростчатых сочленений, соединяющих позвонки в заднем сегменте.
Для каких видов боли? Подобная терапия наиболее полезна пациентам с остеохондрозом фасеточных суставов. Ее также применяют при различных видах артрита, которые сопровождаются болью в спине.
Побочные эффекты. В редких случаях возможна потеря речи, инфекционные заболевания, кровотечение или временное обострение боли. Иногда положительного эффекта вовсе не наблюдается.
Глубокая стимуляция мозга
Что это? Это инвазивный способ лечения, который применяют лишь тогда, когда все остальное не помогает. Нейрохирург вживляет электрод в таламус — область мозга, воспринимающую боль. Он остается под кожей, а наружный конец выводится через шею и подключается к импульсному генератору, который имплантируется в подключичную область.
Принцип действия. Электромагнитные волны останавливают болевой сигнал, который таламус посылает в кору головного мозга.
Для каких видов боли? Этот метод применяется для устранения хронической боли в нижней части спины и ногах, невралгии и центральной постинсультной боли. Некоторые врачи назначают его и при артрите, но в этом случае необходимо помнить, что такая стимуляция всего лишь устраняет боль, но не лечит заболевание.
Побочные эффекты. По словам Дэвида Мэйна, данная процедура и ее последствия еще мало изучены. Это самое активное вмешательство в нервную систему из всех возможных вариантов лечения. При этом существует опасность повреждения головного мозга. Ввиду всех этих фактов, врачи прибегают к ее помощи крайне редко и лишь тогда, когда все возможные способы обезболивания показали свою неэффективность.
Читайте также:


