Возникновение нервного импульса зрительного
Возникновение нервного импульса связано с состоянием мембраны нейрона. Биологические мембраны, будучи липидно-белковым комплексом, непроницаемы для заряженных ионов. Перемещение ионов через мембрану осуществляется с помощью специальных транспортных систем: натриевого насоса, работающего с затратой энергии (Na + , К + -АТФ-аза) и ионпроводящих каналов – натриевых и калиевых.
В состоянии физиологического покоя по разные стороны мембраны имеет место разность концентраций ионов, главным образом Na + и К + . Концентрация ионов К + выше в клетке, ионов Na + – в межклеточной жидкости. Это влияет и на распределение других ионов. Разность концентраций ионов поддерживается с помощью натриевого насоса, перекачивающего ионы против градиента концентрации (в противном случае диффузия ионов по градиенту концентрации привела бы к выравниванию концентраций ионов по обе стороны мембраны и гибели клетки) Таким образом, внутри аксона образуется избыток (–) зарядов, снаружи – (+) зарядов, то есть возникает разность электрических потенциалов – потенциал покоя (ПП). Его значение составляет – 60-70 мВ. ПП одинаков по всей длине нервного волокна (рис. 4).
Раздражение нервного волокна приводит сначала к открытию Na + - и К + - каналов. Раньше открываются Na + -каналы, и в клетку устремляется поток ионов натрия. Это изменяет трансмембранный потенциал: сначала он становится равным 0 (деполяризация мембраны), затем происходит перезарядка мембраны, внутренняя сторона мембраны приобретает (+) заряд, наружная (-). Разность потенциалов при этом достигает 40 мВ. Эта величина и есть потенциал действия (ПД)
Натриевые каналы закрываются, открываются калиевые, начинается выход калия из клетки, потенциал изменяется от – 40 мВ до – 70 мВ, то есть идет реполяризация мембраны. После закрытия ионных каналов ионный насос восстанавливает исходное распределение ионов по сторонам мембраны.
Механизмы памяти.
Концепции биохимического кодирования индивидуального опыта в памяти опираются на две группы фактов:
· возможность передачи приобретенной информации необученному мозгу с помощью этих факторов.
Первые гипотезы, связывающие запечатление информации с биохимическими изменениями в нервной ткани родились на основе широко известных в 60-е гг. опытов Г. Хидена, когда было показано, что образование следов памяти сопровождается изменениями свойств РНК и белка в нейронах.
Выяснилось, что раздражение нервной клетки увеличивает в ней содержание РНК и оставляет длительные биохимические следы, сообщающие клетке способность резонировать в ответ на повторные действия одних и тех же раздражителей.
Таким образом, было установлено, что РНК играет важную роль в механизмах формирования и сохранения следов памяти.
Однако в более поздних работах было показано, что в консолидации энграмм памяти ведущую роль играет ДНК, которая может служить хранилищем не только генетической, но и приобретенной информации, а РНК обеспечивает передачу специфического информационного кода.
В настоящее время идея существования биохимических факторов, способных к сохранению и переносу информации, большинством исследователей воспринимается критически. Считается, что гипотеза молекулярного кодирования индивидуального опыта не имеет прямых фактических доказательств.
Медиаторам - химическим посредникам в синаптической передаче информации - придается большое значение в обеспечении механизмов долговременной памяти. Основные медиаторные системы головного мозга принимают самое непосредственное участие в обучении и формировании энграмм памяти. Так, экспериментально установлено, что уменьшение количества норадреналина замедляет обучение, вызывает амнезию и нарушает извлечение следов из памяти.
Р.И. Кругликов (1986) разработал концепцию, в соответствии с которой в основе долговременной памяти лежат сложные структурно-химические преобразования на системном и клеточном уровнях головного мозга. Показано, что под влиянием обучения увеличивается количество холинорецепторов, то есть рецепторов, расположенных на теле нейрона и отвечающих за обнаружение медиатора ацетилхолина. В процессе образования условного рефлекса повышается чувствительность соответствующих нейронов к ацетилхолину, что облегчает обучение, ускоряет запоминание и способствует более быстрому извлечению следа из памяти. В то же время вещества, препятствующие действию ацетилхолина, нарушают обучение и воспроизведение, вызывая амнезию (потерю памяти).
Биохимические методы, которые позволяют проникнуть в последовательность процессов, происходящих в синаптических мембранах с последующим синтезом новых белков, привлекают многих исследователей памяти. На этом пути ожидаются новые яркие открытия. Предполагается, например, что для различных видов памяти в ближайшем будущем будут выявлены различия в биохимических процессах.
Тем не менее следует подчеркнуть, что интенсивные биохимические исследования привели к явной переоценке и автономизации клеточно-молекулярного уровня изучения механизмов памяти. Как указывает С. Роуз, эксперименты, проводимые только на клеточном уровне, слишком ограничены и, по-видимому, не способны ответить на вопрос, как мозг человека запоминает, например, сложные симфонические партитуры или извлекает из памяти данные, необходимые для разгадывания простого кроссворда.
Для более полного знания специфики функционирования процессов памяти необходим переход на уровень сложных мозговых систем, где многие нейроны соединены между собой морфологическими и функциональными связями. При этом психофизиологические исследования на здоровых людях позволяют изучать процессы переработки и хранения информации, а изучение больных с различного рода амнезиями, возникающими после повреждения мозга, позволяет глубже проникать в тайны памяти.
Березов стр. 641-642
Дата добавления: 2019-07-15 ; просмотров: 728 ;
Один из важнейших элементов зрительного аппарата – оптический нерв. Он отличается сложным строением и играет центральную роль при передаче импульсов в головной мозг. Зрительный нерв, как и любой орган, подвержен разнообразным заболеваниям. Даже при незначительных его повреждениях, острота зрения начинает стремительно падать. Без своевременной терапии элемент атрофируется и человек слепнет. Патология носит необратимый характер, поскольку нервные клетки практически не восстанавливаются.
Что такое зрительный нерв?

Это сплетение тончайших нервных волокон, по которым проходят первичные оптические импульсы, прочитанные клетками сетчатой оболочки, и поступают в головной мозг. Их структура отличается от остальных волокон. По внешнему виду напоминает мозговое вещество.
Строение
Анатомия зрительного нерва сложна и занимает большое пространство. Средняя длина элемента составляет от сорока до пятидесяти миллиметров. Основная часть нерва располагается внутри глазницы. Она находится в костном образовании, там же где и сам орган зрения. Со всех сторон волокна окружены парабульбарной клетчаткой (жировой материей).
В оптическом нерве выделяют четыре основных участка:
- внутриглазной;
- канальцевый;
- черепной;
- глазничный.

ДЗН является началом оптического нерва. Диск сформирован отростками клеток сетчатой оболочки. Окончание нерва хиазм. Это своеобразный перекресток, находящийся над гипофизом внутри черепной коробки.
ДЗН не имеет практически никакой защиты. У нерва появляются оболочки только при прохождении через склеру, т. е. на выходе из глазного яблока.
| Кровоснабжение диска осуществляется за счет небольших отростков от цилиарных артерий и носит сегментарный характер. По этой причине при сбое в данном процессе диагностируется резкая и порой безвозвратная потеря оптической функции. |
ДЗН не защищен оболочками, они формируются только во внутриглазной области, на участке выхода из органа зрения в орбиту. Оболочки представлены следующими образованиями материй:
- мягкая мозговая;
- сосудистая (паутинная);
- твердая мозговая.
Все оболочки послойно обволакивают оптический нерв до его выхода из глазницы в черепную коробку. В дальнейшем элемент и хиазму покрывает лишь мягкая оболочка. Внутри черепа они располагаются в специальной цистерне, сформированной сосудами.
Внутриглазная часть черепа оснащена большим количеством сосудов. Однако они отличаются небольшим размером, преимущественно это капилляры. Из-за этого естественное кровоснабжение остается в норме только при условии хорошей гемодинамики всего организма.

Функции
На элемент возложено не слишком много задач, но все они имеют огромное значение в жизнедеятельности человека. Основные функции зрительного нерва:
- Передача сведений от сетчатой оболочке к коре головного мозга с помощью разнообразных промежуточных структур.
- Молниеносное реагирование на сторонние раздражители (громкий шум, яркий свет и т. д.). В результате в организме рефлекторно срабатывает защитная реакция (прыжок, отдергивание руки).
- Обратная отправка импульсов от корковых структур головного мозга к сетчатой оболочке.
Зрительный путь, или схема движения зрительного импульса

Анатомия передачи импульса чрезвычайно сложна. Оптический путь состоит из двух участков:
Нормальная офтальмологическая картина диска зрительного нерва
При проведении медицинского осмотра врач на сетчатой оболочке видит следующее:
- Диск зрительного нерва имеет нежно-розовый цвет. У пациентов преклонного возраста и тех, кто страдает от глаукомы отмечается побледнение элемента.
- При отсутствии отклонений на диске нет никаких вкраплений. С возрастом могут формироваться желтовато-серые друзы (отложения холестериновых солей).
- ДЗН имеет четкий контур. Размытость границ свидетельствует о повышении внутричерепного давления и развитии иных отклонений.
| В норме диск обладает ровной и плоской поверхностью, без каких-либо бугров или ямок. Разнообразные выемки появляются при тяжелой форме близорукости, на поздних стадиях глаукомы и т. д. Отечность диска диагностируется при застойных аномалиях в головном мозге и ретробульбарной клетчатке. |
- У молодых пациентов без отклонений сетчатая оболочка имеет насыщено – красный оттенок и плотно прилегает по всей поверхности к хориоидее.
- В норме вдоль сосудистой сетки отсутствуют полоски белоснежного или желтого цвета.
Симптомы поражения
Повреждения зрительного нерва обычно сопровождаются основными признаками:
- Стремительное и безболезненное снижение остроты глаз.
- Выпадение оптических полей (от небольших участков до существенных скотом).
- Формирование метаморфопсий. Искаженное восприятие объектов, проблемы с различимостью оттенков и размеров.
Болезни и патологические изменения

Все аномалии зрительного нерва делятся на несколько типов в зависимости от причины их появления:
- Сосудистые. К ним относятся передняя и задняя ишемическая нейрооптикопатия.
- Травматические. Отличаются по месту расположения, но чаще всего повреждение нерва происходит в канальцевой и краниальной областях. При переломе костей черепа, особенно лицевой части, нередко появляется травма отростка клиновидной кости, через которую проходит нерв. При сильных кровоизлияниях в мозг порой диагностируется сдавливание участка хиазмы.
- Воспалительные аномалии. К ним относят бульбарный и ретробульбарный неврит, папиллит. Основная симптоматика абсцесса оптического нерва часто идентична с иными признаками повреждения тракта: резкое падение остроты зрения, появление тумана перед глазами. При своевременном лечении ретробульбарного неврита высок шанс полностью восстановить оптическую функцию.
- Не воспалительные патологии. Чаще всего окулисты на практике сталкиваются с отеками разного происхождения и атрофией зрительного нерва.
- Онкологические недуги. Самая распространенная форма – доброкачественные глиомы у малышей. Обычно подобная аномалия проявляется до десяти лет. Злокачественные новообразования – это редкое явление, имеющее метастатическое происхождение.
- Врожденные патологии: увеличенный размер диска, колобома и т. д.

Под термином скрывается воспалительный процесс, возбудителем которого выступают вирусы или микробы. Чаще всего абсцесс распространяется на зрительный нерв из другого органа: околоносовых пазух, головного мозга и т. д. Иногда подобным осложнением сопровождается грипп, перенесенный в тяжелой форме.
Аномалии нервной системы, способные привести к развитию неврита:
- энцефалит;
- воспаление сосудистой оболочки;
- абсцесс головного мозга;
- менингит.
Также спровоцировать неврит могут отиты, кариес, вирусные и бактериальные инфекции. Патологию делят на два типа:
- Папиллярная. Воспаление располагается в районе зрительного диска.
- Ретробульбарная. Абсцесс сосредотачивается на участке между ДЗН и перекрестком оптических трактов.
Основная симптоматика заболевания:
- Снижение остроты зрения, вплоть до слепоты.
- Сужение оптических полей или их частичное выпадение.
- Проблемы с восприятием цветов.
- Возникновение пятен и тумана перед глазами.
- Сильная головная боль.
- При движении органом зрения появляются неприятные ощущения, вызывающие дискомфорт.
| Диагностика включает в себя энцефалограмму, магнитно-резонансную томографию и офтальмоскопию. Если неврит вызван бактериями, то назначают курс антибиотиков. Для блокировки воспалительного процесса прописывают глюкокортикоиды. |
Если одновременно у пациента диагностируют глаукому или высокое внутриглазное давление, то дополнительно назначают мочегонные средства.
Терапия неврита проводится в стационаре. Самостоятельно лечить недуг нельзя ни в коем случае!
Данное заболевание сопровождается постепенным отмиранием клеток нервных волокон. Подобный патологический процесс наблюдается при застойных воспалениях в зрительном нерве. Недуг носит врожденный или приобретённый характер.
Причины развития атрофии:
- энцефалит;
- черепно-мозговая травма;
- отравление организма;
- патологии нервной системы;
- формирование новообразований;
- проблемы с кровоснабжением;
- абсцесс головного мозга.

Атрофия диагностируется при болезнях сетчатой оболочки, авитаминозе, увеитах. Основное проявление недуга – падение остроты зрения и сужение оптических полей. Также пациенты отмечают следующие симптомы:
- неправильное восприятие цветов;
- потеря сумеречного зрения;
- увеличение диаметра зрачка при пониженной реакции на свет;
- невозможность сфокусировать взгляд.
Для постановки диагноза в первую очередь проводят анализ состояния глазного дна. При развитии атрофии диск теряет четкие границы. Меняется его оттенок, ДЗН становится бледным. В некоторых случаях дополнительно назначают МРТ или компьютерную томографию. Это помогает выявить поврежденные участки. В обязательном порядке проводят периметрию, чтобы понять какие области зрительного пути пострадали.
| Терапия направлена на борьбу с причиной, спровоцировавшей развитие недуга. Далее требуется блокировать процесс атрофии. При частичном отмирании клеток лечение направлено на реабилитацию волокон, которые разрушены не до конца. |
Для этого используют следующие методы:
- Медикаментозная терапия. Назначаются средства для расширения сосудов и нормализации кровообращения, витамины.
- Физиотерапия: лазерная и электромагнитная стимуляции.
- Хирургическое лечение: имплантация к диску электродов или вазореконструкция.
Под данным диагнозом скрывается нарушение процесса кровообращения. Заболевание чаще всего диагностируют у мужчин старше шестидесяти лет, страдающих от атеросклероза или гипертонии.
Клиническая картина недуга выглядит следующим образом:
- формирование скотом;
- падение остроты зрения на одном глазу;
- отечность диска.
Терапия направлена на вывод излишек жидкости, для этого назначают диуретики. Также используются кортикостероиды и препараты для расширения сосудов. Важно своевременно начать лечение, чтобы исключить развитие атрофии.

В норме она исчезает на четвертой или пятой неделе беременности. Аномальное развитие может быть вызвано наследственностью или перенесенной инфекцией в процессе вынашивания ребёнка. Поражение обнаруживают при проведении офтальмоскопии. По внешнему виду оно напоминает углубление круглой формы и серебристого цвета, которое по размеру превышает сам диск.
- близорукостью;
- косоглазием;
- миопическим астигматизмом.
| У малышей недуг развивается на фоне синдромов Дауна, Варбурга, эпидермального невуса. При отсутствии терапии сначала происходит отек макулы, затем ее разрыв. В результате наблюдается отслоение сетчатой оболочки. |
При образовании субретинальной неоваскулярной мембраны назначают лазерную коагуляцию. При отслоении макулы проводят операцию. Чаще всего используют витрэктомию и коагуляцию лазером. Врожденная патология требует комплексного лечения, поскольку часто сопровождается рядом иных аномалий глаз.
Уменьшение ДЗН в диаметре может носить односторонний или двусторонний характер. Сужение размера происходит в диапазоне от тридцати до пятидесяти процентов. При этом острота зрения варьируется от одной диоптрий до полной потери световосприятия. Может наблюдаться выпадение оптических полей, проблемы с боковым или центральным обзором.
Заболевание не прогрессирует. Самая тяжелая форма недуга – аплазия (отсутствие волокон зрительного нерва). Аномалия редко протекает обособленно, чаще всего ее сопровождает ряд дополнительных патологий глаз. Основные причины развития:
- интоксикация хинином в процессе вынашивания ребенка;
- прием определенной группы медикаментов (например, стероидов);
- хронические патологии, связанные с нарушением метаболизма (сахарный диабет);
- злоупотребление матери спиртными напитками и запрещенными препаратами;
- игнорирование мер профилактики патологий развития плода в первом триместре беременности.

- падение остроты зрения до одной диоптрии и ниже;
- косоглазие;
- проблемы с восприятием цветом;
- потеря сумеречного зрения;
- выпадение оптических полей;
- аниридия.
При проведении офтальмоскопии видно, что диск уменьшен и имеет иной оттенок (серый вместо розового), а сосуды извилисты. Для постановки правильного диагноза назначают магнитно-резонансную томографию и КТ. Иногда требуются дополнительные процедуры и дифференциальная диагностика.
Терапия имеет смысл только в младенчестве. Используют следующие методики:
- лазерная плеопластика;
- окклюзия здорового глаза;
- устранение воздействия депривации на несформированный до конца зрительный аппарат. Важно не допустить развития амблиопии;
- ранняя коррекция контактной аметропии.
Методы исследования

При нейроофтальмологических патологиях диагностика включает в себя как общие процедуры, так и специализированные.
В первую категорию входят:
- Визометрия. Проверка остроты зрения с помощью офтальмологических таблиц.
- Периметрия. Анализ оптических полей, позволяет доктору обнаружить очаг поражения.
- Офтальмоскопия. При повреждении начального участка нерва появляется бледность и отечность диска, формирование на нем выемок.
К специализированным методам обследования относят:
- Магнитно-резонансная томография. Оптимальный вариант диагностики при травмах, воспалительных патологиях и при появлении новообразований.
- Флуоресцентная ангиография сосудов. Широко используется во многих странах. Процедура позволяет рассмотреть в какой области прекращено кровообращение, установить расположение тромба и дать прогнозы на восстановление оптической функции.
- Хайдельбергская ретинальная томография. Диагностика, которая в мельчайших деталях отражает изменения в диске зрительного нерва. Методика дает полноценную картину состояния пациента при глаукоме, сахарном диабете.
- Ультразвуковое обследование орбиты. Назначается при травмах внутриглазного и глазничного участков.
Лечение

Поскольку к повреждению оптического нерва приводят многие факторы, терапия назначается только после постановки окончательного диагноза. В большинстве случаев борьба с недугом ведется в стационаре.
Ишемическая нейропатия – очень опасная патология, требующая экстренной помощи. Терапию необходимо начать в первые двадцать четыре часа от начала приступа. При затягивании с лечением повышается риск сильного и безвозвратного падения остроты зрения. Лечение недуга включает прием кортикостероидов, мочегонных препаратов, ангиопротекторов.
Травматические аномалии оптического нерва могут привести к серьезным проблемам со зрением. В первую очередь требуется устранить давление на хиазму. Для этого применяют форсированный диурез, проводят трепанацию черепной коробки. Прогнозы при таких повреждениях неоднозначны. Порой зрение удается сохранить полностью, а иногда пациент слепнет.
| Ретробульбарный и бульбарный невриты в большинстве случаев сигнализируют о развитии рассеянного склероза. Вторая наиболее распространенная причина появления патологий – инфекции (грипп, краснуха, корь). Терапия направлена на устранение отечности и воспаления нерва. Используются кортикостероиды, антибактериальные и противовирусные средства. |
Доброкачественные опухоли в 90% случаев диагностируют у детей. Глиома располагается внутри зрительного канала и склонна к разрастанию. Терапии недуг не поддается, и малыш может ослепнуть.
Основная симптоматика патологии:
- На поврежденной стороне очень быстро падает острота зрения, вплоть до полной его потери.
- Развивается экзофтальм. Пучеглазие затрагивает то око, нерв которого затронут новообразованием.
Чаще всего глиома повреждает именно волокна оптического нерва, в редких случаях оптико-хиазмальный участок. Опухоль на последнем трудно поддается диагностике на ранней стадии и может привести к распространению на второй глаз.
Заключение
При обнаружении проблем со зрением у себя или родных, особенно младенческого и старческого возраста, в кратчайшие сроки обратитесь к окулисту. Только доктор сможет поставить правильный диагноз и подобрать оптимальный курс терапии. Затягивание с визитом в клинику, особенно при повреждениях зрительного нерва, грозит слепотой. Вылечить подобную патологию уже невозможно.
Из видеоролика вы получите дополнительные сведения о строении зрительного нерва.
Нервная система человека выступает своеобразным координатором в нашем организме. Она передаёт команды от мозга мускулатуре, органам, тканям и обрабатывает сигналы, идущие от них. В качестве своеобразного носителя данных используется нервный импульс. Что он собой представляет? С какой скоростью работает? На эти, а также на ряд других вопросов можно будет найти ответ в этой статье.
Чем является нервный импульс?
Исследование строения и работы
Впервые прохождение нервного импульса было продемонстрировано немецкими учеными Э. Герингом и Г. Гельмгольцем на примере лягушки. Тогда же и было установлено, что биоэлектрический сигнал распространяется с указанной ранее скоростью. Вообще, такое является возможным благодаря особенному построению нервных волокон. В некотором роде они напоминают электрический кабель. Так, если проводить параллели с ним, то проводниками являются аксоны, а изоляторами – их миелиновые оболочки (они являют собой мембрану шванновской клетки, которая намотана в несколько слоев). Причем скорость нервного импульса зависит в первую очередь от диаметра волокон. Вторым по важности считается качество электрической изоляции. Кстати, в качестве материала организмом используется липопротеид миелин, который обладает свойствами диэлектрика. При прочих равных условиях, чем больше будет его слой, тем быстрее будут проходить нервные импульсы. Даже на данный момент нельзя сказать, что эта система полноценно исследована. Многое, что относится к нервам и импульсам, ещё остаётся загадкой и предметом исследования.
Особенности строения и функционирования
Где они создаются?
Типы клеток
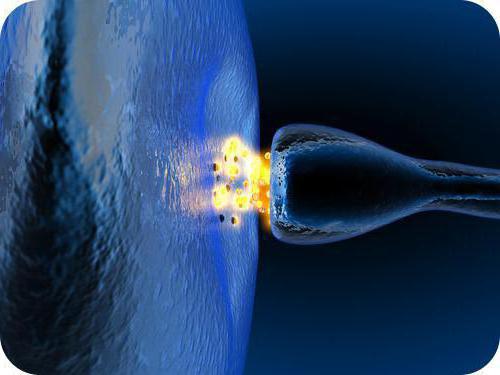
- Рецепторные (чувствительные). Ими кодируются и превращаются в нервные импульсы все температурные, химические, звуковые, механические и световые раздражители.
- Вставочные (также называются кондукторными или замыкательными). Они служат для того, чтобы перерабатывать и переключать импульсы. Наибольшее их число находится в головном и спинном мозге человека.
- Эффекторные (двигательные). Они получают команды от центральной нервной системы на то, чтобы были совершены определённые действия (при ярком солнце закрыть рукой глаза и так далее).
Каждый нейрон имеет тело клетки и отросток. Путь нервного импульса по телу начинается именно с последнего. Отростки бывают двух типов:
- Дендриты. На них возложена функция восприятия раздражения расположенных на них рецепторов.
- Аксоны. Благодаря им нервные импульсы передаются от клеток к рабочему органу.
Интересный аспект деятельности
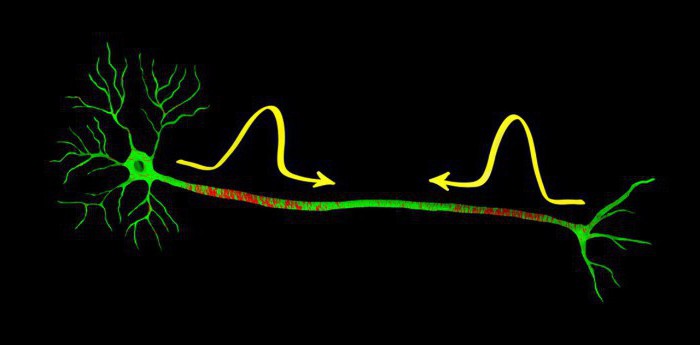
О потенциале действия
Как всё работает в мозгу?
Работа нейромедиаторов
Когда они передают нервные импульсы, то существует несколько вариантов, что произойдёт с ними:
- Они будут диффундированы.
- Подвергнутся химическому расщеплению.
- Вернутся назад в свои пузырьки (это называется обратным захватом).
В конце 20-го века сделали поразительное открытие. Ученые узнали, что лекарства, что влияют на нейромедиаторы (а также их выброс и обратный захват), могут изменять психическое состояние человека коренным образом. Так, к примеру, ряд антидепрессантов вроде "Прозака" блокируют обратный захват серотонина. Есть определённые причины считать, что в болезни Паркинсона виноват дефицит в головном мозге нейромедиатора дофамина.
Если кратко, то они могут работать с тысячами нейромедиаторов, которые посылаются их соседями. Детали относительно обработки и интеграции данного типа импульсов нам почти не известны. Хотя над этим работает много исследовательских групп. На данный момент получилось узнать, что все полученные импульсы интегрируются, а нейрон выносит решение – необходимо ли поддерживать потенциал действия и передавать их дальше. На этом фундаментальном процессе базируется функционирование головного мозга человека. Ну что ж, тогда это неудивительно, что мы не знаем ответа на эту загадку.
Некоторые теоретические особенности
Где же создаются нервные импульсы?
Откуда они начинают свой путь? Ответ на этот вопрос может дать любой студент, который прилежно изучал физиологию возбуждения. Есть четыре варианта:
- Рецепторное окончание дендрита. Если оно есть (что не факт), то возможным является наличие адекватного раздражителя, что создаст сначала генераторный потенциал, а потом уже и нервный импульс. Подобным образом работают болевые рецепторы.
- Мембрана возбуждающего синапса. Как правило, такое возможно только при наличии сильного раздражения или их суммирования.
- Триггерная зона дентрида. В этом случае локальные возбуждающие постсинаптические потенциалы формируются как ответ на раздражитель. Если первый перехват Ранвье миелинизирован, то они на нём суммируются. Благодаря наличию там участка мембраны, которая обладает повышенной чувствительностью, здесь возникает нервный импульс.
- Аксонный холмик. Так называют место, где начинается аксон. Холмик – это наиболее частый создать импульсов на нейроне. Во всех остальных местах, которые рассматривались ранее, их возникновение гораздо менее вероятное. Это происходит из-за того, что здесь мембрана имеет повышенную чувствительность, а также пониженный критический уровень деполяризации. Поэтому, когда начинается суммирование многочисленных возбуждающих постсинаптических потенциалов, то раньше всего на них реагирует холмик.
Пример распространяющегося возбуждения
Вспомните сводки из новостей прошлого лета (также это скоро можно будет услышать опять). Пожар распространяется! При этом деревья и кустарники, которые горят, остаются на своих местах. А вот фронт огня идёт всё дальше от места, где был очаг возгорания. Аналогичным образом работает нервная система.
Часто бывает необходимо успокоить начавшееся возбуждение нервной системы. Но это не так легко сделать, как и в случае с огнем. Для этого совершают искусственное вмешательство в работу нейрона (в лечебных целях) или используют различные физиологические средства. Это можно сравнить с заливанием пожара водой.
Читайте также:


