Врожденное заболевание нерва глаза

Глаза – один из самых важных органов для человека, связанный с головным мозгом, и другими органами. На основе информации, которую дают глаза, человек выполняет те или иные действия, ориентируется в пространстве, формирует восприятие действий и предметов.
Некоторые люди через наследственность не могут пользоваться зрением в полной мере. Врожденные аномалии глаз встречаются у 1 – 2% случаев всех новорождённый детей. Современная медицина нашла более 1200 генов, отвечающих за возможность возникновения определенных заболеваний.
Многие из наследственных заболеваний глаз протекают бессимптомно, не меняют остроту зрения, поэтому человек, длительное вовремя может не замечать некоторые небольшие изменения, и тем самым теряет драгоценное время.
Виды наследственных заболеваний глаз
Офтальмологи разделяют наследственные заболевания на 3 группы:
- врожденные патологии глаз, при котором необходимо хирургическое вмешательство;
- небольшие дефекты, которым не нужно специальное лечение;
- аномалии глаз связанные с заболеваниями других органов.
Среди заболеваний глаз, передающихся по наследству или же возникающих на начальной стадии развития плода, выделяют:
- микроофтальм (пропорционально уменьшенные глаза);
- дальтонизм (отсутствие возможности различать некоторые или все цвета, либо путать их);
- анофтальм (отсутствие глазных яблок или одного из них);
- альбинизм (отсутствие пигментации в радужке глаза);
- аномалии строения век: птоз (опущение верхнего века), колобома (различные дефекты века), выворот или заворот века;
- аномалии роговицы: помутнение роговицы врожденное; изменение формы, которая покрывает зрачок оболочки – кератоглобус, кератоконус и т.д.;
- врожденная глаукома (повышенное давление внутри глаза). Для него характерна атрофия зрительного нерва, в результате чего полностью исчезает зрение;
- ретролентальная фиброплазия (за хрусталиковое соединительно - тканное повреждение сетчатки и стекловидного тела) – встречается у недоношенных детей и связано с нарушением давления в кювезах;
- врожденная катаракта (невозвратимые изменения в хрусталике глаза). Болезнь характеризуется полным или частичным помутнением хрусталика, через то, что теряет былую прозрачность; человек, может различать лишь часть световых лучей, образы становятся размытыми. Если не лечить заболевание во время, все может закончиться слепотой;
- дакриоцистит (воспалительный процесс вызывающий непроходимость слезных путей);
- внутриглазное кровоизлияние у новорождённый (в результате тяжелых родов);
- поражение сетчатки глаза и зрительного нерва: гипоплазия (недоразвитость), врожденная отслойка сетчатки;
- пороки развития сосудистого тракта глаз (отсутствие зрачка, щелевидный зрачок, множественные зрачки).

Коломба радужки

Врожденная глаукома
Стоит отметить, что чаще всего проявляют себя катаракта и глаукома.
Такого рода заболевания могут проявлять себя не сразу, а через время (в любом возрасте).
Заболевания, которые проявляются в детском возрасте
К группе заболеваний, которые проявляют себя непосредственно после рождения, или же впервые годы жизни относятся:
- нистагм (хаотическое движение глазных яблок);
- ретинобластома (злокачественное образование на сетчатке);
- близорукость.
В более позднем возрасте могут проявить себя:
- глаукома;
- заболевание сетчатки.

Ретинобластома
Причины возникновения врожденных заболеваний глаз
Причины возникновения аномалий глаз разняться, на них большое влияние имеют внутренние факторы и влияние окружающей среды.
Среди основных внутренних причин выделяют:
- нарушение роста нормальных тканей и их замена на патологические виды вовремя внутриутробного развития;
- нарушение нормального развития нормальных тканей как ответ на патогенное действие других;
- тератогенные терминационные периоды (критические периоды внутриутробного развития плода, когда усиливается дифференциация глазных тканей, особенно важным является период с 3 по 7 неделю вынашивания ребенка);
- гормональные нарушения;
- возраст родителей (нарушения встречаются у детей тех родителей, которые решили иметь ребенка после сорока лет, и у тех, кто не достигли 16 – летнего возраста);
- несовместимость резус - факторов плода и матери;
- наличие врожденных аномалий связанных с нарушением обмена веществ;
- хромосомные мутации;
- трудно разрешимые роды или перенесение патологических родов;
- родственные браки и много других факторов.
Основа патологической наследственности – повреждение определенных ядерных наследственных структур половых клеток, которые являются материальными носителями наследственности. Другими словами – это мутация генов, которая провоцирует появление болезней, передающихся по наследству. В некоторых случаях, она может возникнуть спонтанно (по непонятным пока для науки причинам).
Факторы окружающей среды, которые влияют на возникновение внутриутробных аномалий глаз:
- радиация (лучи радия, рентгена могут провоцировать повреждение хромосом, соматических клеток);
- инфекционные заболевания;
- вирусные заболевания (ветрянка, оспа, краснуха, грипп);
- интоксикации различных видов (алкогольные, медикаментозных препаратов).
Лечение врожденных аномалий
С помощью современного оборудования можно вылечить множество заболеваний глаз даже у новорождённый деток. К такому оборудованию относят:
- фундус – камеру (позволяет обследовать глазное дно);
- лазерный сканер;
- электрофизиологический анализатор;
- ультразвуковая игла;
- специальные операционные микроскопы для проведения хирургических вмешательств с ювелирной точностью и другое оборудование.
Некоторые заболевания глаз можно вылечить только хирургическим путем (устраняются анатомические и функциональные недостатки).
В лечении глаукомы очень важно вовремя ее диагностировать и провести офтальмологическую операцию (так появиться больше шансов, что ребенку сохранят зрение).
Полноценное развитие сетчатки, снижение риска развития косоглазия, ослабления зрительного анализатора, амблиопии, а также снижения опасности непроизвольных колебательных движений глаз (нистагмы) при катаракте, специалистами назначается профилактическое и медикаментозное лечение.
Непроходимость слезно – выводящих путей лечиться комплексно (с помощью медикаментов и массажей нижнего века). Эти мероприятия помогают в 99% случаев.

В лечении катаракты важно проводить профилактические мероприятия, которые будут направлены на уменьшение осложнений. Операцию проводят, основываясь на возраст и остроту зрения у ребенка. Если хрусталик сильно помутнен, операцию можно проводить уже в первые пол года жизни. Далее используют специальные корректирующие очки /линзы.
Если птоз выявлен на ранних стадиях, устраняется он оперативно, когда ребенок достигает 2 – 3 летнего возраста. До достижения этого возраста веки поднимают механическим способом (удерживают с помощью лейкопластыря, чтобы нормально развивалось зрение).
Врожденное или возникшее косоглазие, не такое уж невинное заболевание как кажется, так как оно может свидетельствовать о некой возможной патологии зрения. После обследования окулист назначает лечение (медикаменты, физкультура).
Важно в раннем возрасте выявить ангинному (доброкачественное, в основном врожденное образование, состоящее из кровеносных и лимфатических сосудов). Если новообразование не увеличивается в размере, от него избавляются в раннем возрасте – удаляют методом криокоагуляции, или же с помощью косметической хирургической операции.
Профилактика
Чтобы предупредить появление глазных заболеваний (а в некоторых ситуациях спасти жизнь ребенка) можно с помощью использования таких профилактических и лечебных мероприятий для родителей, которые имеют различные проблемы со здоровьем:
- раннее заменное переливание крови (при наличии наследственных эритроблстозов, которые возникли в следствии резус – несовместимости);
- назначение специальной диеты при сахарном диабете и галактоземии;
- использование инсулина при диабете;
- прием эффективных препаратов белка, для излечения гемофилии.
Кроме того, будущим родителям обязательно необходима консультация врача – генетика (если у них имеются заболевания глаз, или первый ребенок имеет какие – либо заболевания глаз). Также можно воспользоваться одним из методов исследования (биохимическим или цитогенетическим) и таким образом предупредить болезни, которые могут передаться генетически.
Своевременная диагностика и врожденных заболеваний, а также их правильное и лечение, является лучшей профилактикой возникновения и развития слепоты у детей и взрослых.

123458, г. Москва, ул. Твардовского, 8


Его исследование имеет значение для топической диагностики заболеваний головного мозга. Нейроофтальмология изучает изменения не только самого зрительного нерва, но и всего зрительно-нервного пути, включающего подкорковые и корковые отделы зрительного анализатора, а также поражения глазодвигательных нервов и их центров.
Зрительный нерв (nervus opticus, это II пара черепных нервов) считается не периферическим нервом, а частью белого мозгового вещества, как бы выдвинутой на периферию.
Зрительный нерв состоит из аксонов ганглиозных клеток сетчатки, которые собственно и являются его волокнами.
Анатомически выделяют:
- внутриглазную часть (диск зрительного нерва) от места сбора аксонов ганглиозных клеток сетчатки на глазном дне до их выхода за пределы решетчатой пластинки склеры, т.е. из глазного яблока;
- внутриглазничную (орбитальную) часть от глазного яблока до входа в зрительный канал;
- внутриканальпевую часть, расположенную в костном зрительном канале (canalis opticus) черепа;
- внутричерепную часть, расположенную внутри черепа от места выхода зрительного нерва из зрительного канала до хиазмы
Зрительный нерв начинается на дне глаза, где аксоны ганглиозных клеток сетчатки соединяются в единый пучок, видимый при офтальмоскопии как диск зрительного нерва
Диск зрительного нерва расположен в носовой части глазного дна примерно в 3 мм от центра глазного дна и на 1 мм книзу от него, что соответствует отклонению 15° по горизонтали и 3° по вертикали от заднего полюса глаза. Диск зрительного нерва имеет сложное слоистое строение.
Слои диска зрительного нерва. Ретинальный слой. В этом слое аксоны ганглиозных клеток собираются в единый пучок и для выхода из глаза совершают изгиб в 90°. Передняя поверхность ретинального слоя диска покрыта нейроглией, состоящей из астроцитов. которые заполняют сосудистую воронку, формируя так называемый мениск Кунта. От стекловидного тела диск отграничен глиальной мембраной Элыинига Питание ретинального отдела осуществляется из сосудов сетчатки (на 1 мм2 ретинального слоя диска приходится в среднем по 100 ретинальных капилляров).
Хориоилальный (преламинарный) слой. В этом слое отдельные аксоны ганглиозных клеток образуют пучки нервных волокон, расположенные в футлярах из астроглии, между которыми находятся поперечные перекладины из глии, формирующие переднюю глиальную, или хориоидальную, решетчатую структуру. Питание хориоидального слоя осуществляется по сегментарному принципу капиллярами из задних коротких артерий, которые находятся внутри глазного яблока и кровоснабжают собственную сосудистую оболочку глаза — хориоидею.
Склеральный, или ламинарный, слой диска составляют пучки нервных волокон, проходящие через решетчатую пластинку склеры (lamina cribroza) вместе с нейроглией и сосудами Питание этого слоя осуществляют папиллярные сосуды хориоидеи и сосуды артериального кольца Цинна—Галлера.
После прохождения через решетчатую пластинку склеры аксоны ганглиозных клеток сетчатки (волокна зрительного нерва) покрываются миелиновыми оболочками и формируют ствол зрительного нерва диаметром около 4 мм и длиной от 3,5 до 5,5 см, который направляется от глазного яблока к вершине глазницы и попадает в полость черепа через зрительный канал (canalis opticus) — короткий костный канал в малом крыле клиновиднои кости
В полости черепа зрительный нерв располагается на основании мозга и перед воронкой (infundibulum), кпереди от серого бугра совершает частичный перекрест — хиазму (от греч. chiasmos — расположение в виде греческой буквы хи). В хиазме волокна зрительного нерва, идущие от наружных половин сетчатки, не перекрещиваются, а волокна, идущие от внутренних половин, перекрещиваются.
Частичный перекрест совершают и волокна, идущие от макул (папилло-макулярный пучок зрительного нерва). После перекреста неперекрещенные волокна
зрительного нерва, соединившись с перекрещенными волокнами противоположной стороны, образуют зрительный тракт, который, обогнув ножку мозга, делится на 3 корешка, заканчивающиеся в наружном коленчатом тракте, подушке зрительного бугра (таламуса) и передних буграх четверохолмия.
От клеток наружного коленчатого тела и подушки таламуса начинается центральный зрительный путь (radiacio optica или лучистость Грациоле), оканчивающийся в коре затылочной области. Передние бугры четверохолмия участвуют в формировании зрачковых реакций.
Внутриглазничная и внутриканальцевая части зрительного нерва покрыты тремя мозговыми оболочками, пространства между которыми сообщаются с одноименными пространствами оболочек головного мозга.
Внутричерепная часть зрительного нерва покрыта только мягкой мозговой оболочкой.
На всем протяжении зрительного нерва от мягкой мозговой оболочки в ствол зрительного нерва отходят соединительнотканные отростки с заложенными в них сосудами. Из этих отростков мягкой мозговой ободочки в стволе зрительного нерва образуются перегородки (септы), отграничивающие пучки нервных волокон.
Кровоснабжение зрительного нерва осуществляется двумя системами. Центральная (аксиальная) система организует питание папилломакулярного пучка, а периферическая — питание остальных волокон зрительного нерва.
Центральная сосудистая система представлена двумя центральными артериями зрительного нерва (передней и задней) — ветвями глазничной артерии, а периферическая состоит из мелких сосудистых сетей мягкой мозговой оболочки, входящих в септы и изолированных от самих нервных волокон глиальными элементами, выполняющими барьерную функцию.
В зрительном пути, как и в других проводящих путях нервной системы, сохраняется топическое (в данном случае ретинотопическое) распределение пучков нервных волокон, представляющих различные отделы сетчатки. Нервные волокна от назальной половины сетчатки расположены в назальной части зрительного нерва, от темпоральной — в височной части.
В верхней и нижней половинах зрительного нерва соответственно располагаются волокна от верхней и нижней половин сетчатки. Аксоны ганглиозных клеток, расположенных в центральной ямке сетчатки, собраны в папилломакулярный пучок, который в начале зрительного нерва располагается в височной, затем в его нижневисочной половине, а во внутриглазничном (орбитальном) отделе, как и на всем дальнейшем протяжении зрительного нерва, папилломакулярный пучок лежит аксиально в центре зрительного нерва.
Патологические изменения зрительного нерва включают в себя врожденные аномалии, застойные диски, воспаления, токсические поражения, опухоли, атрофии и сосудистую патологию.
ВРОЖДЕННЫЕ АНОМАЛИИ
Аномалии развития зрительного нерва существенно снижают зрительные функции глаза. Они обнаруживаются при офтальмоскопии. Эти изменения стабильны, как и все врожденные аномалии.
Возникновение аномалий зрительного нерва часто связано с нарушением закрытия глазной щели в процессе эмбриогенеза на стадии формирования вторичного глазного пузыря или глазного бокала, с задержкой врастания нервных волокон в ножку глазного бокала или с персистенпией (задержкой развития) стекловидного тела.
Гамартома (гамартия - греч. погрешность) видна на глазном дне как опухолевидное образование на месте диска зрительного нерва и состоит из недифференцированных тканевых компонентов.
Гипоплазия (недоразвитие) зрительного нерва офтальмоскопически выявляется в виде бледного диска. Его диаметр уменьшен до 1/3 иди 1/2 нормальной величины.
Гипоплазия сопровождается повышенной извитостью сосудов и вторым (склеральным) кольцом вокруг границы уменьшенного диска. Одним из вариантов такой аномалии может быть аплазия, т.е. полное отсутствие на глазном дне диска зрительного нерва. Сохранность зрительных функций зависит от выраженности недоразвития зрительного нерва и вовлеченности в процесс папилломакулярного пучка.
Колобома (от греч. — сокращать, укорачивать, увечить) — дефект ткани зрительного нерва. Эта аномалия впервые описана Гиппелем в 1923 г. Колобома видна при офтальмоскопии как углубление белого или сероватого цвета диска зрительного нерва, или его части.
Из-за более низкого положения на глазном дне в сравнении с уровнем сетчатки — углубления (экскавации) диск кажется увеличенным, нередко его края пигментированы. Возможна колобома как самой ткани зрительного нерва, так и его оболочек в сочетании с колобомами нижней половины радужки и хориоидеи.
Колобомы зрительного нерва могут носить семейно-наследственный характер. Нарушение зрительных функций зависит от выраженности аномалии.
Ямка (углубление) в диске зрительного нерва является его частичной колобомой. Обычно на височной половине диска определяется темно-серое углубление размером 1/3 или 1/2 диаметра диска. Влияние такой аномалии на зрительные функции может быть разнообразным — от полностью сохранных функций до резкого снижения центрального зрения из-за вторичных изменений в макуле, обусловленных разнообразными изменениями (отеком, кровоизлиянием, дегенерацией).
Такие изменения в макуле, по данным флюоресцентной ангиографии, связаны с нарушением проницаемости сосудов в области ямки и появлением субретинального тока жидкости от ямки к макулярной области сетчатки. При такой патологии показана ограничительная лазеркоагуляция сетчатки по краю диска зрительного нерва с той стороны, где расположена ямка.
Удвоенный диск зрительного нерва — это офтальмоскопическое проявление удвоения зрительного нерва на различном протяжении. Эти два диска могут быть разного размера и локализоваться в разных участках глазного дна. Нередко имеются признаки врожденного недоразвития одного из дисков с его деколорацией, остатками гиалоидной артерии стекловидного тела, препапиллярной мембраны.
Очаговое расположение миелиновых волокон возможно на разных участках сетчатки и вне окружности диска зрительного нерва. Нарушение зрительных функций связано с экранирующим действием миелина, не пропускающим свет к сетчатке.
Следовательно, миелиновые волокна вызывают увеличение слепого пятна в поле зрения, но возможно и значительное снижение центрального зрения, если они доходят до макулярной области глазного дна.
Псевдоневрит зрительный (гиперглиоз) является аномалией развития зрительного нерва, вызванной гиперплазией глиальной и соединительной ткани в дисковой части зрительного нерва. Как правило, эта аномалия сопровождает гиперметропию средней или высокой степени, но возможна и при других видах рефракции глаза.
При офтальмоскопии выявляются изменения диска зрительного нерва в виде нечеткости его границ, отсутствия сосудистой воронки (физиологической экскавации). Диск кажется сероватым или гиперемированным, сосуды глазного дна имеют повышенную извитость. Однако, в отличие от истинного неврита, диаметр сосудов не изменен, вокруг них не бывает экссудации и кровоизлияний, флюоресцентная ангиография подтверждает нормальную проницаемость сосудов глазного дна.
Зрительные функции могут быть снижены из-за некорригированной аметропии и восстанавливаются при ее оптимальной коррекции. Окончательный диагноз может быть подтвержден при длительном динамическом наблюдении и отсутствии интракраниальной патологии.
Врожденная атрофия зрительных нервов может быть полной или частичной. Полная атрофия означает отсутствие зрительных функций. Нет фиксации взора и слежения за предметами, движения глазных яблок плавающие, отмечается нистагм. Реакция зрачков на свет слабая.
Диски зрительных нервов при офтальмоскопии выглядят бледными, имеют серый или белый цвет, четкие границы, сосуды глазного дна узкие. Частичная атрофия проявляется менее тяжелым расстройством зрительных функций и меньшим побледнением дисков зрительных нервов.
Офтальмоскопическая картина может вызвать только подозрение на частичную атрофию зрительного нерва, окончательный диагноз устанавливается клинико-функциональными и электрофизиологическими исследованиями зрительно-нервного аппарата глаза.
Друзы диска зрительного нерва —, обусловленная мнежественными округлыми рефлектирующими серовато-белыми или желтоватыми образованиями в его ткани, которые могут выступать над поверхностью диска или находиться в его глубине.
Субстрат друз окончательно не установлен. Возможно, они образованы в результате накопления коллоида в процессе обмена мукополисахаридов или состоят из его гиалинового вещества или продуктов деятельности клеток пигментного эпителия. В большинстве случаев друзы - это врожденная, часто наследственная аномалия.
Количество и размер друз могут увеличиваться в течение жизни. Друзы нередко выявляются у пациентов с различными семейно-наследственными заболеваниями нервной системы, преимущественно обменными. Друзы, расположенные в глубине диска зрительного нерва, могут вызвать отек или сдавление его волокон, что в свою очередь приведет к снижению зрительных функций.
Препапиллярная мембрана - это светлая полупрозрачная или плотная пленка, расположенная над диском зрительного нерва. Эта аномалия возникает при нарушении развития стекловидного тела в процессе эмбриогенеза и часто сочетается с остатками артерии стекловидного тела. Как правило, зрительные функции при этой аномалии не страдают.
Застойный диск зрительного нерва. Застойный диск — результат невоспалительного отека зрительного нерва. Этиология застойного диска разнообразна. Его чаще всего вызывают повышение внутричерепного давления из-за опухоли, воспаления, травмы головного мозга, деформации костей черепа.
Отекдиска зрительного нерва могут вызвать такие общие заболевания, как гипертоническая болезнь, болезни крови, почек, аллергия. Гипотония глаза, заболевания и травмы глазницы также могут привести к отеку диска зрительного нерва.
В основе патогенеза застойного диска, по ретенционной теории Бера, лежит задержка тока тканевой жидкости из-за повышения давления в полости черепа, куда она в норме оттекает. Имеет значение и нарушение микроциркуляции в зрительном нерве, тока тканевой жидкости в периневральных щелях
При застойных дисках долго сохраняются зрительные функции (острота и поле зрения), несмотря на отчетливо выраженные изменения на глазном дне. Однако длительный отек зрительного нерва может привести к сдавлению нервных волокон, их гибели и замещению соединительной тканью, т.е. к атрофии.
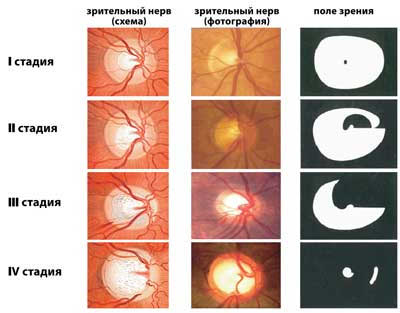
Интенсивность и длительность застоя определяют различную выраженность изменений на глазном дне. что позволяет условно выделить несколько стадий застойного диска зрительного нерва.
Начальными проявлениями застоя диска является отек его краев (начальный застойный диск зрительного нерва). При офтальмоскопии диск выглядит умеренно гиперемированным. его границы плохо различимы (размытость или стушеванность границ). В первую очередь отек (стушеванность) появляется по верхней границе диска, затем — по нижней, в дальнейшем отекает носовая и в последнюю очередь — височная граница. По краю диска может быть выражен отек перипапиллярной сетчатки. Вены на диске и вокруг него расширены (рис 79, см. вкл.).
Дальнейшее нарастание выраженности застоя проявляется заполнением отечной жидкостью (транссудатом) сосудистой воронки диска, проявлением выстояния (проминенции) диска в стекловидное тело глаза. Это выраженный застойный диск зрительного нерва При этом диск выглядит гиперемированным. он увеличен, границы размыты диск проминирует, вены глазного дна резко расширены и извиты, возможны кровоизлияния в ткань диска и окружающую сетчатку
Если на ранних стадиях развития застойного диска причина, приводящая к отеку зрительного нерва, была устранена (удалена опухоль или излечено воспаление головного мозга), то возможен регресс симптомов — восстановление четкости границ диска зрительного нерва.
Это восстановление происходит в порядке, обратном появлению отека: сначала исчезает отек сосудистой воронки на диске, затем восстанавливается четкость темпоральной, носовой и в последнюю очередь нижней и верхней границ диска
Если причина, приводящая к отеку зрительного нерва, не устранена, то застой его диска усиливается, появляются еще более выраженная проминенция диска в стекловидное тело, множество очагов кровоизлияний и транссудата в самом диске и в окружающей сетчатке (резко выраженный застойный диск зрительного нерва).
Дальнейшее существование отека зрительного нерва вызывает сдавление его нервных волокон, их гибель и замещение волокнами соединительной ткани. Это начало развития вторичной атрофии зрительного нерва. На глазном дне при офтальмоскопии видно, что отек уменьшился, границы диска зрительного нерва становятся различимыми, уменьшается диаметр вен, кровоизлияния рассасываются.
Электрофизиологические исследования зрительно-нервного аппарата подтверждают органическую причину снижения зрительных функций. Продолжающийся застой приводит к полной атрофии зрительного нерва.
Вторичная атрофия зрительного нерва — это завершение невоспалительного отека зрительного нерва. Диск становится белым, его границы остаются не вполне четкими, уменьшается число мелких сосудов, проходящих через границу диска (симптом Кестенбаума). В норме таких сосудов может быть от 8 до 12. Исчезновение проводимости нервных волокон приводит к полной потере зрительных функций.
Осложненный застойный диск встречается примерно в 30% наблюдений застойных дисков. Осложненный застойный диск вызывает клинические проявления, связанные не только с повышением внутричерепного давления, но и с непосредственным воздействием патологического процесса (чаше опухоли головного мозга) на зрительный анализатор.
К осложненным застойным дискам относится, например, синдром Фостера— Кеннеди. При этом синдроме отмечаются клинико-функциональные и офтальмоскопические проявления на одном глазу застойного диска, а на другом — атрофии зрительного нерва в результате непосредственного давления опухоли лобной доли на зрительный нерв.
Лечение застойного диска состоит в устранении причины, его вызвавшей, и поддержании трофических функций зрительно-нервного аппарата глаза Назначают сосудистые, нейротрофические препараты и различные виды стимуляции зрительного нерва. Прогноз зрительных функций зависит от стадии застойного диска, вызвавшей его причины и эффективности лечения.

Причиной этому служит множество факторов. Например, стремительное развитие компьютерных технологий и ухудшение экологической обстановки с каждым годом. Далее рассмотрим наиболее часто встречающиеся заболевания, а также выделим характерные для них симптомы.
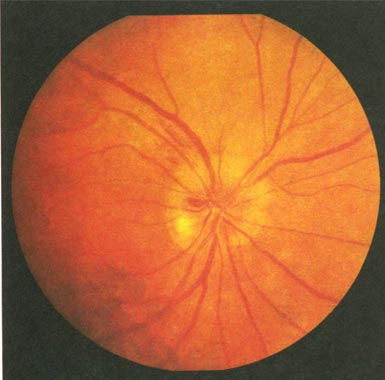
Ишемическая нейропатия
Неврит – инфекционное заболевание. Характерен воспалительный процесс в зрительном нерве. Признаки: потеря чувствительности в области вокруг глаза, боль, ослабление работы мышц, связанных со зрительным нервом.
Атрофия нерва – болезнь, для которой характерна дисфункция проведения возбуждения. Нарушается цветовосприятие, угол обзора. Зрение падает, и человек может полностью ослепнуть.
Атрофия нерва
Блефарит – воспаление, возникающее по краям век. Симптомы: отек ткани, сопровождающийся жжением и покраснением. Больному кажется, что в глаз попала соринка. Присутствует зуд, характерные выделения. Яркий свет тяжёл для восприятия, слезоточивость, боль. Может появиться сухость глаз и шелушение краёв век. После сна на ресницах образуются гнойные струпья.
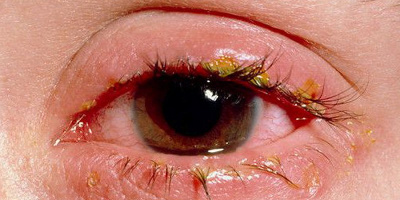
Блефарит
Криптофтальм – нераспространенная болезнь, при которой происходит сращивание краешков век. Это становится причиной сужения глазной щели или даже её исчезновения.
Лагофтальм – патология, характеризующаяся нарушением смыкания верхнего и нижнего века. В результате некоторые участки остаются открытыми постоянно, включая время сна.
Заворот века – место роста ресниц повернуто в сторону глазницы. Это создает сильный дискомфорт за счёт натирания и раздражения глазного яблока. На роговице могут образоваться небольшие язвы.
Заворот века
Колобома века – нарушение в строении век. Обычно протекает наряду с другими морфологическими дефектами. Например, волчья пасть или заячья губа.
Отёк века – локализованное накопление избытка жидкости в тканях вокруг века. Симптомы: местное покраснение кожного покрова, дискомфорт. Болезненность глаз усиливается в момент прикосновения.
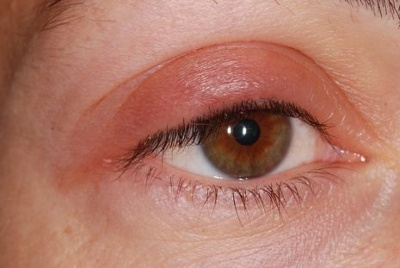
Отёк века
Блефароспазм – выглядит как судорожное сокращение лицевых мышц, как будто человек быстро жмурится. Не контролируется волей больного.
Птоз – опущение верхнего века вниз. Патология классифицируется на несколько подвидов. В отдельных случаях, веко опускается настолько, что целиком перекрывает глазное яблоко.

Птоз
Ячмень – инфекционное заболевание воспалительного характера, которое протекает с выделениями гноя. Признаки: отёчность краёв век, краснота и шелушение. Нажатие сопровождается сильной болью. Частым является дискомфорт (ощущение инородного объекта в глазу), слезотечение. Острая форма характеризуется признаками интоксикации – упадок сил, повышенная температура, головная боль.
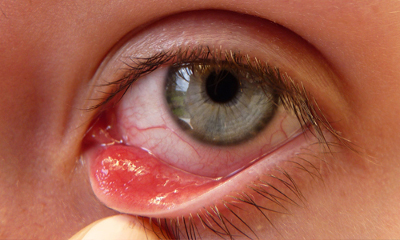
Ячмень
Трихиаз – неправильный рост ресниц. Опасность состоит в том, что болезнетворные микроорганизмы могут легко попасть в глаза. Это провоцирует воспаление, конъюнктивит и другие проблемы.
Дакриоцистит – инфекция слезного канала, вызывает его воспаление. Есть несколько разновидностей патологии: острый, хронический, приобретенный, врождённый. Симптоматика: болезненные ощущения, слёзный мешок красный и отекший, нагноение каналов и постоянное слезоточивость.
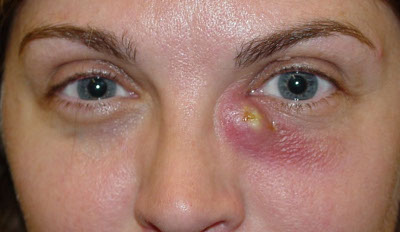
Дакриоцистит
Дакриоденит – поражение слёзных желез. Возникает из-за хронических патологий, либо в связи с попаданием в организм инфекции. Если произошло нарушение в работе кровеносной системы, то заболевание может принять хроническую форму. Симптомы: верхнее веко становится красным, отёчным. Яблоко глаза в некоторых случаях выпячивается. Если не лечить дакриоденит, воспаление распространяется, образуются гнойники, поднимается высокая температура, появляется общее недомогание.
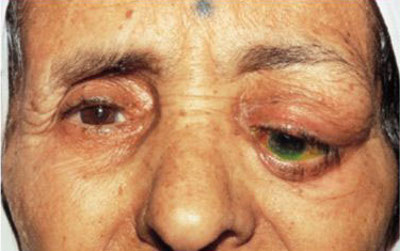
Дакриоаденит
Рак слезной железы – развивается в результате аномальной жизнедеятельности клеток железы. Опухоли могут быть как доброкачественными, так и злокачественными. Ко второй группе можно отнести, например, саркому. Признаки: боль в глазах и голове. Связана с увеличением образования, которое давит на нервную ткань. В некоторых случаях давление настолько сильное, что вызывает делокализацию глазного яблока, затрудняет их движение. К дополнительным симптомам относят отёки, упадок зрения.
Ксерофтальмия – глазная болезнь, в процессе которой слёзы вырабатываются меньше нормы. На это есть несколько причин: хронические воспалительные процессы, различные травмы, опухоль, длительный приём курса препаратов. В группу риска попадают люди пожилого возраста.
Конъюнктивит – воспаление, возникающее в слизистой конъюнктивы. Он бывает аллергическим, инфекционным и грибковым. Все эти разновидности являются заразными. Заражение происходит как через физический контакт, так и с помощью обиходных предметов.
Опухоли конъюнктивы – появляющиеся в угле на внутренней стороне слизистой (птеригиум) и образующиеся в области соединения с роговицей (пингвекул).
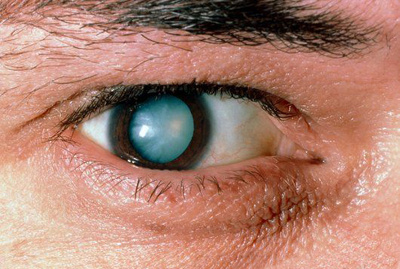
Катаракта
Аномалии хрусталика – развивающаяся с рождения катаракта, бифаф, сферофакия, вывих хрусталика, колобома.
Ретинит (пигментная дистрофия сетчатки) – заболевание, проявляющееся возникновением воспаления на различных участках сетчатки глаза. В качестве причин выступают травмирование органов зрения, длительное воздействие солнечного света. Симптомы: сужается нормальное поле зрение, уменьшается обзор, изображение двоится, недостаточная видимость в сумерках, пред глазами появляются характерные цветные пятна.
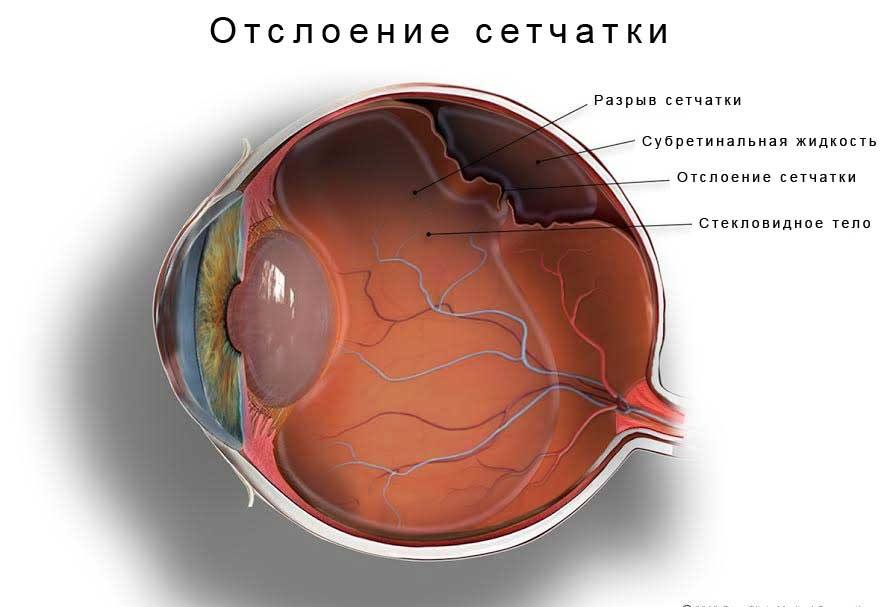
Отслаивание сетчатки
Ангиопатия сетчатки – разрушение структуры сосудистой оболочки в глазах. К такому заболеванию приводит физическое травмирование, высокий показатель внутриглазного давления, нарушение в функционировании центральной нервной системы, болезни кровеносной системы (артериальная гипертония), отравление, патологические дефекты в морфологии кровеносных сосудов. Симптомы: заметный спад зрения, помутнение в глазах, инородные мелькания, искажение изображения. В самых тяжёлых случаях – потеря зрения.
Дистрофия сетчатки – крайне опасное заболевание, может иметь самые разнообразные причины возникновения. Происходит отмирание тканей сетчатой оболочки глаза или же её уменьшение. Это может произойти, если не будет вовремя оказана квалифицированная помощь специалистов.
Кератит – воспалительный процесс, поражающий роговицу глаза. Как результат, замутнение роговицы и возникновение инфильтратов. Причиной может быть инфекция: вирусная, бактериальная. Травмы тоже могут спровоцировать развитие заболевания. Симптомы: слезотечение, покраснение слизистой оболочки глаза, нетипичная чувствительность к яркому свету, роговица теряет свои нормальный свойства – блеск, гладкость. Если пренебрегать лечением, то инфекция распространяется на другие участки зрительной системы.

Кератит
Бельмо – образование на роговой оболочки глаза рубцовой ткани, её стойкое помутнение. Причиной выступают продолжительные воспалительные процессы в организме или травмы.
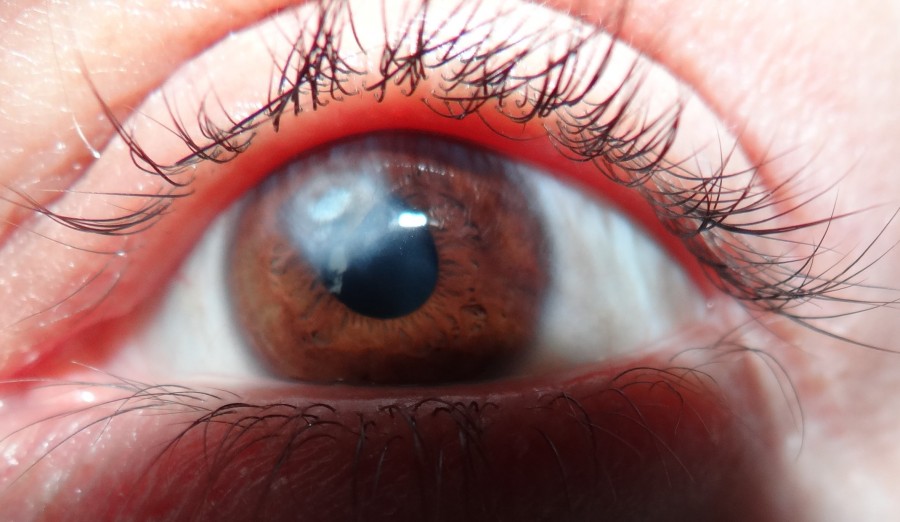
Бельмо
Роговичный астигматизм (кератоконус) – дегенерация роговицы, возникающая вследствие повышения давления внутри глаза. Это ведёт к изменению формы роговой оболочки глаза. Симптоматика: световая кайма вокруг лампочек, моментальное снижения зрения в одном из глаз, миопия.
Близорукость (миопия) – нарушение рефракции глаза, при котором человек плохо видит дальние предметы. При близорукости изображение фиксируется перед сетчатой оболочкой. Признаки: собственно плохое различие отдаленных предметов, дискомфорт быстрая утомляемость глаз, давящие боль в области висков или лба.
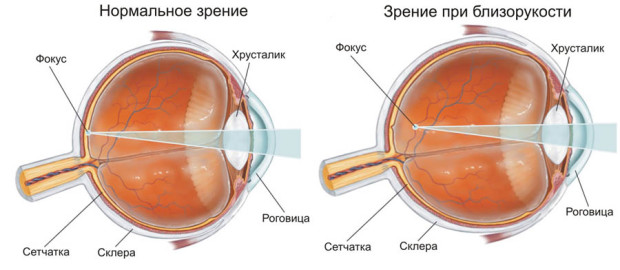
Близорукость
Дальнозоркость (гиперметропия) – рефракционное нарушение при котором изображение считывается позади сетчатки, является противоположностью миопии. При этом больной плохо видит как ближние, так и дальние предметы. Симптомы: очень часто определяется туманность перед глазами, иногда у больного проявляется косоглазие.
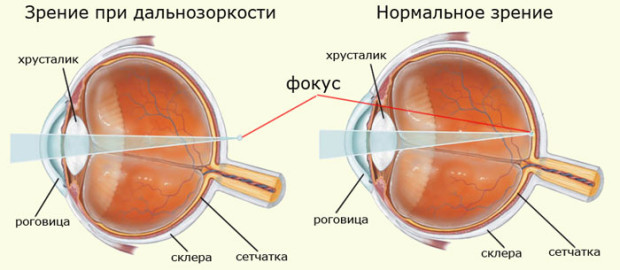
Дальнозоркость
Астигматизм – болезнь характеризуется невозможностью фокусировки световых лучей на сетчатке. Обычно появляется у людей с физиологическими нарушениями органов зрения: роговая оболочка, хрусталик. Симптомы: размытое и нечёткое изображение, человек быстро утомляется, часто жалуется на головную боль, чтобы что-то разглядеть приходится напрягать глазные мышцы.
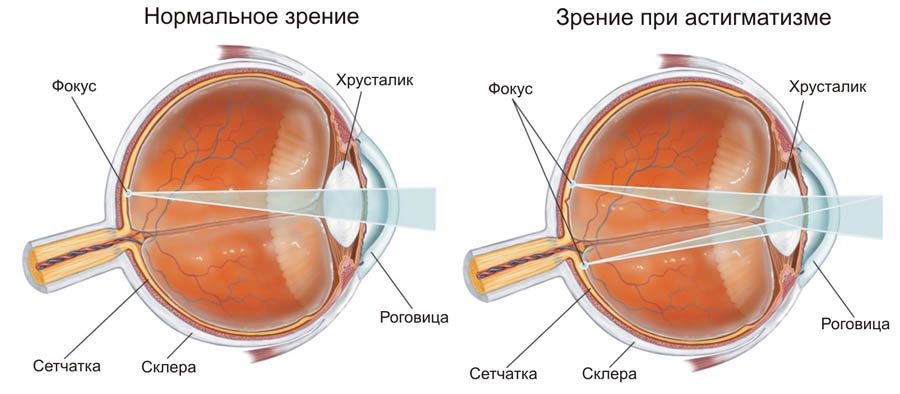
Астигматизм
Нистагм – не поддающиеся контролю колебательные движения глазных яблок.
Анизокория – разность размера зрачков. В основном, появляется при всевозможных травмах глаза. Влечёт за собой острую чувствительность к свету, снижение зрения. Иногда эта патология указывает на нарушение в функционировании одного из отделов мозга – мозжечка.

Анизокория
Эписклерит – воспаление, формирующееся в эписклеральной ткани. Сначала появляется покраснение около роговицы, затем этот участок опухает. Признаки: ощущение дискомфорта, глаза режет от яркого света. Бывают выделения из соединительной оболочки. В большинстве случаев эписклерит проходит сам по себе.
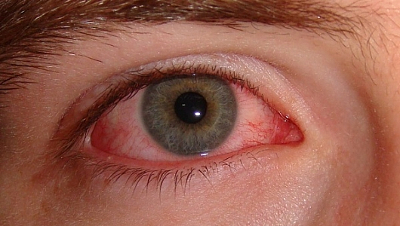
Эписклерит
Аниридия – полное отсутствие радужки глаза.
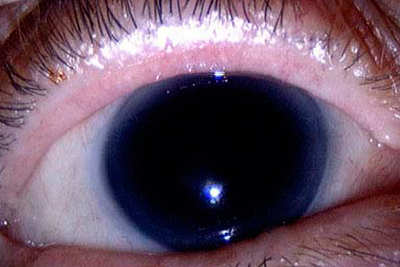
Аниридия
Поликория – дефект глаза, когда у человека есть несколько зрачков.
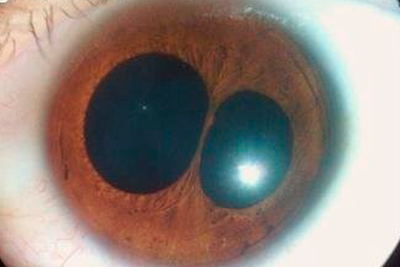
Поликория
Офтальмоплегия – болезнь, когда нервы глаза, отвечающие за его движение, перестают правильно функционировать. Это становится причиной параличей и неспособностью вращения глазными яблоками. Симптомы: глаза обращены к носу, не изменяют это положение.
Экзофтальм – патологический выход глазного яблока за пределы глазной орбиты, возникает из-за отёка её ткани. Помимо основного симптомы выделяют покраснение век и боль во время прикосновения к воспаленному участку.
Диплопия – расстройство зрительной системы, состоящее в постоянном двоении видимых предметов.
Читайте также:


