Вялая тетраплегия что это такое

Тетраплегия (квадраплегия) — это полный или частичный паралич верхних и нижних конечностей, чаще всего вызванный травмой спинного мозга с 1 по 8 уровень шейных позвонков. Следствием травмы шейного отдела служит повреждение спинного мозга.
Уровень паралича конечностей зависит от степени повреждения спинного мозга, имеются ли обломки костной ткани в спинномозговой жидкости, полный разрыв ствола мозга или он отсутствует.
Редко можно встретить людей с совершенно одинаковыми травмами, все они протекают по-разному.
Особенности пациентов с тетраплегией
При травме шейных позвонков больной частично или полностью утрачивает чувствительность. Он не может чувствовать прикосновения, боль, температуру, нет возможности контролировать кишечник и мочевой пузырь, полностью нарушается кровообращение. Людей с такими травмами еще называют спинальниками или шейниками.
Шейники подвержены к образованиям пролежней поэтому рекомендуется составить график для переворачивания больного. Также важно подобрать правильный матрас на кровать, чтобы избежать сильных пролежней и с ними вытекающими последствиями.
У больных с повреждением шейного и грудного отдела нередко возникает гипертония и спазмы мышц. Повышенный тонус может привести к развитию контрактур.
Спазмы мышц или спастические проявления могут быть сгибательные и разгибательные. Спастика проявляется в скручивании пальцев, больной не может их собрать в кулак.
При квадраплегии нарушается терморегуляция и работа потовых желез. В зимнее время такие больные очень мерзнут, а в жаркое изнемогают от жары. Поэтому нежелательно их брать с собой в жаркую погоду на море.

Факторы-провокаторы
Главной причиной тетраплегии является травмирование спинного мозга. Иные факторы:
- аварии, спортивные травмы, падения и др.;
- инфекционные заболевания;
- опухоли;
- воспалительные заболевания: полиомиелит, поперечный миелит;
- врожденные пороки: дистрофия мышц и т.д.
В некоторых случаях нарушение целостности спинного мозга не сопровождается повреждением позвоночника.
Симптоматика синдрома
При визуальном осмотре врач наблюдает нарушение двигательных функций больного. Также при сборе информации выясняется, что человек не может контролировать кишечник и мочеполовую систему. Нередко когда у больного нарушается дыхательная функция, пищеварение и многие другие вегетативные функции.
Потеря чувствительности заключается в онемении конечностей. Симптомы и уровень парализации зависит от степени и места повреждения спинного мозга.
Основные симптомы тетраплегии:
- неконтролируемое сокращение мышц;
- болезненность в мышцах;
- ватность и окаменелость мышц конечностей;
- потеря чувствительности;
- пациент не реагирует на ранение кожи, а также холод;
- человек не контролирование грудных и тазовых мышц.
Но бывают и такие больные, которые навсегда будут прикованы к инвалидной коляске, они могут иметь слабую чувствительность к прикосновениям, а также возможность шевелить пальцами рук. Все эти последствия напрямую зависят от степени нарушения клеток спинного мозга.
Симптомы и нарушения функций у больных с травмами спинного мозга в разных отделах шейных позвонков:
- Повреждение на 3, 4 и 5 уровнях шейных позвонков. Происходит нарушение сократительных способностей диафрагмы, из-за чего может быть затрудненно дыхание.
- Травмирование на 5 уровне. Нарушается сократительная способность плечевых мышц, что приводит к неспособности сгибания и разгибания рук в локте.
- Травма на 6 уровне. Нарушается двигательная способность в запястьях.
- 7 уровень шейных позвонков. Нарушается сгибательная работа в локтевом отделе и в запястье.
- Травмирование на 8 уровне позвонков приводит к нарушению сгибания пальцев рук.

Очень часто тетраплегия вызывает у больного ряд осложнений, поскольку он временно или постоянно обездвижен, что приводит к пролежням, пневмонии, остеопорозу, возникновению инфекционных и респираторных заболеваний, образованию камней в почках и тромбов в глубоких венах, приводящее к сердечно-сосудистым болезням.
Отличия тетраплегии от тетрапареза
Проявления тетраплегии схожи с тетрапарезом, но отличие в том, что парез чаще всего возникает из-за врожденных патологий и заболеваний, которые нередко проявляются в совокупности.
Тетрапарез очень часто возникает при рождении ребенка, что влечет за собой ДЦП. При квадраплегии основной причиной является травма и чаще это происходит у взрослых.
Также при тетерапарезе медикаментозное и оперативное лечение не могут поставить человека на ноги. Лечение и реабилитация направленны на снижение спастики конечностей, а также восстановление обменных процессов и проводящих нервных импульсов.
При квадраплегии при своевременном лечении есть большой шанс восстановления.
Диагностика и методы терапии

При подозрении на повреждение позвоночника и спинного мозга первым делом проводится МРТ, где будет выявлена степень повреждения, а также наличие осколков костной ткани.
Правильное лечение на ранней стадии проявления симптомов купирует воспаление, что позволит избежать паралича.
После происшедшей травмы и диагностирования тетраплегии врач незамедлительно должен приступить к лечению больного.
Первая помощь при травмировании клеток спинного мозга заключается в том, что необходимо предотвратить дальнейшее его повреждение.
Помимо этого врачи должны вести контроль над работой сердца, показателями давления и дыхания. В некоторых случаях требуется срочная операция по извлечению осколков и инородных частей в спинном мозге. Также операцию могут провести для стабилизации позвоночника.
К сожалению не один вид хирургического вмешательства не сможет восстановить поврежденные ткани спинного мозга. Также такие ткани могут иметь тенденцию на распространение. Это связанно с сопровождающимися воспалительными процессами, вследствие ухудшения кровообращения и снижения давления. Такое воспаление нередко приводит к полной гибели клеток.
При оказании помощи в первые 8 часов после травмирования, можно остановить воспаление. Для этого применяют кортикостероиды. Но стоит знать, что такие препараты вызывают многие серьезные осложнения.
Поэтому перед тем как их назначить, врач должен быть уверен, что этот препарат принесет пользу больному в большей степени, чем нанесут вред возникающий ряд побочных эффектов после.
После проведенного лечения каждый человек с тетраплегией обязательно должен пройти реабилитационный курс. Физиотерапия поможет исключить риск возникновения атрофирования мышц.
Пассивное лечение направлено на разработку функций рук и ног, для этого применяют различные методы стимуляции, например электроды. Такая мышечная стимуляция дает шанс пациенту к восстановлению двигательных функций верхних и нижних конечностей.
Поскольку больной не может контролировать мочеполовую систему, ему вживляют катетер, который необходимо проверять от закупорки.
Способность к деторождению
Несмотря на сильные нарушения функций организма, в том числе мочеполовой системы, при повреждении спинного мозга женщина не утрачивает способность деторождения. У нее также продолжает присутствовать менструация и фертильность.
Несмотря на заболевание у женщин сохраняется чувствительность интимных зон.
Методы контрацепции в виде спиралей и гормональных препаратов противопоказаны, поскольку они способы вызвать проблемы с кровообращением в нижних конечностях, т.к. отсутствует чувствительность. Также гормональные препараты могут вызвать инфекционные заболевания в области таза.
Прогноз и последствия
Если тетраплегия не вовремя была диагностирована – это может привести к серьезным последствиям.
При качественной реабилитации можно добиться прогрессирования в движениях рук, ног и туловища, избавиться от спастики.
При травмировании такого характера не нужно падать духом, стоит собраться и заново учиться ходить. При поддержке родных и близких, а также при соответствующей терапии можно добиться хороших результатов.
Вялый паралич - это опасное осложнение после инфекционных болезней. Патология характеризуется прогрессирующим отмиранием нейронов в периферической нервной системе. Это приводит к значительному ухудшению или полной невозможности движений на участке поражения. Чаще всего парализации подвергаются мышцы рук, ног и шеи. Как развивается такой вид паралича? И можно ли восстановить двигательную функцию? На эти вопросы можно найти ответы в статье.
Описание патологии
В периферических нервах расположены двигательные нейроны. Эти клетки снабжены длинными отростками (аксонами), которые передают сигнал из нервной системы в мускулатуру. Благодаря этим структурам человек имеет возможность совершать движения.
При остром вялом параличе поражаются и постепенно разрушаются двигательные нейроны и аксоны. Прекращается поступление сигналов из нервной системы в мышцы. В результате человек не может совершать движения пораженной частью тела. Со временем происходит атрофия мышц, утрачиваются сухожильные рефлексы, ухудшается тонус мускулатуры. Нарастает и прогрессирует слабость конечностей.
Если двигательная функция пораженного участка полностью утрачена, то врачи называют такую патологию параличом. Если же движения ослаблены и затруднены, то специалисты говорят о парезе мышц.
К вялым параличам и парезам не относятся следующие патологические состояния:
- нарушения движений после травм и повреждений (в том числе родовых травм);
- парезы и параличи мимической мускулатуры лица.
Очень важно также дифференцировать данную патологию от параличей, возникших вследствие поражения центральной нервной системы.
Этиология
Периферический вялый паралич не является самостоятельным заболеванием. Чаще всего он возникает как осложнение инфекционных патологий, вызванных энтеровирусами. В большинстве случаев такой вид двигательных нарушений развивается после перенесенного полиомиелита.
В прошлом это опасное вирусное заболевание было широко распространено. Оно нередко приводило к смерти и инвалидности больного. В наши дни благодаря массовой вакцинации отмечаются лишь единичные случаи патологии. Однако полностью исключать опасность инфицирования нельзя. Непривитый человек имеет высокий риск заражения. Периодически регистрируются случаи завозных инфекций. Получить опасный вирус можно и во время путешествий в неблагополучные по полиомиелиту регионы.
Вирус полиомиелита передается несколькими путями: воздушно-капельным, контактным, а также через посуду. Кроме этого, микроорганизм может несколько суток обитать в окружающей среде. Заражению особенно подвержены дети в возрасте до 15 лет.
Вирус попадает в двигательные нейроны и вызывает в них дистрофические изменения. Нервная клетка гибнет и замещается глиозной тканью. В дальнейшем на ее месте образуется рубец. Чем больше двигательных нейронов отмирает при полиомиелите, тем быстрее развивается острый вялый паралич.
Полиомиелит - самая распространенная, но не единственная причина данной патологии. Вялый паралич может развиться и вследствие других заболеваний:
- Воспалительного процесса в спинном мозге (миелита). В половине случаев это заболевание спровоцировано инфекцией. Его возбудителями могут стать энтеровирусы, микоплазмы, цитомегаловирусы, а также возбудитель герпеса. Иногда воспаление возникает после травмы. Но и в этом случае причиной патологии становятся микроорганизмы, проникшие в спинной мозг через рану. При миелите нарушается подача импульсов из ЦНС в периферические нервы, что и становится причиной параличей.
- Поли- и мононейропатии. Эти болезни тоже вызываются различными вирусами. При полинейропатии поражается одновременно большое количество периферических нервов. Мононейропатия характеризуется патологическими изменениями в нейронах на отдельном участке, чаще всего в одной из верхних конечностей.
- Синдрома Гийена-Барре. Заболевание возникает как аутоиммунное осложнение после вирусных патологий: мононуклеоза, микоплазмоза, цитомегалии, заражения гемофильной палочкой. Инфекционный процесс приводит к сбоям в работе иммунитета. Защитные антитела начинают атаковать клетки периферических нервов, что и приводит к вялым параличам.
- Инфицирования вирусом Коксаки. В большинстве случаев этот микроорганизм вызывает заболевание, протекающее с лихорадкой, сыпью и воспалением ротоглотки. Однако существует и другой штамм вируса, который становится причиной воспаления скелетных мышц. Последствием такой патологии может стать острый вялый паралич у детей. Взрослые инфицируются гораздо реже.
В настоящее время появился новый вид энтеровируса (штамм 70-го типа). Чаще всего он вызывает тяжелую форму конъюнктивита. Но существуют и атипичные формы заболевания, которые по симптоматике похожи на полиомиелит. Такая патология тоже может стать причиной поражения периферических нервов.
Отличие от параличей центрального генеза
Необходимо различать вялый и спастический паралич. Эти два патологических состояния сопровождаются нарушениями двигательной функции. Однако они отличаются по этиологии, патогенезу и симптоматике:
- Спастическая форма патологии возникает вследствие поражения ЦНС. Острый вялый паралич характеризуется поражением периферических нервов или корешков спинного мозга.
- При спастическом параличе отсутствует поражение двигательных нейронов.
- При периферической форме паралича отсутствуют сгибательные и разгибательные рефлексы, отмечается слабость мышц. При патологии центрального генеза мускулатура напряжена, отмечаются непроизвольные мышечные сокращения, сохранены рефлекторные движения.
- Центральный паралич может привести к нарушению движений во всем теле. При периферической форме отмечается ухудшение моторной функции на определенном участке.
Дифференцировать эти две формы параличей может только врач-невролог на основании комплексного обследования.
Симптоматика
Нарушения двигательной функции чаще всего появляются внезапно и стремительно нарастают. Можно выделить следующие симптомы вялого паралича:
- невозможность или затруднения движений;
- сильная слабость мускулатуры на пораженном участке;
- отсутствие реакции парализованных мышц на механическое воздействие;
- ассиметричность поражения;
- атрофия мышц (парализованная нога или рука становится тоньше, чем здоровая).
Если паралич развивается на фоне полиомиелита, то у пациента исчезают общие признаки инфекционной патологии. Обычно незадолго до появления двигательных нарушений снижается температура, стихают мышечные боли и спазмы.
Довольно частой формой патологии является нижний вялый паралич. Он характеризуется поражением корешков спинного мозга. В результате у пациента возникает паралич одной из нижних конечностей. Чаще всего нарушается иннервация мышц ступней. Человек не может совершать движения стопой, ему становится очень трудно ходить. Появлению паралича предшествует сильная боль в пояснице. В тяжелых случаях поражение переходит на шейный отдел, и у пациента парализует правую или левую руку.

Особенности патологии у ребенка
Вялый паралич у детей отмечается чаще, чем у взрослых людей. Ребенок гораздо больше подвержен заражению энтеровирусами. Полиомиелит довольно редко встречается в наши дни. Основную опасность для ребенка представляют другие виды энтеровирусов, поражающих периферические нервы.
Проявления вялого паралича у детей такие же, как и у взрослых людей. Однако у ребенка чаще отмечается поражение нейронов, отвечающих за работу дыхательной и глотательной мускулатуры. Больные дети дышат часто и неглубоко, что приводит к гипоксии. Вследствие этого возникают частые головные боли, вялость, трудности с засыпанием. Ребенку становится трудно глотать, он часто давится едой. Из-за недостатка питания дети часто теряют вес.
Осложнения
При отсутствии терапии вялый паралич вызывает тяжелые осложнения. Эта патология может привести к следующим опасным последствиям:
- Анкилозу. Отсутствие движений в парализованной конечности приводит к сращиванию костей в суставных сочленениях.
- Контрактурам мускулатуры. Со временем мышцы на пораженном участке укорачиваются и затвердевают.
- Стойкой слабости мышц. Периферический паралич сопровождается резким снижением тонуса мускулатуры шеи и конечностей. Без лечения атрофия мышечной ткани становится необратимой.
Если у пациента уже развились подобные осложнения, то восстановить двигательную функцию консервативными методами уже невозможно. В большинстве случаев приходится прибегать к хирургическим методам лечения.
Диагностика
Лечением и диагностикой данной патологии занимается врач-невролог. Так как паралич обычно бывает спровоцирован вирусными патологиями, то может потребоваться консультация инфекциониста.
Периферический паралич необходимо дифференцировать от других видов нарушений моторной функции. С целью уточнения диагноза проводят следующие виды обследований:
- Неврологический осмотр. Врач исследует силу мышц, сухожильные рефлексы и глотательную функцию пациента.
- Клинический и биохимический анализы крови. На наличие патологии указывает повышение СОЭ и увеличенная концентрация креатинкиназы.
- Вирусологическое исследование кала. Этот анализ проводится при подозрении на полиомиелит.
- Токсикологический тест крови. Помогает отличить периферический паралич от нарушений двигательной функции, спровоцированных химическими отравлениями.
- Электромиографию. Это исследование помогает оценить электропроводимость мышц.
- Пробу с прозерином. Тест позволяет отличить паралич от миастении.
Медикаментозная терапия
Лечение вялых параличей требует комплексного подхода. Главной задачей терапии является восстановление нормальной работы двигательных нейронов. Пациентам назначают ноотропные и антиоксидантные препараты в высоких дозах:
- "Пирацетам".
- "Актовегин".
- "Мексидол".
- "Трентал".
- "Церебролизин".
Эти лекарства помогают нормализовать обмен веществ в поврежденных нервах и защитить нейроны от вредного воздействия.
Показан курс инъекций препарата "Прозерин". Это средство улучшает передачу сигнала от нейронов к мышцам и способствует повышению тонуса мускулатуры.
Обязательно назначают курс витаминотерапии. Необходим прием высоких доз препаратов, чаще всего лекарства вводят внутримышечно. Для лечения используют витамины В1 и В12, которые положительно влияют на состояние нервной ткани.

Физиопроцедуры и реабилитация
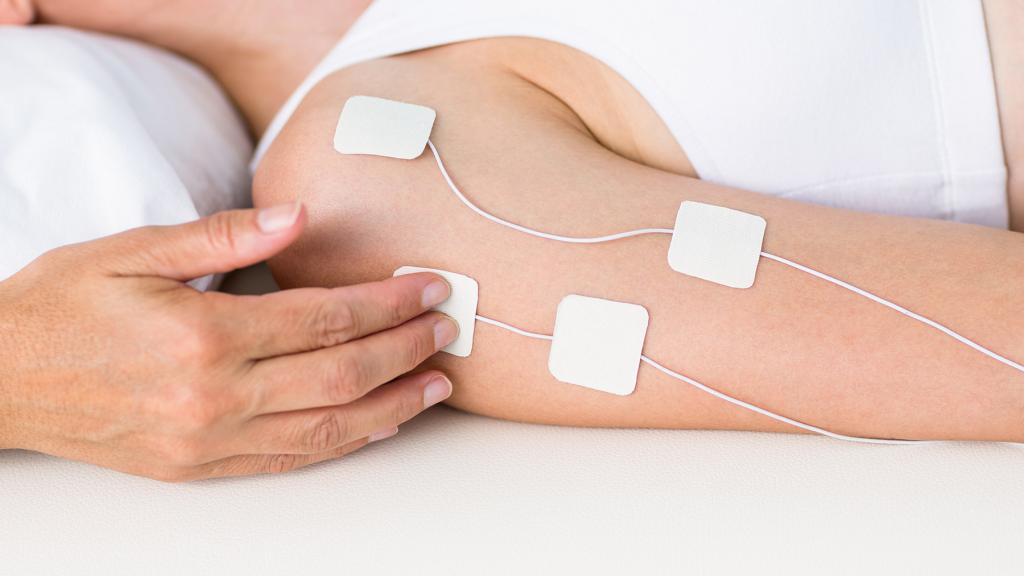
Восстановление движений невозможно без физиопроцедур. Это основная часть лечения периферических параличей. Избавиться от нарушений моторной функции невозможно только медикаментозными методами. Необходимо разрабатывать поврежденные группы мышц, чтобы избежать их полной атрофии.
Пациентам назначают сеансы гальванизации. На пораженные участки накладывают электроды и подают постоянный электрический ток малого напряжения. Это способствует улучшению метаболизма в тканях и восстановлению поврежденных нейронов, а также повышению мышечного тонуса. Показаны также ванны с минеральными водами. Это позволяет воздействовать на периферические нервы через рецепторы кожи.
Такие процедуры допускается проводить только после купирования острых симптомов инфекционного заболевания. Гальванизация и водные процедуры довольно эффективны, однако процесс восстановления движений занимает продолжительный период времени.
Массаж при вялых параличах помогает восстановить тонус мышц и не допустить их атрофии. Воздействие на пораженные участки должно быть достаточно интенсивным, используется разминание и растирание поврежденной мускулатуры. Но при этом очень важно не допускать травмирования мышечной ткани. Поэтому такую процедуру следует доверять только квалифицированному специалисту. Полезно сочетать классический и точечный массаж.

ЛФК при вялых параличах является обязательной частью лечения. Однако необходимо учитывать, что у пациентов ослаблены мышцы и суставы. Поэтому на начальном этапе показаны пассивные движения с использованием опоры. Например, пациент опирается пораженной стопой на специальный ящик и пытается согнуть ногу. Полезно также ползание на четвереньках. Сначала пациент перемещает больную конечность за счет мускулатуры туловища, опираясь на руки. По мере развития движений упражнения выполняются стоя на коленях.

Очень полезна гимнастика в воде. Упражнения для конечностей можно сочетать с лечеными ваннами.
При нарушении движений рук пациента необходимо обучать простым бытовым навыкам. Для этого в физиотерапевтических кабинетах используются столы со специальными стендами. Больной учится самостоятельно застегивать пуговицы, нажимать на кнопку выключателя, поворачивать ключ в замке. Восстановить мелкую моторику кистей помогают занятия лепкой из пластилина.
Во время реабилитации рекомендуется носить ортезы. Это поможет поддерживать поврежденную конечность в оптимальном положении.
Хирургические методы
В тяжелых случаях и при наличии осложнений показано хирургическое лечение. Чаще всего применяются следующие виды операций:
- пересадка здоровых мышц на атрофированный участок;
- устранение деформации сустава при анкилозе (остеотомия);
- пластические операции по утолщению голени (при тяжелой атрофии мышц).
После операций движения восстанавливаются гораздо быстрее, чем при консервативном лечении.
Прогноз
Прогноз заболевания зависит от степени поражения нейронов. Если диагностика и лечение были проведены своевременно, то восстановить движения вполне возможно. Однако это потребует длительной комплексной терапии и реабилитации. Обычно процесс восстановления моторной функции занимает около 2 лет. После хирургического лечения движения нормализуются примерно через 1 год.
В запущенных случаях восстановить движения уже невозможно даже хирургическим путем. Если у пациента погибло более 70 % нейронов, то такие изменения считаются необратимыми.
Профилактика
Как предотвратить гибель двигательных нейронов и возникновение параличей? Чаще всего к подобным осложнениям приводят энтеровирусные заболевания. Чтобы избежать инфицирования, необходимо соблюдать следующие рекомендации:
- вовремя делать прививку от полиомиелита;
- избегать контакта с больными энтеровирусными инфекциями;
- укреплять иммунную систему;
- своевременно и до конца излечивать инфекционные болезни;
- после перенесенного полиомиелита в течение 6-12 месяцев регулярно посещать невролога.
Эти меры помогут избежать опасных осложнений инфекционных патологий и сохранить двигательную функцию.
Спастическая квадриплегия, также известная как спастическая тетраплегия, является формой церебрального паралича, которая поражает все четыре конечности (обе руки и ноги). Спастическая тетраплегия характеризуется спастичностью мышц, а не их параличом. У пациентов с этим состоянием наблюдается жесткие, отрывистые движения, обусловленные гипертонусом мышц.
Что такое спастическая тетраплегия?
Спастическая тетраплегия поражает все конечности, хотя пациенты отмечают, что одна рука может быть более жесткой, чем другая, и т.д. При спастической триплегии страдают три конечности – две руки и нога или две ноги и рука. Спастическая диплегия поражает две конечности (обычно только ноги), спастическая гемиплегия влияет на одну сторону тела, а спастическая моноплегия поражает одну конечность.
Причины и симптомы спастической тетраплегии
Самой распространенной причиной спастической тетраплегии является повреждение головного мозга или проблемы в его развитии, предшествовавшие рождению. Согласно Национальному институту здоровья, есть четыре типа повреждения головного мозга, который могут стать причиной спастической тетраплегии:
- повреждение белого вещества;
- аномальное развитие головного мозга;
- повреждение головного мозга из-за недостатка кислорода.
Белое вещество особенно уязвимо между 26 и 34 неделями созревания, и его повреждение не позволяет мозгу передавать сигналы другим частям тела. Чаще всего причиной спастической тетраплегии является состояние, известное как перивентрикулярная лейкомаляция, при котором в белом веществе образовываются поражения и отверстия.
До 26 недели мозг плода особенно восприимчив к разным токсинам, которые могут мешать его нормальному развитию. Воздействие инфекционных агентов на мозг особенно опасно, поскольку они могут вызывать иммунные реакции, которые активируют цитокины и приводят к воспалению головного мозга.
Причиной спастической тетраплегии могут быть и некоторые инфекции: менингит, герпес, краснуха и энцефалит. Разница в группах крови матери и ребенка также может инициировать проблемный иммунный ответ и стать причиной повреждения головного мозга младенца.
Еще одной причиной этого состояния является тяжелая желтуха, которая приводит к накоплению билирубина в крови.
Кровотечение в мозге, возникшее из-за внутриутробного инсульта, сгустков крови, слабых и поврежденных сосудов или высокого артериального давления матери, также может привести к повреждению головного мозга, которое станет причиной спастической тетраплегии.
Недостаток кислорода в крови вызывает обширные повреждения в коре головного мозга и других его областях. Нехватка кислорода может быть результатом дисфункции плаценты, разрыва матки, повреждения пуповины, низкого артериального давления у матери или асфиксии во время родов.
Дети, родившиеся с осложнениями (недоношенность, кислородное голодание, маленький вес, травмы головы или кровотечение в мозгу) находятся в группе риска развития спастической тетраплегии. Сюда же относятся дети, чьи матери болели во время беременности и не получали достаточное количество еды и витаминов.
Обнаружить спастическую тетраплегию у детей можно вследствие аномального развития двигательных навыков. Первые симптомы появляются в 3-4 месяца, когда мама замечает, что ребенок не может контролировать порывистые движения ног и головы. После 12 месяцев симптомы спастической тетраплегии более четкие – малыш не умеет ползать и ходить.
Спастическая тетраплегия влияет на мускулатуру – пациенты испытывают контрактуры (ограничение пассивных движений в суставе). Клоническая судорога – еще один симптом спастической тетраплегии, который характеризуется чередованием сокращений и расслаблений мышцы.
Дистонию или продолжительное сокращение мышц также можно отнести к признакам спастической тетраплегии.
Комбинация вышеперечисленных симптомов делает невозможным самостоятельное передвижение.
Несмотря на то, что спастическая тетраплегия характеризуется жесткостью мышц, шея у пациентов, как правило, остается слабой, из-за чего им трудно удерживать голову.
У некоторых взрослых могут наблюдаться проблемы с контролем над мышцами сфинктера и мочевого пузыря. Кроме того, для пациентов со спастической тетраплегией характерна половая дисфункция, но в большинстве случаев эти проблемы удается устранить при помощи стимуляции и курса витаминов.
Диагностика и лечение спастической тетраплегии
МРТ и КТ эффективны в поиске причины вышеперечисленных симптомов. У недоношенных детей для этих целей может использоваться УЗИ.
Выбор метода лечения спастической тетраплегии зависит от каждого конкретного случая. Тяжесть симптомов, степень поражения конечностей и любые вторичные условия являются важными факторами в определении лечения.
Существует пять основных методов лечения спастической тетраплегии:
- физиотерапия, которая помогает обеспечить физическую независимость ребенка. Физиотерапевты делают все возможное, чтобы вернуть суставам и мягким тканям подвижность и гибкость. Физиотерапия помогает улучшить двигательную функцию, а также избежать других возможных осложнений в будущем.
- трудотерапия, которая помогает ребенку научиться выполнять рутинные задачи и действия. Профессиональные терапевты рекомендуют сосредоточиться на выполнении упражнений, направленных на разработку мышц запястья, предплечья и большого пальца.
- логопедия используется для улучшения речи у детей со спастической тетраплегией. Цель этой терапии – разработка мышц, используемых для артикуляции, координации и речи.
- лекарственные препараты, позволяющие уменьшить жесткость мышц и улучшить двигательную функцию. Допустимо применение противосудорожных препаратов, если у пациента со спастической тетраплегией наблюдаются судороги.
- хирургия помогает добиться хороших результатов у детей со спастическим церебральным параличом. В ходе операции врач может исправить положение сустава, мышцы или устранить сенсорное нарушение, которые препятствуют нормальной двигательной функции. Самой распространенной операцией в данном случае является селективная дорсальная ризотомия, помогающая расслабить мышцы и повысить мобильность разных частей тела.
В жару эксперты рекомендуют употреблять соль и острую пищу
Читайте также:


