Японский энцефалит на хайнане
Больше всего белые иностранцы, приезжая в Юго-Восточную Азию, из тропических болезней опасаются лихорадки Денге. Я уже писала о несуществующих вакцинах против нее и других прививках в Таиланде для детей. Однако есть еще одна болезнь, которая. возможно, более опасна, но менее известна нам, фарангам и барангам, – японский, или комариный, энцефалит. Расскажу, как мы прививали от нее сына и кратко опишу врага в лицо.
Как мы прививку от японского энцефалита ставили
Сидим мы с Викторалексеичем на верандах опосля обеда, лепим пластилиновых уродцев, никого не трогаем. Вдруг прибегает моя камбоджийская приятельница Мейн и дает смартфон, в котором еще одна кхмерская рожица вещает.
– Хотите, – говорит рожица, – прививки поставить? Бесплатно, для мозгов полезно. Если хотите, поезжайте вместе с Мейн и ее детьми в Сиануквиль, там ждите доктора и прививайтесь.
– Кнем бонсрай, – поясняет Мейн , традиционно посмеиваясь и указывая на рожицу в телефоне. Сестра, стало быть, ейная. Разговаривала со мной по причине владения английским.
– Что за прививка-то – японский энцефалит, надеюсь? – пробую уточнить уже у Мейн, т.к. англоговорящий экран погас. 
– Как я тебе, дурынде, могу объяснить, что за прививка, если ты не понимаешь по-кхмерски, а я – по-английски! – Мне показалось, что именно что-то такое сказала кхмерка на своем языке. Но многозначительно добавила по-аглицки: – For brains!
Если “фо брейнс”, то наверняка речь о комарином энцефалите, который мы давно уже хотели поставить. Так я предположила и решительно собралась в Сиануквиль, чтобы по ходу дела разобраться, нужно нам такое счастье, али нет.
В городе мы приехали в одну из обычных лавочек с напитками и чипсами, неподалеку от центрального рынка, и там часа полтора ждали врача. Доктор в аккуратной синей робе бодро прикатила на мотобайке с медицинским чемоданчиком наперевес.
Все двадцать детишек разного возраста вместе с родителями, что собрались в ожидании страшного часа, замерли, глядя, как врач шустро набирает жидкости в шприцы.
Реагировали детки по-разному. Большинство плакали в ужасе, иные даже вырывались отбрыкивались. Но несколько детей стоически молча перенесли экзекуцию, и среди них был и Викторалексеич. Тот, как мне показалось, вовсе не заметил, что ему что-то вкололи в плечо, и лишь, разинув рот, изучал интерьеры, новые лица и странные предметы в руках тети.
Безответственная мамаша Марта вместо того, чтобы улюлюкать сына, предусмотрительно сплавила его на руки Мейн, которая очень кстати души не чает в Викторалексеиче. Сама же я тем временем засняла эпические моменты, и теперь похвастаюсь героической стойкостью самого странного из присутствовавших кхмерского ребенка – с белыми волосами и неестественного голубого цвета глазами.
Сейчас с момента прививки прошло уже десять дней, и реакции со стороны детского организма не было решительно никакой – ни температуры, ни вялости, ни-че-го.
В Таиланде вакцинация против японского энцефалита входит в стандартный план прививок – смотрите по ссылке в первом абзаце статьи. Но в Паттайе нам не довелось привиться, и, переехав в Камбоджу , я начала изучать, в каких госпиталях, за сколько можно купить и вколоть вакцину. Цены в соцсетях назывались в районе 70-100 долларов, но проверить эту информацию лично я не могу, так что просто передаю с чужих слов. Что я всегда делаю с опаской. 
Мы же попали под бесплатной программу вакцинации в Камбодже, если я все правильно поняла. В эти дни, за несколько месяцев до начала сезона дождей в Юго-Восточной Азии, по улицам Сиануквиля разъезжают доктора, которые со своими портативными прививочными кабинетами предлагают иммунизацию всем детям всех возрастов.
Очень похоже, что финансируют вакцинацию от тропического энцефалита в Камбодже разные общественные организации, в том числе ЮНИСЕФ. Подчеркиваю, что это лишь мои догадки, и более сведущие могут меня поправить: сея информация взята с футболки доктора и интерпретирована на мой лад.
Почему именно эта прививка меня так беспокоила, стоит пояснить. Нижеследующая информация, конечно, как и вся статья, актуальны только для родителей, которые в принципе прививают детей. Если же читающие против вакцинации в принципе, мне нечего сказать, кроме пожелания железобетонного иммунитета непривитым деткам. Я сама долго металась промеж двух огней, но в итоге все-таки решила проставить основные вакцины.

Мой хлипкий источник информации о вакцинации
- Японский, или комариный, энцефалит – сравнительно молодое заболевание. В смысле, описан научно он был только в 1930 году после мощной пандемии в Японии, в ходе которой погибло почти 5 тыс человек из 6 125 заболевших. Через восемь лет начали заболевать и россияне, живущие в Приморье.
- Источник заражения – комары, которые вместе со своей слюной передают вирус во время укуса людей, обезьян и домашнего скота. Чаще всего болеют люди, живущие в сельскохозяйственной и заболоченной местностях, там, где есть домашние свиньи. Проникая через кожу, вирус тропической болезни вскоре достигает головного мозга, где начинает активно размножаться.

Не всем детям легко далась вакцинация от японского энцефалита
…В остальном Таиланд и Камбоджа – прекрасны и удивительны.
С пожеланиями крепкого здоровья, умеющая успокоить, но искренне ваша, азиатка Marta.
Описание болезни
Японский энцефалит (ЯЭ или летне-осенний комариный энцефалит) — это вирусное заболевание, вызываемое типом вируса, называемым флавивирусом. Он распространяется через укус зараженного комара. В большинстве случаев болезнь легкая, с симптомами, включая головные боли и высокую температуру (лихорадка).
ЯЭ может вызвать более серьезные симптомы, такие как рвота или судороги (судороги). Энцефалит (воспаление мозга) может развиться примерно в 1 из 300 случаев. Среди тех, у кого развиваются более серьезные симптомы, вероятность того, что ЯЭ может привести к летальному исходу, составляет около 30%.
ЯЭ встречается по всей Юго-Восточной Азии, на Дальнем Востоке и на островах Тихого океана. Вирус обнаружен у свиней и птиц и передается комарам, которые кусают зараженных животных. Японский энцефалит чаще встречается в районах, где есть свинофермы и рисовые поля, которые являются идеальными местами размножения комаров.
Японский комариный энцефалит обычно сезонный, происходит в сезон дождей и варьируется от страны к стране.
По данным Всемирной организации здравоохранения (ВОЗ), по меньшей мере у 50 000 человек в Азии ежегодно появляются видимые симптомы японского энцефалита. Приблизительно у 1 из 200 человек развиваются более серьезные симптомы, которые могут привести к необратимому повреждению мозга или смерти.
Путешественники очень редко страдают от японского энцефалита. По оценкам Американского центра по контролю за заболеваниями, на каждый миллион путешественников приходится менее одного случая ЯЭ.
Симптомы японского энцефалита

В большинстве случаев симптомы японского энцефалита слабо выражены. Иногда симптомы вообще не проявляются. Однако примерно в 1 из 200 случаев симптомы японского энцефалита являются серьезными.
Вирус поражает мембраны вокруг мозга. После укуса инфицированного комара признаки заболевания могут появиться в течение 5-16 дней.
У большинства людей с ЯЭ нет никаких симптомов или только легкие симптомы гриппа, такие как головная боль или слегка высокая температура.
Более серьезные симптомы ЯЭ включают:
- высокую температуру (лихорадку) 38°C (100,4°F) или выше;
- головную боль;
- рвоту;
- скованность шеи;
- спутанность сознания;
- чувство слабости;
- кома (состояние, когда кто-то долго находится без сознания);
- судороги (припадки или эпилепсия);
- очаговый неврологический дефицит (проблема с нервом в определенном месте, например на языке);
- проблемы с движением, такие как дрожание, скованность, медлительность или паралич;
- менингит (инфекция менингов, которые являются защитными мембранами, окружающие головной и спинной мозг).
Эти симптомы могут появляться внезапно и быстро ухудшаться. Примерно в 1 из 300 случаев ЯЭ симптомы развиваются в энцефалит (воспаление головного мозга). Уровень смертности среди людей с тяжелыми симптомами составляет около 30%.
Поскольку японский энцефалит вызывается укусами инфицированных комаров, вспышки обычно связаны с популяцией комаров. Внезапное увеличение популяции комаров может вызвать внезапную вспышку ЯЭ у людей. В некоторых случаях уровень смертности во время такой вспышки может достигать 60%, особенно если поражено много маленьких детей.
Около 30% из тех, кто выжил при тяжелой форме ЯЭ, могут остаться с постоянным повреждением их центральной нервной системы (головного мозга, нервов и спинного мозга), например, разовьется:
- паралич (потеря силы в мышце, из-за чего человек не сможете ей двигать);
- атаксия (потеря физической координации);
- трудности с речью.
Причины японского энцефалита

Японский энцефалит вызывается флавивирусом. Это тип вируса поражает как животных, так и людей. Вирус передается людям от животных через укус зараженного комара.
Свиньи и болотные птицы являются основными переносчиками вируса ЯЭ. Комар заражается после высасывания крови у зараженного животного или птицы. Если зараженный комар кусает человека, он может передать вирус. Вирус не может передаваться от человека к человеку.
Существует ряд факторов, которые могут повысить риск заражения данным энцефалитом. Они включают:
- районы, которые посещает человек;
- времена года посещения;
- деятельность, которой человек занимается.
Японский энцефалит встречается по всей Азии и за ее пределами. Район, в котором он находится, простирается от островов западной части Тихого океана на востоке, таких как Фиджи, до границ Пакистана на западе. Он находится на севере до Кореи и на юге до Папуа-Новой Гвинеи.
Большинство случаев происходит в Китае, Мьянме (Бирме), Таиланде, Вьетнаме, Камбодже, Лаосе, Непале, Индии, Филиппинах, Шри-Ланке, Корее, Малайзии, Индонезии и Сингапуре.
Случаи японского энцефалита также произошли на островах Торресова пролива у северного побережья Австралии. Считается, что перелетные птицы привнесли заболевание в этот район, и теперь его можно найти у свиней.
Комары, переносящие ЯЭ, обычно размножаются в сельской местности, особенно там, где есть затопленные рисовые поля или болота. Зараженные комары также были обнаружены в городских районах. Они обычно питаются между закатом и восходом солнца.
Распространение ЯЭ тесно связано с областями производства орошаемого риса и свиноводства. Заболевание менее распространено в мусульманских странах, где свиней не едят и, следовательно, не разводят.
Встречаемость японского энцефалита у людей обычно совпадает с сезонами дождей.
- С мая по сентябрь пиковое время появления ЯЭ в Корее и Японии.
- Апрель-октябрь является пиковым временем появления ЯЭ в районах Юго-Восточной Азии, таких как Таиланд, Камбоджа и Вьетнам.
- Сентябрь-декабрь является пиковым временем появления ЯЭ в Непале и Индии.
- Болезнь есть круглый год в Малайзии, Индонезии и на Филиппинах, где в течение года выпадает дождь.
Эта модель может варьироваться. Например, фермерские сообщества, использующие орошение для выращивания своих культур, могут затопить свои рисовые поля вне сезона дождей. Вода привлечет зараженных комаров в другое время года.
Зараженные птицы могут изменить свои миграционные схемы, поэтому случаи ЯЭ могут наблюдаться в другое время года или в разных местах.
Если вы планируете короткий визит в Азию, риск заражения японским энцефалитом очень низок, особенно если вы собираетесь остановиться в городских районах. По оценкам, на каждый миллион путешественников приходится один случай ЯЭ. Действия, которые могут увеличить риск развития ЯЭ, включают:
- проживание или путешествия в районах повышенного риска в течение длительного времени;
- посещение сельских районов, особенно в сезон дождей;
- полевые работы, кемпинг или езда на велосипеде в сельской местности.
Среди путешественников, посещающих сельские районы и остающихся в течение длительных периодов, риск заражения японским энцефалитом может увеличиться. Например, согласно одной оценке, на каждые 100 000 путешественников может приходиться до двух случаев в неделю.
Диагностика
Если вы испытываете какой-либо из симптомов японского энцефалита и недавно посетили или все еще находитесь в стране, где существует риск, немедленно обратитесь за медицинской помощью.
Лечащий врач спросит вас о симптомах, о том, что вы делали во время поездки и какие прививки (если они были) сделаны.
Лечащий врач или медицинский работник возьмет образец крови из руки и проверит его на наличие антител. Антитела — белки, вырабатывающиеся организмом для нейтрализации или уничтожения болезнетворных организмов.
Если заразится вирусом ЯЭ, тело начнет вырабатывать антитела определенного типа для уничтожения вируса. Примерно через 7 дней после начала симптомов, антитела должны быть заметны в крови.
Антитела также присутствуют в спинномозговой жидкости, окружающая головной и спинной мозг. В некоторых случаях вместо крови может быть взят и протестирован образец жидкости. Ее могут взять, потому что данное исследование помогает быстро диагностировать менингит и энцефалит, которые оба являются серьезными признаками ЯЭ.
Образец жидкости берется с использованием процедуры, называемой люмбальной пункцией. Между позвонками (задними костями) в нижней части позвоночника вставляется полая игла и берется часть жидкости.
Если лечащий врач подозревает, что японский энцефалит, возможно, распространился на головной мозг, он может порекомендовать сканирование мозга, чтобы проверить наличие повреждений и подтвердить диагноз. Визуальные тесты включают:
- компьютерную томографию (КТ), которая делает серию рентгеновских снимков тела под немного разными углами, чтобы получить четкое изображение внутренней части тела;
- магнитно-резонансную томографию (МРТ), использующую сильное магнитное поле и радиоволны для получения детальных изображений внутренней части тела.
Лечение японского энцефалита
В настоящее время не существует специального лечения японского энцефалита, хотя могут быть приняты меры для контроля симптомов и предотвращения развития осложнений.
Если симптомы серьезны, больной может быть госпитализирован, часто в отделение интенсивной терапии. Работающие с больным медицинские работники постараются снизить высокую температуру (лихорадку) и облегчить боль. Пациенту дадут кислородную маску, которая поможет дышать, и трубку для кормления, обеспечивающую питанием и увлажнением.
Если есть определенные осложнения, такие как энцефалит (воспаление в головном мозге), может быть использовано дополнительное медикаментозное лечение.
Перед отъездом из России убедитесь, что вы знаете, как получить медицинскую помощь в стране, в которую вы отправляетесь.
Кроме того, поговорите с вашим турагентом, если он у вас есть. Информацию можно также получить в туристическом отделе, посольстве или в высоких комиссиях страны, в которой вы находитесь.
Вакцинация против японского энцефалита
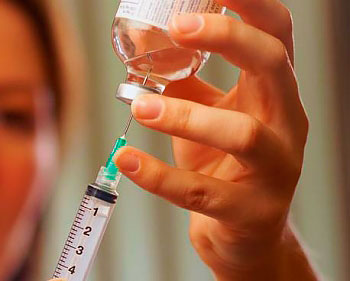
Вакцина против японского энцефалита доступна для людей, посещающих страну, где ЯЭ представляет риск. После полного курса вакцинации человек будет иметь высокую степень защиты от ЯЭ.
Если вы путешествуете в страну, где рекомендуется вакцинация, посоветуйтесь с лечащим врачом или практикующей медсестрой по крайней мере за 6-8 недель до отъезда. Они обсудят с вами поездку и определят, стоит ли делать прививку. Вакцина не бесплатная, поэтому вам придется заплатить за нее.
Вакцина от японского энцефалита рекомендуется, если вы:
- планируете провести месяц или дольше в стране повышенного риска в сезон дождей;
- планируете посетить любые сельские районы в странах с высоким риском, даже если только в течение короткого периода времени;
- будете принимать участие в любых мероприятиях, которые могут повысить риск заражения, таких как посещение рисовых полей или свиноферм, езда на велосипеде, кемпинг или полевые работы.
ЯЭ-вакцина не рекомендуется для детей младше 1 года.
Если у вас ранее была сильная аллергическая реакция (анафилаксия) на вакцину против ЯЭ или у вас аллергия на какие-либо ингредиенты в вакцине, не делайте ее.
Вы можете быть более подвержены риску побочной реакции на вакцину, если у вас:
- есть другие аллергии, такие как аллергический ринит или астма;
- есть неврологическое заболевание, которое влияет на нервную систему (головной, спинной мозг и нервы), такое как рассеянный склероз;
- были судороги (припадки) в прошлом году.
Во всех случаях риски заражения вирусом японского энцефалита будут сопоставлены с риском неблагоприятной реакции на вакцину.
— Что если я беременна?
Нет никаких доказательств того, что вакцина против ЯЭ представляет риск для беременных женщин или женщин, кормящих грудью, но Тропическое медицинское бюро рекомендует вакцинацию только в том случае, если риск заболевания считается значительным.
— Есть ли что-нибудь еще, что я должен сделать?
Получите адекватную туристическую страховку для стран, которые вы посещаете.
Профилактика японского энцефалита
Поскольку вакцинация против японского энцефалита не является полностью эффективной, вы должны также защитить себя от укусов комаров в районах высокого риска. Следуйте советам ниже, чтобы предотвратить укусы инфицированных комаров.
- Если возможно, спите в комнатах с плотно прилегающей марлей над окнами и дверями.
- Если это невозможно или вы спите на улице, используйте противомоскитные сетки, пропитанные инсектицидом, таким как перметрин.
- Ранним вечером опрыскайте комнату инсектицидом, чтобы убить комаров, попавших в течение дня.
- Комары, переносящие вирус ЯЭ, обычно наиболее активны в сумерках и любят теплые и влажные условия. Если вы выходите на улицу после захода солнца, наденьте топы с длинными рукавами, брюки и носки.
- Комары могут кусать плотно прилегающую одежду, поэтому, по возможности, надевайте свободную одежду.
- Нанесите качественное средство от насекомых на любые открытые участки кожи.

Доступны различные виды средств от насекомых. Многие содержат диэтилтолуамид (ДЭТА). Если аллергия на ДЭТА, доступны другие средства от насекомых, включая диметилфталат или эвкалиптовое масло.
При использовании репеллента, следуйте инструкциям ниже:
- Не используйте средства от насекомых на порезах, ранах или раздраженной коже.
- Не допускайте попадания средств от насекомых в глаза, рот и уши.
- Не распыляйте средство от насекомых прямо на лицо. Распылите его на руки, а затем нанесите на лицо.
- Не позволяйте маленьким детям применять средства от насекомых самостоятельно. Нанесите на руки, а затем натрите им ребенка.
- Тщательно вымойте руки после нанесения средства от насекомых.
- Смойте репеллент водой с мылом, когда он больше не нужен.
- Всегда следуйте инструкциям производителя.
Если у вас или у детей неблагоприятная реакция на средство от насекомых, например покраснение, прекратите его использование. Смойте средство и свяжитесь с лечащим врачом или местным врачом, если находитесь за границей.
ДЭТА считается очень безопасным при использовании в соответствии с инструкциями производителя.
- Не распыляйте прямо на лицо.
- Используйте только на открытой коже.
- Избегайте контакта с губами и глазами.
- Мойте руки после нанесения.
- Не наносить на порезы, ссадины, поврежденную или раздраженную кожу.
- Смывайте средство водой с мылом, когда она больше не нужна.
- Избегайте солнцезащитных средств, содержащих репелленты.
Прогноз японского энцефалита
Любой, кто болел японским энцефалитом и выздоровел, развивает иммунитет (устойчивость) к вирусу. Это означает, что если они снова заразятся, они не должны испытывать каких-либо серьезных симптомов.
В районах, где распространена ЯЭ, дети старшего возраста и взрослые часто неуязвимы для ЯЭ. Более серьезные осложнения обычно возникают у маленьких детей, которые впервые заразились ЯЭ.
По оценкам ВОЗ, ежегодно от японского энцефалита умирает около 10 000 человек, главным образом среди детей.
В настоящее время нет специального лечения для вируса, вызывающего японский энцефалит. Тем не менее, вакцинация доступна для путешественников, которые могут подвергнуться риску заражения.
В связи с очередным весенним потеплением решил напомнить о клещах. В 2008-ом я писал о клещевых инфекциях: болезни Лайма = клещевом боррелиозе, клещевых риккетсиозах, анаплазмозах. Отдельно писал и о клещевом энцефалите. Этот пост отредактирован и дополнен с учетом новых данных.
Ixodes persulcatus (таёжный клещ) в позе поджидания — самка слева, самец справа. Фото alexchorg
Первое описание заболевания, очень напоминающего КЭ, можно обнаружить в церковных записях скандинавских стран VIII века. Впервые КЭ был описан как самостоятельное заболевание в Австрии в 1931 г. (Schneider H.,1931). Возбудитель инфекции был выделен в 1937 г. российскими учеными под руководством Л.А. Зильбера. Им оказался представитель рода флавивирусов, против которых в мире до сих пор не разработано ни одного эффективного лекарственного средства. Другие флавивирусы вызывают, например, желтую лихорадку, японский энцефалит, лихорадку Денге и лихорадку Западного Нила, которые переносятся комарами и для России являются по большей части экзотическими/завозными инфекциями.
Вирус клещевого энцефалита нейротропен, то есть поражает нервную систему. При этом страдает серое вещество головного мозга и его оболочки (менингоэнцефалит), и часто, но не всегда, вовлекается спинной мозг. Взрослые болеют тяжелее детей; у трети переболевших развиваются пожизненные неврологические последствия, часто с нарушениями психической сферы и инвалидизацией. Однако надо отметить, что заболевание развивается далеко не у всех инфицированных. Многие переносят его вообще бессимптомно.
КЭ распространен от Восточной Европы до российского Дальнего Востока и севера Японии. Поскольку многие мои читатели являются москвичами, оговорюсь, что в Москве и почти во всем Подмосковье клещевого энцефалита пока нет (редкие случаи зарегистрированы в Дмитровском и Талдомском р-нах), зато есть клещевой боррелиоз. Подробнее о зараженных регионах России читайте здесь.
Переносчиком вирусов, как и следует из названия заболевания, являются клещи, а именно собачий клещ Ixodes ricinus и таежный клещ Ixodes persulcatus. Собачий клещ переносит европейский подтип КЭ, тогда как таежный — источник более тяжелого сибирского и дальневосточного подтипов. Летальность при европейском подтипе невысока (1-2%), от сибирского подтипа погибает 2-3% заболевших, а вот на Дальнем Востоке летальность составляет уже от 20 до 25% (по некоторым годам до 40%!), что отчасти связано с селективной регистрацией только тяжелых случаев заболевания. Дальневосточный подтип может вызывать тяжелые формы и у детей и гораздо чаще европейского протекает в хронической прогрессирующей форме.
Ежегодно в мире регистрируется до 10 000 случаев КЭ (ВОЗ). В России в последние годы регистрируется около 2000 случаев КЭ. В природе основным резервуаром инфекции, помимо самих клещей, являются дикие млекопитающие, но по мере заселения Сибири и Дальнего Востока и вытеснения зверей из лесных зон деревень и пригородов прокормителями кровососов становятся всё чаще становятся люди.
Ареалы обитания собачьего и таежного клещей. Красным пунктиром отграничена территория распространения КЭ. (Lancet, 2008)
Вирус передается человеку через слюну клеща в течении нескольких минут от момента присасывания, поэтому быстрое удаление клеща ничего не гарантирует (сразу отмечу, что удалять клеща, тем не менее, надо немедленно, как только обнаружили для профилактики клещевого боррелиоза). Отмечены редкие случаи заражения человека при употреблении сырого козьего и коровьего молока от больных животных.
Клещи становятся активными, как только температура устанавливается на +6°C и выше, поэтому для этого заболевания характерна четкая сезонность. Активизируясь, перезимовавшие клещи выбираются из лесной подстилки и размещаются на травинках или низкорослых кустарниках (обычно не поднимаясь выше полуметра), где и поджидают прокормителя. В этот период главное для самки клеща напиться крови, которая необходима для развития её многочисленных яиц. Стоит оказаться рядом теплокровному животному, как он прицепляется к коже, шерсти, одежде и незаметно ползет вверх, пока не найдет укромное место — у человека обычно под одеждой, чтобы присосаться к телу. У людей таким местом чаще является спина, подмышки, пах, у диких и домащних животных — голова, шея, пах. Насытившись за 5 — 6 дней кровью, самка спадает с прокормителя на лесную подстилку, откладывает там несколько тысяч яиц и погибает.
Вирус наиболее активно реплицируется в клещах при температуре +6—25°C и влажности окружающей среды > 85%. В жарком и сухом климате вирус не "выживает". Поэтому в России пик заболеваемости приходится на конец мая — начало июля.
Сами клещи заражаются, присасываясь к больным животным, а кроме того передают вирус своему потомству трансовариально (т. е. через яйца). Клещ может переносить КЭ как во взрослом состоянии, так и на стадиях личинки и нимфы. В случае с собачьим клещом заражение чаще всего происходит от личинок и нимф; в лесу их гораздо больше, они малоразборчивы в прокормителях, а кроме того очень малы, так что их сложно обнаружить на теле до присасывания. Что касается таежного клеща, в передаче инфекции гораздо большую роль играют взрослые клещи.
Европейский КЭ протекает, как правило, в 2 фазы. Первая гриппоподобная фаза развивается через 1-2 недели после присасывания клеща и длится подобно гриппу около недели. А вот через несколько дней наступает вторая фаза с поражением головного мозга (от легкого менингита до тяжелого энцефалита со спинальным параличом).
Дальневосточный КЭ начинается остро с лихорадки, головной боли, кишечных расстройств, за которыми может быстро последовать нарушение чувствительности, кома, судороги и паралич. Смерть может наступить через неделю.

Насосавшаяся крови самка увеличивается до размеров фасолины.
ДИАГНОСТИКА
Сдавать кровь сразу после присасывания клеща бессмысленно — анализы ничего не покажут. Кровь на клещевой энцефалит имеет смысл исследовать не ранее чем через 10 дней после укуса. Самая ранняя диагностика возможна методом ПЦР, а через две недели после укуса клеща можно исследовать кровь и на антитела к вирусу клещевого энцефалита. Антитела ищут серологическими тестами. У больного с уже развившейся неврологической симптоматикой обнаруживаются острофазные TBEV-IgM, как правило, вместе с TBEV-IgG. На МРТ головного мозга примерно у 20% острых больных определяется отек базальных ганглиев, талямуса и ствола, но сама по себе МРТ диагноза не установит.
Как я уже отметил, специфического лечения против флавивирусов не существует. Острые формы лечат только симптоматически. В России часто применяют кортикостероиды, хотя их эффективность при этом заболевании не подтверждена никакими исследованиями (ссылка).
ПРОФИЛАКТИКА
Вакцину прививают по основной и экстренной схемам:
Основная схема: 0, 1-2, 9-12 месяцев для Энцепура® и 0, 1-3, 5-12 месяцев для ФСМЕ-ИММУН®. Выполняется с последующей ревакцинацией каждые 3-5 лет. Чтобы сформировать иммунитет к началу эпидсезона, первую дозу вводят осенью, вторую зимой.
Экстренная схема: три укола (0, 7, 21 день) для Энцепура® и два укола (0, 14 день) для ФСМЕ-ИММУН®. Экстренная схема применяется для невакцинированных лиц, приезжающих в эндемичные очаги весной-летом. Экстренно провакцинированные лица приобретают иммунитет только на один сезон (он развивается через 2-3 недели), через 9-12 месяцев им ставится бустерный укол, затем опять же ревакцинация каждые 3-5 лет. Все зарегистрированные у нас вакцины взаимозаменяемы в прививочных схемах.
Детям: детские формы — ФСМЕ-ИММУН Джуниор® и Энцепур детский® — можно вводить с 1-ого года жизни; российские вакцины — с 3 лет.
В России при обнаружении присосавшегося клеща невакцинированным лицам вводят внутримышечно специальный иммуноглобулин (= гамма-глобулин), т. е. готовые антитела к вирусу, в дозе от 1,5 до 3 мл в зависимости от возраста. Спустя 10 дней повторно вводят 6 мл. Хотя сама по себе профилактика иммуноглобулином кажется теоретически обоснованной, в Европе она не рекомендуется. Дело в том, что до сих пор не получены данные об эффективности этого метода и не всё понятно с повторным введением препарата. Кроме того, существуют обоснованные опасения, что введение иммуноглобулина может спровоцировать обострение заболевания (ссылки здесь, здесь и здесь).
Так что, как ни крути, лучше привиться!
Не покупайтесь на преступную рекламу неэффективных средств типа Йодантипирина, с которой мне нередко приходится сталкиваться в России, особенно в Новосибирске и Томске — родине этого фуфломицина (подробнее ругался здесь). Совершенно неэффективен Анаферон (деятелей, назначающих его для профилактики КЭ, следует поганой метлой гнать из врачебной практики). Клещевой энцефалит — потенциально смертельное заболевание, так что не стоит с ним шутить!
Неспецифическая профилактика предусматривает меры, препятствующие присасыванию клеща. Напоминаю основные правила:
1) В клещевой сезон старайтесь не посещать без необходимости места наибольшего скопления клещей (лесные биотопы с высокой травой, кустарником). В походах следует держаться троп. Для выбора места отдыха, стоянки или ночевки в лесу предпочтительны сухие сосновые леса с песчаной почвой или участки, лишенные травянистой растительности, где клещи встречаются крайне редко.
2) Используйте репелленты с ДЭТА не менее 25 — 30% (менее концентрированные не особо эффективны) или средства с акарицидными пиретроидами (перметрином и альфа-перметрином) типа Гардекс экстрим®, которые парализуют лапки клеща. Существуют и очень эффективные комбинированные акарицидно-репеллентные средства, содержащие ДЭТА и пиретроид одновременно. Распыляйте такие средства не только на открытые участки тела, но и на обувь и одежду. Особенно густо обработайте места, где клещ может перебраться с одежды на тело (лодыжки, пояс).
4) Регулярно осматривайте свою одежду и одежду спутников в лесу. Помните, что очень важно своевременно снять клеща с одежды или кожи, пока тот не присосался. Для трети заболевших присасывание клеща остается незамеченным, особенно если переносчикам была личинка (нимфа).
5) По возвращении домой тщательно осмотрите тело. Поскольку некоторые участки тела недоступны самоосмотру, следует прибегнуть к помощи близких для осмотра спины и волосистой части головы.
6) Поскольку личиночные формы клещей очень мелки, их можно не заметить на одежде. Во избежание их присасывания в доме одежду следует простирать в горячей воде.
7) При обнаружении присосавшегося клеща, его следует немедленно удалить! Удалять клеща можно клещедёром, маникюрным пинцетом или нитью, обвязав её вокруг головы паразита. На практике не глубоко присосавшегося клеща легко удалить просто ногтями, ухватив его в районе головы как можно ближе к коже. Клещ удаляется раскачивающе-выкручивающими движениями. При этом не допускайте раздавливания клеща! После удаления ранку можно обработать любым дезинфицирующим раствором (хлоргексидин, раствор йода, спирт, и т. п.). Если в ранке остался ротовой аппарат клеща, не беда — удалите его как занозу. Совершенно бесполезно смазывать клеща маслом или чем-то еще в надежде перекрыть кровососу кислород: имеющегося воздуха в разветвленных трахеях клещу хватит на долгое время. Не надо идти для снятия клеща в поликлинику! Чем раньше клещ удален, тем меньше вероятность подхватить инфекцию. Удаленного клеща рекомендуется сдать живым в лабораторию вашей инфекционной больницы для исследования его методом ПЦР на КЭ и клещевой боррелиоз (правда, такие лаборатории есть только в крупных городах — их перечень с адресами здесь).
ПОМНИТЕ: если в течение месяца после присасывания клеща вы почувствовали резкое изменение в самочувствии, отметили повышение температуры или увеличивающееся красное пятно — необходимо незамедлительно обратиться к врачу!
Читайте также:


