Зрительный нерв при высоком давлении
Содержание статьи:
Болезни зрительного аппарата могут иметь серьезные последствия, если вовремя не обратиться к врачу. Одной из таких патологий является неврит зрительного нерва. Который лишает пациента возможности четко видеть дальние объекты, вызывает болевые ощущения в области глаза и имеет другие неприятные симптомы.
Неврит зрительного нерва — это болезнь воспалительного характера, которая провоцирует снижение зрительных функций. Основными симптомами являются: боль в глазах, резкое снижение зрения, нарушенное восприятие цвета, появление белых пятен. Из-за воспалительного процесса миелиновая оболочка, которой покрыт зрительный нерв разрушается, а на ее месте начинает разрастаться рубцовая ткань. Это явление называется демиелинизацией и при несвоевременном обращении к врачу может привести к необратимой слепоте.
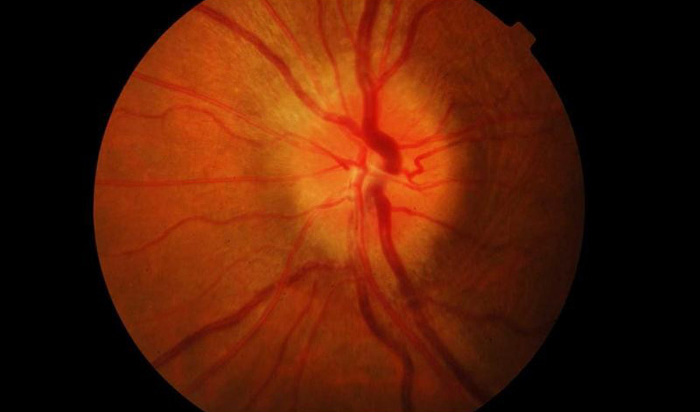
Болезнь чаще всего затрагивает людей в возрасте от 20 до 50 лет, но не менее серьезную опасность патология представляет для людей пожилого возраста. Из-за ослабленной иммунной системы лечение у таких пациентов проходит сложнее. Терапия включает в себя комбинацию противовоспалительных, антибактериальных, противоотечных, десенсибилизирующих и дезинтоксикационных средств.
В международной классификации болезней МКБ–10 Неврит зрительного нерва имеет код H46.
Причины неврита зрительного нерва
Одной из главных причин, способствующих развитию неврита зрительного нерва, является другая болезнь — рассеянный склероз, в ходе которой разрушается миелин, покрывающий нервные клетки головного и спинного мозга. Поэтому больные с установленным диагнозом неврит попадают в группу риска, ведь через некоторое время у них может появиться рассеянный склероз.
Способствовать развитию болезни может еще одно заболевание, также являющееся аутоиммунным это оптический нейромиелит. К основным симптомам относятся воспаление спинного мозга и зрительного нерва. Главное отличие от первой болезни оптический нейромиелит не влияет на клетки головного мозга. Подтолкнуть к началу развития неврита могут некоторые болезни, которые тоже относятся к аутоиммунным это саркоидоз и красная волчанка. Спровоцировать развитие неврита могут не только заболевания, и другие факторы, оказывающие непосредственное влияние на зрительный нерв.
К ним относятся:
- Радиационная терапия. Используется при лечении ряда тяжелых заболевании и может быть причиной развития неврита зрительного нерва.
- Ряд инфекционных заболеваний, протекающих в оболочках головного мозга, разных частях глаз или носоглотке.
- Вирусные или бактериальные болезни (сифилис, корь).
- Зубные болезни, протекающие в тяжёлой форме (кариес, пародонтит).
- Ослабленный организм из-за определенных инфекции (ВИЧ, СПИД, туберкулез).
- Неправильное лечение простудных заболевании.
- Заболевания эндокринной системы.
- Болезни крови (подагра).
- Ранее перенесенные черепно-мозговые травмы.
- Прием наркотических веществ.
- Алкоголизм.
Классификация неврита зрительного нерва
Неврит зрительного нерва классифицируется в зависимости от причин заражения и поражённой области.
С точки зрения этиологического фактора выделяют невриты инфекционной, параинфекционной, демиелинизирующей, ишемической, токсической и аутоиммунной природы:
- Параинфекционный - является результатом вирусного заболевания или ранее перенесенной вакцинации.
- Демиелинизирующий - причина развития патологии разрушение оболочки нейронов.
- Ишемический - результат нарушенного кровообращения в мозге.
- Токсический - возникает из-за поражения зрительного нерва в результате отравления метиловым спиртом.
- Аутоиммунный - возникает при нарушении аутоиммунных функции организма.
- Интрабульбарный неврит – поражает глазной диск и чаще всего наблюдается у детей. Основные симптомы — это уменьшение площади обзора и неспособность четко видеть объекты.
- Ретробульбарный неврит – это воспалительный процесс, протекающий за пределами яблока ока. Может начаться из-за несвоевременного лечения.
Симптомы неврита зрительного нерва
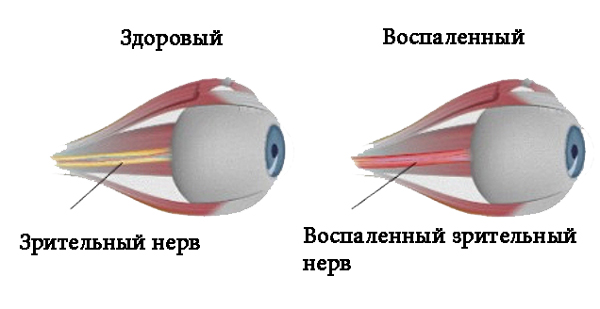
Первые признаки болезни могут появиться неожиданно. Все виды неврита зрительного нерва имеют разные клинические симптомы.
К основным признакам, которые характерны для всех видов, относятся:
- неспособность четко видеть дальние объекты или находящиеся на небольшом расстоянии;
- болевые ощущения в области глаз;
- быстропрогрессирующая потеря зрения;
- невозможность различать цвета;
- чувствительность глаз к свету;
- более ограниченное зрительное поле. Могут выпадать объекты, участки, находящиеся в центре или рядом.
Изредка основные симптомы могут сопровождаться повышенной температурой, общей слабостью и головной болью.
При этом типе патологии постепенно начинает теряться четкость зрения, которая ведет к слепоте. В случаях частичного воспаления зрение остается на прежнем уровне, но наблюдается изменение зрительного диска, границы становятся размытыми, сосуды расширяются также возможно кровоизлияние. Данный вид зрительного невроза развивается в течение 3-6 недель, но первые симптомы появляются уже через 2 недели.
Основные симптомы интрабульбарного неврита:
- нестабильное восприятие цветов;
- размытость границ;
- невозможность четко видеть объекты в темное время суток;
- развитие близорукости;
- появление белых пятен в области видимости, чаще всего в центре;
- кровоизлияние в области глазного диска.
Имеет несколько подвидов (аксиальный, периферический). Основные симптомы ретробульбарного типа появляются на 3 день заболевания. Для острой формы характерны болевые ощущения в области глаза и резкое снижение зрения. Каждый вид имеет свои характерные признаки.
Для аксиального типа, характерны:
- невозможность четко видеть объекты вдали;
- слепота;
- скомоты;
- болезненные ощущения.
- невозможность увидеть объекты, находящиеся сбоку;
- болевыми ощущениями.
Трансверсальная форма сочетает в себе все симптомы, перечисленные ранее.
Диагностика неврита зрительного нерва
При проведении диагностики неврита зрительного нерва врачом будут учитываться некоторые определенные факторы. Но во всех случаях для подтверждения болезни, пациента осматривают с помощью офтальмоскопа. Также врач проверяет реакцию пациента на свет.
В дальнейшем на основании жалоб больного может быть назначены следующие методы диагностики:
- МРТ головного мозга;
- УЗИ глаза;
- анализ крови;
- офтальмоскопия;
- проверка способности пациента различать цвета;
- проверка остроты зрения.
В обычных случаях диагностика болезни не вызывает особых сложностей. Труднее диагностировать невриты, в легкой форме которые протекают без резкого снижения зрения или образования отеков. В таком случае нужно отличить псевдоневрит от застойного диска. Для первой болезни характерно сохранение способности видеть и отсутствие каких-либо симптомов и видимых изменении. На начальных стадиях застойный диск отличается от неврита сохранностью зрения и отечностью диска зрительного нерва. Возникновение даже небольших кровоизлиянии является подтверждением диагноза неврит. Поставить наиболее точный диагноз можно при помощи флюоресцентной ангиографии глазного дна. Она же помогает отличить неврит от застойного диска.
Лечение неврита зрительного нерва

Лечение неврита зрительного нерва проходит в условиях стационара. Пока не установлен точный диагноз, терапия нацелена на устранение воспалительного процесса и инфекции, иммунокоррекцию и улучшение метаболизма.
После того как диагноз подтвержден больному прописывают следующие группы препаратов:
- Антибиотики, купирующие воспаление. Их назначение обусловлено тем, что очень часто неврит вызывает бактериальная инфекция.
- Для профилактики рассеянного склероза внутривенно назначают кортикостероиды.
- Мочегонные средства. Назначают при необходимости понизить давление внутри черепа.
- Глюкокортикоидные препараты — помогают снять воспаление.
- Ноотропы препятствуют развитию атрофии нервной ткани, улучшая ее питание.
- Препараты для улучшения кровообращения.
- Витамины.
В тех случаях, когда у больного наблюдается повышенное давление в оболочке зрительного нерва, проводится хирургическая операция — декомпрессия оболочки. Если неврит выявлен как токсическая ретробульбарная разновидность, то прием антибиотиков прекращается.
Отдельная схема лечения неврита назначается для больных с рассеянным склерозом и шизофренией. Помимо общей терапии им прописывают психотропные средства. После окончания лечения сохраняется большая вероятность рецидива, поэтому больного ставят на учет к офтальмологу.
Осложнения неврита зрительного нерва
Воспалительные заболевания нервной системы могут вызвать необратимые изменения в организме. Степень тяжести напрямую зависит от продолжительности воздействия болезни на ткани. При долгом отсутствии нормального кровообращения в нервных волокнах могут начаться дистрофические изменения. Ранее полученные травмы или отравления способствуют полному разрушению ткани.
К возможным осложнениям неврита зрительного нерва относятся:
- Снижения остроты зрения или полная потеря. Редкое, но трудно поддающееся лечению осложнение.
- Неподдающееся восстановлению поврежденные нервы и ткани центральной и периферической нервной системы. Из-за того, что осложнение является необратимыми негативные последствия болезни, могут остаться на всю жизнь.
- Атрофия тканей. Большое количество рубцов повышает риск возможных осложнении.
Опасные осложнения при неврите возникают не часто. У многих пациентов уже через некоторое время полностью восстанавливается зрение. В то же время при тяжелом течении болезни, миелиновая оболочка разрушается, из-за чего и возникают необратимые последствия.
Профилактика неврита зрительного нерва
Лечение и реабилитационный период при неврите зрительного нерва носят длительный характер.
Для того, чтобы минимизировать риск рецидива неврита зрительного нерва нужно придерживаться основных правил профилактики:
- проходить профилактический осмотр у офтальмолога;
- стараться не травмировать голову и зрительный аппарат;
- не употреблять спиртные напитки;
- не пренебрегать лечением простудных заболевании;
- начать вести здоровый образ жизни, включающий в себя занятия спортом;
- отказаться от курения;
- питаться здоровой и сбалансированной пищей;
- избегать перенапряжения глаз;
- периодически делать анализ крови;
- принимать витамины и общеукрепляющие лекарства, которые назначит врач;
- в период реабилитации врач офтальмолог может назначить специальную гимнастику для улучшения кровоснабжения глаз.
Неврит зрительного нерва — это серьезное заболевание, ведущее к слепоте. Поэтому так важно при обнаружении первых признаков посетить офтальмолога, который проведет диагностику и назначит лечение.
Внутриглазное давление (глазное давление или ВГД)
Глазная гипертензия (внутриглазное давление) является одной из причин развития глаукомы, катаракты и даже полной потери зрения. Повышать внутриглазное давление (ВГД) способны разные факторы — от стресса и переутомления глаз до серьезных системных заболеваний. Подробнее об этой офтальмологической проблеме читайте далее.
Роль водянистой влаги глаза и внутриглазное давление (ВГД)
Водянистая влага заполняет заднюю и переднюю глазные камеры и представляет собой бесцветную жидкость желеобразной консистенции. Ее химический состав близок к плазме крови, но с меньшим содержанием белков. Выделяется водянистая влага в задней камере из эпителиальных клеток цилиарного, или ресничного, тела — участка сосудистой оболочки глазного яблока, — а затем поступает в переднюю камеру. За сутки человеческий глаз производит в среднем 3-9 мл этой жидкости.
Функции водянистой влаги:
• основная задача — это поддержание внутриглазного давления, уровень которого зависит от соотношения объема поступившей в камеры влаги и выведенной;
• иммунная — за счет содержания иммуноглобулинов способствует удалению инфекционных агентов из глаза;
• питательная — снабжает роговицу, хрусталик, переднюю область стекловидного тела и трабекулярную сетку необходимыми веществами;
• работает как светопреломляющая среда.
Благодаря определенному уровню давления внутренней жидкости глаз имеет нормальную форму и размеры, правильно работает его оптическая система, на должном уровне поддерживается обмен веществ в глазном яблоке.
Справка: внутриглазным называется давление, оказываемое водянистой влагой и стекловидным телом на внутренние стенки глаза. Норма ВГД у людей до 40 лет составляет 12-20 мм рт. ст., в более старшем возрасте этот показатель может достигать 25 мм рт. ст.
При отклонении от нормы давление внутри глаза бывает пониженным (менее 12 мм рт. ст.) или повышенным (более 25 мм рт. ст.). Чаще встречается второй вариант нарушения, называемый по-другому офтальмо-гипертензией, или глазной гипертензией.
О глазной гипертензии (внутриглазное давление): что это такое
При повышенном внутриглазном давлении его значение достигает 20 мм рт. ст. и более, при этом глаукоматозные изменения глазного дна чаще всего не обнаруживаются — дегенеративные нарушения зрительного нерва отсутствуют (количество нервных волокон не уменьшено, кровеносные сосуды не деформированы).
Это интересно! Швейцарские ученые обнаружили, что отслеживание уровня внутриглазного давления (ВГД) помогает более точно оценить риск развития инсульта.
Формы повышенного внутриглазного давления
По клиническим проявлениям и этиологии офтальмогипертензия бывает эссенциальной и симптоматической. Отдельно рассматривают псевдогипертензию глаза.
При таком типе глазной гипертензии (внутриглазное давление) тонус повышен незначительно. Это характерно для лиц старше 45 лет и пожилых людей. Точные причины развития эссенциальной гипертензии глаза не определены. Медики связывают их с возрастными изменениями, при которых нарушается соотношение интенсивности выработки и оттока внутриглазной жидкости.
Эссенциальному повышению ВГД характерна симметричность, а также умеренная выраженность, которая со временем идет на спад. Свойственные глаукоме поражения не выявляются.
Этот тип повышения ВГД развивается на фоне патологии зрительного аппарата, не связанного с глаукомой, например, кератоиридоциклита, увеита, иридоциклита и др. При таких причинах говорят об увеальной офтальмогипертензии.
Симптоматическая форма также бывает осложнением тяжелых системных заболеваний. Причиной ее могут послужить:
• воспалительные процессы в головном мозге;
• хроническая интоксикация химическими веществами;
• длительный прием кортикостероидных препаратов;
Данная форма высокого ВГД может возникать и из-за оказывающих давление опухолевых новообразований в области шеи или головы. При длительном течении симптоматическая офтальмо-гипертензия нередко приводит к вторичной глаукоме.
Это кратковременное возрастание давления внутри глаза как реакция на стресс пациента перед и во время проведения тонометрии (измерение ВГД) или визиометрии (проверка остроты зрения). Здесь же стоит упомянуть о транзиторном повышении внутриглазного давления. Оно возникает однократно на фоне гипертонического криза или перенапряжения глаз, обычно быстро проходит.
В чем отличие от глаукомы?
При повышенном внутриглазном давлении нет признаков поражения глазного дна. При глаукоме они присутствуют — кроме высокого ВГД, наблюдается сужение зрительных полей (потеря периферического зрения) и повреждение диска зрительного нерва. Глаукома более опасна чем офтальмо-гипертензия и, в свою очередь, может стать ее осложнением.
Причины повышения внутриглазного давления
Факторы возникновения высокого ВГД различны — от физиологических до патологических. Например, непродолжительную глазную гипертензию может вызвать усталость глаз при долгой работе за компьютером, умственное переутомление. При этом увеличивается не только давление в сосудах глазных яблок, но и внутричерепное. Аналогичная ситуация наблюдается при сильном стрессе и бурном выражении эмоций.
Главная причина стойкой офтальмогипертензии — это глаукома. В большинстве случаев она развивается во второй половине жизни, иногда бывает врожденной (так называемая водянка глаза, или гидрофтальм у новорожденных). При глаукоматозном поражении внутриглазное давление повышено постоянно, могут наблюдаться кризы с резким возрастанием офтальмотонуса в одном глазу — слева или справа.
Еще одна распространенная патологическая причина глазной гипертензии — Базедова болезнь, или токсический диффузный зоб, при котором наблюдается чрезмерная выработка гормонов щитовидной железы. Основная категория пациентов — женщины в возрасте до 40-45 лет. При этом заболевании повышены артериальное давление и частота сердечных сокращений.
Внимание! Базедова болезнь начинается незаметно, и симптомы ее первой стадии — бессонницу, дрожание рук, потливость, незначительное похудение и перепады настроения — многие списывают на переутомление и стрессы.
Среди прочих гормональных причин офтальмо-гипертензии — синдром Иценко-Кушинга, гипотиреоз, ярко выраженная менопауза у женщин.
Развитие глазной гипертензии (внутриглазное давление) может стать следствием химической или лекарственной интоксикации. Например, при длительном лечении глюкокортикостероидами (Гидрокортизон, Дексаметазон, Преднизолон и др.) угнетается выработка простагландинов — медиаторов боли и воспаления. Но они же улучшают отток водянистой влаги из камер глаза и снижают ВГД.
Именно поэтому кортикостероиды, независимо от формы, способны вызвать офтальмо-гипертензию. Она развивается в течение 2-3 лет при системном применении (таблетки, уколы), спустя 5-8 недель при местном использовании гормональных мазей для глаз. Известны случаи резкого повышения внутриглазного давления через 2-3 часа после интенсивной терапии кортикотероидами.
ВГД также способны увеличивать химические вещества — фурфурол, тетраэтилсвинец, препараты с сангвинарином.
Кроме ранее названных воспалительных офтальмологических заболеваний, вызывающих высокое ВГД (увеит, ирит и др.), повысить его могут и травмы глаз. Это связано с отечностью, застоем жидкости и крови.
Также глазную гипертензию способны провоцировать болезни, сопровождающиеся задержкой жидкости в организме — сердечная недостаточность, заболевания почек.
Мало кто задумывается, что давление и зрение тесно взаимосвязаны. Часто случается, что человек с гипертоническим заболеванием начинает плохо видеть. Однако ухудшение зрения может произойти и при низком давлении. Поэтому при проявлении проблем с АД стоит обратить внимание на самочувствие. Зрение может значительно снизиться независимо от повышенного или пониженного давления.

Взаимосвязь
Гипертоническое заболевание пагубно влияет на зрительные функции и приводит к таким патологиям:
- глаукома;
- ангиопатия;
- отслойка сетчатки;
- тромбоз;
- кровоизлияния.
Нарушение нормального кровоснабжения является основной причиной ухудшения зрения.
При частых скачках АД, артерии, расположенные в сетчатке, разбухают, просвет сосудов уменьшается, что ухудшает отток крови от глаза. Также высокое давление приводит к повреждению стенок артериол, из-за чего происходит кровоизлияние. Длительное воздействие этих факторов увеличивает риск отека зрительного нерва. Результатом может стать полная или частичная потеря зрительных функций.
Гипотония оказывает негативное влияние на зрение. Часто возникает потемнение в глазах, также снижается зрительная функция на короткий период. Происходит это из-за резкого изменения глазного давления. Эта патология также пагубно влияет на центральную нервную систему. Постоянные перегрузки приводят к кратковременной потере сознания при низком давлении, симптомом которого является потемнение в глазах.
Проявления патологии
Гипертоническое заболевание нарушает функции всего организма. Выделяют четыре стадии патологии, которые представлены в таблице:
| Стадии патологии | Проявления |
|---|---|
| 1 | Сужаются артериолы |
| Огрубевают стенки сосудов | |
| Нарушается форма просвета | |
| 2 | Пересекающиеся вены передавливаются |
| 3 | Проникает плазма в сетчатку, что приводит к появлению дегенеративных центров |
| 4 | Глазной нерв отекает. |
Диагностика
Обследования проводят методом многократных измерений артериального давления пациента. Исследуется заболевание при помощи тонометра с резиновой манжетой. Для более точных результатов также используют автоматические приборы, которые проводят замеры на протяжении всего дня. Обязательно выполняется эхокардиограмма как в спокойном состоянии, так и под нагрузкой. Мониторинг сердечной активности проводится про помощи метода Холтера (суточное ЭКГ). К методам диагностики относят осмотр дна глазного яблока, во время которого исследуется степень изменения сосудов сетчатки. Это указывает на степень гипертонического заболевания. Для диагностирования проблем с глазным давлением следует обратиться к офтальмологу. Пациенту назначает МРТ, УЗИ. Чаще всего для измерений используют тонометр Маклакова. Эта методика дает точные результаты, что позволят выявить причины заболевания.
Стадии лечения и профилактика
Терапия подразумевает несколько видов лечения:
- стационарный;
- амбулаторно-поликлинический;
- санаторно-курортный.
После лечения на дневном стационаре, пациент передается участковому врачу, который следит за дальнейшей динамикой выздоровления больного. Полезно пройти курс терапии в реабилитационном кардиологическом отделении, созданном на базе оздоровительных санаториев. Так как гипертония не лечится, пациенту необходимо соблюдать определенный режим дня и диету. По окончании рабочего дня необходим 2-часовой отдых. Длительность ночного сна должна составлять не менее 9 ч, а дневной — 2 часа. Важное значение имеет исключение стрессовых ситуаций, конфликтов на работе и т. д. Все это ведет к повышению артериального давления. Соблюдение этих правил уменьшит риск ухудшения зрения.
Ухудшение зрения при гипертонической болезни – вторичное явление. Оно связано с изменениями в кровеносных сосудах. Степень поражения органов зрения может быть различной и проявляется в виде отека соска зрительного нерва, геморрагий, отслойки, некроза сетчатки и других дистрофических процессов. Глаза, наряду с почками, головным мозгом и кровеносными сосудами, являются органами-мишенями, которые больше всего страдают при гипертонии.
Глаза – зеркало сердечно-сосудистых патологий
По данным разных специалистов, изменение глазного дня при гипертонической болезни наблюдается у 50-95% пациентов. Периодические осмотры у офтальмолога являются одним из обязательных видов диагностических исследований для таких пациентов. Контроль за состоянием органов-мишеней проводится в таких целях, как:
- определение прогноза артериальной гипертонии (АГ);
- контроль за течением болезни и ухудшением зрения;
- оценка эффективности и безопасности терапевтических методик.
В современных международных рекомендациях по ведению больных с артериальной гипертонией постоянно обновляется и прорабатывается система критериев, характеризующих риск и степень поражения различных органов при АГ. Особенно большое значение изменения глазного дна при гипертонии имеют на начальных стадиях этого заболевания, так как ухудшение состояния часто протекает бессимптомно.
Кровоснабжение зрительного нерва внутри глазницы осуществляется посредством задних цилиарных артерий. Циркуляцию крови в сетчатке обеспечивает ретинальная центральная вена. Нарушение кровотока под влиянием неблагоприятных факторов приводит к ухудшению обмена веществ в сетчатке и зрительном нерве.
Классификация
Изменение глазного дна при гипертонической болезни проходит через несколько стадий (классификация Кейта-Вагнера):
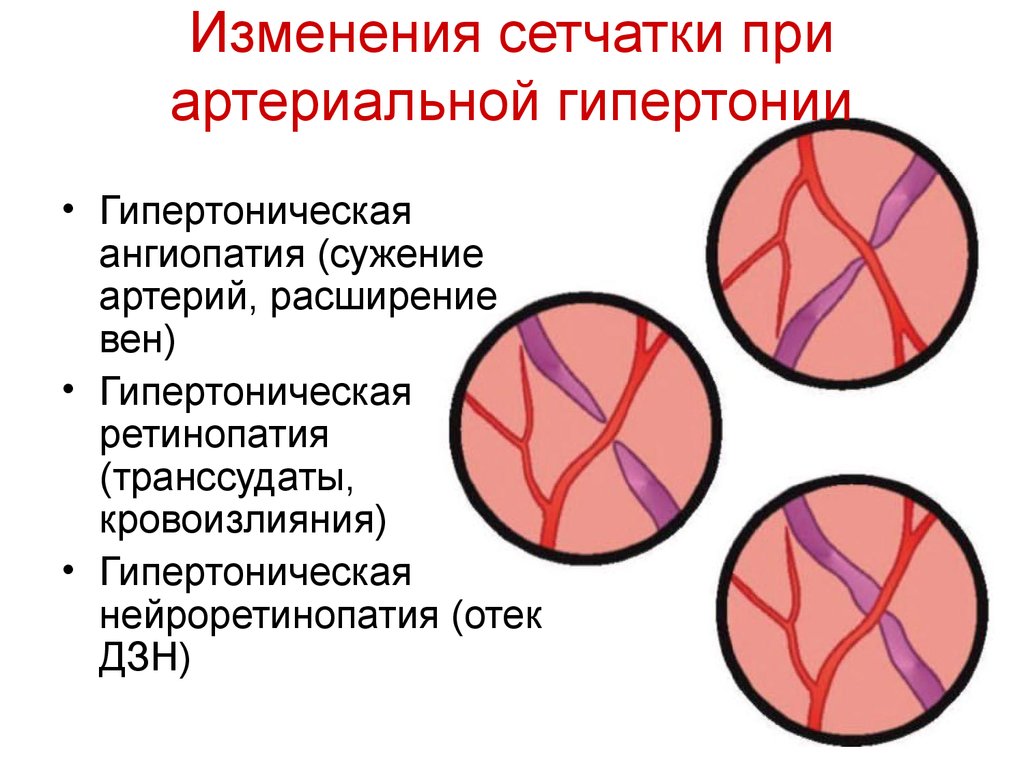
Эта классификация была впервые предложена в 1939 г. и в настоящее время является наиболее распространенной в медицинской практике. Тогда же было доказано, что состояние сосудов глазного дна при гипертонической болезни является прогностическим параметром летального исхода у пациентов с АГ. К недостаткам этой классификации относятся трудности в определении начальной стадии поражения сетчатой оболочки глаза (ретинопатии), отсутствие четкой взаимосвязи между стадиями и тяжестью АГ. Некоторые признаки могут развиваться непоследовательно, что связано с индивидуальными особенностями кровоснабжения органов зрения.
Возникновение ретинопатии
Изменения глазного дна при давлении обусловлены следующими механизмами:
- Кратковременное сужение мелких кровеносных сосудов на начальной стадии в результате запуска механизма ауторегуляции кровотока. Увеличение скорости крови в результате повышения давления. Изменение сосудистого сопротивления в результате адаптационной способности организма для поддержания стабильного кровотока.
- Утолщение внутреннего слоя артерий и вен из-за хронического повышения сосудистого давления, активное новообразование гладкомышечных волокон и разрушение фибриллярного белка. Генерализованное сужение мелких артерий.
- При нарастании деструктивных процессов происходит проникновение крупных молекул из кровеносных сосудов в сетчатку, отмирание клеток гладкомышечной ткани и слоя, выстилающего артерии. Значительно ухудшается кровоснабжение сетчатки.
Диагностика
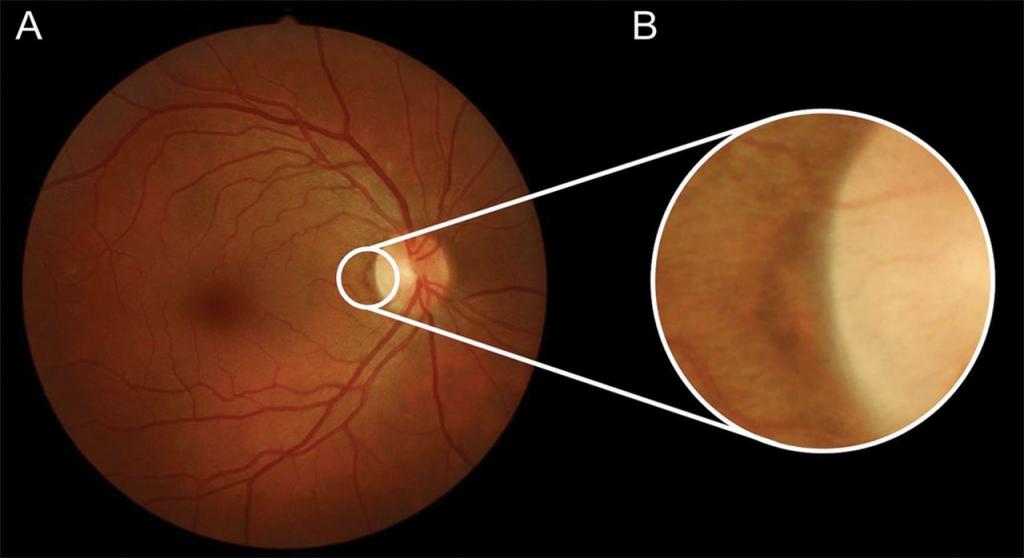
Осмотр глазного дна при гипертонической болезни проводится двумя основными методами:
- Офтальмоскопия – осмотр с помощью офтальмоскопа, который входит в стандартную диагностику врачом-офтальмологом
- Флюоресцентная ангиография. Перед проведением процедуры внутривенно вводится специальное вещество – флюоресцеин натрия. Затем делают серию снимков при облучении источником света, в результате чего это соединение начинает испускать электромагнитные волны. В норме краситель не проникает за пределы сосудистой стенки. Если есть дефекты, то они становятся видны на снимке. Продолжительность процедуры составляет около получаса.
У пожилых людей в возрасте старше 65 лет гипертензивный синдром может быть установлен ошибочно, так как кровоизлияния в сетчатке и выделение жидкости через кровеносные сосуды часто обусловлены другими причинами. По некоторым данным, диагноз АГ, поставленный по результатам офтальмологического обследования, оказывается верным только для 70% пациентов. На поздней стадии заболевания отсутствие специфических изменений сосудов сетчатки наблюдается только у 5-10% больных.
Дифференциальная диагностика во время исследования глазного дна при гипертонической болезни проводится с такими патологиями, как:
- сахарный диабет;
- последствия радиационного облучения;
- непроходимость просвета вен и сонной артерии (глазной ишемический синдром);
- заболевания соединительной ткани.
Ключевым признаком гипертонической ретинопатии является изменение артериального давления.
Описание глазного дна при гипертонической болезни
В офтальмологии выделяют 2 вида изменений в глазном дне – с ретинопатией и без нее. В первом случае наблюдаются начальные преобразования сосудистой сетки, артерии имеют еще прямолинейный ход, но их стенки уже становятся плотными и давят на вены, уменьшая их просвет. При длительном состоянии возникает ретинопатия, осложняющаяся кровоизлияниями и выделениями экссудата из мелких артерий.
В глазном дне при гипертонии происходят следующие патологические процессы:
- ангиопатия;
- артериосклероз;
- ретино- и нейроретинопатия.
У пациентов с высоким давлением может развиться инфаркт сетчатки, который приводит к необратимому ухудшению зрения. Внутренняя поверхность глаза в норме выглядит следующим образом:

Фото глазного дна при гипертонической болезни, в зависимости от характера поражений, представлено ниже.
Изменения в кровеносных сосудах
На дне глаза выделяются 2 сосудистых дерева: артериальное и венозное, которые характеризуются несколькими параметрами:
- выраженность;
- ветвление и его особенности;
- соотношение величин диаметров (в норме артерио-венозное соотношение составляет 2:3; при АГ оно уменьшается);
- извилистость ветвей;
- световой рефлекс.
Сужение артерий во время исследования глазного дна при гипертонической болезни, отмечается только у половины больных. Оно может иметь следующие особенности:
- асимметрия артерий на правом и левом глазу;
- неравномерность сечения одной артерии в форме цепочки из пережатий и расширенных участков;
- изменение только отдельных ветвей.
На начальных стадиях гипертонической болезни это обусловлено неравномерным сокращением кровеносных сосудов на разных участках, а в период склеротических изменений, когда происходит замена функциональных тканей на соединительную, – местным утолщением стенок сосудов. Продолжительная АГ приводит к хронической гипоксии сетчатки, нарушению ее функций, белковой дистрофии.
Взаимное расположение
- склеротические изменения;
- закупорка кровеносных сосудов;
- разрушение артериальной стенки из-за бокового и продольного растяжения.
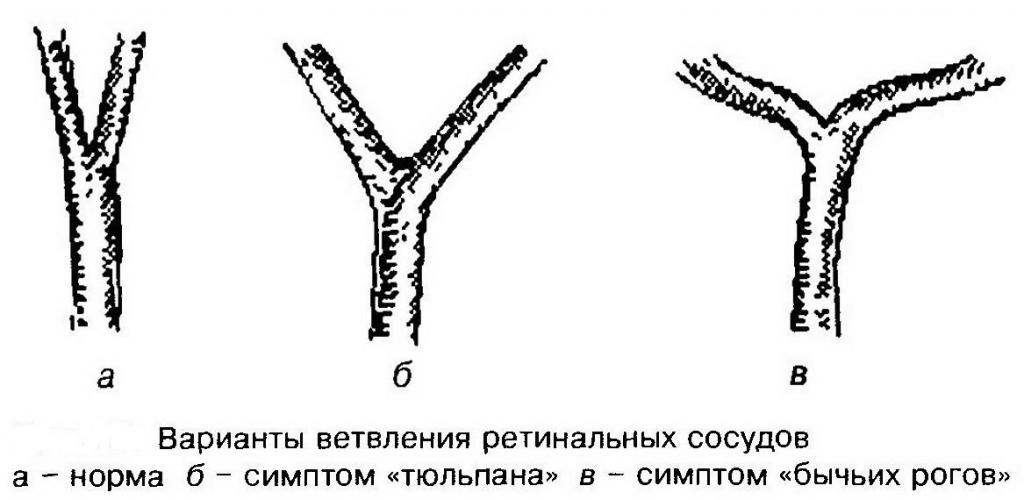
Одним из важнейших и наиболее часто встречающихся диагностических признаков нарушений глазного дна при гипертонии является перекрест артерий и вен, называемый симптомом Гунна-Салюса. Однако данное явление характерно также для артериосклероза без АГ.
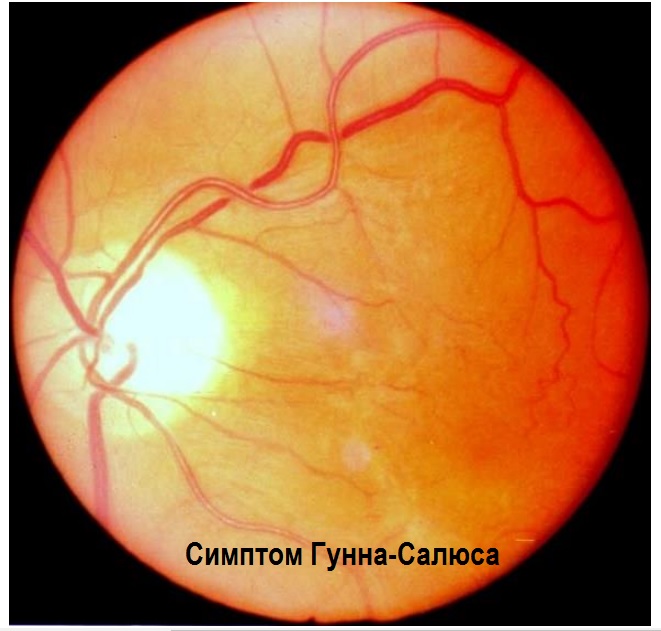
При этом происходит передавливание венозных кровеносных сосудов. Это явление развивается в 3 этапа:
- сужение диаметра вены под артерией;
- передавливание сосуда и его смещение вглубь сетчатки;
- полная венозная компрессия, отсутствие визуализации кровеносного сосуда.
Артериосклероз сетчатки
Характерными симптомами поражения сетчатки глаза при гипертонической болезни, связанными с ретинальным артериосклерозом, являются такие, как:
Появление светового рефлекса вдоль сосудов объясняется склеротическими изменениями в них, пропитыванием их стенок экссудатом, а также отложениями жироподобных веществ. Сосуды при этом становятся бледными и кажутся пустыми.
Кровоизлияния
Кровоизлияния в глазном дне при гипертонической болезни появляются вследствие следующих причин:
- просачивание клеток крови через нарушенный сосудистый барьер;
- разрыв аневризмы (места, где растягивается стенка артерии и она выпячивается) под воздействием высокого кровяного давления;
- микротромбоз.
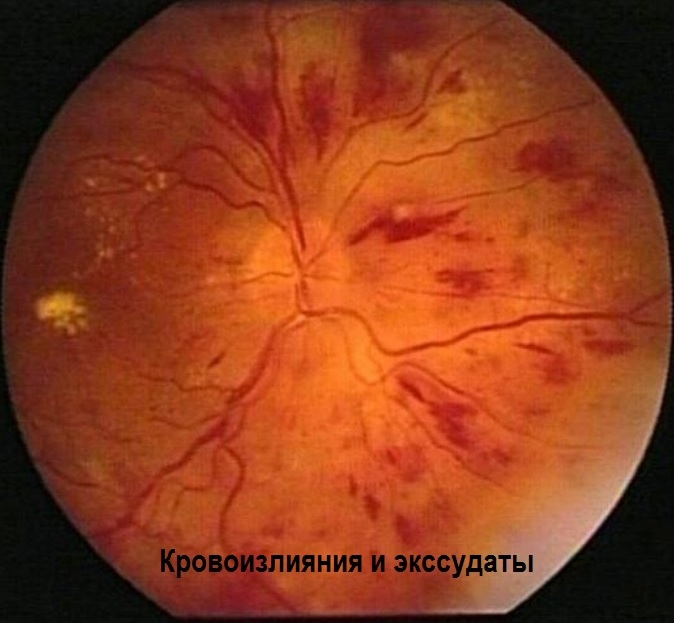
Экссудаты
Другим признаком негативных изменений глазного дна при гипертонической болезни служат экссудаты серо-белого цвета, мягкой, рыхлой консистенции, напоминающей вату. Они быстро развиваются в течение нескольких суток, но не сливаются друг с другом. По своей сути эти образования представляют собой инфаркт слоя нервных волокон, возникающий из-за ухудшения кровотока в кровеносных сосудах. Происходит нарушение связи между телом нейрона и его окончанием. Нервные волокна набухают, а затем разрушаются. Данные некротические процессы характерны и для других патологий:
- диабетическая ретинопатия;
- закупорка тромбом просвета центральной вены сетчатки;
- застойный ДЗН, или отек глазного диска при отсутствии его воспаления, возникающий из-за замедления тока жидкости из глазного яблока в головной мозг (это состояние может возникнуть при изменении внутричерепного давления).
Структура твердых экссудатов в сетчатке глаза включает жиры, высокомолекулярные белки, остатки клеток и макрофагов. Эти образования могут быть различной формы и размера. Их появление связано с проникновением плазмы крови через стенки мелких кровеносных сосудов и перерождения окружающих тканей. Экссудаты могут самопроизвольно рассосаться в течение нескольких месяцев, если наблюдается тенденция улучшения состояния.
Формирование отека
Возникновение отека сетчатки и ДЗН в глазном дне при гипертонической болезни говорит о злокачественном течении АГ. Скопление отечной жидкости из-за нарушения кровоснабжения приводит к увеличению содержания протеинов. В результате сетчатка становится непрозрачной.
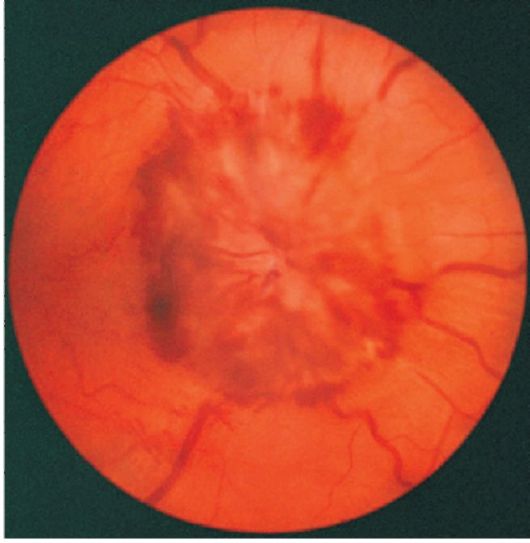
Отек зрительного нерва может быть в различной форме – от легкого до развития синдрома застойного ДЗН с кровоизлияниями, экссудатами в центральной зоне сетчатки и очагами местного инфаркта.
Совокупность признаков ангиопатии, описанных выше, отека, кровоизлияний и экссудатов являются типичной картиной гипертонической нейроретинопатии (поражения сетчатки и зрительного нерва не воспалительной природы). В ее поздней стадии наблюдается необратимое разрушение стекловидного тела.
Зрительные функции
Одним из первых субъективных признаков при АГ является ухудшенная адаптация зрения в темноте. В более редких случаях пациент может заметить, что ухудшилась острота зрения. Это связано с кровоизлияниями и отеком в центральной части сетчатки. Инструментальное исследование также показывает следующие изменения, происходящие в глазном дне при гипертонической болезни:
Снижение остроты зрения при ретинопатии на первой и второй стадии обычно несущественно. На последних стадиях оно более выраженно из-за отека сетчатки и ее отслойки. Опасность болезней глаз как осложнений гипертонии заключается в том, что когда негативные процессы становятся заметными для больного, то хирургическая коррекция зрения уже часто неэффективна.
Профилактика
Профилактика и основные направления лечения глаз при АГ связаны с терапией основного заболевания. Коррекция давления даже на поздних стадиях может улучшить остроту зрения (чаще всего с сохранением остаточного его снижения).
Различают 2 типа профилактики:
- Первичная. Она предназначена для здоровых людей, которые находятся в зоне риска по возникновению гипертонической болезни (наследственная предрасположенность, малоподвижный образ жизни, частые физические и эмоциональные перегрузки, употребление алкоголя и курение, заболевания почек, ожирение, период постменопаузы у женщин). При наличии хотя бы одного из факторов риска, даже если давление не превышает нормальных показателей, рекомендуется начинать профилактические меры, перечисленные ниже.
- Вторичная – поддержание оптимального уровня артериального давления при помощи лекарственных средств, предписанных врачом и изменение образа жизни согласно рекомендаций первичной профилактики. Вторичная профилактика проводится у тех людей, для которых уже поставлен диагноз гипертонической болезни.
Профилактический комплекс мер включает следующие рекомендации:
- уменьшение употребления соли (не более 1 ч. л. в день), алкоголя (не более 20 г и 30 г для женщин и мужчин соответственно);
- контроль за массой тела и при необходимости его корректировка (отношение роста в см к весу в кг должно быть в интервале 18-25);
- выполнение умеренных физических упражнений на выносливость (ходьба, плавание, бег, езда на велосипеде), увеличение их интенсивности до 3-5 занятий в неделю;
- употребление натуральной пищи без консервантов, расширение количества фруктов и овощей в рационе питания, сокращение жиров животного происхождения, мучного и сладкого (так как они способствуют ожирению);
- повышение стрессоустойчивости при помощи психологических тренингов, занятий спортом, хобби, общения с домашними животными;
- отказ от вредных привычек.
Так как негативные изменения в глазном дне при гипертонической болезни протекают на начальных стадиях бессимптомно, необходимо регулярно проходить осмотры у офтальмолога (1-2 раза в год).
Читайте также:


