Что такое острый менингит гипертоксической формы

- Переносчик болезни
- Развитие менингита
- Симптомы менингита
- Излечимые формы менингита
- Что такое пункция
- Несколько часов после пункции
- Осложнения менингита
- Менингит у новорожденных. Внимание!
- Как предупредить заболевание
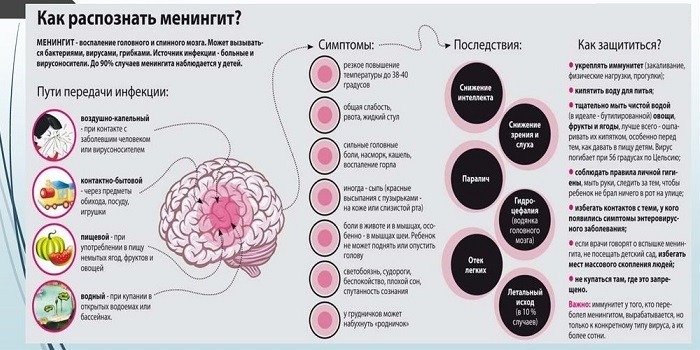
Болезни принято считать тяжелыми и относительно легкими. Воспаление мозговых оболочек – менингит – относится к тяжелым заболеванием, вызванным различными микроорганизмами. Медицине известны сегодня четыре вида менингококков: А, В, С, D. А и В требуют наиболее пристального внимания во время эпидемии.
Переносчик болезни
Заражается человек от больного или носителя болезнетворных микроорганизмов, когда целуется, чихает, кашляет или разговаривает. Замечено, что те, у кого верхние дыхательные пути поражены катаром, чаще всех подвергаются заболеванию менингитом. Менингит приходит сезонными вспышками, приходящимися на зиму, весну и осень.
Инфекционные заболевания также способны вызывать болезнь через возбудителей, передаваемых укусами комаров и клещей (энцефалиты и менингоэнцефалиты).
Развитие менингита
У заболевшего человека быстро ухудшает общее состояние. Неожиданно повышается температура тела до 40 ͦ, начинается озноб и многократная рвота. Характер рвоты необычен тем, что она не связана с приемом пищи, а после нее обычно облегчения не наступает. Это первый признак, что у заболевшего острый менингит.
Малыши сильно кричат. Они становятся беспокойными по причине сильных головных болей. Дети старшего возраста жалуются на невыносимую боль в голове. На смену беспокойству приходит вялостью, снижение слуха, изменение сознания. Больных раздражает буквально всё, и они могут, к примеру, укрываться одеялом с головой. Отмечено нервозное поведение заболевшего человека.
Что раздражает больного? Ему становится невыносим яркий свет, громкие звуки или любой шум, а также прикосновения рук.
Если мозговые оболочки заражаются менингитом сразу все, то развивается первичный менингит. Поскольку голова имеет несколько оболочек мозга, то болезнь рассматривается именно в связи с воспалением отдельных оболочек или мозга в целом.
Состав мозговой оболочки:
- оболочка мозга твердая,
- оболочка мозга паутинная,
- оболочка мозга мягкая,
- кора мозга,
- белое вещество мозга.
Симптомы менингита
Проявления болезни называются симптомами. Для различения основного заболевания или его вида сопоставляют все симптомы, а для менингита есть особенные, позволяющие сразу определить характер и тяжесть болезни до проведения специальных анализов.
- больной лежит на боку с запрокинутой головой, а ноги поджимает;
- попытки выпрямить шею очень болезненны;
- бледная кожа, губы и окологубное простраство синюшного оттенка;
- дыхание учащенное.
Больному практически невозможно разогнуть ноги в коленях из-за того, что напряжена ягодичная группа мышц бедра. Менингококковая инфекция маскируется под воспалительное заболевание носоглотки – назофарингит. Но если воспалена и поражена гноем мягкая оболочка головного мозга, наступает гнойный менингит, а при воспалении мозгового вещества в сочетании с воспалением оболочки – менингоэнцефалит.
Острый серозный менингит вызывается энтеровирусами Коксаки, ЕСНО, полиомиелита, эпидемического паротита и другими. Эти вирусы передаются через воду в бассейнах и водоемах, овощи, грязные руки, а также при нахождении рядом с кашляющими и чихающими носителями инфекции или вируса. Чаще болезнью серозным менингитом заражаются дети от трех до шести лет. Старшая группа детей более устойчива к этой болезни, а взрослые болеют редко. При этом виде менингита сильно болят мышцы и сердце.
В 1976 году исследования физиолога Кипнпса С.Л. показали, что изменения функции надпочечников свойственны гипертоксической форме менингита. Возникающий синдром острой надпочечниковой недостаточности приводит к ухудшению сердечной деятельности. А это значит, давление резко снижается, тоны сердца глухие, возникает тахикардия, пульс прослеживается нитевидный. За рвотой следует жидкий стул с кровью. Течение заболевания развивается настолько стремительно, что в спинномозговой жидкости воспалительные изменения могут не успеть развиться до того, как наступает летальный исход.
Излечимые формы менингита
Менингит имеет довольно много одинаковых симптомов, но формы заболевания могут отличаться друг от друга. Могут поражаться спинные или головные оболочки мозга, и тогда менингит будет спинальный и церебральный.
Окончательно установить диагноз удается после пункции и исследования спинномозговой жидкости. Эта процедура имеет еще и лечебный эффект, поскольку при заборе спинномозговой жидкости понижается внутричерепное давление, что приводит к снижению головной боли и даже полному её прекращению, к остановке рвоты, прояснению сознания и общему улучшению состояния заболевшего менингитом. Постепенно симптомы болезни исчезают.
Что такое пункция
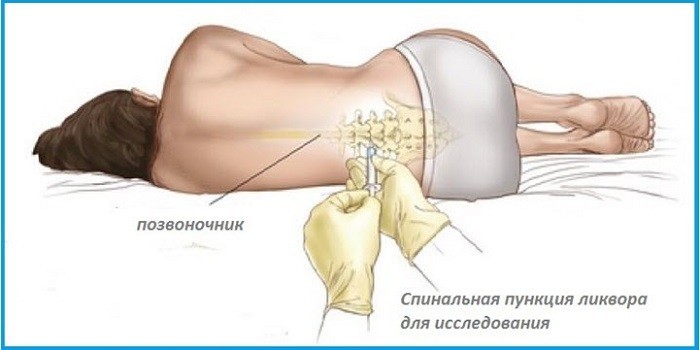
Пункция – это прокол позвоночника в районе поясницы для забора спинномозговой жидкости, позволяющей определить заболевание и его тяжесть. Исследование жидкости помогает быстро назначить больному необходимое лечение. Ее берется всего около 10 мг. Зобор производится стерильной иглой с анестезией участка прокола. Предубеждения против поясничного прокола напрасны и не оправданы. Промедлив, можно упустить время для быстрого реагирования на болезнь и купирования основных болезненных и опасных для жизни симптомов менингита. Бывают случаи, когда проколы нужно повторять для снижения внутричерепного давления и отслеживания состава спинномозговой жидкости в ходе лечения.
Несколько часов после пункции
Когда манипуляция закончена, в течение нескольких часов нужно полежать на спине. Поверхность под ней должна быть ровной. Подушку подкладывать не надо. В течение суток сидеть или стоять тоже не стоит. Иногда после забора спинномозговой жидкости может появиться тошнота, вялость, боль в позвоночнике или головная боль. Врач может выписать противовоспалительное и обезболивающее лекарственное средство, быстро снимающее неприятные ощущения, возникшие после проведения пункции.
Если своевременно лечить больного, его состояние может улучшиться уже на 3-й или 4-й день. В последующие дни эффективного лечения приходит окончательное выздоровление, определяемое нормальным составом спинномозговой жидкости.
Но иногда болезнь затягивается, и возникают осложнения, при которых появляются определенные симптомы заболевания.
Осложнения менингита
- косоглазие,
- головные боли,
- ухудшение слуха,
- судороги с припадками,
- водянка мозга.
После болезни ещё 2-3 месяца потребуется реабилитация, пока не пройдет чувство слабости, повышенной утомляемости, сниженной работоспособности. Школьники плохо переносят занятия, а в детском саду ребенок не может принимать участие в шумных мероприятиях и играх.
Особое внимание следует уделять при таких заболеваниях, как пневмония, отит, гайморит, перелом костей в основании черепа, послеоперационные состояния на пазухах носа и др. Все эти болезни гнойные и могут спровоцировать гнойный менингит, который опасен тем, что гной скапливается между веществом головного мозга и мягкой мозговой оболочкой. Потеря сознания, эпилептические припадки, высокая температура сопровождают этот вид менингита. Необходимо быстрое введение антибиотиков, срочное применение противомикробных средств и гамма-глобулина.
Такое серьезное заболевание, как менингит у детей, особенно у новорожденных, требует внимательного рассмотрения. Младенцы не могут рассказать о своем самочувствии, поэтому нужно следить за общим состоянием малютки и быстро реагировать на развивающиеся симптомы болезни. Сразу вызывайте врача скорой неотложной помощи!
Менингит у новорожденных. Внимание!
- ребенок плохо берет грудь,
- часто срыгивает,
- поносит,
- сильно повышена температура.
К тому же, могут присоединиться судороги. Если это менингококцемия, то в первый день могут появиться прыщики в виде неправильных звездочек разной величины. Реже – мелкоточечная сыпь или обширные кровоизлияния. Болезнь протекает тяжело, и если вовремя не начать лечение, смерть наступит в первый-второй день. Ранняя госпитализация спасает жизнь ребенку.
Современная медицина имеет достаточно средств для успешной борьбы с менингитом. Это и препараты крови, и кровезаменители, и последние поколения антибиотиков. Важно не запускать болезнь, чтобы не наступали тяжелые последствия в виде параличей и порезов, снижения слуха и работоспособности.
Как предупредить заболевание
На первом месте всегда стоит профилактика, она заключается в ранней госпитализации заболевшего. Носителя возбудителя болезни нужно изолировать от коллектива до исчезновения проблемы носительства. Всегда надо долечивать до конца хронические заболевания придаточных пазух носа, туберкулеза, воспаления уха. А в местах, где наблюдаются сезонные энцефалиты, например, в таежных областях, требуется принимать активные меры против комаров и клещей, чтобы избежать укусов. Закаливание организма всегда оберегает человека от болезней.
Воспалительный процесс оболочек спинного и головного мозга имеет острое течение и много осложнений. Такое заболевание называют менингитом. Болезнь характеризуется высоким процентом смертности среди детей и взрослого населения.
Что такое острый менингит
Инфекционное воспаление мягкой и паутинной мозговой оболочки , а также спинномозговой жидкости (ликвора) называют менингитом. Болезнь развивается после попадания в организм человека возбудителей того или иного происхождения. Чаще острый менингит (код по МКБ 10 G00-G09) вызывают вирусы, грибы, бактерии, реже – токсоплазмы.
Пути передачи заболевания:
- контактный (через прикосновения);
- воздушно-капельный (по воздуху);
- гематогенный (через кровь);
- вертикальный (при родах ребенку от матери);
- трансмиссивный (насекомыми).

Инфекционный менингит – это скоротечное заболевание.
При своевременном лечении болезнь отступает уже через 1-2 недели после появления первых признаков.
Классификация по патогенезу:
- Первичный менингит. Развивается при одновременном поражении оболочек мозга и инфицировании всего организма.
- Вторичный менингит. Возникает на фоне основной инфекционной болезни как осложнение.
Менингит может развиваться на фоне вирусной инфекции, после проникновения возбудителя в мозг. Источником заражения всегда выступает человек. Вирусный тип протекает легче других. Чаще патология наблюдается у детей, которые находятся в коллективах. Гриппозный менингит иногда встречается у взрослых с иммунодефицитом (ВИЧ/СПИД).
Менингит часто развивается после попадания бактерий (стрептококка, менингококка, пневмококка, кишечной палочки и других). Эта форма очень заразна. Возбудитель передается при общении с носителем болезни, использовании инфицированных вещей, прохождении плода по родовым путям. Бактериальный менингит нередко развивается как осложнение других запущенных инфекций.
Воспаление оболочек мозга может вызываться грибками. Возбудители заболевания – криптококки, кандиды, кокцидии и другие. Основные пути заражения – через кровь, пищу, воду, половой акт. Грибковый или микотический менингит всегда развивается на фоне сниженного иммунитета. Болезнь протекает тяжело, с нарушениями сознания, отеком головного мозга.
Факторы риска
Согласно медицинской статистике, острым менингитом чаще болеют маленькие дети до 5 лет, беременные женщины и мужчины старше 20 лет. Основная причина заболевания – попадание инфекции в организм. Другие факторы риска возникновения заболевания:
- Наследственность.
- Посещение общественных мест.
- Пропуск прививок от менингита.
- Низкий иммунитет.
- Сахарный диабет.
Симптомы
Заболевание можно распознать по трем основным признакам: головная боль, рвота, лихорадка. Это ведущие симптомы менингита, независимо от причины его возникновения. Другие проявления:
- Изменение сознания. Психические расстройства проявляются в виде галлюцинаций и бреда.
- Геморрагическая сыпь. Точечные кровоизлияния могут появиться в подмышечной области, на нижних конечностях, а через время распространиться по всему телу.
- Усиливается чувствительность органов чувств. У больного появляется боль при ярком свете и громких звуках.
Инкубационный период при вирусном менингите составляет 2-4 дня, при бактериальном – от 3 суток до 2 недель. Первые признаки заболевания похожи на острую респираторную инфекцию:
- Резкое повышение температуры тела до 39-40°С.
- Постоянные головные боли, которые не убираются анальгетиками.
- Общая слабость организма.
Отличительные признаки менингита от ОРВИ и других заболеваний:
- При респираторной инфекции температура тела может отсутствовать. Воспаление мозговых оболочек характеризуется постоянным ее повышением.
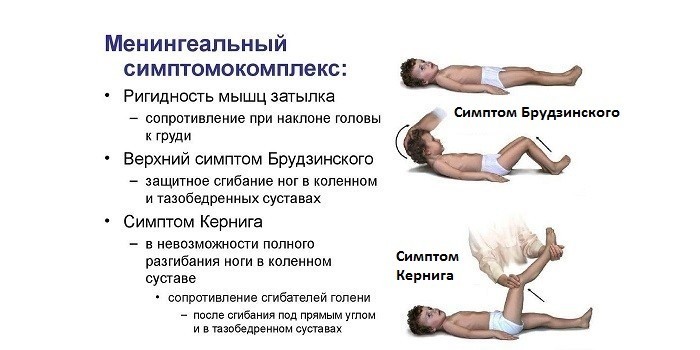
- При менингите наступает ригидность мышц затылка. Больной не может подбородком прикоснуться к груди.
- При воспалении оболочек мозга нередко наблюдаются психические расстройства. При вирусных инфекциях этот признак заболевания отсутствует.
Воспаление мягкой мозговой оболочки можно распознать не только по сильной головной боли и высокой температуре тела. Существуют специфические симптомы менингита:
- Кернига. После сгибания ноги в колене и тазобедренном суставе на 90° пациент не может ее разогнуть. Это связано с повышением тонуса мышц при остром менингите.
- Брудзинского. При надавливании под скулой пациент сгибает руку со стороны воздействия. При попытке наклонить голову или при надавливании на лобок больной будет сгибать нижние конечности.
- Лесажа. Помогает распознать острое воспаление мозга у грудничков. Малыша поднимают, взяв под мышки. Больной ребенок подтягивает ноги к животу, удерживая их в этом состоянии, а голову запрокидывает назад.
Диагностика
Острая форма менингита развивается быстро. Для назначения лечения нужна срочная диагностика. При подозрении на воспаление мозговых оболочек пациенту назначается спинномозговая пункция. Применяемые в дальнейшем методы терапии зависят от вида возбудителя и степени тяжести болезни.
Другие способы диагностики менингита, применяемые в неврологии:
- Выявление специфических симптомов при осмотре.
- Бактериологический анализ крови и ликвора для выявления менингококка.
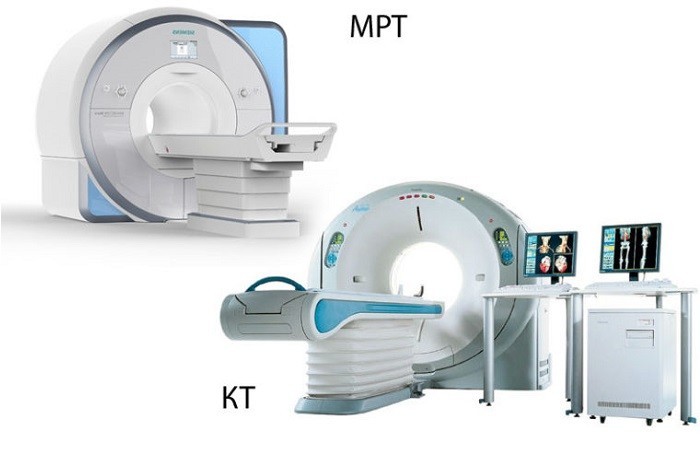
- МРТ или КТ. Для выявления причины мозгового нарушения.
- Дифференциальная диагностика менингита от других инфекций.
Поясничный прокол или спинномозговая пункция помогает выявить воспаление мозга на ранней стадии. Специальной подготовки для нее не требуется. Пункция берется у пациента после обезболивания. В положении лежа на боку или сидя врач делает прокол в области поясницы специальной иглой. Определяет давление и забирает жидкость для анализа.
При нормальных показателях пациент может вернуться к повседневным делам уже через 2-3 суток. При патологических изменениях спинномозговой жидкости больному показан постельный режим на срок до 2 недель.
При наличии острого воспаления спинномозговая жидкость меняет характеристики:
- При остром гнойно-бактериальном воспалении ликвор имеет зеленовато-бурый оттенок с повышенным давлением. Из пункционной иглы жидкость вытекает редкими каплями в связи с повышенной вязкостью. Количество клеток увеличено.
- При остром серозно-вирусном заболевании спинномозговая жидкость прозрачная. Давление высокое, ликвор капает быстро. Количество клеток увеличено меньше в сравнении с бактериальным воспалением.
Лечение
Если диагноз подтвердился, то больного направляют в инфекционное отделение. Применение препаратов допускается только под контролем врачей.
Учитываются возраст больного, причины возникновения и тяжесть заболевания.
Схема лечения менингита:
- Постельный или полупостельный режим.
- Лекарственные средства выбираются врачом, в зависимости от возбудителя и симптомов.
- С целью выведения из организма токсических веществ проводится детоксикация организма.

При бактериальной форме менингита назначают курс антибиотиков. Терапия этими лекарствами продолжается от 7 до 14 суток. При наличии осложнений (синусита, отита и других инфекций) курс лечения антибиотиками продлевают до 3-4 недель. Препараты:
- Амоксициллин. Антибиотик группы пенициллинов. Убивает многие виды бактерий (широкий спектр действия).
- Норфлоксацин. Противомикробное средство губительно действует на стафилококков, хламидий и прочих возбудителей.
- Амфотерицин. Антибиотик с противогрибковой активностью.
Специфического лечения при вирусном менингите нет. Для избавления от инфекции применяют следующие способы лечения:
- Внутривенное введение иммуноглобулина для иммунитета.
- Жаропонижающие препараты (Ибупрофен, Парацетамол) от высокой температуры и головной боли.
- Противовирусные препараты (Интерферон, Ацикловир) при тяжелой форме.
- Стероидные гормоны (Преднизолон, Дипроспан) при выраженном воспалении.

Весь контент iLive проверяется медицинскими экспертами, чтобы обеспечить максимально возможную точность и соответствие фактам.
У нас есть строгие правила по выбору источников информации и мы ссылаемся только на авторитетные сайты, академические исследовательские институты и, по возможности, доказанные медицинские исследования. Обратите внимание, что цифры в скобках ([1], [2] и т. д.) являются интерактивными ссылками на такие исследования.
Если вы считаете, что какой-либо из наших материалов является неточным, устаревшим или иным образом сомнительным, выберите его и нажмите Ctrl + Enter.
Острый бактериальный менингит - это молниеносная, нередко фатальная гнойная инфекция оболочек мозга.
Основные симптомы заболевания - головная боль, повышение температуры тела и ригидность затылочных мышц. Без экстренного лечения развиваются оглушение и кома. Диагноз ставится на основании результатов анализа ЦСЖ. Антибиотикотерапия цефалоспоринами 3-го и 4-го поколения, ванкомицином и ампициллином в начале заболевания обычно эмпирическая; дополнительно назначаются глюкокортикоиды. Показатели летальности остаются высокими.

[1], [2], [3], [4], [5], [6], [7], [8], [9], [10], [11], [12], [13], [14], [15], [16]
Код по МКБ-10
Что вызывает острый бактериальный менингит?
Множество бактерий способны вызвать менингит, но лидирующими возбудителями в течение первых двух месяцев жизни являются стрептококки группы В, а затем - Neisseria meningitidis (менингококки) и Streptococcus pneumoniae (пневмококки). Менингококки обнаруживают в носоглотке примерно у 5 % людей; они распространяются воздушно-капельным и контактным путем. По неясным причинам лишь незначительная часть носителей заболевает менингитом.
Менингококковым менингитом чаще всего болеют дети первого года жизни. Заболевание также имеет тенденцию к перерастанию в эпидемию в закрытых коллективах (в армейских казармах, студенческих общежитиях, школах-интернатах).
У взрослых наиболее частым возбудителем менингита являются пневмококки. В группу повышенного риска попадают больные хроническим отитом, синуситом, мастоидитом, рецидивирующим менингитом, пневмококковой пневмонией, серповидно-клеточной анемией, лица с аспленией [аплазией селезенки] и ликвореей, а также злоупотребляющие алкоголем. Распространенность пневмококкового менингита снижается ввиду внедрения вакцинации.
Менингит грамотрицательной этиологии (преимущественно Escherichia coli, Klebsiella spp. и Enterobacter spp.) наиболее вероятен у лиц с иммунодефицитными состояниями, после операций на ЦНС и черепно-мозговых травм, при бактериемии (например, после манипуляций на мочеполовом тракте) или при заражении внутрибольничной инфекцией. У лиц с иммунодефицитными состояниями и в отдельных поселениях возбудителем менингита могут быть представители рода Pseudomonas. Haemophilus influenzae типа В в качестве возбудителя бактериального менингита в настоящее время встречается редко в связи с повсеместной вакцинацией, однако иногда выделяется у лиц с иммунодефицитом, после черепно-мозговой травмы и у не вакцинированных лиц.
Стафилококковый менингит может развиться после проникающих ранений головы, нейрохирургических вмешательств (часто в виде сочетанной инфекции) или при бактериемии (у больных эндокардитом). Листериозныи менингит может развиться в любом возрасте, чаще у лиц с иммуносупрессией на фоне хронической почечной инфекции, дисфункции печени либо лечения глюкокортикоидами или цитостатиками после трансплантации органов.
Бактерии достигают оболочек мозга обычно гематогенным путем из мест колонизации в носоглотке или других очагов инфекции (например, пневмонии). Тропность бактерий к ликвору до конца не понятна, однако определенную роль в процессе колонизации играют способность бактерий к инкапсулированию и наличие у них фиксирующих ресничек. Присутствие в хориоидальном сплетении рецепторов к ресничкам и другим поверхностным структурам бактерий облегчает проникновение бактерий в ликворосодержащие пространства.
Бактерии могут проникнуть в ЦСЖ и контактным путем, распространяясь из близлежащего очага инфекции (например, при синусите, мастоидите), или в случаях соприкосновения ЦСЖ с внешней средой (например, при проникающих травмах черепа, нейрохирургических вмешательствах, менингомиелоцеле, наличии свища).
Патофизиология острого бактериального менингита
Под действием поверхностных компонентов бактериальной клетки, комплемента и провоспалительных цитокинов (фактора некроза опухоли, ИЛ-1) в ликворосодержащие пространства устремляются нейтрофилы. Нейтрофилы вырабатывают мембранотоксичные метаболиты, повреждающие эндотелий сосудов, в результате чего развиваются васкулиты и тромбофлебиты, приводящие к очаговой ишемии или инфаркту и отеку мозга. Вследствие васкулита нарушается целостность гематоэнцефалического барьера, что способствует дальнейшему нарастанию отека мозга. Гнойный экссудат в ликворе блокирует процессы циркуляции и реабсорбции ликвора, в результате чего развивается гидроцефалия. Нарастающие отек мозга и гидроцефалия еще больше повышают внутричерепное давление, развиваются системные осложнения, в том числе гипонатриемия вследствие синдрома недостаточного синтеза антидиуретического гормона (СНАДГ), синдром диссеминированного внутрисосудистого свертывания (ДВС) и септический шок, при котором нередко развивается двусторонний геморрагический инфаркт надпочечников (синдром Уотерхауза-Фридериксена).
Симптомы острого бактериального менингита
Появлению лихорадки, головной боли, ригидности шейных мышц и рвоты, характерных для менингита, часто предшествуют симптомы респираторных заболеваний. Крайне тяжелое состояние может развиться у взрослых в течение 24 ч, а у детей - еще быстрее. Симптомы Кернига и Брудзинского появляются примерно у 1/2 больных, у 30 % больных развиваются эпилептические припадки, у 10-20 % наблюдаются симптомы поражения черепных нервов [например, III (глазодвигательный нерв), VII (лицевой нерв) или VIII пары черепных нервов] и другие варианты очаговых неврологических симптомов. У детей старше 2 лет и взрослых нарушения сознания развиваются в такой последовательности: возбуждение - оглушенность - сонливость - сопор - кома. Может развиться опистотонус.
Часто наблюдается дегидратация, при этом возникает сосудистый коллапс, который может смениться шоком. Для инфекции, особенно менингококковой, характерна диссеминация по всему организму с проникновением в суставы, легкие, синусы и другие органы. Появление петехиальной (геморрагической) или пурпурной сыпи указывает на генерализованную септицемию и менингококковый менингит. При внимательном осмотре головы, ушей, позвоночника и кожи можно выявить источник или входные ворота инфекции. Углубления в области позвоночника, свищи, невусы или пучки волос могут указывать на наличие менингомиелоцеле.
У детей младше 2 лет менингеальные знаки могут отсутствовать. У детей первых двух месяцев жизни клинические симптомы менингита неспецифичны, особенно в ранней стадии заболевания. Часто отмечаются лихорадка, гипотермия, дистрофия, сонливость, рвота и раздражительность. Позже могут присоединиться эпилептические припадки, пронзительный крик, выбухание и напряжение большого родничка. Спустя несколько дней у детей раннего возраста может развиваться субдуральный выпот, проявляющийся эпилептическими припадками, постоянной лихорадкой и гидроцефалией.
У пожилых людей симптомы также могут быть неспецифическими (например, заторможенность с повышением температуры тела или без), менингеальные знаки могут отсутствовать или быть незначительными. При этом ограничение движений в шее (все направления) у них может быть обусловлено артритом, который не следует ошибочно принимать за проявления менингизма.
Частично пролеченный менингит. При выявлении у больного среднего отита или синусита в ранней стадии развития заболевания, еще до появления типичных признаков менингита, как правило, назначают антибиотикотерапию. Некоторые препараты могут частично (но временно) подавить инфекционный процесс, что проявится замедлением прогрессирования заболевания, ослаблением менингеальных симптомов. Подобная ситуация существенно затрудняет диагностику менингита.
Диагностика острого бактериального менингита
Лихорадка, заторможенность или раздражительность, пронзительный крик, выбухание теменного родничка, менингеальные знаки или гипотермия у детей в возрасте до 2 лет являются основанием заподозрить острый бактериальный менингит. Аналогично, у детей старшего возраста и взрослых о бактериальном менингите следует думать при наличии у них менингеальных симптомов, нарушении сознания неясного генеза, особенно если имеются лихорадка и факторы риска.
Поскольку острый бактериальный менингит, особенно менингококковый, может привести к смерти уже через несколько часов, он требует экстренной диагностики и лечения. Показаны экстренные люмбальная пункция и начало лечения антибиотиками и глюкокортикоидами, не дожидаясь результатов лабораторных исследований.
Давление ЦСЖ может быть повышенным. В окрашенном по Граму мазке микроорганизмы в ЦСЖ определяются у 80 % пациентов. Количество нейтрофилов в ЦСЖ обычно превышает 2000/мкл. Концентрация глюкозы снижена до менее 40 мг/дл вследствие нарушенного транспорта глюкозы в ЦНС и ее поглощения нейтрофилами и бактериями. Уровень белка обычно более 100 мг/дл. Результаты посева положительны в 90 % случаев; у частично пролеченных они могут быть ложноотрицательными. Для выявления антигенов менингококков, гемофильной палочки типа В, пневмококков, стрептококков группы В и штамма Kl Е. coli используют реакцию латекс-агглютинации. С помощью лизата амебоцитов мечехвоста выявляют наличие в крови эндотоксина грамотрицательных бактерий (ЛАЛ-тест). ЛАЛ-тест и реакция латекс агглютинации помогают выявить возбудителей в случаях частично пролеченного менингита и менингита на фоне иммунодефицита, а также в случаях, когда из ликвора возбудитель не выделен. ПЦР помогает установить возбудителя в аналогичных ситуациях.
Картина КТ либо нормальная, либо показывает уменьшение размеров желудочков, сглаживание борозд и увеличение плотности над конвекситальными поверхностями полушарий. МРТ с гадолинием - лучший метод диагностики субарахноидального воспаления. Полученные изображения следует внимательно изучить для выявления признаков абсцесса мозга, инфекции придаточных пазух и сосцевидного отростка, переломов костей черепа и врожденных мальформаций. Позднее - через несколько дней или недель - могут выявляться венозные инфаркты или сообщающаяся гидроцефалия.
Целый ряд инфекционных и неинфекционных заболеваний может напоминать бактериальный менингит, дифференцировать их помогает клиническая картина заболевания в совокупности с результатами КТ и анализа ликвора. Несмотря на лихорадку, головную боль и ригидность шейных мышц, вирусный менингит, тем не менее, протекает значительно легче и с другими изменениями ликвора. Бурное и внезапное начало заболевания, сильная головная боль и ригидность шейных мышц характерны и для субарахноидального кровоизлияния, однако отсутствует лихорадка, на КТ выявляется кровоизлияние, ЦСЖ содержит большое количество эритроцитов или имеет ксантохромную окраску. Абсцесс мозга сопровождается повышением температуры тела, головной болью и нарушением сознания, однако ригидность шейных мышц не характерна, если только содержимое абсцесса не прорывается в ликворосодержащее пространство с молниеносным развитием вторичного менингита. Тяжелые генерализованные инфекционные заболевания (например, сепсис, инфекционный эндокардит) могут протекать с нарушением сознания, повышением температуры тела, снижением тканевой перфузии, но при этом ригидности затылочных мышц не бывает, а ЦСЖ либо без патологических изменений, либо с небольшим лейкоцитозом. Вклинивание миндалин мозжечка может вызвать вторичное нарушение сознания (вследствие обструктивной гидроцефалии) и ригидность шейных мышц, но при этом не бывает лихорадки, а истинная причина легко диагностируется по результатам КТ или МРТ. Умеренные лихорадку и головную боль, изменение психического статуса и воспаление оболочек мозга наблюдают при церебральном васкулите (например, волчаночном) и венозном тромбозе, однако изменения ликвора при этих заболеваниях схожи с таковыми при вирусном энцефалите.
Острое начало заболевания, молниеносное течение, клинические проявления и результаты исследований ЦСЖ при грибковом менингите или амебном (Naegleria) менингоэнцефалите практически неотличимы от картины бактериального менингита. При окраске по Граму и в стандартных посевах бактерии не определяются. Исследование ликвора под микроскопом и посев на селективные питательные среды позволяет обнаружить грибок. Характерные движения амеб можно увидеть при исследовании нецентрифугированной ЦСЖ методом толстой капли; кроме этого, проводят посев на селективные среды. Для туберкулезного менингита характерно подострое или хроническое течение за редкими исключениями; по характеру изменений ЦСЖ при туберкулезе занимает промежуточное место между острым бактериальным и асептическим менингитом; для подтверждения диагноза используют специальные методы окрашивания (для кислотоустойчивых бактерий или иммунофлуоресцентное).
Анализы крови включают посев (положительную гемокультуру получают в 50 % случаев), общий клинический анализ крови с лейкоцитарной формулой, биохимический анализ крови (электролиты, сывороточная глюкоза, остаточный азот и мочевина), а также коагулограмму. Мониторинг содержания Na в плазме крови проводится с целью выявления СНАДГ, мониторинг параметров коагулограммы позволяет не пропустить начало развития ДВС. Проводятся посевы мочи, выделений из носоглотки, секрета дыхательных путей и отделяемого из очагов поражения на коже.
Синдрома Уотерхауза-Фридериксена можно заподозрить в случаях, когда больной с высокой лихорадкой не выходит из шокового состояния, несмотря на адекватное лечение, или когда у больного внезапно появляются геморрагическая сыпь и признаки ДВС-синдрома. Определяют уровень кортизола и проводят КТ, МРТ или УЗИ надпочечников.

[17], [18], [19], [20], [21], [22], [23], [24]
Читайте также:


