Гайморит менингит у ребенка
Может ли гайморит перейти в менингит? По данным ВОЗ воспаление верхнечелюстных пазух носа может привести к осложнениям в 40% случаев при отсутствии грамотного лечения.
Около 5-7% из этого соотношения приходится именно на менингит, заболевание опасное для жизни. Если такая патология взяла верх над организмом, важно понять, как правильно ей противостоять.
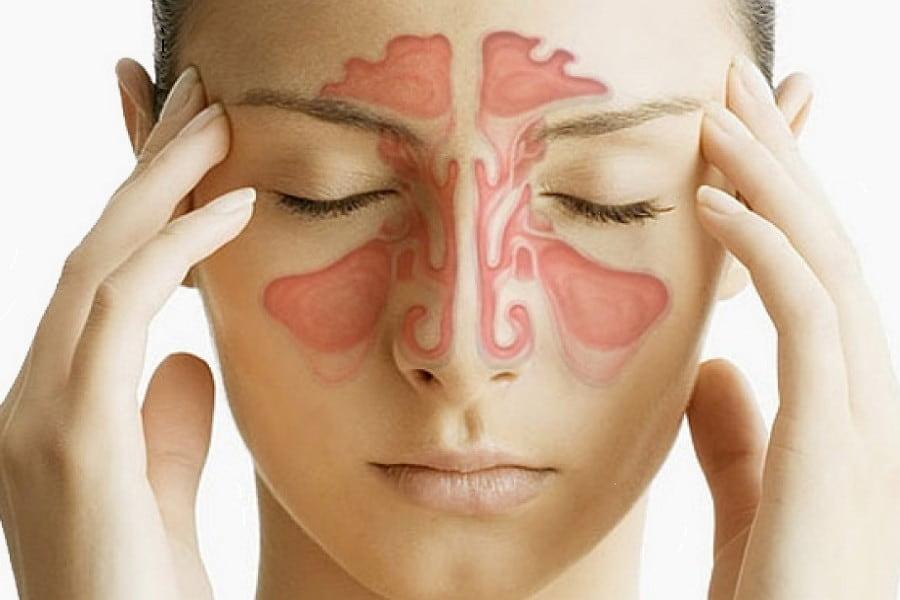
Взаимосвязь между заболеваниями
Воспалительные процессы в гайморовых пазухах обусловлены развитием патогенных микроорганизмов. Возбудителем патологии могут стать вирусы, грибки и бактерии, также известна смешанная природа образования неприятной симптоматики. Гайморит способен осложнить течение других заболеваний. Уровень иммунной системы сильно снижается, за счет чего организм становится уязвим перед большинством даже не значительных болезней.
По причине того, что верхнечелюстные пазухи находятся в непосредственной близости к лицевым нервам, органам зрения, слуха, а главное, к мягким оболочкам головного мозга, очаги распространения вируса или бактерий легко могут повлиять на состояние этих элементов организма.
Гайморит переходит в менингит медленно при хронической его форме и достаточно стремительно при острой.
Без корректной программы лечения избежать такого осложнения иногда невозможно. Воспаление оболочек головного и спинного мозга после гайморита будет реактивным, то есть обусловленным реакцией организма на наличие возбудителя в других отделах организма. Патогенез при вторичном характере заболевания менее активен. Заражение происходит через пластинку решетчатой кости. Структура этого элемента состоит преимущественно из соединительной ткани, поэтому разрушить его для микроорганизмов не составит труда.
Экссудат, который наблюдается в пазухах при их воспалении, состоит из продуктов распада слизистой ткани, гноя, генов возбудителя заболевания и иммунных клеток организма. Такой комплекс в свою очередь состоит из лизосомальных ферментов, которые направлены на разрушение молекул белка. Соединительная ткань преимущественно состоит из белка, поэтому у решетчатой пластинки не остается шансов. Разрушая преграду бактерии и вирусы направляются к оболочкам головного мозга по ответвлениям тройничного нерва.
Поскольку гайморовы пазухи находятся в близи множества кровеносных сосудов, а проницаемость последних понижается при патологических процессах, вирусы и бактерии могут попасть к оболочкам мозга через кровь, то есть гематогенным путем.
Полость черепа замкнутая, поэтому размножение уже попавших возбудителей менингита происходит именно здесь. Разрушение мозговых оболочек начинается быстро и развивается безостановочно.
Интересно! Часто развивается после гайморита менингококковый менингит. То есть с большей вероятностью получить осложнение можно, если в организме развиваются менингококки, бактерии.
Факторы риска развития менингита
Наибольшую трудность в предотвращении грозной болезни, развивающейся в головном и спинном мозге, представляет дифференциация гайморита от других болезней носоглотки. Симптоматика сходна с синуситом, ринитом, поэтому пока проходит тщательная диагностика, врачи иногда пропускают распространение инфекции на оболочки головного мозга.
Еще одной проблемой в снижении риска развития менингита от гайморита является сложность выявления возбудителя заболевания, в особенности трудно выявить распространение вирусов герпеса. Выходит, что даже при выявленном диагнозе, сразу установить результативную программу терапии иногда невозможно. Антибиотические препараты не влияют на вирусы и грибки, противовирусные – на бактерии.
Самолечение гайморита также может стать причиной развития патологии. В особенности, если не соблюдать предписания отоларинголога, заменять назначенные препараты на другие.
Симптомы менингита после гайморита
Заподозрить появление воспалительных очагов в мозговых оболочках при остром и хроническом гайморите сложно. Обусловлена такая трудность сходной симптоматикой начала развития менингита. Симптомы менингита после гайморита у взрослых такие:
- головные боли;
- головокружения;
- раздражительность;
- тошнота;
- общее недомогание;
- светобоязнь.
При менингите нередко развивается гипертермия, но иногда патология протекает без повышения температуры или с ее незначительными изменениями. Чаще всего температура до 400 наблюдается при осложнениях гайморита у детей.
Затем, уже через 2-3 дня наблюдаются более очевидные признаки наличия опасного заболевания:
- лихорадка;
- дисфункция координации;
- нарушение сознания;
- галлюцинации слуховые и зрительные.
По причине того, что рядом с очагом воспаления находятся зрительные, слуховые нервы, нередко развивается частичная или полная слепота и глухота. А из-за близкой расположенности тройничного и других лицевых нервов, у пациента возникает паралич половины лица.
Вместе с этими признаками развиваются так называемые менингеальные симптомы:
- повышенная чувствительность к прикосновениям;
- постоянно запрокинутая назад голова из-за мышечного спазма в затылочной области;
- невозможность коснуться груди подбородком;
- падение артериального давления.
Подтвердить диагноз сможет невролог после проведения специальных тестов и лабораторных и инструментальных методов диагностики.
Важно! После появления менингеальных признаков ухудшение со стояния вплоть до комы происходит за считанные часа. Если не предпринять мер по ликвидации патологии пациента ждет летальный исход.
Методы лечения
При первых признаках менингита заболевшего необходимо немедленно направить в стационар лечебного заведения. Если состояние критическое, пациента поместят в палату реанимации.
Терапия сводится к назначению препаратов внутривенно или внутримышечно. Применяют медикаменты в зависимости от выявленного возбудителя: антибиотики, противовирусные или противогрибковые средства. Чтобы избавить организм от патогенных организмов быстрее, инъекции делают прямо в область головы.
Также для поддержания общего состояния организма требуется назначить такие лекарственные средства пациенту:
- Противовоспалительные (НПВС) и обезболивающие. Необходимы для облегчения самочувствия заболевшего.
- Спазмолитические и противосудорожные. Снятие спазмов мышц шейного отдела обеспечит нормальную микроциркуляцию крови и транспортировку полезных веществ к тканям головного мозга.
- Ангиопротекторы. Необходимы для обеспечения восстановления кровообращения.
- Диуретики. Мочегонные препараты способствуют выведению лишней жидкости вместе с токсинами, которыми был отравлен организм.
- Противорвотные. Необходимы для ликвидации тошноты и рвоты у пациента. Таким образом происходит не только облегчение неприятного состояния, но и повышается усвоение медикаментов.
В зависимости от состояния пациента вводят также стимуляторы сердечной деятельности. Для ликвидации сильных очагов воспаления возможно применение гормональной терапии, при условии недостаточности результата от нестероидных противовоспалительных.
Гайморит нельзя игнорировать, иначе терапия будет безрезультативной. Необходимо регулярно производить промывание гайморовых пазух специальными растворами. Если выявлено наличие гнойного экссудата, производят проколы и очищают пазухи инструментальным путем.
Помимо медикаментозной терапии обязательно проводят физиопроцедуры, в особенности распространен электрофорез с препаратами и насыщение кислородом. Благодаря электрическим частотам повышается благотворное воздействие лекарственных средств на организм без повышения дозировки. Оксигенация же позволяет избежать гипоксии головного мозга, отмирания его клеток и развития инвалидности.
Также уже после того, как пациент переведен из реанимации проводят другие методы физиотерапии:
- УВЧ;
- магнитотерапию;
- грязелечение;
- аппликации;
- иглоукалывание;
- гирудотерапию.
Массажи также нужны для скорейшего выздоровления, а также для профилактики дегенерации мышечных волокон.
Для восстановления пациента необходимы регулярные занятия лечебной физкультурой. Сначала начинают подготовку мышц пациента: пассивно разгибают, сгибают, наклоняют ему конечности, производят вращения головой. Затем пациент проводит занятия самостоятельно под присмотром специалистов.
Профилактика
Гайморит и менингит имея общего возбудителя взаимосвязаны. Поскольку терапия и того и другого заболевания достаточно проблематична, а последствия менингита часто приводит к серьезным осложнениям, каждому необходимо помнить о профилактике.
Избежать патологий поможет:
- Недопущение переохлаждений.
- Своевременное квалифицированное лечение ОРВИ, Гриппа и других патологий, вызывающих неполадки с состоянием верхних дыхательных путей.
- Проведение вакцинации по возможности от инфекций, в особенности от менингококковой и пневмококковой.
- Правила личной гигиены после мест большого скопления народа.
- Укрепление иммунитета. Включение в рацион овощей и фруктов, прогулки на свежем воздухе, регулярные занятия физкультурой.
При первых признаках неполадок с носоглоткой самолечением заниматься нельзя, следует незамедлительно обратиться к отоларингологу. При появлении симптомов менингита неверное лечение, тем более в домашних условиях приведет к инвалидности.
Каждый человек хотя бы один раз в жизни переносил респираторно-вирусные и бактериальные инфекции в легкой, не осложненной форме. Данная форма заболевания достаточно простая, не вызывает ряда осложнений и не представляет серьезной опасности для жизни и здоровья. Именно по этой причине ко многим заболеваниям пациенты относятся весьма пренебрежительно, не задумываясь о возможных последствиях.

Как показывает практика, жизнеугрожающие состояния при гайморите возникают не часто – около 1 — 3% от общего числа заболевших, однако никто не хочет терять здоровье и, тем более, жизнь из-за осложнившегося хронического гайморита. Именно по этой причине следует своевременно обращаться за медицинской помощью и внимательно следить за состоянием своего здоровья.
Течение неосложненного гайморита
Как упоминалось ранее, классический гайморит развивается со строго специфическими симптомами, с которыми каждый человек сталкивался в своей жизни. Если речь заходит об остром процессе, то в первую очередь отмечаются симптомы общей интоксикации, существенный подъем температуры, начало ринореи и затруднение носового дыхания.

Все эти проявления связаны с интенсивным воспалительным процессом, который может иметь бактериальную, вирусную, грибковую или смешанную природу. После скорой инвазии микроорганизма в слизистую оболочку гайморовой пазухи начинается каскад воспалительных реакций. В течение считанных часов увеличивается проницаемость сосудистой стенки, что приводит к развитию отека слизистой облочки.
Увеличение сосудистой проницаемости стенки сосудов микроциркуляторного русла в подслизистом слое имеет важную роль в подавлении воспалительных реакций и уничтожении патогенетического звена. Благодаря этому процессу в подслизистый слой мигрирует целый ряд факторов клеточного и гуморального иммунитета, которые способствуют уничтожению и эллиминации патогенных микроорганизмов.
К сожалению, отечность слизистой оболочки пазухи приводит и к ряду неприятных состояний, одним из основных является затруднение носового дыхания. Гайморовы пазухи являются самыми крупными придаточными пазухами носа – через них проходит порядка 60 — 75% общего объема вдыхаемого воздуха. В случае уменьшения ее емкости человек перестает получать необходимое количество кислорода, что может привести к развитию гипоксии.
Если речь заходит о хроническом воспалительном процессе, то будут наблюдаться аналогичные проявлении в течении шести недель или более. Стоит понимать, что хронический гайморит необходимо подвергать адекватному лечению, так как:
- существует риск развития осложнений;
- снижается уровень и качество жизни;
- у бактерий, вызвавших воспаление, со временем развивается устойчивость к антибактериальным препаратам;
- пациенты, особенно дети, начинают испытывать дискомфорт в обществе.
Сегодня существует огромное число эффективных и доступных методов лечения, благодаря которым можно достичь феноменальных результатов. Тем не менее на эффективность лечения во многом влияет своевременность его начала, поэтому, в случае возникновения жалоб или подозрений на болезнь, следует обратиться за квалифицированной медицинской помощью. В противном случае существует риск развития осложнений.
Менингит как одно из осложнений

Несмотря на то, что современная медицина может без труда лечить огромное число воспалительных гнойных заболеваний, менингит представляет достаточно серьезную проблему как для врачей, так и для пациентов. Теперь известен ответ на вопрос, может ли гайморит переходить в менингит. Определенно, ДА! Проблема заключается в том, что инфекция в течение считанных дней проникает в мозговой отдел черепа, где происходит вовлечение в воспалительный процесс оболочек головного мозга.
Как гласит статистика, смертность от гнойного бактериального менингита остается на довольно высоком уровне среди инфекционных заболеваний. По некоторым данным она составляет 14 % от общего числа случаев заболеваемости бактериальным менингитом.
Практически каждому пациенту известно, что основной причиной гнойного менингита является менингококковая инфекция, которая широко распространена в окружающем мире. Тем не менее банальный гайморит также может привести к развитию такого состояния.
Основной причиной развития гнойного менингита при гайморите является расплавление костных оболочек околоносовой пазухи. В иммунных клетках и гнойном детрите, который составляет основную массу экссудата, содержащегося в пазухе в огромном количестве, имеется большое число лизосомальных ферментов. Данные соединения обладают протеолитической активностью, основная суть которой заключается в разрушении белковых молекул.
Перегородки придаточных пазух носа состоят из костной и соединительной ткани, что позволяет ферментам с легкостью их разрушить. В связи с этим инфекционные агенты (бактерии) и продукты их жизнедеятельности с легкостью проникают в системный кровоток, где с током крови попадают в полость черепа и вызывают воспаление мозговых оболочек, именуемое менингитом.
Ликворная система головного и спинного мозга имеют замкнутая, что создает оптимальные условия для скорого развития общемозгового и менингеального синдромов. Общемозговой синдром проявляется:
- головной болью (не купируемой приемом обезболивающих препаратов);
- головокружение;
- свето — и звукобоязню.
Менингеальный синдром, в отличие от общемозгового, включает в себя объективные признаки заболевания, т.е. выявляемые при обследовании больного. Для менингеального синдрома характерны следующие симптомы:
- ригидность мышц затылка (невозможность пассивного сгибания головы);
- симптомы Брудзинского (верхний) — непроизвольное сгибание ног в коленных и тазобедренных суставах при приведении головы больного к груди; (нижний) — непроизвольное сгибание одной ноги в коленном и тазобедренном суставах при разгибании другой;
- симптом Кернига — невозможность разогнуть в коленном суставе ногу, предварительно согнутую в тазобедренном и коленном суставе;
- и другие.
Основным лабораторным методом, позволяющим с точностью диагностировать менингит является анализ спинномозговой жидкости (ликвора). При поступлении пациента в стационар, ему производится спинномозговая пункция, в результате которой получаю некоторое количество ликвора, который сразу отправляется в лабораторию. По цвету, наличию и количеству клеточных элементов в ликворе определяют также этиологию менингита. Так, для бактериального характерны: мутность ликвора, повышенное содержание белка и лейкоцитоз.
При наличии малейших подозрений на развитие менингита следует незамедлительно обращаться за квалифицированной медицинской помощью. Помните, что в подобных ситуациях счет идет на часы!
К сожалению, каждая киста также имеет несколько негативных последствий для организма. Во первых, при образовании её в гайморовой пазухе существенно снижается объем последней, что приводит к резкой заложенности носа, не купируемой фармакологическими средствами. Это крайне опасно, так как в последствии может способствует гипоксии, нарушению памяти, сосредоточения и т.п., что приводит к снижению качества жизни пациента.
Конечно, существует риск разрыва кисты, что также может стать причиной менингита. Именно из-за этого врачи стараются своевременно вскрыть гнойный очаг, чтобы предотвратить расплавление костных оболочек. Диагноз ставится на основании первичного осмотра, эндоскопического исследования и рентгенографии.
Лечение флегмоны проводится в стационарных условиях. Летальный исход при флегмоне маловероятен, однако есть риск инвалидизации пациента и визуальных увечий в области лица. Помните, что гораздо проще и безопаснее своевременно начать лечение гайморита, чем проводить длительную реабилитацию!
Особенности лечения гнойного менингита
Уже неоднократно упоминалось, что гнойный менингит как осложнение гайморита – это жизнеугрожающее состояние, которое требует интенсивной терапии и круглосуточного медицинского наблюдения. Одним из самых главных терапевтических приемов является назначение антибиотиков широкого спектра действия в высокой концентрации, а как только будет известен результат исследования ликвора — проводится корректировка антибактериальной терапии и назначаются препарата, направленные непосредственно на причину инфекции.
Серьезной проблемой является опасность воздействие бактерий на головной мозг, а также непроницаемость гемато-энцефалического барьера, который изолирует головной и спинной мозг от окружающей среды и сосудистой системы.

Более того, в случае необходимости, выполняют оперативное лечение гайморита – дренаж гайморовой пазухи, чтобы снизить гнойную нагрузку. Для того, чтобы максимально облегчить состояние пациента, проводят дополнительное патогенетическое лечение, заключающееся в проведении инфузионной терапии, применении противовоспалительных препаратов, а также применение симптоматических средств.
К сожалению, при менингите достаточно часто поражается продолговатый мозг (дыхательный и сосудодвигательный центры), поэтому требуется круглосуточное наблюдение за состоянием пациента в условиях палат интенсивной терапии. В случае поражения центров может быть остановка дыхания и сердечной деятельности. В таком случае проводятся реанимационные мероприятия, а также перевод пациента на аппаратную поддержку жизнедеятельности
Прогнозы для пациентов
При адекватном и своевременно начатом лечении прогноз для здоровья и жизни пациента благоприятный. В случаях запоздалой диагностики и лечения, при развитии отека головного мозга и других осложнений менингита, прогноз для здоровья пациента неблагоприятный, порой сохраняется и угроза для жизни человека; в данном случае высок риск развития состояний, приводящих к инвалидности.
В данный период времени крайне важна не только помощь медицинских специалистов — реабилитологов, но и близких людей и самого пациента. Более того, человек не способен самостоятельно себя обслуживать, поэтому следует внимательно относится к его состоянию и потребностям.
В целом, острый и хронический гайморит – это болезнь, которая может привести к серьезным последствиям. Внимательно следите за своим здоровьем и здоровьем своих близких, чтобы своевременно заподозрить развитие болезни, пройти качественное обследование и начать адекватное лечение. Ваша жизнь и здоровье зависят во многом от вас, поэтому следует быть особенно внимательным!
Инфекционные болезни нередко диагностируются у ребенка и взрослого, но маленькие пациенты страдают от таких недугов значительно чаще. Гайморит у детей – симптомы и лечение, относится к воспалительным заболеваниям, которое поражает слизистую оболочку гайморовой пазухи носа. Патология классифицируется на несколько видов, имеет определенную симптоматику и причины возникновения. Диагностика заболевания и его лечение у детей должны проводиться исключительно квалифицированным медиком, во избежание осложнений.
Что такое гайморит у детей
Один из видов синусита, особенностью которого является воспаление верхнечелюстной (гайморовой) пазухи – это гайморит. Пазухи расположены в толще верхнечелюстной кости, они имеют общие стенки с ротовой, носовой полостью, глазницами. Зачастую этот недуг провоцируется попаданием инфекции в дыхательную систему. По медицинской статистике, дети чаще страдают от недуга в отличие от взрослых. У малышей до года, а также с 1 до 3-4 лет не развивается это заболевание. Объясняется этот факт очень просто: у малышей еще не сформирован череп и гайморовы пазухи в том числе.
Признаки
Чтобы вовремя распознать заболевание и избежать возникновения осложнений, необходимо заранее ознакомиться с его признаками. Нередко симптоматику путают с классической простудой, но когда он начинает активно развиваться, то появляются явные специфические симптомы. Ниже описаны первые признаки воспаления гайморовых пазух и симптоматика, зависящая от возраста.
- болевые ощущения возле носогубной складки при незначительном надавливании на нее или при наклоне головы;
- боль во внутреннем углу глаза в случае бережного надавливания на точку в центре щеки;
- односторонняя или двухсторонняя заложенность носа;
- заметное припухание нижних век, щек;
- воспалительный процесс на веках, слезоточивость;
- зубная боль;
- гной и слизь в носовых пазухах (они могут не выходить наружу);
- увеличение температуры тела;
- сонливость, вялость, общее недомогание.

- Мужская стрижка канадка (ФОТО)
- Лечение пневмонии у взрослого
- Лечение артроза коленного сустава в домашних условиях
Признаки гайморита у детей от трех до пяти лет:
- сильная интоксикация организма;
- возникает частичная или полная потеря аппетита;
- капризы, апатия, понижение активности;
- еще один симптом – обильное выделение гноя из носовых пазух;
- отек щек, верхнего и/или нижнего века на стороне воспалительного процесса.
Симптоматика в возрасте от пяти до семи лет:
- боли, отдающие в глаза, лоб, переносицу, зубы, глазницы, брови;
- значительная головная боль, иногда вызываемая ярким светом или наклоном головы в сторону;
- слизистые выделения из носовой полости или напротив их отсутствие;
- как распознать гайморит у ребенка – сильный кашель, приступы которого часто обостряются в ночное время;
- частичная или полная потеря обоняния.
Симптомы хронического гайморита
Острая форма превращается в хроническую после частых рецидивов болезни, аденоидите, искривленной носовой перегородке, ослабленном иммунитете, неграмотного лечения воспалительного заболевания. Главные симптомы хронического гайморита могут представлять собой:
- слабость, быстрая утомляемость;
- появление трудностей с вдыханием и выдыханием воздуха через носовую полость;
- водянистые, слизистые или гнойные выделения из пазух;
- может встречаться ощущение неприятного запаха;
- еще один симптом - головные боли в области лба;
- температура у детей, больных хроническим гайморитом, может быть в норме или подниматься до невысоких показателей;
- еще один признак болезни – чувство распирания или надавливания возле воспаленной гайморовой пазухи, при сильном давлении на этот участок наблюдается значительный дискомфорт.
Причины
Существует ряд основных причин, которые провоцируют развитие заболевания и его симптомов у детей:
- Насморк, вызванный аллергией. Как правило, раздражающие вещества вызывают аллергический ринит, перерастающий в гайморит. В большинстве случаев при заболевании возникает значительный отек гайморовой пазухи.
- ОРЗ, ОРВИ, грипп. Если у ребенка простуда, то отток слизи становится проблематичным. В нос проникает инфекция, которая провоцирует развитие гайморита.
- Сбой работы кровеносных сосудов. Иногда причиной воспаления пазух становится сниженный сосудистый тонус. В дыхательных путях нарушается кровообращение и развивается инфекция.
- Генетические патологии пазух носа.
- Заболевания во рту (кариес, стоматит).
- Травмы, ушибы, переломы перегородки носа и подобные повреждения.
- Воспаление аденоидов тоже нередко становится причиной развития недуга.
- Слабая иммунная система – идеальный вариант для атаки вирусов, вызывающих недуг. Организм лишен защиты, поэтому заболевание развивается очень активно.

Классификация видов гайморита и его симптомы зависят от нескольких факторов. Ниже будут рассмотрены основные из них. Итак, заболевание по стадии протекания бывает таким:
- Острый гайморит у детей. Он имеет яркие симптомы, в особенности выражены болевые ощущения.
- Хроническая форма недуга. Чтобы острая форма не перешла в эту стадию, необходимо провести его своевременное лечение. Симптомы в данном случае менее выражены, ремиссии чередуются с рецидивами. Главная опасность хронического вида заболевания – необратимые изменения в носовой слизистой, из-за которых она лишается защитных способностей.
По локализации воспалительного процесса заболевание бывает:
- односторонним (воспаляется только одна пазуха);
- двусторонним (происходит инфекционное поражение обеих носовых пазух).
Классификация гайморита у ребенка по типу воспаления выглядит так:
- Катаральная разновидность болезни. Данная стадия относится к острым, в некоторых случаях воспалительный процесс поражает кость, надкостницу или костную ткань. Основное отличие катарального – это абсолютное отсутствие гноя в пазухах.
- Гнойная стадия. Название говорит само за себя. Слизистая носа сильно воспаляется, из носа обильно выделяется гной.
Диагностика
Прежде чем лечить гайморит у ребенка, нужно обратиться к доктору, который назначит все необходимые диагностические мероприятия и пропишет препараты для эффективного лечения заболевания. Как правило, для постановки правильного диагноза детям, используются следующие методики:
- Осмотр носовых отверстий.
- Исследования для выявления аллергической природы заболевания.
- Общий анализ крови.
- Рентген носа. Этот метод позволяет увидеть заболевание, о чем говорят затемнения на снимке.
- Диафаноскопия – просвечивание гайморовых пазух посредством специальной электролампы. Если одна или обе пазухи наполнены гноем, то диафаноскопия поможет быстро это выявить.
- КТ (компьютерная томография) дает шанс детально изучить носовые ходы. С помощью КТ можно выявить ранние симптомы гайморита или признаки его хронической формы.
- Еще один метод диагностики – обследование выделений из носа, которое определяет возбудителя инфекции.
Лечение гайморита у детей
Квалифицированный специалист до назначения терапии всегда выясняет причины возникновения гайморита у детей и оценивает тяжесть течения болезни. На сегодняшний день используется консервативные и оперативные способы лечения. Первый вариант включает в себя применение медицинских препаратов, физиотерапию и так далее. Операция при гайморите у ребенка осуществляется в самой критической ситуации. Основными медикаментами для лечения воспаления гайморовых пазух являются следующие:
- Антигистаминные препараты. Они способны убрать отечность, значительно усилить воздействие антибиотиков на организм. Самыми востребованными антигистаминными средствами считаются Диазолин, Супрастин, Тавегил, Лоратадин, Димедрол.
- Препараты, снимающие отеки, эффективно облегчают дыхание и устраняют отечность слизистой. Среди них Зестра, Оринол, Колдакт, Фервекс, Флюколд.
- Средства сосудосуживающего действия ускоряют выход слизи из пазух, что положительно влияет на дыхание носом. К ним относят Риназолин, Називин, Фармазолин, Санорин, Нафтизин.
- Антисептики тоже используют для лечения. Такие препараты, как Протаргол, Колларгол предотвращают увеличение количества гноя в гайморовых пазухах.
- Чтобы слизистые, гнойные выделение легче выходили из носа, врачи прописывают специальные разжижающие лекарства. Например, Амброксол, Бромгексин, АЦЦ-лонг.
- Если температура тела поднимается слишком высоко, то стоит использовать жаропонижающие препараты (Парацетамол, Нурофен, Ибупрофен).
Лечение гайморита в домашних условиях у детей подразумевает не только употребление медикаментов, но и специальные промывания. Эту процедуру можно сделать в домашних условиях. Для очищения гайморовых пазух при гайморите используется спринцовка с заранее сделанным раствором (за раз вводят 100-250 мл). Потребуется несколько промываний в день. Курс лечения составляет примерно одну-две недели. Целебный раствор делается из следующих средств (1 стакан очищенной теплой воды + 1 чайная ложка лекарства):
- марганцовка;
- солевой раствор из обычной или морской соли;
- отвар из ромашки;
- зеленый чай;
- настойки из череды, календулы, зверобоя;
- лекарственные средства Фурацилин, Ротокан, Элекасол, Декаметоксин.
Нужно знать, как правильно делать промывание малышу, чтобы не ухудшить ситуацию. Спринцовка с раствором аккуратно вставляется в ноздрю примерно на 1 сантиметр. Голову больного наклоняют немного вперед, вливая лекарство небольшими дозами. Давление струи нужно постепенно увеличивать. В перерывах между вливаниями ребенок должен постараться хорошо высморкаться.
- Как правильно пить воду, чтобы похудеть - отзывы и советы. Как нужно пить воду для похудения
- Диклофенак гель - инструкция по применению. От чего помогает Диклофенак гель, аналоги и цена
- Как определить местонахождение по номеру телефона
Еще один немаловажный этап в терапии детского гайморита – это прием антибактериальных средств. Они хорошо справляются с воспалением, помогая быстрее победить заболевание. Самыми популярными и эффективными антибиотиками считаются Изофра, Аугментин, Амоксициллин, Азитромицин, Биопарокс. Особенности их использования указаны в инструкциях, а продолжительность курса терапии назначает лечащий врач. Самыми результативными являются инъекции с антибиотиками, на втором месте по эффективности – капли, суспензии, таблетки.

Чтобы успешно побороть воспалительный процесс, ускорить отток слизи и гноя из носовых пазух, наладить кровообращение и лимфоток, доктор может назначить физиотерапию. Самыми известными методиками принято считать лазеротерапию, магнитотерапию, воздействие ультразвуком и УВЧ (ультравысокочастотное лечение). Каждый из способов назначается физиотерапевтом. Учитываются все противопоказания и другие нюансы, только после этого выбирается оптимальная процедура.
Лечение хронического гайморита у детей
- Умеренное хирургическое вмешательство, зависящее от возраста пациента, его состояния, необходимо при наличии аденоидов, хроническом рините, искривлении носовой перегородки. Эти проблемы препятствуют нормальному выделению секрета из пазух, поэтому начинается хроническая форма.
- Антибиотики тоже выписывают, но исключительно после того, как будет выявлен возбудитель патологии и уровень его чувствительности.
- Если гайморит и его симптомы спровоцированы проблемами в полости рта (например, кариес, стоматит), то нужна обязательная санация ротовой слизистой. После этого прописывают антибиотики.
- Когда гайморит у детей находится в стадии ремиссии, рекомендуется укреплять иммунитет витаминами и гимнастикой, посещать физиопроцедуры, массаж, съездить на море.
- Использование антигистаминных средств целесообразно в случае развития гиперпластической и полипозной формы.
Народные средства
Иногда консервативные методики совмещают с народными рецептами для повышения эффективности лечебного процесса. Перед тем как начать натуральный вариант лечения, родитель должен обязательно обсудить этот момент с врачом, чтобы избежать неблагоприятных прогнозов. Популярные народные средства от гайморита у детей:
- Берется одна крупная сырая морковь. Промывается, очищается от кожицы. Свежевыжатым овощным соком закапывают нос три раза в день. Несколько капель концентрированного сока лучше немного развести водой, чтобы избежать аллергической реакции.
- Свежий калиновый сок соединяется с медом (1:1). Полученная смесь слегка нагревается. Лекарство принимается вовнутрь по 1 столовой ложке до еды.
- Нужно приобрести мазь с прополисом. В нее обмакнуть ватную палочку и максимально осторожно ввести ее в ноздрю. Подержать 3-5 минут.

Осложнения
Последствия, которые могут появиться после заболевания, можно разделить на два типа. Первый из них – это осложнения дыхательной системы:
- тонзиллит (воспаление миндалин);
- бронхит (воспаление бронхов);
- хроническая форма;
- отит;
- пневмония;
- фронтит, этмоидит (воспалительный процесс в других пазухах).
Последствия иного характера:
- миокардит (патологии в работе сердца);
- сепсис (заражение крови);
- внутричерепные осложнения (менингит, абсцесс головного мозга);
- нефрит (поражение почек);
- следствием могут стать разнообразные суставные патологии.
Профилактика
Чтобы избежать возникновения гайморита и его симптомов у детей, стоит следовать простым, но эффективным правилам. Профилактика заболевания включает:
- регулярное посещение стоматологического кабинета;
- укрепление иммунной системы (правильный режим питания, закаливание);
- устранение анатомических дефектов (аденоиды, искривленная носовая перегородка и т.д.);
- грамотное лечение простудных заболеваний;
- максимально возможная защита детей от негативных факторов окружающей среды (пыль, сигаретный дым, выхлопные газы).
Читайте также:


