Менингит у детей доклад
Лекция по педиатрии. Менингиты у детей.
Менингит - это воспаление мозговых оболочек.
1. Лептоменингит - воспаление мягкой мозговой оболочки
2. Пахименингит воспаление твердой мозговой оболочки.
3. Арахноидит - воспаление паутинной мозговой оболочки.
По характеру воспалительного процесса
Основным клиническим выражением менингита является менингеальный синдром:
1. головная боль
4. менингеальная поза
5. ригидность затылочных мышц
6. общая гиперестезия
7. симптомы: Кернига, Брудзинского, Лессажа и т.д.
Головная боль чаще бывает диффузной, но может быть либо в области лба или затылка. Она связана с раздражением чувствительных окончаний тройничного нерва, а также парасимпатических и симпатических волокон, иннервирующих оболочки мозга.
Рвота имеет такой же механизм, она нередко сопровождает головную боль. Наличие рвоты иногда обусловлено непосредственным раздражением n.vagus. Чаще рвоте предшествует тошнота, но бывает внезапная рвота, ее называют мозговая рвота (она не связан с приемом пищи, лекарств и т.д.)
Общая гиперестезия (гиперакузия, блефароспазм). Гиперестезия - повышенная кожная чувствительность. Гиперакузия - повышенная слуховая чувствительность. Блефароспазм - повышенная зрительная чувствительность. Эти симптомы требуют наблюдения врача.
Менингеальная поза - поза “легавой собаки”, взведенного курка. Ребенок обычно лежит на боку, ноги подтянуты к животу, а голова запрокинута, живот ладьевидно втянут - это ни что иное, как тонический рефлекс с мозговых оболочек, тоническое сокращение мышц. Это явление также обусловливает и симптомы Брудзинского, Кернига, Лессажа.
Напряжение или выбухание большого (переднего) родничка. Следствие повышения внутричерепного давления. Заболевание встречается у всех, но чаще болеют дети. В результате сниженного иммунитета и повышенной проницаемости гемато-энцефалического барьера (ГЭБ). У новорожденных детей этому способствует перинатальная патология:
2. инфекция у матери
3. неблагоприятное течение беременности, родов
Входными воротами являются верхние дыхательные пути. Затем гематогенным путем инфекция достигает оболочек мозга. Возможен и контактный путь распространения инфекции при отитах, мастоидитах.
Начало острое, бурное. Характерны потрясающий озноб, гипертермия (температура до 40 градусов), резкое ухудшение общего состояния. Появляются жалобы на сильную головную боль.
У грудных детей клиника несколько отличается:
1. беспокойство, ребенок не засыпает
2. часто вскрикивает во сне
3. возбуждается от любого прикосновения
4. многократная рвота
5. возбуждение сменяется вялостью, оглушенностью. Сознание изменяется вплоть до комы.
В другом случае возбуждение переходит в двигательное беспокойство, галлюцинации, появляются клонико-тонические судороги. Они возникают либо до, либо после менингеального синдрома, или сопровождают его. Судороги склонны к повторению (чем меньше ребенок, тем чаще повторяются), могут протекать по типу эпилептического статуса.
Часто поражаются черепно-мозговые нервы по типу токсического или инфильтративного неврита. Чаще вовлекаются 3,6,7,12 пары черепно-мозговых нервов.
Мышечные тонус обычно снижен, а сухожильные рефлексы повышены. Иногда отмечается анизорефлексия (на одной стороне рефлексы выше, чем на другой).
При тяжелой интоксикации рефлексы могут отсутствовать, из-за токсического действия на рефлекторную дугу. Часто отмечаются клонусы стоп и патологические рефлексы Бабинского, Россолимо. Параличи и парезы бывают редко, только в случае присоединения энцефалита. Большое место занимает интоксикация, которая создает фон и нередко обусловливает циркуляторные, водно-солевые и гормональные нарушения.
Лихорадка не имеет определенного типа и не всегда соответствует тяжести состояния.
При люмбальной пункции у новорожденных давление в норме составляет 100-150 мм водного столба. При вентрикулярной пункции (через большой родничок) нормальное давление 10-20 мм водного столба.
1. У новорожденных в норме 25-20 лимфоцитов в 1 мкл.
2. У детей от 3 мес и до 1 года - 12-15 лимфоцитов в 1 мкл.
3. Старшие дети - 1-5 лимфоцитов в 1 мкл.
Подсчет клеток производится в камере Фукса-Розенталя. Ответ дается в третях: например, 73/3 лимфоцитов (то есть нужно разделить на 3) (так как камера Фукса-Розенталя отличается от камеры Горяева тем что рассчитана на 3 мкл, а камера Горяева на 1 мкл). Если увеличение клеток происходит в спинно-мозговой жидкости - это называется цитоз, если их много - плеоцитоз: нейтрофильные и лимфоцитарный. В норме нейтрофилов и эритроцитов в ликворе не должно быть.
Белок ликвора: в норме 0.1 - 0.3 г/л. Для определения белка используется проба Панди (Pandy), Нонне-Апельта. Степень выраженности оценивается плюсами.
Сахар ликвора. В норме у детей 0.5-075 г/л белка.
При менингите внутричерепное давление повышается до 300-500 мм водного столба. Но бывает нормальным или даже пониженным, что связано с повышенной вязкостью ликвора, частичной блокадой ликворных путей или консолидаций гноя.
Цитоз обычно выраженный, зависит от вида менингита.
Сахар и хлориды норма или понижены, в зависимости от вида менингита.
При типичной клинике диагноз не труден, однако типичная клиника бывает редко, особенно у новорожденных детей.
Клинка полиморфна: непостоянное беспокойство, сменяющееся апатией, отказ от еды, срыгивание, монотонный плач, рвота, периодическое повышение температуры, тремор рук, взгляд устремленный в пространство, выбухание большого родничка.
Эти симптомы заставляют врача думать о менингите, так как симптомы Кернига, Брудзинского, ригидность затылочных мышц являются для новорожденных детей физиологическими. Может помочь симптом Лессажа (при попытке поставить ребенка на ноги подтягивает ноги к животу, хотя должен проявляется шаговый рефлекс, или рефлекс опоры). Нередко у новорожденного наиболее явный симптом токсикосептического заболевания. И довольно быстро на 1-6 день у них развивается гидроцефалия. Инфицирование новорожденных обычно происходит либо трансплацентарно, либо во время родов, либо в постнатальном периоде. Выше представленная симптоматика характерна для всех менингитов, независимо от этиологии. Тем не менее, каждый менингит имеет свои особенности.
1. менингококковый менингит (первое место). Регистрируется в 140 странах, очень высокая заболеваемость в Африке. В межэпидемический период 80% всех заболевших составляют дети раннего возраста. В эпидемический период - дети старшего возраста. Периодичность заболевания: нарастание каждый 10-15 лет. Сезонность инфекции - зимне-весенняя (февраль, март, апрель). Источник инфекции - больной, носитель.
Путь передачи - воздушно-капельный (при тесной контакте - менее 50 см).
Инкубационный период 1-4 дня.
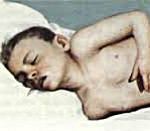
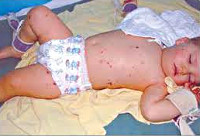
Характерно для начала заболевания: кожа с сероватым оттенком, судороги с первых часов заболевания, из-за отека мозга, нарушения сознания, эритематозная кореподобная сыпь, которая держится 1-2 часа. На 3-4 недели могут быть герпетические высыпания на различных участках кожи, слизистых рта, глаз и т.д.
В развитии менингококкового менингита различают несколько стадий:
1. Повышение черепно-мозгового давления
2. Появление в ликворе нейтрофильного цитоза
3. Типичные для гнойного менингита изменения
На этом фоне может развиться менингококкемия. Начинается остро, бурно с гипертермии. Через несколько часов на коже появляется геморрагическая сыпь, звездачатая, плотная, возвышается над уровне кожи, может быть любой локализации (ягодицы, бедра, веки. Склеры и т.д.). Высыпания могут быть и на внутренних органах. Геморрагическая сыпь - это тромбоз сосудов менингококком. Она заканчивается некрозом, отторжением некротических масс и рубцеванием. Течение благоприятное, если своевременно начато лечение. Но в части случаев заболевание может развиваться злокачественно, приводя к смерти в течение 18-24 часов - молниеносная смерть. В основе лежит сочетание токсикоза, острого отек - набухание головного мозга и менингококковый сепсис. Характерны гипертермия, прогрессирующая артериальная гипотензия из-за острой надпочечниковой недостаточности (кровоизлияния в надпочечники).
2. Пневмококковый менингит. Характеризуется бурным течением и высокой летальностью (до 60%). Болеют чаще дети 1 года жизни, преобладают мальчики. Заболевание развивается чаще всего среди полного здоровья, иногда на фоне пневмонии (крупозной). Протекает как менингококковый менингит. Часто развивается отек - набухание головного мозга, что и является причиной смерти в первый 3 дня (дислокация мозга). При люмбальной пункции ликвор обычно мутный, зеленовато-серого цвета, гнойный. Давление незначительно выше, а чаще понижено за счет нарушения ликвородинамических свойств, блок или консолидация гноя. Цитоз от 0.1-10 в 10 степени на литр. Тяжелее протекает с низким цитозом. Белок до 3-6 г/л, увеличение его до 9-20 г/л говорит либо о вентрикулите, либо о близком летальном исходе. Сахар и хлориды обычно снижены.
3. Стафилококковый менингит (третье место). Характеризуется бурным течением и высокой летальностью (до 33%). Как правило, является вторичным, на фоне текущего сепсиса.
Серозные менингиты - это негнойное воспаление мозговых оболочек. Характеризуются доброкачественным течением и редко дают осложнения.
1. Паротитный менингит (первое место). Возникает чаще вторично, на фоне паротита. Но может возникать и первично, так как вирус обладает аденонейротропизмом. Заболевание начинается остро, с гипертермии, головной боли, тошноты, рвоты и менингеального синдрома. Признаков тяжелой интоксикации нет. Иногда вовлекается вещество мозга и тогда наблюдается атаксия, асимметрия лица, девиация языка, могут поражаться все черепно-мозговые нервы, но чаще 8 пара. Может развиваться энцефаломиелит. Ликвор характеризуется повышением белка. Лимфоцитарным цитозом, повышением внутричерепного давления. После люмбальным пункции наступает улучшение, поэтому она является диагностическим и лечебным мероприятием.
2. Энтеровирусный менингит. Вирусы ЕСНО, Коксаки. Болеют люди любого возраста, но чаще дети.Пути передачи - воздушно-капельный, фекально-оральный, трансплацентарный. Сезонность - летне-весенняя. Во время вспышек высокая контагиозность и массовость заболевания. Ведущим является гипертермия, гипертензионно-гидроцефальный синдром (распирающая головная боль, мозговая рвота фонтаном). Менингеальный синдром на 203 день, умеренно выражен и кратковременен. В 40% случаев - очаговая симптоматика. У детей младшего возраста может начинаться с генерализованных судорожных припадков. У детей старшего возраста - нарушения сознания. Характерен внешний вид больного: бледный носогубный треугольник (не путать со скарлатиной), гиперемия щек, в зеве - герпетическая ангина. Иногда при энтеровирусном менингите может отмечаться геморрагическая сыпь, как при менингококковом менингите. Ликвор прозрачен, бесцветен, вытекает под давлением. Белок либо нормальный, иногда повышен, но чаще понижен - “разведенный белок” так как много экссудата. Лимфоцитарный цитоз. Сахар и хлориды в норме.
3. Лимфоцитарный менингит (болезнь Армстронга) описан в 1933 году. Зоонозная генерализованная вирусная болезнь человека. Распространена повсеместно. Источник инфекции - домовые мыши, сибирские хомяки. Возбудитель - из группы аденовирусов. Заражение с воздухом, пылью. Либо при укусах клещей, комаров, москитов. От человека к человеку не передается! Сезонность - зима, ранняя весна. Болеют чаще дети и взрослые. Клиника полиморфна. Заболевание может протекать как грипп, миокардит, пневмония, ангина, паротит, орхит и т.д. Начало острое, бурное. Гипертермия, менингеальный синдром появляется с первого дня и является доминирующим. Тяжелое состояние проявляется беспокойством возбуждением, галлюцинациями, потерей сознания. Возможен инфекционно-токсический шок. Ликвор вытекает обычно под давлением, прозрачный или опалесцирующий. Белок, может быть разведенный, лимфоцитарный цитоз, сахар и хлориды в норме.
4. Туберкулезный менингит. На фоне текущего туберкулеза. Морфологический процесс носит экссудативно-продуктивный характер. Поражаются в основном оболочки основания мозга по ходу борозд и извилин больших полушарий. Желудочки мозга обычно расширены и заполнены ликвором желеобразной консистенции. Иногда желтоватого цвета (ксантохромия). Желеобразность связана с высоким содержанием белка. Клиника развивается постепенно, с продромой (около 2 недель). У маленьких детей до 3 лет может развиваться остро. Появляется субфебрильная температура, недомогание, общая слабость, безучастность, монотонный крик, гиперестезия, гиперакузия, тошнота, рвота. Часто отмечается вегетативная дисфункция: красный стойкий дермографизм, пятна Труссо, гипергидроз, тахикардия, сонливость, оглушенность, сопор. Менингеальный синдром в начале мало выражен и медленно нарастает, появляется очаговая симптоматика - косоглазие, птоз, амимия, гемипарезы, гиперкинезы, расстройства координации. На 18-19 день расстройство развивается кома на 21 день - гибель, если нет лечения. Ликвор берется в 3 пробирки: на сахар, на паутинную пленку, из нее высевается БК, на белок. Если ликвор некоторое время постоит, то сверху образуется паутинная пленка. Цитоз смешанный. Белок повышено до 1-3 г/л. Сахар и хлориды снижены! Прогноз определяется своевременностью специфической терапии.
Гнойные менингиты: комплексное лечение, ранние сроки (так как от этого зависит частота осложнений). Выбор антибиотиков от этиологии, проницаемости ГЭБ.
Антибиотикотерапия проводится в 2 этапа:
а. Ургентный этап (до установления этиологии)
б. После установления этиологии
Прежде всего, назначают пенициллин, так как гнойные менингиты вызываются кокками. Доза 200-300 тыс. Ед. на кг массы. Детям до года - 8 введений (через 3 часа) (так как у детей до года процессы выведения идут быстрее).
Старшим детям - 6 введений (через 4 часа).
Левомицетин сукцинат - 40-60-100 мг/кг в сутки - 3-4 раза в день (в 1 день - внутривенно).
Новорожденным не назначают, так как накапливается в организме из-за недостаточной ферментативной активности печени.
Лучше назначать полусинтетические пенициллины.
Ампициллин (лучше проникает через ГЭБ и дольше сохраняется). 200-300 мг/кг в сутки.
Современный препарат из этой группы - флемоксин.
Можно назначать гентамицин, но в раннем возрасте нежелательно из-за ото - и нефротоксического действия.
Пролонгированные сульфаниламиды - сульфомонометоксин - 40-50 мг/кг пероорально 1 раз в день. Потом в половинной дозе также однократно. Если установлена этиология менингита то вводится противоменингококковый гамма-глобулин или противоменинкокковая плазма (вводится внутримышечно, эндолюмбально).
При стафилококковой этиологии - антистафилококковая плазма, гамма-глобулин (получают путем иммунизации матери).
Критерием отмены антибиотиков является:
· стойкая нормальная температура тела
· исчезновение менингеального синдрома
Патогенетическая и симптоматическая терапия:
· дезинтоксикационная терапия (введение плазмы, альбумина, полиионных растворов)
· форсированный диурез, для уменьшения интоксикации. Контроль диуреза (лучше поставить мочевой катетер)
· короткий курс преднизолона на 1-2 дня
· коррекция кислотно-щелочного равновесия
· противосудорожная терапия (фенобарбитал, дифенин, сибазон, ГОМК лучше не вводить, так сильно угнетает дыхательный центр и может быть остановка дыхания)
· антигистаминные препараты (супрастин, тавегил, фенкарол, кларитин)
При возникновении отека головного мозга обязательно проведение дегидратационной терапии, дезинтоксикационной и противосудорожной терапии. В случае паралича дыхательного центра - ИВЛ. Если развивается церебральная гипотензия - внутривенно капельно физиологический раствор, пункция желудочков мозга.
Лечение инфекционно-токсического шока.
Раннее назначение антибиотиков (уменьшает агрегацию форменных элементов, способствует привлечению жидкости из тканей - снижение отека мозга, уменьшение вязкости крови, улучшение ликвороциркуляции. Коллоидные растворы - альбумин, плазма. Кристаллоиды - 5% раствор глюкозы (3 части), солевой раствор (1 часть).
При шоке 2-3 степени - ИВЛ. Асистолия - закрытые массаж сердца, внутрисердечно адреналин, хлористый кальций.
Лечение серозных менингитов.
Этиотропного лечения нет (препараты очень дороги - зовиракс напр.). Применяют рибонуклеазу - курс 2 недели 6 раз в сутки, дети до 1 года - 3 мг, 2-3 лет - 5-9 мг, 6-10 лет - 14 мг, 11-15 лет - 20 мг.
Дегидратационная терапия. Критерием ее отмены является исчезновение менингеального синдрома. Люмбальная пункция. Однако если есть отек - набухание мозга при быстром снижении внутричерепного давления может наступить дислокация мозга.
Патогенетическая и симптоматическая терапия:
· витаминотерапия и т.д.
Лечение туберкулезного менингита.
Противотуберкулезные средства: первого ряда - фтивазид, тубазид, ПАСК; препараты второго ряд - этионамид, циклосерин, канамицин. Сочетание с дегидратационной терапией, витаминотерапией и сердечными препаратами.
1.Тщательное проветривание помещений.
2.Ежедневная влажная уборка дезинфицирующими средствами, УФО помещений.
3.Соблюдение общегигиенических мероприятий. Если регистрируется менингококковый менингит, то он регистрируется в городской СЭС. Если регистрируется более 5 случаев - доносится в МИНЗДРАВ России.
Все больные менингококковой инфекцией госпитализируются. Выписка из стационара после клинического выздоровления и однократного отрицательного бакобследования не ранее чем через 3 дня после отмены антибиотикотерапии.
Реконвалесценты выписываются в детские учреждения не ранее чем через 5 дней после выписки из стационара после еще одного бакобследования. На контактный детей накладывается карантин на 10 дней с момента регистрации последнего случая. Все бакобследования контактных 2 раза с интервалом 3-7 дней. Носители лечатся левомицетином. Контактным детям до 5 лет не позднее 7 дня делается гамма-глобулин в дозе 1.5 мл, от 5-7 лент - 3 мл.
При вспышке, если установлена этиология менингита, проводится вакцинация полисахаридной противоменингококковой вакциной.
Профилактика паротитного и туберкулезного менингита - вакцинопрофилактика.
Профилактика лимфохориоцитарного менингита:
1.Защита помещений, продуктов питания от серых мышей, крыс и других грызунов.
3.избегать укусов домашних и лабораторных животных, комаров, москитов.
Менингит у детей – инфекционно-воспалительный процесс, затрагивающий мозговые оболочки. Течение менингита у детей сопровождается общеинфекционным (гипертермией), общемозговым (головной болью, рвотой, судорогами, нарушением сознания) и менингеальным синдромом (ригидностью затылочных мышц, общей гиперестезией, менингеальной позой, положительными симптомами Кернига, Лессажа, Брудзинского, выбуханием большого родничка). Диагностика менингита у детей требует проведения люмбальной пункции, исследования ликвора и крови. Основными принципами лечения менингита у детей являются: госпитализация ребенка, постельный режим, проведение антибактериальной/противовирусной, дезинтоксикационной, дегидратационной терапии.
- Причины менингита у детей
- Патогенез менингита у детей
- Классификация менингита у детей
- Симптомы менингита у детей
- Диагностика менингита у детей
- Лечение менингита у детей
- Прогноз и профилактика менингита у детей
- Цены на лечение
Общие сведения
Менингит у детей – нейроинфекция, вызывающая преимущественное поражение мягкой мозговой оболочки головного и спинного мозга; протекающая с развитием общеинфекционных, общемозговых, менингеальных симптомов и воспалительных изменений в цереброспинальной жидкости. В структуре педиатрии и детской инфекционной патологии менингитам уделяется повышенное внимание, что объясняется частым органическим поражением ЦНС, высокой летальностью от данной патологии, тяжелыми медико-социальными последствиями. Уровень заболеваемости менингитом среди детей до 14 лет составляет 10 случаев на 100 тысяч населения; при этом около 80% заболевших составляют дети до 5 лет. Риск летальности при менингите зависит от возраста детей: чем младше ребенок, тем выше вероятность трагического исхода.

Причины менингита у детей
Менингиты у детей могут вызываться самыми различными возбудителями: бактериями, вирусами, грибами, простейшими. Наиболее многочисленная группа возбудителей менингита у детей представлена бактериями: менингококком, пневмококком, гемофильной палочкой серогруппы b, стафилококком, энтеробактериями, микобактериями туберкулеза. Вирусные менингиты у детей чаще всего ассоциированы с вирусами ECHO, Коксаки, эпидемического паротита, ветряной оспы, кори, краснухи, полиомиелита, клещевого энцефалита, Эбштейна-Барр, герпеса, энтеровирусами, аденовирусами и др. Менингиты у детей, вызываемые грибами, риккетсиями, спирохетами, токсоплазмой, малярийным плазмодием, гельминтами и другими патогенами, относятся к числу редко встречаемых форм.
Потенциальным источником инфекции служит больной человек или бактерионоситель; инфицирование может происходить воздушно-капельным, контактно-бытовым, алиментарным, водным, трансмиссивным, вертикальным, гематогенным, лимфогенным, периневральным путями.
Развитию менингита у новорожденных детей способствует неблагоприятное течение беременности и родов, гипоксия плода, недоношенность, внутриутробные инфекции. У детей раннего возраста факторами риска развития менингита служат гнойные заболевания различной локализации (отиты, мастоидиты, синуситы, фарингиты, тонзиллиты, гастроэнтероколиты, фурункулы лица и шеи, остеомиелит, эндокардит), ОРВИ, инфекционные заболевания детского возраста, кишечные инфекции, черепно-мозговые травмы. Предрасположенность к менингиту детей первых лет жизни объясняется незрелостью иммунной системы и повышенной проницаемостью гематоэнцефалического барьера. Фоном для развития патологического процесса в оболочках мозга могут служить гипотрофия, дефекты ухода за ребенком, переохлаждение, смена климатических условий, стресс, чрезмерные физические нагрузки.
Для вспышек менингита у детей характерна сезонность (пик заболеваемости приходится на зимне-весенний период) и цикличность (подъем заболеваемости отмечается каждые 10-15 лет).
Патогенез менингита у детей
При первичных менингитах у детей входными воротами для инфекции чаще всего служат слизистые оболочки респираторного или желудочно-кишечного тракта. Проникновение возбудителя в полость черепа и мозговые оболочки происходит гематогенным, сегментарно-васкулярным или контактным путями. Выраженная токсемия и нарастание уровня биологически активных веществ создают условия для повышения проницаемости сосудистых мембран, гематоэнцефалического барьера, проникновения микроорганизмов и их токсинов в ЦНС с развитием серозного, серозно-гнойного или гнойного воспаления мозговых оболочек.
Скопление воспалительного экссудата вызывает раздражение сосудистых сплетений желудочков головного мозга, что сопровождается увеличением продукции цереброспинальной жидкости и увеличением внутричерепного давления. Именно с развитием гипертензионно-гидроцефального синдрома связаны основные клинические проявления менингита у детей. Следствием расширения ликворных пространств и сдавления тканей мозга служит ухудшение перфузии, развитие гипоксии, выход жидкости из сосудистого русла и возникновение отека головного мозга.
При правильном лечении менингита у детей в фазу обратного развития происходит резорбция воспалительного экссудата, нормализация ликворопродукции и внутричерепного давления. В случае нерационального лечения менингита у детей может произойти организация гнойного экссудата и формирование фиброза, следствием чего будет являться нарушение ликвородинамики с развитием гидроцефалии.
Классификация менингита у детей
Первичные менингиты у детей возникают без предшествующего локального воспалительного процесса или инфекции; вторичные менингиты у детей развиваются на фоне основного заболевания и выступают его осложнением.
С учетом глубины поражения в структуре менингитов у детей различают: панменингит – воспаление всех мозговых оболочек; пахименингит – преимущественное воспаление твердой мозговой оболочки; лептоменингит – сочетанное воспаление паутинной и мягкой мозговых оболочек. Отдельно выделяют арахноидит - изолированное поражение паутинной оболочки, имеющее свои клинические особенности.
По выраженности интоксикационного и общемозгового синдрома, а также воспалительных изменений в спинно-мозговой жидкости, различают легкую, среднюю и тяжелую форму менингита у детей. Течение нейроинфекции может быть молниеносным, острым, подострым и хроническим.
В этиологическом отношении, в соответствии с принадлежностью возбудителей, менингиты у детей делятся на вирусные, бактериальные, грибковые, риккетсиозные, спирохетозные, гельминтные, протозойные и смешанные. В зависимости от характера ликвора, менингиты у детей могут быть серозными, геморрагическими и гнойными. В структуре патологии в педиатрии преобладают серозные вирусные и бактериальные (менингококковый, гемофильный, пневмококковый) менингиты у детей.
Симптомы менингита у детей
Независимо от этиологической принадлежности, течение менингита у детей сопровождается общеинфекционными, общемозговыми, менингеальными симптомами, а также типичными воспалительными изменениями ликвора.
Общеинфекционная симптоматика при менингите у детей характеризуется резким повышением температуры, ознобами, тахипноэ и тахикардией, отказом ребенка от еды и питья. Может отмечаться бледность или гиперемия кожных покровов, геморрагическая сыпь на коже, связанная с бактериальной эмболией или токсическим парезом мелких сосудов. Отдельные неспецифические симптомы встречаются при определенных формах менингита у детей: острая надпочечниковая недостаточность - при менингококковой, дыхательная недостаточность - при пневмококковой, тяжелая диарея - при энтеровирусной инфекции.
Для общемозгового синдрома, сопровождающего течение менингита у детей, типичны интенсивные головные боли, связанные как с токсическим, так и механическим раздражением мозговых оболочек. Головная боль может быть диффузной, распирающей или локализованной в лобно-височной или затылочной области. Вследствие рефлекторного или прямого раздражения рецепторов рвотного центра в продолговатом мозге возникает повторная, не связанная с приемом пищи и не приносящая облегчения рвота. Нарушение сознания при менингите у детей может выражаться в сомнолентности, психомоторном возбуждении, развитии сопорозного состояния или комы. Нередко при менингите у детей возникают судороги, выраженность которых может варьировать от подергиваний отдельных мышц до генерализованного эпиприступа. Возможно развитие очаговой симптоматики в виде глазодвигательных расстройств, гемипареза, гиперкинезов.
К течению гнойного менингита у детей могут присоединяться другие инфекционно-септические осложнения - пневмония, артриты, эндокардит, перикардит, эпиглоттит, остеомиелит, сепсис. Поздними осложнениями со стороны нервной системы могут стать нарушения интеллекта, гипертензионно-гидроцефальный синдром, эпилепсия, параличи и парезы, гипоталамический синдром, поражение черепных нервов (косоглазие, птоз верхнего века, тугоухость, асимметрия лица и др.).
Диагностика менингита у детей
В процессе распознавания менингита у детей для педиатра и детского инфекциониста важен учет эпиданамнеза, клинических данных, менингеальных симптомов. Для правильной оценки объективного статуса ребенка необходимы консультации детского невролога, детского офтальмолога с осмотром глазного дна (офтальмоскопией); при необходимости – детского отоларинголога и нейрохирурга.
Подозрение на менингит у детей является показанием к проведению люмбальной пункции и получению ликвора для биохимического, бактериологического/вирусологического и цитологического исследования. Результаты исследования цереброспинальной жидкости позволяют дифференцировать менингизм и менингит, определить этиологию серозного или гнойного менингита у детей.
С помощью серологических методов (РНГА, РИФ, РСК, ИФА) выявляется наличие и нарастание специфических антител в сыворотке крови. Перспективно ПЦР-исследование спинномозговой жидкости и крови на наличие ДНК возбудителя. В рамках диагностического поиска проводятся бактериологические посевы крови и отделяемого носоглотки на селективные питательные среды.
По назначению консультантов может рекомендоваться расширенное обследование с выполнением нейросонографии через родничок, рентгенографии черепа, ЭЭГ, МРТ головного мозга ребенку.
Дифференциальную диагностику менингита у детей необходимо проводить с субарахноидальным кровоизлиянием, артериовенозными мальформациями головного мозга, ЧМТ, опухолями головного мозга, синдромом Рея, нейролейкозом, диабетической комой и др.
Лечение менингита у детей
Подозрение на менингит является абсолютным показанием к госпитализации детей в инфекционный стационар. В остром периоде детям показан постельный режим; максимальный покой; полноценная, механически и химически щадящая диета; контроль показателей гемо- и ликвородинамики, физиологических отправлений.
Этиотропная терапия менингита у детей предполагает внутримышечное или внутривенное назначение антибактериальных препаратов: пенициллинов, цефалоспоринов, аминогликозидов, карбапенемов. При тяжелом течении менингита у детей антибиотики могут вводится эндолюмбально. До установления этиологии антибиотик назначается эмпирически; после получения результатов лабораторной диагностики проводится коррекция терапии. Длительность антибиотикотерапии при менингите у детей составляет не менее 10-14 дней.
После установления этиологии менингита у детей может осуществляться введение противоменингококкового гамма-глобулина или плазмы, антистафилококковой плазмы или гамма-глобулина и др. При вирусных менингитах у детей проводится противовирусная терапия ацикловиром, рекомбинантными интерферонами, индукторами эндогенного интерферона, иммуномодуляторами.
Патогенетическая подход к лечению менингита у детей включает дезинтоксикационную (введение глюкозо-солевых и коллоидных растворов, альбумина, плазмы), дегидратационную (фуросемид, маннитол), противосудорожную терапию (ГОМК, тиопентал натрия, фенобарбитал). С целью профилактики мозговой ишемии используются ноотропные препараты и нейрометаболиты.
При тяжелом течении менингита у детей показана респираторная поддержка (кислородотерапия, ИВЛ), УФО крови.
Прогноз и профилактика менингита у детей
Прогноз менингита у детей определяется его этиологией, преморбидным фоном, тяжестью течения заболевания, своевременностью и адекватностью терапии. В настоящее время в большинстве случаев удается достичь выздоровления детей; летальные исходы регистрируются в 1-5% случаев. В резидуальном периоде менингита у детей чаще всего отмечаются астенический и гипертензивный синдромы.
Дети, переболевшие менингитом, подлежат наблюдению педиатра, инфекциониста и невролога с проведением инструментальных исследований (ЭЭГ, ЭхоЭГ, ультрасонографии).
В числе мер, направленных на снижение заболеваемости менингитом, главная роль принадлежит вакцинопрофилактике. При выявлении ребенка, больного менингитом в детском учреждении, осуществляются карантинные мероприятия, проводится бакобследование контактных лиц, введение им специфического гамма-глобулина или вакцины. Неспецифическая профилактика менингита у детей заключается в своевременном и полном лечении инфекций, закаливании детей, приучению их к соблюдению норм личной гигиены и питьевого режима (мытью рук, употреблению кипяченой воды и т. д.).
Читайте также:


