Принципы лечения гнойных менингитов
Менингит является очень опасным заболеванием. При возникновении первых малейших симптомов должна быть начата интенсивная терапия. Чем раньше она начнется, тем выше шанс у больного на полное выздоровление. В этой статье описаны основные принципы лечения менингита, вызванного бактериями и вирусами.
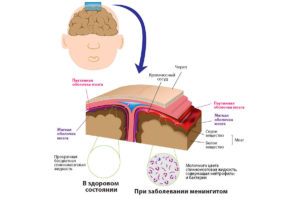
Лечение гнойного менингита

Мягкие мозговые оболочки при гнойном менингите утолщены
Лечение гнойного менингита должно быть начато в первый час, после начала развития заболевания. Оно начинается бригадой скорой медицинской помощи еще дома у пациента, продолжается в машине скорой помощи, и проводится в полной мере в отделении интенсивной терапии и реанимации. Лечение гнойного менингита бригадой скорой помощи включает такие действия:
- Подключение больного к кислороду. Стоит помнить, что лечение менингита у детей требует меньшего потока кислорода, чем у взрослых, из-за малого объема их легких. Но дети, в отличие от взрослых, более чувствительны к развитию гипоксии.
- Введение антибиотиков. При менингококковой этиологии используют Пенициллин или Бензилпенициллин.
- Ведение кортикостероидов. Они нужны для предотвращения поражения надпочечников, при развитии инфекционно-токсического шока.
После госпитализации в стационар, пациенту проводится спинномозговая пункция, и сразу же после нее больной помещается в отделение реанимации. Основное лечение менингита у детей и взрослых представлено в таблице:
- Амоксил;
- Амоксиклав;
- Цефтриаксон;
- Флемоксин;
- Бензилпенициллина.
Не стоит забывать о вакцинации против данного заболевания. Прививка от менингита, то есть от менингококка, который является причиной первичной формы заболевания, проводится деткам в возрасте 2 лет. Так же, прививку от менингита можно вводить людям, которые находятся в очаге повышенного риска развития болезни. Контактным особам прививка от менингита не проводится, так как есть риск того, что человек уже заражен. В таком случае вакцинация лишь навредит.
Лечение вирусного менингита

Лечение серозного менингита так же требует срочных квалифицированных действий медицинских работников. Главное отличие от терапии воспаления оболочек головного мозга, вызванного бактериальной микрофлорой, — отсутствие этиологической специфической терапии. Лишь при некоторых формах есть противовирусные препараты. Лечение серозного менингита так же проводится лишь стационаре. Пациенты подключены к аппаратуре, которая круглосуточно контролирует частоту сердечных сокращений, артериальное давление, концентрацию кислорода и углекислого газа в крови.
В целом, принципы терапии точно такие же, как и при бактериальной этиологии. Есть лишь некоторые различия. Лечение серозного менингита представлено в таблице:
| Особенности лечения вирусного менингита | |
| Название причины развития заболевания | Особенности терапии |
| Вирус герпеса (1 и 2 типа, герпес зостер) | Для этиологической терапии используются препараты с Ацикловиром. Они вводятся системно. Так как чаще всего герпес является причиной воспаления мозговых оболочек у новорожденных малышей, которые уже родились с этой инфекцией, терапия должна сопровождаться интубаций и переведением ребенка на искусственную вентиляцию легких. Если же заболевание является осложнением ветрянки, то есть вызвано герпесом Зостер, кроме Ацикловира вводится гамма-глобулин, который стимулирует выработку организмом своего собственного интерферона. |
| Энтеровирус | Специфической терапии нет. Лечить таких пациентов необходимо в стационаре, и обязательно нужно на протяжении 2 недели колоть им кортикостероиды. |
| Краснуха | Краснуха является причиной заболевания в том случае, если беременная женщина переболела ею в период вынашивания ребенка. В таком случае он уже рождается с менингоэнцефалитом. Прогноз на жизнь у таких малышей не благоприятный. Главные составляющие терапии – кортикостероиды, гамма-глобулины и массивная инфузионная терапия. Так же, краснуха может быть причиной развития воспаления мозговых оболочек у людей, которым не проводилась вакцинация. Поэтому не стоит забывать о важности вакцинации, и не верить средствам массовой информации, которые по не грамотности, утверждают о опасности и ненужности вакцинации! |
| Корь | Обычно воспаление мозговых оболочек характерно для пациентов, которым не была проведена вакцинация. Терапия проводится кортикостероидами и внутривенно введенными солевыми растворами. |
Лечение туберкулезного менингита

Туберкулезный менингит — симптомы
Лечение туберкулезного менингита проводится исключительно в специальных диспансерах или больницах, оборудованных палатами интенсивной терапии и имеющих реаниматологов и анестезиологов в своем штате сотрудников. Лечение туберкулезного менингита отличается от гнойного, антибактериальными средствами. При туберкулезе необходима одновременная терапия минимум четырьмя антибиотиками. Это происходит из-за высокой стойкости туберкулезной палочки медикаментам.
Лечение туберкулезного менингита предполагает использование таких антибактериальных препаратов:
- Изониазид;
- Рифампицин;
- ПАСК;
- Канамицин;
- Амикацин;
- Стрептомицин;
- Этамбутол;
- Офлоксацин;
- Ципрофлоксацин;
- Этионамид;
- Циклосерин.
Обычно, врачом фтизиатром выбираются 4-5 препарата из этого списка. Предварительно делается анализ на стойкость палочки Коха к антибиотикам. Именно по результатам этого анализа и формируется план терапии, и определяются антибиотики. Обычно, такие больные проводят в туберкулезном диспансере 6-12 месяцев. Все это время они должны систематически принимать антибиотики. Выделяют действия, благодаря которым туберкулезная палочка может стать нечувствительной к антибактериальным средствам:
- Употребление больным спиртных напитков. Даже разовый прием алкоголя в малой дозе влияет на бактерию, и делает ее стойкой к применяемым антибиотикам.
- Пропуск приема антибиотиков. Для того, что бы не развивалась стойкость к антибиотикам, необходимо постоянно поддерживать одинаковую их концентрацию в крови пациента. Это достигается путем постоянного и систематичного их приема. Если пациент забыл или отказался разово выпить таблетки, концентрация в крови понижается, и бактерия вырабатывает факторы защиты от антибиотиков.
К терапии воспаления мозговых оболочек необходимо относится со всей серьезностью! Она должна быть начата в первые часы после возникновения первых симптомов болезни. Такие пациенты должны лечиться исключительно в стационаре, под круглосуточным контролем докторов!
при неизвестном возбудителе - пенициллин 400000 - 1000000 на 1 кг веса в сутки, стрептомицин 500000 2 раза в сутки, левомицетин;
при выделении возбудителя - антибиотик, к которому чувствителен микроорганизм, не отменяя пенициллинотерапию.
дезинтоксикационная - форсированный диурез, введение больших количеств жидкости, до 3 литров в сутки;
дегидратационная - лазикс, фуросемид и т. д. с изменением диуреза и количества потребляемой жидкости;
десенсибилизирующая - димедрол, супрастин, фенкарол и т. д.;
борьба с психомоторным возбуждением - седуксен, реланиум, рогипнол и т. д.;
борьба с гипертермией (при повышении температуры тела выше 39 - 40 С);
препараты, регулирующие сердечную деятельность и кровообращение. При вторичном гнойном менингите санация первичного очага, лечение заболевания, приведшего к осложнению;
парентеральное кормление.
Объективным критерием излеченности гнойного менингита является санация спинномозговой жидкости - количество клеток в 1 мкл не более 100, при этом 70% из них должны составлять лимфоциты.
4.1.4. Серозные менингиты.
4.1.4.1. Острый лимфоцитарный хореоменингит.
Вызывается фильтрирующим вирусом, резервуаром и переносчиком которого являются домашние мыши. Развитие острое с повышения температуры, сильная головная боль, рвота. Менингеальные симптомы выражены нерезко. Спинномозговая жидкость прозрачная, давление ее повышено, цитоз увеличен от нескольких десятков до нескольких сот клеток в 1 мкл, преимущественно лимфоциты, количество белка повышено умеренно, белковые реакции положительные, количество хлоридов и сахара нормальное. Течение заболевания благоприятное, средняя продолжительность от 2 до 4 недель, иногда ремиттирующее.
Лечение: дегидратационная терапия, транквилизаторы, повторные люмбальные пункции.
4.1.4.2. Туберкулезный менингит.
Серозный менингит, вызываемый проникновением в спинномозговую жидкость микобактерий туберкулеза. Обычно туберкулезный менингит осложняет остро или хронически протекающий туберкулез внутренних органов, костей, кожи, лимфатических узлов. В оболочки головного мозга микобактерии туберкулеза заносятся из очага, расположенного в каком-либо внутреннем органе или туберкула в центральной нервной системе. Путь проникновения - гематогенный, через хореоидные сплетения. При патоморфологическом обследовании тканей мозга отмечаются обильные серозно-фиброзно-экссудативные изменения мягкой мозговой оболочки, наиболее резко выраженные на основании мозга. На оболочке обнаруживается высыпание миллиарных бугорков по ходу сосудов. Воспалительный процесс может переходить на вещество мозга, давая картину менингоэнцефалита.
Обычно туберкулезный менингит начинается постепенно с продромальных явлений. Появляется нарастающая по интенсивности головная боль, адинамия, раздражительность, бессонница или сонливость. К концу продромального периода (от 5 дней до 3 недель) повышается температура до субфебрильных цифр, появляются признаки раздражения мозговых оболочек. В период появления менингеального синдрома наблюдаются поражения черепномозговых нервов (III, IY, YI, YII пары). Возможны изменения глазного дна: невриты, хореоретиниты, застойные диски зрительных нервов. При распространении процесса на вещество мозга появляются симптомы очагового поражения: парезы, параличи, эпиприпадки, симптомы поражения подкорковых структур. Без лечения туберкулезный менингит обычно заканчивается летально на 3 - 4 неделе заболевания. Со стороны крови: лейкоцитоз, лимфопения, ускоренная СОЭ. Ликвор бесцветный, прозрачный, иногда опалесцирует, вытекает под давлением. Клеточно- белковая диссоциация (клеточный состав увеличивается до 100 - 300 в 1 мкл, преимущественно лимфоциты, белка от 45 до 200 мг%, снижено количество сахара и хлоридов). При стоянии ликвора может выпадать тонкая фибриновая сеточка, в которой иногда обнаруживают возбудителя туберкулеза. У 50% больных выявляется положительная туберкулиновая проба. Лечение: антибактериальная терапия (рифампицин, изониазид, пиразинамид), дегидратационная и десенсибилизирующая терапия. Лечение проводится в специализированном стационаре.
Менингит у взрослых – это острое инфекционное заболевание, которое может вызываться не только специфическими возбудителями. Воспалительный процесс локализуется в оболочках головного и спинного мозга. Опасность заключается в высоком проценте летальности (до 30%) или в развитии инвалидизирующих осложнений (эпилептический статус, надпочечниковая недостаточность).
Базовые классификации и клинические варианты
Менингит у взрослых по характеру воспалительного процесса делится на серозный и гнойный. Последний вызывает сильные осложнения, он более тяжелый с точки зрения течения болезни и длительный по времени восстановления. По клинической картине эти виды не отличить, только после анализа спинномозговой жидкости.
Если менингит возник как самостоятельное заболевание у взрослого, то он первичный, а если какая-то инфекция (чаще ЛОР-патология, а также детские инфекции) генерализировалась, то вариант течения вторичный. По обширности выделяют генерализированный и локализованный вид.
По скорости течения существует острый, подострый и даже хронический менингиты. Наиболее опасен молниеносный вариант течения, который характеризуется быстрым развитием, в течение двух – трех часов, и практически всегда заканчивается летальным исходом (отек мозга, нарушение работы центров дыхательной и сердечно-сосудистой систем).
ВНИМАНИЕ! Хронические формы менингита у взрослых означают, что они серозные. Развиваются чаще всего на фоне заражения нетипичной флорой (грибками, простейшими, туберкулезной палочной или бледной спирохетой).Количество пациентов с хроническими формами менингита – до 10%.
Этиология (причины) менингита у взрослых
Менингит у взрослых вызывается разными группами микроорганизмов. Они, или токсины возбудителей проникают через гематоэнцефалический барьер и попадают в мягкую мозговую оболочку.
Если возбудитель – бактерии, то менингиты могут быть гнойными либо серозными:
- Гнойные возбудители: менингококк, гемофильная палочка (инфлюенца), пневмококки, стафилококки, стрептококки, листерии, синегнойная палочка.
- Серозные возбудители: туберкулезная палочка, сифилис, бруцеллы, лептоспиры, хламидии.
Бактериальные агенты чаще вызывают именно гнойные формы менингита. Чтобы развился серозный бактериальный менингит, необходима сильная диссеминация (распространение) возбудителя в организме.
Если причиной менингита у взрослых стал вирус, то клинических проявлений самого вируса, кроме менингита, может и не быть. А все формы патологии – серозные. Наиболее частые причины:
![]()
арбовирусы (клещевой энцефалит),- энтеровирусы (Коксаки, ЕСНО),
- герпес-вирусы,
- эпидемический паротит,
- корь,
- грипп, парагрипп, аденовирус (но только на фоне общего септического состояния).
Кроме того, возбудителями могут быть и грибки, например, развивается кандидомикозный или торулезный менингит. Иногда болезнь возникает на фоне поражения организма амебами или токсоплазмой (простейшими организмами).
Диагностика заболевания
Процесс диагностики базируется на следующих этапах:
При менингите у взрослых появляется сильная головная боль, чаще распирающего характера. Нет четкой и выраженной локализации. Болезненность сопровождается головокружением, тошнотой, рвотой, брадикардией (замедлением сердечных сокращений).
ВНИМАНИЕ! Рвота возникает на высоте головной бобби и не приносит облегчения пациенту.
Боль усиливается при воздействии внешних раздражителей (громкого шума, яркого света). При этом лицо краснеет, часто на фоне общего повышения температуры. При остром течении возможны галлюцинации и нарушения сознания. Врач также собирает анамнез в процессе опроса пациента на предмет контактирования с больными, перенесенных инфекций.
- Объективное обследование.
При объективном обследовании пациента выявляется менингеальный синдром. Он включает в себя ряд типичной симптоматики, которую проверяет специалист:
- общемозговой симптом с головной болью, тошнотой и рвотой, возможными судорожными припадками.
- оболочковый симптом с болезненностью точек тройничного нерва на лице, ригидностью затылочных мышц и симптоматикой Брудзинского, Кернига, Лессажа.
Ригидность затылочных мышц или поза легавой собаки – это симптом, при котором пациент лежит с откинутой назад головой. А при попытке привести подбородок к груди – боль усиливается.
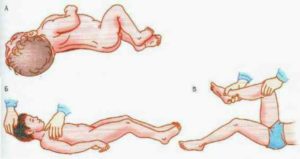
Симтом Кернига проверяется с помощью поднятия ноги пациента. Если боль усиливается, то высока вероятность менингита. Это объясняется тем, что оболочка спинного мозга натягивается при данном движении и болит сильнее.
Симптом Брудзинского можно проверить у взрослых, если сгибать голову пациента по направлению к подбородку. Одновременно с этим сгибаются и ноги для непроизвольного облегчения боли.
- общий инфекционный синдром с повышением температуры тела от 38 градусов и выше, нарушение стула (в связи с расстройством вегетативной регуляции).
- ликворный синдром – проявление патологии, которое заключается в выходе ликвора при заборе пункции под давлением (до 300 – 400 мм. вод. ст. и выше). В спинномозговой жидкости повышается количество клеток нейтрофилов или лимфоцитов (плеоцитоз), а количество белка не меняется.
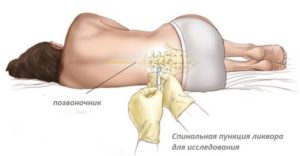
ВНИМАНИЕ! Именно исследование ликвора (бактериологическое или вирусологическое) и дает возможность узнать возбудителя инфекции. Поэтому пункция спинномозговой жидкости должна обязательно проводиться при менингитах у взрослых.
Иногда при менингите у взрослых возможно развитие неврологических отклонений. Например, разный диаметр зрачков, парезы, эпилептические припадки.
Принципы лечения
Менингит у взрослых должен лечиться в стационаре в обязательном порядке. А этиологическая терапия (направленная на возбудителя инфекции) должна стартовать в течение первых двух суток от начала болезни.
Принципы назначения препаратов у взрослых при гнойном менингите:
- Антибиотикотерапия ударными дозами (Ампициллин 12 – 15 грамм внутривенно или Бициллин по 300 тысяч МЕ на килограмм веса в сутки на 6 – 8 приемов). Возможно введение цефалоспоринов третьего поколения в дозе по 1 грамму 3 – 4 раза в сутки. Если есть аллергия на данные группы препаратов, то применяют фторхинолоны (ципрофлоксацин, норфлоксацин по 200 мг два раза в сутки). В случае отсуствия эффективности используют препараты резерва: карбопенемы (тиенам по 1 – 2 грамм в сутки).
- Дополняют терапию Преднизолоном в дозировке 30 – 60 мг в сутки.
- Сульфаниламиды по 2 грамма дважды в сутки,
- При плохом насыщении организма кислородом (сатурация менее 95%) возможно подключение ИВЛ.
- Инфузионные растворы для коррекции водно-электролитного баланса, гиповолемии, судорожного синдрома (с добавлением ноотропов).
Лечение неполное, поскольку не учитывает индивидуальные характеристики организма. Возможен дополнительный прием антигистаминных, десенсибилизирующих средств, ноотропов, витаминов. Иногда подключают антименингококковую плазму, делают переливания крови.
При серозном менингите у взрослых общая схема следующая:
- борьба с гипертензивным синдромом (назначаются диуретики, по типу Торсида, Фуросемида с одновременным наводнением организма инфузионными растворами глюкозы, физрастворами),
- противовирусные препараты (Тамифлю, Реленза, Ацикловир при герпес-вирусной инфекции),
- синтетические интерфероны (в первые два – три дня заболевания),
- антигистаминные препараты (Лоратадин, Алерон, Тавегил).
Осложнения
Если не лечить вирусный или бактериальный менингит в взрослых, то развиваются осложнения патологического процесса:
- острый отек мозга.
- бактериальный эндотоксический шок (или синдром Уотерхауза-Фридериксена),
- внутричерепная гипертензия со вклиниванием мозга,
- нарушение работы сердечно-сосудистого и дыхательного центров,
- эпилептический статус.
Кроме того, существуют разные формы течения гнойного менингита. Возможно развитие менингококкцемии. В таком случае возбудитель диссеминирует по всему организму, и образует мелкие гнойные очаги. Менингококкцемия плавно перерастает в менингосептикопиемию и сепсис. Менингеальный сепсис в 40% случаев заканчивается летальным исходом.
Осложнения требуют неотложной помощи в палате интенсивной терапии в течение 5 – 10 минут. Каждое из осложнений может вызвать смертельный исход.
Гнойный менингит представляет собой воспаление мягкой оболочки головного мозга, которое вызывают приникшие в неё гноеродные микроорганизмы (менингококки, пневмококки, стрептококки и др.).
Заболевание может диагностироваться у всех возрастных категорий людей, однако чаще всего у детей в возрасте до пяти лет. Развитию гнойного менингита способствует ослабленное состояние иммунной системы, поэтому пик заболевания приходится на зимне-весенний период.
При гнойном менингите у больных повышается температура тела, возникает интенсивная головная боль, тошнота, рвота, нарушения со стороны черепно-мозговых нервов, отмечается раннее появление менингеального синдрома, гиперестезия, расстройство сознания, психомоторное возбуждение.
Благодаря развитию современной медицины, на сегодняшний день заболеваемость гнойным менингитом значительно снизилась, число возникновения тяжелых осложнений и летальных исходов уменьшилось.
Услуги по диагностике и лечению менингита предлагает клиника неврологии Юсуповской больницы – ведущий многопрофильный медицинский центр Москвы. Благодаря современному оснащению клиники, внушительному врачебному опыту наших специалистов и применению новейших технологий, в Юсуповской больнице достигается высокая эффективность лечения менингита, в том числе и гнойного.
В основе диагностики гнойного менингита в Юсуповской больнице лежит типичная клиническая картина и данные исследования спинномозговой (цереброспинальной) жидкости.
При гнойном менингите пациентам Юсуповской больницы показано обязательное проведение антибактериальной терапии. Кроме того, назначается применение противоотечных препаратов, глюкокортикостероидов, транквилизаторов, противосудорожных средств и другое симптоматическое лечение.
Гнойный менингит у взрослых и детей: причины развития
Развитие гнойного менингита обусловлено не только менингококковой инфекцией, но и пневмококками, гемофильной палочкой и другими микроорганизмами.
Гнойный менингит у детей часто связан с инфицированием стрептококками, сальмонеллой, кишечной палочкой. В соответствии с механизмом проникновения возбудителя в мозговые оболочки менингит может быть первичным или вторичным. Развитие первичного гнойного менингита обусловлено гематогенным распространением возбудителя из глотки или полости носа, куда он попадает извне контактным и воздушно-капельным путем.
Возникновение вторичного гнойного менингита связано с первичным септическим очагом, имеющимся в организме больного и последующим проникновением инфекции в мозговые оболочки.
Гнойный менингит: симптомы
Длительность инкубационного периода первичного гнойного менингита составляет, в среднем, от двух до пяти дней. Заболевание отличается резким началом. У больных повышается температура тела, которая может достигать 40°С, отмечается интенсивная и нарастающая головная боль, сильный озноб, тошнота и многократная рвота. Может наблюдаться появление бреда, психомоторного возбуждения, спутанности сознания, судорожного синдрома.
Гнойный менингит у взрослых и детей сопровождается специфичными симптомами (Брудзинского, Кернига, Гийена, ригидностью затылочных мышц), которые возникают на ранней стадии заболевания и усиливаются через 2-3 суток. У больных выявляют выраженную гиперестезию и снижение брюшных рефлексов, при этом глубокие рефлексы повышены. В некоторых случаях появляется диффузная сыпь геморрагического характера.
При гнойном менингите у пациентов появляется двоение в глазах, косоглазие, опущение верхнего века, анизокория, что связано с поражением глазодвигательных нервов.
В более редких случаях отмечается поражения тройничного нерва, развитие неврита лицевого нерва, расстройства функции преддверно-улиткового (прогрессирующее развитие тугоухости) и зрительного нерва (снижение остроты зрения, выпадение полей зрения).
Если воспалительный процесс распространяется на ткани мозга, у больных развивается менингоэнцефалит.
Гнойный менингит: последствия у взрослых
Одним из ранних и серьезных осложнений гнойного менингита является отек головного мозга, вследствие которого сдавливается мозговой ствол и расположенные в нем жизненно важные центры. Развитие острого отека мозга происходит на 2-3 сутки болезни, однако при молниеносной форме – за несколько первых часов.
Помимо отека головного мозга у больных может наблюдаться развитие септического шока, субдуральной эмпиемы, надпочечниковой недостаточности, инфекционного эндокардита, пневмонии, гнойного артрита, пиелонефрита, цистита, септического панофтальмита и пр.
Гнойный менингит: диагностика
О наличии гнойного менингита опытные врачи-неврологи Юсуповской больницы могут предполагать в случае присутствия у пациента менингеального синдрома и очаговых неврологических симптомов в виде поражения черепно-мозговых нервов.
При абортивном течении гнойного менингита либо его вторичном возникновении на фоне симптоматики существующего септического очага другой локализации диагностика более затруднительна и требует проведения люмбальной пункции с последующим выявлением повышенного давления спинномозговой жидкости, её помутнения или опалесцирующей окраски.
При выполнении исследования ликвора у больных с гнойным менингитом определяется увеличенный уровень клеточных элементов и белка.
Для того чтобы выявить тип возбудителя заболевания в Юсуповской больнице проводится микроскопическое исследование мазков спинномозговой жидкости и её посев на питательные среды.
В ходе диагностики проводится исследование отделяемого элементов кожной сыпи и анализ крови.
При подозрении на вторичный характер гнойного менингита назначается проведение дополнительных исследований, позволяющих определить первичный инфекционный очаг:
- консультации пульмонолога, отоларинголога, терапевта и других специалистов;
- отоскопия;
- рентгенография легких и околоносовых пазух.
В ходе диагностики специалисты Юсуповской больницы дифференцируют гнойный менингит с вирусным менингитом, субарахноидальным кровоизлиянием, менингеальными явлениями при других инфекциях (тяжелыми формами гриппа, сыпным тифом, лептоспирозом и пр.).
Гнойный менингит: лечение
Всем больным с гнойным менингитом показана госпитализация для последующего лечения в условиях стационара. После проведения диагностики, подтверждения диагноза и выявления возбудителя менингита пациентам Юсуповской больницы назначается проведение антибактериальной терапии, чаще всего с ампициллином и препаратами цефалоспоринового ряда.
При гнойных менингитах неустановленной этиологии терапию начинают с внутримышечного введения аминогликозидов (гентамицина, канамицина) либо их комбинации с ампициллином. При тяжелом течении заболевания назначается внутривенное или интратекальное введение препаратов антибактериального действия.
Уменьшить гидроцефалию и отек головного мозга у больных с гнойным менингитом помогает дегидратационная терапия с фуросемидом или маннитолом.
Патогенетическая терапия заболевания проводится с глюкокортикостероидными препаратами, дозировку которых врачи Юсуповской больницы подбирают в соответствии со степенью тяжести гнойного менингита.
Кроме того, проводят необходимую симптоматическую терапию. Нарушение сна корректируется с помощью транквилизаторов, психомоторное возбуждение и судороги купируются литическими смесями, диазепамом, вальпроевой кислотой. Больным с гиповолемией и инфекционно-токсическим шоком проводят инфузионную терапию.
В восстановительный период пациентам назначаются ноотропные и нейропротекторные препараты, витаминные комплексы и общеукрепляющая терапия.
Пациентам с вторичным гнойным менингитом, прежде всего, необходимо ликвидировать первичный септический очаг, в т.ч. и хирургическим способом. Операция при менингите вторичном представляет собой санирующее хирургическое вмешательство при среднем отите, сфенотомию, этмоидотомию, фронтотомию, удаление внутримозгового абсцесса и др.
Для диагностики и лечения менингита в клинике неврологии Юсуповской больницы используется дорогостояще и прогрессивное оборудование. Успешная терапия и скорейшее выздоровление пациентов обеспечивается благодаря опытным специалистам клиники, постоянно повышающим свою профессиональную квалификацию. Для комфортного пребывания больных в Юсуповской больнице предусмотрены уютные, современные палаты, организовано полноценное питание, круглосуточная помощь высококвалифицированного персонала.
Клиника гнойного менингита. Неврологические симптомы гнойного менингита. Тактика при гнойном менингите.
Гнойный менингит характеризует острое начало — головная боль, озноб, повышение температуры до 38—39 °С и более. Внезапное начало заболевания обычно встречается при менингококковом менингите. Основным клиническим проявлением является менингеальныи синдром, признаки острой инфекции — повышение температуры тела и резко выраженные воспалительные изменения со стороны крови.
Неврологические очаговые симптомы связаны прежде всего с поражением черепных нервов — диплопия, ани-зокория, птоз, косоглазие, парез лицевого нерва. Гипотония мышц, угнетение сознания также часты. В крови отмечается высокая СОЭ, нейтрофильный лейкоцитоз. Спинномозговая жидкость мутная, молочно-белая или желтовато-зеленоватая (при вторичных менингитах), вытекает под повышенным давлением.
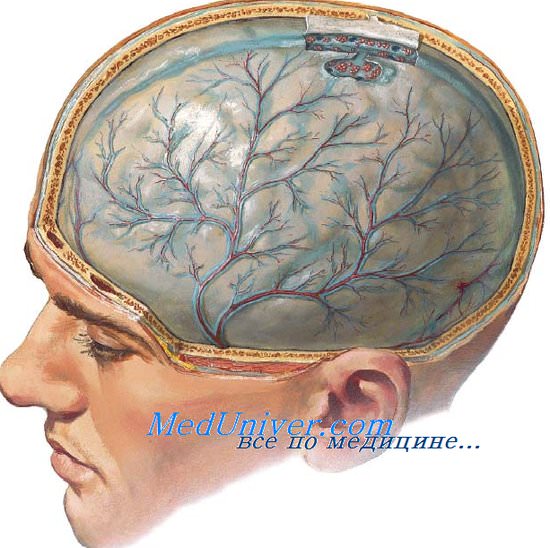
Драматическим событием бывает инфекционно-токсический шок при гнойном менингите, проявляющийся геморрагической сыпью с некротическими участками, учащением пульса, а затем и падением АД, комой. В механизме его развития в настоящее время придают большое значение синдрому ме-нингоэнцефалита, а при сверхострых формах — быстрому набуханию и отеку мозга с субдуральным выпотом.
Менингоэнцефалит при гнойном менингите характеризуется симптомами поражения мозга — парезами, очаговыми судорогами, речевыми нарушениями и др. Отек и набухание мозга вследствие дислокационных явлений приводят к вторичному синдрому с развитием стволовой симптоматики, включая расстройства дыхания и сердечно-сосудистой деятельности. Субдуральный выпот характеризуется появлением дислокационной клинической симптоматики, при этом менингеальная симптоматика идет на убыль, а очаговая и общемозговая нарастают, на глазном дне появляются застойные диски зрительного нерва.
Основное значение в лечении гнойных менингитов имеет антибактериальная терапия. Важнейшие ее принципы: 1) идентификация возбудителя в течение 24 ч; 2) применение адекватных антибиотиков с максимальной эффективностью в отношении данного возбудителя, хорошо проникающих через гематоэнцефалический барьер и длительно сохраняющихся в спинномозговой жидкости в высокой концентрации. Следует помнить, что амфотерицин В, клиндамицин, линкомицин, полимиксин, эритромицин, гентамицин, кетоконазол, тобрамицин плохо проникают через гематоэнцефалический барьер. К сожалению, возможность идентификации возбудителя в течение 24 ч во многих стационарах невозможна, и поэтому для назначения адекватного лечения большое значение приобретают клинические данные — наличие во многих случаях характерных симптомов менингокок-кового менингита и источника гнойной инфекции при вторичном гнойном менингите. Обязательно тщательное обследование ушей, черепных пазух (гнойный отит, синусит), легких (бронхоэктазы, абсцесс) и других органов, так как источником может быть рожистое воспаление кожи, остеомиелит, бактериальный эндокардит и др. Обязательна санация первичного очага, для чего помимо массивной антибиотикотерапии в ряде случаев следует прибегать к неотложным хирургическим операциям — вскрытию фурункула, радикальной операции на среднем ухе и т. д.
Читайте также: