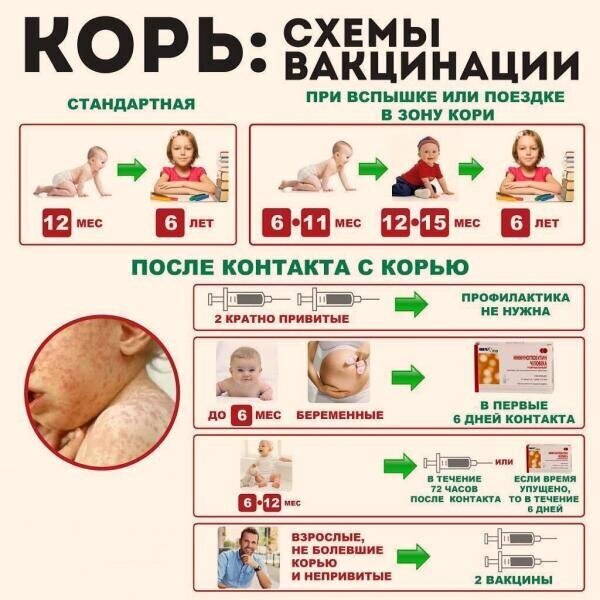
Прививки от менингита в ссср
Здесь приведен список прививок, которые делались в детском возрасте поколениям граждан СССР и России, родившимся в послевоенный период.
Состав прививок и календарь вакцинации менялись со временем. Для получения нужной информации необходимо указать год рождения человека.
| Возраст (полных лет) | Прививки (обязательные до 17 лет) |
| 0—2 | |
| 3—5 | |
| 6—8 | |
| 9—13 | |
| 14—17 |
Примечание: Ревакцинация от туберкулеза проводится при отрицательной кожной пробе (пробе Манту)
В список включены все прививки, кроме ежегодной прививки от гриппа, положенные всем детям в стране в различные периоды их жизни, по правилам соответствующих лет.
В некоторых регионах делались дополнительные прививки (например, против туляремии, бруцеллеза, сибирской язвы и др.), которые здесь не указаны. Новые прививки могли вводиться раньше в отдельных регионах, чем по всей стране. Так, вакцинация против кори массово проводилась с 1968 года, но была включена в календарь прививок для всей страны только в 1973 году.
Все родившиеся после войны поколения были привиты от туберкулеза, дифтерии и полиомиелита. Также все дети, родившиеся до 1979 года, прививались от оспы.
- 1957 — введение прививки от коклюша в первый год жизни и массовая вакцинация детей до 5 лет.
- 1960–1961 — введение прививки и массовая вакцинация детей и взрослых от полиомиелита.
- 1967 — введение прививки от столбняка для детей, включая старшеклассников.
- 1968–1973 — массовые кампании по вакцинации против кори; с 1973 г. — плановая прививка от кори в первый год жизни.
- 1980 — отмена прививки от оспы в связи с полной ликвидацией этого заболевания в мире. Введение прививки от эпидемического паротита (свинки).
- 1998 — введение двукратной прививки от краснухи, повторной прививки от кори и прививки от гепатита B.
- 2001 — дополнительные кампании по вакцинации детей и взрослых против кори, краснухи и гепатита B. К настоящему моменту от гепатита B должны быть привиты все поколения родившихся с 1988 г.
- 2006 — ежегодная прививка от гриппа детям, посещающим дошкольные учреждения и начальную школу, с 2007 г. — всем ученикам школ, с 2011 г. — всем детям старше 6 месяцев.
- 2011 — прививка от гемофильной инфекции для детей из групп риска.
- 2014 — прививка от пневмококковой инфекции, начиная с первого года жизни. Введение прививок от менингококковой, пневмококковой инфекций и ветряной оспы для призывников.
По состоянию на конец 2019 года в России не внедрены для всеобщего применения у детей некоторые вакцины, рекомендованные Всемирной организацией здравоохранения и используемые в развитых странах мира: против ротавирусной инфекции, вируса папилломы человека и гемофильной инфекции (последняя в России ставится детям с риском тяжелого течения заболевания).
Также в национальном календаре России не предусмотрена всеобщая вакцинация детей от ветряной оспы, менингококковой инфекции и гепатита А. Такие прививки применяются в отдельных странах (например, в США), но не входят в перечень ВОЗ рекомендованных прививок для повсеместного использования.
В России во второй половине восьмидесятых годов уровень вакцинации детей до 1 года не был высоким — всего 50–60% от дифтерии и 76–92% от кори (по данным ОЭСР).
С 1990 г. он повышался, и к 2000 г. достиг 96–99%, что соответствует уровню стран с развитым здравоохранением и даже на несколько процентов выше, чем во многих из них (например, в США с 2000 г. 94–96% детей прививались от дифтерии и 90–92% — от кори).
При этом заболеваемость дифтерией была низкой уже с семидесятых годов, за исключением периода 1992–1997 гг., когда она выросла в десятки раз. В настоящее время дифтерию можно считать практически подавленной: в 2018 году в России было зарегистрировано всего 3 случая.
На 100 тысяч человек
ХХ Охват прививками детей до 1 года (%)
В России — вспышка менингита. В больницы девяти районов страны поступают и дети, и взрослые с подозрением на эту болезнь
Первый удар в этом году пришелся на Ростов-на-Дону. С начала июня здесь заболели 186 детей, у 55 из них был диагностирован серозный менингит, двое детей, к сожалению, скончались. В Астрахани такой же диагноз был поставлен четырем малышам. В Воронежской области в детских садах, летних детских лагерях и санаториях также обнаружены заболевания менингитом. В Липецкой области к концу июня за медицинской помощью обратились 185 человек, в том числе 162 ребенка. 55 пациентам поставлен диагноз "серозный менингит". В Курске у 10 малышей детского сада выявлены признаки энтеровирусной инфекции. С такими же признаками госпитализированы больные в Сургуте, Сочи и Адыгее. 26 июня в Москве у семи детей подтвердился тот же диагноз: "серозный менингит".
Что такое менингит и почему происходят вспышки этого заболевания, "Огоньку" объяснил заместитель директора Центрального НИИ эпидемиологии Роспотребнадзора, академик РАН Виктор Малеев.
— Виктор Васильевич, уже в девяти регионах страны зафиксированы многочисленные случаи заболевания детей. Можно ли говорить о какой-то вспышке менингита?
— Нет. Менингит — это инфекционный процесс, поэтому правильнее говорить о вспышке инфекции. В данном случае можно говорить о вспышке менингококковой инфекции, поражающей оболочку головного мозга, точно так же, как бывают вспышки пневмококковой, энтеровирусной или других инфекций. Существует много видов инфекций, поражающих разные органы человека, в том числе и мозговые оболочки.
— Что провоцирует эти вспышки?
— Микробы живут вокруг нас, они особенно активно размножаются в условиях загрязнения окружающей среды. Грязный воздух, грязная вода создают предпосылки для вспышек инфекции. Если большая группа детей или взрослых находится в тесном помещении, при высокой скученности, тогда инфекция быстро передается от одного человека к другому воздушно-капельным путем. Заносится инфекция через плохо очищенную сырую воду, через немытые руки, через грязные игрушки.
— Что за болезнь — менингит?
— Это тяжелое воспаление, возникающее в результате проникновения инфекции в мозговые оболочки человека. Инфекцией могут быть бактерии, вирусы, грибки, попадающие сначала в кровь, потом поражающие мозговые оболочки. Менингит может приводить к отеку мозга. Поскольку мозговая оболочка покрывает вещество мозга, воспаление может перейти и на него, тогда возникает так называемый менингоэнцефалит — одновременное воспаление и оболочки, и мозга.
— А как протекает болезнь?
— При воспалении мозговых оболочек человек, во-первых, ощущает сильную головную боль. Нередко повышается температура, возникает головокружение. При сильных воспалениях могут быть судороги, потеря сознания. Одновременно проявляются и другие симптомы, поскольку инфекция распространяется по всему организму, а менингит — это лишь локализации инфекции в оболочке головного мозга. У человека может выступать на коже сыпь. При сильных менингококковых инфекциях возможны кровоизлияния в разных отделах мозга и в других органах. Вообще, при менингите симптоматика бывает очень разная. Бывает, что человек голову поднять не может или сильно болят глаза.
— Верно ли что дети — первые жертвы менингита, что взрослые более защищены от этой болезни?
— Дети вообще больше подвержены респираторным заболеваниям. Нередко вирусы или бактерии попадают в оболочку мозга через носовую полость. Это относится как к детям раннего возраста, так и к подросткам. Но менингитом болеют и взрослые, особенно пожилые люди.
— Многочисленные случаи заболевания менингитом детей в этом году в разных регионах имеют одну природу или разную?
— Пока выводы делать рано. Полной информации у нас еще нет. По предварительным данным, во всех регионах мы имеем дело с энтеровирусной инфекцией.
— Существуют ли вакцины от менингита?
— Конечно, прививки оберегают человеческий организм от менингита либо болезнь протекает в легкой форме.
— Прививка от менингита входит в число обязательных для детей?
— Прививки существуют 300 лет. И если сейчас задается такой вопрос, значит, мы недалеко ушли от Средневековья. Весь мир давно понял, что прививки необходимы, и в развитых обществах такой вопрос не возникает. Конечно, надо делать прививки.
— Но некоторые родители считают, что прививка плохо отражается на здоровье детей, особенно прививка от менингита. Это действительно так?
— Прививка может дать незначительную реакцию. Например, покраснеет кожа на месте прививки, может быть небольшая температура вечером после нее. Но не больше. Выбора-то нет: либо делать прививку, либо ребенок может тяжело заболеть. Но люди все разные и у всех разное отношение к здоровью собственному и здоровью детей. Но есть и "антипрививочное лобби". Это очень активные люди, которые всюду выступают и говорят, что все врачи — вредители, они прививками губят детей, а западные фирмы, поставляющие вакцину, только наживаются на этом. И конечно, многие родители к таким высказываниям прислушиваются. Но я не советовал бы на такие разговоры поддаваться.
— А вакцины против менингита производятся в России или за рубежом?
— Есть и наши, есть и зарубежные, по качеству они не отличаются, но различаются по назначению: есть вакцины для детей, есть для взрослых, есть специальная вакцина для аллергиков. А также разные вакцины для разных вспышек инфекции. И врачи могут выбирать их применительно к условиям или конкретным людям.
— Врачи легко распознают менингит?
— Для опытных врачей большой проблемы нет. Есть особые признаки заболевания, так называемые менингиальные знаки. То есть заподозрить менингит легко. Гораздо сложнее распознать, какова природа данного случая. Это необходимо знать, чтобы правильно выбрать методику лечения. Иногда приходится брать на изучение спинномозговую жидкость, чтобы понять характер болезни и как она будет развиваться.
— Что вы можете посоветовать людям, как себя вести, чтобы избежать заболевания менингитом?
— Своевременно обращаться за медицинской помощью. Если появились первые признаки (головная боль, температура, сыпь), не надо ждать, пока болезнь разовьется до отека мозга,— немедленно к врачу. Если в вашем городе или районе идет эпидемия менингита, соблюдайте меры предосторожности. Не посещайте массовые мероприятия, не купайтесь в грязной воде, мойте овощи и фрукты и, как ни покажется банально,— мойте руки перед едой. А лучше, пока не поздно, сделайте прививку.
Беседовал Александр Трушин
Виктор Малеев, главный инфекционист Минздрава РФ, заместитель директора Центрального НИИ эпидемиологии Роспотребнадзора, академик РАН, лауреат Государственной премии РФ и премии правительства РФ, академик РАМН, доктор медицинских наук, профессор. Личный представитель председателя правительства РФ в группе личных представителей премьер-министров государств Балтийского моря по борьбе с распространением инфекционных заболеваний. В 1995 году награжден орденом Дружбы за помощь в ликвидации эпидемии чумы в Индии.
Вакцина от менингита в ОМС не входит
В полис обязательного медицинского страхования входят бесплатные прививки от туберкулеза, гепатита, коклюша, дифтерии, столбняка, полиомиелита, кори и свинки. Вакцинация от менингита (воспаления мозговых оболочек) не является обязательной, а значит, бесплатной. Единой прививки от менингита нет, поскольку болезнь вызывают разные возбудители — и бактерии, и вирусы. Наиболее опасны менингиты бактериальные (их еще называют гнойными).
Против менингита А, С, W, Y
2200 рублей. Менцевакс ACWY (Глаксо Смит-Кляйн)
2100 рублей. Менинго А+С
Уже 50 лет Россия живет на пороге эпидемии
Флора Харламова, председатель инфекционной секции Московского городского отделения Союза педиатров России, доктор медицинских наук:
"Эпидемические подъемы заболеваемости случаются каждые 8-10 лет. Видимо, сейчас мы находимся в таком периоде.
В развитых странах показатель заболеваемости составляет 1-3 человека на 100 тысяч, а в Африке, например, достигает 1000 заболевших на 100 тысяч.
В Советском Союзе всплеск менингококковой инфекции наблюдался в 1968 году (10 на 100 тысяч), и с того времени заболеваемость у детей практически не снижалась: в 2000 году она составила 8 на 100 тысяч (хотя средний показатель у взрослых всего лишь 2,69 на 100 тысяч). Причина высокой заболеваемости у детей кроется в том, что у нас в стране плохо поставлена диагностика бактерионосительства и, кроме того, часто врачи просто не могут отличить менингококковый назофарингит от назофарингита другой этиологии. Лабораторная диагностика проводится только в очаге заболевания у всех контактных детей. Даже в больнице в случае тяжелых симптомов вирусной инфекции, сопровождающейся назофарингитом, лабораторные исследования зачастую не проводятся. Такое состояние дел нельзя считать нормальным, но и эпидемией тоже не назовешь.
Смертность от различных форм менингококковой инфекции среди детей до 1 года в России достигает 15 процентов".
Источник: журнал "Наука и жизнь"
Как болезнь пришла в Россию
Впервые менингит в России зафиксирован в Калужской губернии в 1863 году. Высокая заболеваемость менингитом на территории СССР отмечена в 1917-1919 и 1937-1940 годах (17,9 на 100 тысяч населения, по некоторым данным — 50 на 100 тысяч) и сопровождалась высокой смертностью. Эпидемиологи предполагали, что менингит связан с миграцией населения, которая отмечалась в те годы. В конце 1940-х годов вспышка закончилась.
В 50-е годы регистрировались лишь спорадические случаи менингококковой инфекции и отдельные эпидемические вспышки. Начиная с 1967 года заболеваемость вновь повысилась, достигнув своего максимального подъема в 1973 году (9,6 на 100 тысяч населения). Причину вспышки эпидемиологам удалось определить только в 1997 году, когда ученые заинтересовались всеми разновидностями менингококков. Оказалось, что причиной заболевания стал менингококк, впервые появившийся в Китае в середине 1960-х годов и случайно занесенный в СССР. Этот возбудитель был совершенно новым для жителей России, и к нему практически ни у кого не было иммунитета.
Последняя большая вспышка менингита была зафиксирована в 2004 году в Новосибирске, когда произошел сброс фекалий в Бердский залив Обского водохранилища, на берегу которого были расположены детские лагеря. Заболели 582 ребенка.
Прививка от дифтерии
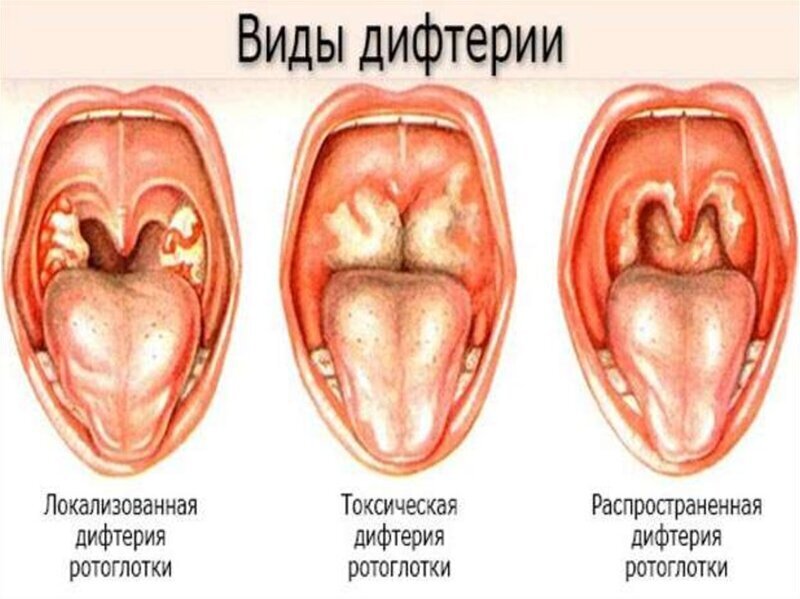
Дифтерия — инфекционное заболевание, вызываемое бактерией Corynebacterium diphtheriae. Чаще всего поражает ротоглотку, но нередко затрагивает гортань, бронхи, кожу и другие органы. Инфекция передается воздушно-капельным путем.
АКДС — адсорбированная коклюшно-дифтерийно-столбнячная вакцина, состоит из взвеси убитых коклюшных микробов и очищенных дифтерийного и столбнячного анатоксинов, сорбированных на геле гидроксида алюминия.
После проведения серии первичной иммунизации средняя продолжительность защиты от дифтерии составляет около 10 лет. Далеко не все знают, что во взрослом возрасте показана ревакцинация ассоциированным дифтерийно-столбнячным анатоксином с уменьшенным содержанием антигена (АДС-м) каждые 10 лет.
Прививка от коклюша
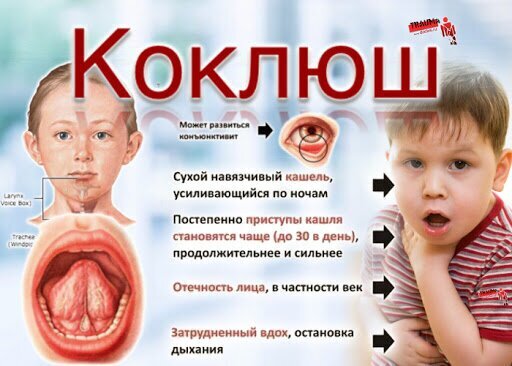
С 1957 года — введение прививки от коклюша в первый год жизни и массовая вакцинация детей СССР до 5 лет — вакцина входит в прививку АКДС
Прививка от полиомиелита
Полиомиелит — это высоко контагиозное заболевание, вызванное полиовирусом. Он поражает нервную систему и может вызвать паралич или даже смерть всего за несколько часов.
Прививка от оспы
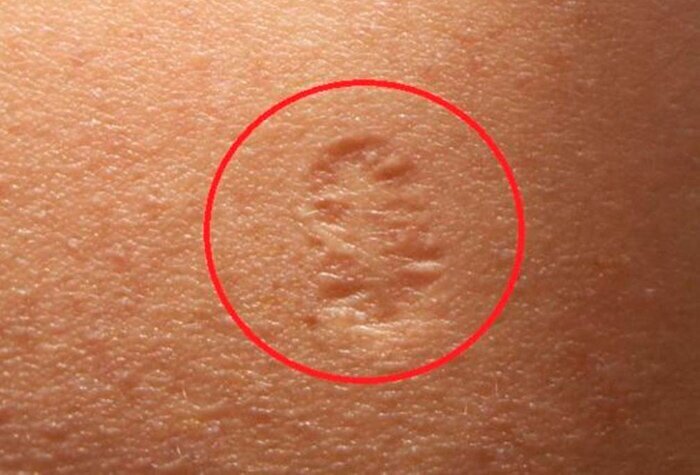
Именно шрам после прививки от оспы и объединяет людей, родившихся до 1980 года — после прививку отменили, в связи с полной победой над оспой во всем мире.
Натуральная или черная оспа — высокозаразная вирусная инфекция, особо опасная болезнь, характеризуется тяжелым течением. В 1958 году на XI сессии Всемирной ассамблеи здравоохранения было принято внесенное советской делегацией предложение о ликвидации оспы во всем мире. И путем проведения повальной вакцинации оспа была побеждена.
Прививка от оспы провоцирует возникновение шрама на коже, избежать этого нельзя. Из-за технологии вакцинации (иглой с 2 зубцами или оспопрививательным пером) и состава сыворотки шрам остается диаметром около 1 сантиметра. Летом 1978 года был зафиксирован самый последний известный случай оспы[en], который унес жизнь 40-летней Дженет Паркер, медицинского фотографа.
Прививка против столбняка

Обязательная прививка детей, включая старшеклассников, от столбняка была введена в 1967 году. Столбняк — это очень тяжелая и опасная болезнь. Даже когда лечение проводится своевременно, смертность составляет до 70% от числа заболевших.
Благодаря такой распространенности столбняк имеет высокую степень опасности. Методы специфической профилактики столбняка у детей и взрослых включают в себя плановую поэтапную вакцинацию детей, которым вводят вакцину АКДС, затем каждые десять лет производится ревакцинация.
Прививка против кори
С 1968—1973 вводится массовая кампания по вакцинации против кори; с 1973 г. — плановая прививка от кори в первый год жизни.
Корь — это заболевание, вызываемое вирусом и проявляющееся в виде воспаления горла, глаз, насморка, кашля, температуры и сыпи по всему телу. Заболевание может привести к тяжелым осложнениям дыхательных путей и поражению мозга. Вакцина против кори содержит ослабленный вирус и вводится в виде подкожной инъекции.
Вакцина вводится в виде комбинированного раствора от четырех заболеваний: кори (Measles), свинки (Mumps), краснухи (Rubella) и ветряной оспы (Varicella) или как комбинированного раствора от кори, свинки и краснухи.
Прививка от эпидемического паротита (свинки)
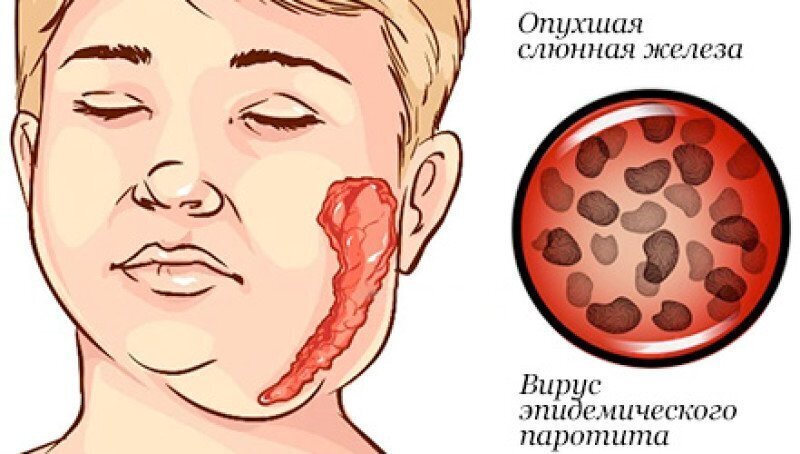
В 1980 году введение обязательной прививки от эпидемического паротита (свинки). Свинка — острое системное вирусное заболевание, которое обычно вызывает болезненное увеличение слюнных желез, как правило, околоушных. Осложнения могут включать орхит, менингоэнцефалит и панкреатит. Болезнь наиболее опасна у мальчиков в период полового созревания, в связи с возможным поражением яичек.
Прививка предоставляется в виде совмещенной вакцины от четырех заболеваний: кори (Measles), свинки (Mumps), краснухи (Rubella) и ветряной оспы (Varicella) — MMRV, или в виде совмещенной вакцины от кори, свинки и краснухи — MMR.
Обязательная прививка от краснухи, кори и гепатита B
В настоящее время на территории РФ известны шесть вакцин против гепатита B, которые выпускаются разными производителями с использованием технологии генной модификации рекомбинантной ДНК в клетках дрожжевого микроорганизма, называемые генно-инженерными вакцинами
С 2006 введена ежегодная прививка от гриппа детям, посещающим дошкольные учреждения и начальную школу, с 2007 г. — всем ученикам школ, с 2011 г. — всем детям старше 6 месяцев.

С 2014 введена прививка от пневмококковой инфекции, начиная с первого года жизни
И последнее — американские ученые провели исследование о влиянии прививки БЦЖ на коронавирус (ссылка на исследование)
Американские эпидемиологи нашли связь между смертностью от COVID-19 в разных странах и тем, как давно и насколько широко в них применяли предназначенную для борьбы с туберкулезом вакцину БЦЖ. Они обнаружили, что вакцинация БЦЖ снизила уровень заражения вирусом.
В России впервые появилась вакцина от менингита, которой можно прививать детей уже с 9-ти месяцев.
Это конъюгированная четырехвалетная вакцина (против четырех серотипов менингококка – А,С, У и W). Раньше привить ребенка от менингита в России можно было только с двух лет. До этого возраста дети оставались беззащитными против этой опасной инфекции.
Менингококковая инфекция — это острое и опасное заболевание, возбудителем которого является бактерия менингококк. Примерно 10-15 человек из ста являются носителями этой инфекции. Для здоровых людей такое носительство не опасно и не вызывает никаких симптомов. Но у людей с ослабленным иммунитетом может развиться болезнь. Опасно, что носители менингококка - чаще взрослые и подростки - могут заражать детей.
Для менингита характерно острейшее начало. Чаше всего это очень высокая температура. Обычно появляется головная боль. И здесь важно обратить внимание на ее характер.
Врачи подчеркивают, что менингококковая инфекция – это всегда повод к экстренной госпитализации. Более того, 90% больных требуют экстренных реанимационных мероприятий.
Менингит коварен, прежде всего, молниеносным течением.
Менингококковая инфекция известна давно. В начале прошлого века до изобретения антибиотиков из 100 больных умирали примерно 85. А выжившие 15 человек оставались глубокими инвалидами.
Ситуация изменилась с появлением антибиотиков.
Сейчас в России ситуация выглядит благополучной. В 2014 году общероссийский показатель заболеваемости менингококковой инфекций составил 0,68 на 100 тыс. населения. Но, несмотря на то, что эти значения находятся ниже эпидемического порога, цифры по России намного превышают показатели по заболеваемости менингитом в США и европейских странах.
Кроме того, как добавляют специалисты, для менингококковой инфекции характерна цикличность, когда спад заболеваемости чередуется с подъемом. Один такой цикл составляет примерно 30-40 лет.
Лучшим средством борьбы с инфекций является вакцинация. Ничего лучше пока не придумали, подчеркивают специалисты.
Примерно 15 лет назад появилась конъюгированная поливалетная вакцина (против четырех серотипов пневмококка – А,С, У и W).
Международное клиническое исследование с участием примерно 10 тысяч человек на протяжении десяти лет продемонстрировало ее безопасность и эффективность. Эта вакцина давно уже применяется в США (там она входит в национальный календарь прививок) и европейских странах для вакцинации детей от двух лет, подростков и взрослых. А с 2005 года – и для вакцинации детей до двух лет – с возраста 9 месяцев. На данный момент для применения в этой возрастной группе вакцина зарегистрирована в 54 странах.
Многоцентровое клиническое исследование этой вакцины у детей в возрасте с 9 месяцев до двух лет было проведено и в России. В этих исследования приняли участие 100 детей. И результаты показали, что она безопасна и соответствует данным, полученным в других странах. Только после этого вакцина была одобрена для применения в России.
В настоящее время Союз педиатров РФ выступил с инициативой проведения Всероссийских дней вакцинации против менингита. Привить ребенка от менингококковой инфекции на льготных условиях можно с 15 по 30 сентября в Москве, Санкт-Петербурге, Екатеринбурге, Самаре и Новосибирске.
Прививка от менингококковой инфекции убережет ребятенка от зловещего недуга! Менингококковая инфекция – острое заразное заболевание, имеющее аэрозольный путь передачи. Для него характерны такие симптомы: горячка, интоксикация, сыпь, возникающие на фоне гнойного воспаления оболочек мозга.
Если учесть, что смертность при менингите достигает 30%, а инвалидность – 50%, становится очевидной потребность в профилактике, а именно, важность прививки от менингококковой инфекции, особенно в детском возрасте. Один из трех видов вакцин, представленных сегодня на рынке страны, поможет в формировании активного иммунитета против этого грозного заболевания.
Современные комбинированные бактериологические препараты обеспечивают продолжительные сроки активного иммунитета – до 10 лет! Противопоказания и побочные реакции вакцин минимальны. Сэмюэль Батлер утверждал: “Прививка есть медицинское таинство – аналог крещения”.
Менингококковая инфекция
Заболевание развивается после попадания в организм менингококка – возбудителя менингококковой инфекции. Заболевание склонно к эпидемиям. Характеризуется оно разными формами: назо-фарингит, менингококцемия, воспаление мозговых оболочек и других органов.

Тяжесть недуга заключается не столько в его остром течении, сколько в возникновении множества осложнений, вплоть до инвалидности и летального исхода. Самое тяжелое последствие – сепсис. Он характеризуется излиянием крови в надпочечники, молниеносным развитием и смертельным финалом.
Осложнения после перенесенного заболевания могут быть и такими:
- парез;
- паралич;
- изменение психики и интеллекта;
- внутричерепная гипертензия.
Возбудитель заболевания распространяется аэрозольно от человека к человеку. У животных это заболевание не фиксировалось, отсутствуют и данные о заражении от них.
Данные по эпидемической ситуации
Например, известны такие случаи:
- эпидемия в Африке (1000 случаев болезни на 100000 единиц населения);
- эпидемия в западной Африке в 1996 году (250000 случаев, 25000 смертельных).
В мире каждый год регистрируют 500000 заболевших, при этом 50000 случаев инфекции со смертельным финалом. В развитых странах летальность менингококковых болезней 5 – 10%, в Африке – 10%, смертность при молниеносной септицемии – 15 – 20%.
Прививка от менингококков
Прививка от менингококковой инфекции необязательна. Однако, ведая о последствиях этого грозного недуга, многие родители задаются вопросом о том, можно ли прививать от него ребенка и как это сделать.
Можно и нужно своего малыша обезопасить от менингита. Сделать это реально только путем вакцинации. Важно знать, что в мире много мест с эпидемиями менингита (пояс Африки). Довольно массовые всплески заболеваемости наблюдаются в Канаде, Франции, США. Самыми уязвимыми к этому заболеванию являются дети.

Вакцинация делается один раз. Ее эффективность – 90%, формирование иммунной защиты происходит 5 дней, а сохраняется 3-5 лет.
Вакцинация полисахаридными препаратами вызывает быстрое появление антител, которые защищают деток около двух лет, взрослых – 10 лет. Ревакцинацию проводят каждые три года. Современное поколение – конъюгированные бактериальные препараты – в отличие от старых полисахаридных удерживает защиту около десяти лет и при этом формирует иммунную память. Сегодня множество клиник предлагают услуги по иммунизации от менингокока.
Показания для проведения прививки от менингококка
С целью собственной защиты, для формирования активного приобретенного иммунитета, уменьшения носительства, при эпидемиях ВОЗ рекомендует пользоваться полисахаридными бактериальными препаратами А и С. Их вводят малышам старше 2-летнего возраста из категории риска.
К группе риска также относятся следующие лица:
- контактировавшие с зараженными менингококками серотипов А, С, Y, W 135;
- пациенты с недостаточностью или отсутствием фактора Р системы комплемента (сниженный иммунитет);
- больные с врожденной или приобретенной аномалией развития селезенки, ее отсутствием;
- лица со слуховыми протезами;
- лица, отбывающие в районы, неблагополучные по менинго-инфекции;
- специалисты НИИ, лабораторий, контактирующие с менингококковой флорой;
- учащиеся училищ, техникумов, колледжей, ВУЗов, проживающие в общежитиях;
- призывники и новобранцы.
Использование конъюгированной прививки типа С в Европе вызвало резкое снижение заболеваемости менингитом С. Англия, Испания, Голландия и некоторые другие страны вписали эту прививку в календарь плановой иммунизации.
Вакцина от менингококка
Вакцина от менингококковой инфекции, которую используют с целью иммунизации больше 30 лет, является полисахаридной. Препараты этой группы могут быть следующими:
- 2-х валентные (фракции А и С);
- 3-х валентные (фракции А, С, W);
- 4-х валентные (фракции А, С, Y, W 135);
Уже примерно 18 лет доступны вакцины конъюгированные против серологических групп А, С, Y, W 135. Новые препараты превосходят полисахаридные аналоги мощностью, длительностью сохранения и скоростью образования активного приобретенного иммунитета.

Против менингококка серологической группы В универсальные белковые бактериологические вакцины находятся в стадии доработки. Изготовление полисахаридных препаратов, направленных на борьбу с микроорганизмами фракции В, обременительно. Причиной является поразительное сходство антигенов бактериального препарата и полисахаридов нервной ткани у человека.
Основные вакцины, представленные сегодня на рынке страны: менинго А+С (показана малышам старше 2-летнего возраста); менингококковая А и А+С (от 18 месяцев); менинго-АСW, менцевакс, менактра (от 9 месяцев жизни ребенка).
Противопоказания к прививке от менингита
Очевидно, что малышам вакцинация необходима, поскольку для них особенно опасна менингококковая инфекция. Прививка может быть противопоказана в таких случаях:
- повышенная температура (от субфебрильных значений до лихорадки);
- острая инфекция;
- аллергические проявления на введение вакцины или ее компонентов ранее;
- прогрессирующие болезни хронического течения.
В некоторых случаях даже при повышенной температуре и отягощенном аллергическом анамнезе прививки проводятся, ведь на кону стоит жизнь. Вопрос о целесообразности вакцинации решается только с врачом – об этом надо помнить.
Побочные эффекты после прививки от менингококка
Обычно после прививки от менинго-инфекции не наблюдается осложнений. После вакцинации путем инъекции у 25% детей наблюдаются побочные реакции, и родители должны об этом помнить.
Слабая боль, покраснение кожи по окружности укола не требуют специального лечения. Увеличение температуры до субфебрильных показателей кратковременно, состояние ребенка нормализуется уже на следующий день. При этом нет необходимости пичкать малыша жаропонижающими препаратами.
Заключение
Менингококковые инфекции – состояния, потенциально угрожающие жизни человека. Даже при своевременном выявлении и раннем лечении недуга смертность достигает 30%, а у 50% больных наступает инвалидность. До эры антимикробных лекарств летальность менингита сохранялась на уровне 70-85%.
На сегодняшний день существует единственный метод активной защиты – это прививка против менингококковой инфекции.
Современные комбинированные вакцины способны сформировать защиту в течение 5 дней и обезопасить человека на 10 лет. При этом такие препараты имеют минимальное количество противопоказаний и побочных реакций.
Читайте также:


