Септический шок при менингите

Весь контент iLive проверяется медицинскими экспертами, чтобы обеспечить максимально возможную точность и соответствие фактам.
У нас есть строгие правила по выбору источников информации и мы ссылаемся только на авторитетные сайты, академические исследовательские институты и, по возможности, доказанные медицинские исследования. Обратите внимание, что цифры в скобках ([1], [2] и т. д.) являются интерактивными ссылками на такие исследования.
Если вы считаете, что какой-либо из наших материалов является неточным, устаревшим или иным образом сомнительным, выберите его и нажмите Ctrl + Enter.
В мире регистрируются 3-10 случаев менингококкового менингита на 100 000 населения.

[1], [2], [3], [4], [5], [6], [7], [8], [9], [10], [11], [12]
Причины и патогенез эпидемического цереброспинального менингита
Эпидемический цереброспинальный менингит вызывается грамотрицательным диплококком - менингококком Вейксельбаума. Заболевание передаётся воздушно-капельным путём. Входными воротами становятся слизистая оболочка зева и носоглотки. Менингококки проникают в нервную систему гематогенным путём. Источником инфекции бывают не только больные, но и здоровые носители. Наиболее часто заболевают менингитом зимой и весной. Спорадические заболевания отмечают в любое время года.

[13], [14], [15], [16], [17], [18], [19], [20], [21]
Симптомы эпидемического цереброспинального менингита
По выраженности клинических симптомов выделяют лёгкую, средней тяжести и тяжёлую формы течения. Наряду с поражением оболочек мозга в процесс вовлекается и мозговое вещество, что клинически проявляется уже с первых дней болезни нарушением сознания, судорогами, парезами при слабой выраженности менингеального синдрома. Возможны зрительные и слуховые галлюцинации, а в дальнейшем - расстройства памяти и поведения. Возникают гиперкинезы. повышение мышечного тонуса, расстройства сна, атаксия, нистагм и другие симптомы поражения мозгового ствола. В таких случаях диагностируют менингоэнцефалит, отличающийся тяжёлым течением и плохим прогнозом, особенно при появлении признаков развития эпендиматита (вентрикулита). Для эпендиматита характерна своеобразная поза, при которой развиваются разгибательные контрактуры ног и сгибательные - рук, судороги по типу горметонии, отёк дисков зрительных нервов, нарастание количества белка в ликворе и ксантохромное его окрашивание.
Менингококковый менингит может быть как самостоятельной клинической формой, так и составной частью генерализованной формы менингококковой инфекции, включающей также менингококкемию.
К ранним осложнениям менингококкового менингита относятся отёк мозга со вторичным стволовым синдромом и острую надпочечниковую недостаточность (синдром Уотерхауса-Фридериксена). Острый отёк головного мозга может возникнуть при молниеносном течении либо на 2-3-й день болезни. Основные признаки - нарушение сознания, рвота, двигательное беспокойство, судороги, дыхательные и сердечно-сосудистые расстройства, повышение артериального и ликворного давления.
При менингококковом менингите, протекающем с менингококкемией, возможна острая надпочечниковая недостаточность, проявляющаяся развитием септического шока. Отмечают определённую фазность в развитии происходящих процессов, соответствующую различным степеням шока.
- Септический шок I степени (фаза тёплой нормотонии) - состояние больного тяжёлое, лицо розовое, но кожные покровы бледные, конечности холодные. У части больных - обильное потоотделение, в других случаях кожа сухая, тёплая. Озноб, центральная гипертермия 38,5-40,5 °С. Умеренная тахикардия, тахипноэ, гиперпноэ, артериальное давление нормальное или повышенное, центральное венозное давление нормальное или снижено. Выделение мочи удовлетворительное или несколько уменьшено. Возбуждение, беспокойство при сохранном сознании, общая гиперрефлексия, у детей грудного возраста нередко судорожная готовность. Компенсированный метаболический ацидоз за счёт респираторного алкалоза, ДВС-синдром I степени (гиперкоагуляция).
- Септический шок II степени (фаза тёплой гипотонии) - состояние больного очень тяжёлое, лицо и кожные покровы бледные, с сероватым оттенком; акроцианоз, кожа чаще холодная, влажная, температура тела нормальная или субнормальная. Выражены тахикардия, тахипноэ, пульс слабый, тоны сердца глухие. Артериальное (до 70-60 мм рт.ст.) и центральное венозное давление снижены. Снижается сердечный выброс. Олигурия. Больной заторможен, вял, сознание помрачено. Метаболический ацидоз. Синдром ДВС II степени.
- Септический шок III степени (фаза холодной гипотонии) - состояние крайне тяжёлое, сознание в большинстве случаев отсутствует. Периферическая вазоконстрикция. Кожа синюшно-серого цвета, тотальный цианоз со множественными геморрагически-некротическими элементами, венозные стазы по типу трупных пятен. Конечности холодные, влажные. Пульс нитевидный или не определяется, резкая одышка, тахикардия, артериальное давление очень низкое или нулевое, не реагирует на увеличение объёма циркулирующей крови. Гипертония мышц, гиперрефлексия, стопные патологические рефлексы, зрачки сужены, реакция на свет ослаблена, возможны косоглазие, судороги. Анурия. Метаболический ацидоз. ДВС-синдром III степени с преобладанием фибринолиза. Возможно развитие отёка лёгких, токсического отёка мозга, метаболического миокардита и эндокардита.
- Септический шок IV степени (терминальное, или агональное, состояние). Сознание отсутствует, мышечная атония, сухожильная арефлексия, зрачки расширены, не реагируют на свет, тонические судороги. Выражено нарушение дыхания и сердечно-сосудистой деятельности, прогрессирующий отёк лёгких и мозга. Полная несворачиваемость крови с диффузными кровотечениями (носовыми, желудочными, маточными и др.).
Отёк-набухание головного мозга развивается чрезвычайно остро, характеризуется крайне тяжёлым течением. На первый план выступают головная боль и рвота, а затем - расстройство сознания, появляется психомоторное возбуждение или общие тонико-клонические судороги. Гипертермия. Лицо гиперемировано, затем цианотично, зрачки сужены, с вялой реакцией на свет. Пульс становится редким, в дальнейшем брадикардия может сменяться тахикардией. Появляются одышка, аритмия дыхания, возможен отёк лёгких. Смерть наступает в результате остановки дыхания; сердечная деятельность может продолжаться ещё в течение 10-15 мин.
"Чтобы покончить со всеми слухами и спекуляциями в СМИ, мы хотим сообщить, что официальная причина смерти Аллы Вербер — менингококковый сепсис. Из-за слабого иммунитета организм не смог побороть эту инфекцию. Алла Константиновна ушла от нас днем 6 августа. Большое спасибо всем, кто выражает соболезнования родным и близким", — говорится в сообщении.
Менингит — это патологический процесс, при котором воспаляются оболочки мозга.
Несмотря на обилие микробов и других причин, вызывающих менингит, его общие симптомы схожи. Головная боль — самый частый симптом, который наблюдается почти у всех больных. Также нередко встречается отвердение затылочных мышц одновременно с лихорадкой, измененным состоянием сознания и чувствительностью к свету или звуку. Для точной диагностики необходимо взять на анализ спинномозговую жидкость.
В зависимости от возбудителя клиническая картина может различаться.
Так, при менингококковом менингите болезнь начинается остро — с высокой температуры и озноба. Уже на 1-2 день появляются основные симптомы менингита, на теле может образоваться геморрагическая сыпь.
Пневмококковому менингиту примерно в половине случаев предшествуют отит, синусит или пневмония. Симптомы проявляются несколько позже, чем при менингококковом менингите, но даже при ранней госпитализации болезнь быстро прогрессирует, появляются расстройства сознания, судороги.
Вирусные менингиты могут начинаться с симптомов, свойственных соответствующей инфекции. Картина менингита развивается позже. В отличие от бактериальных менингитов, при вирусных лихорадка умеренная, а симптомы могут появиться на 3-4, а то и 5-7 день заболевания. За исключением сильной головной боли и плохого самочувствия, остальные симптомы практически не выражены.
Туберкулезный менингит начинается с лихорадки, через несколько дней появляются головная боль и рвота. К концу второй недели развиваются симптомы общего поражения мозга. При отсутствии лечения пациент умирает к концу месяца.
Менингит лечится антибиотиками, противовирусными или противогрибковыми средствами, в зависимости от возбудителя. Иногда для предотвращения осложнений от сильного воспаления используются стероидные средства.
Позднее начало лечения может привести к затяжному и рецидивирующему течению болезни, так как возбудитель, находясь в уплотненных участках гноя, мало доступен действию антибиотиков. Рецидивирующие случаи менингита сопровождаются осложнениями и стойкими остаточными явлениями.
Менингококковый сепсис (менингококцемия) - самая тяжелая форма менингококковой инфекции, быстро развивающаяся и опасная для жизни.
Менингококцемия начинается остро - резко повышается температура, появляется головная боль, иногда рвота, у маленьких детей - судороги. В течение первых двух дней появляется сыпь по всему телу, пятна сначала исчезают при надавливании, но по мере прогрессирования инфекции становятся багрово-красными, с синюшным оттенком и перестают пропадать.
Сыпь локализуется в нижней части тела, от пяток до ягодиц. В центре пятен возникают некрозы, там, где имеются обширные высыпания, образуются язвы. В тяжелых случаях возможна гангрена пальцев кистей, стоп, ушных раковин. Высыпания в первые часы болезни на лице, верхней части туловища значительно ухудшают прогноз.
Менингококцемия может начаться молниеносно.
После подъема температуры сыпь появляется внезапно, напоминает трупные пятна. Кожа бледнеет, становится холодной, может быть покрыта липким потом. Давление постепенно падает, развивается тахикардия, появляется одышка.
При такой форме менингококковой инфекции развивается острое набухание и отек головного мозга. Клинически это проявляется сильной головной болью, судорогами, повторной рвотой, потерей сознания.
При отсутствии должной и быстрой медицинской помощи менингококцемия неминуемо приводит к развитию инфекционно-токсического шока и смерти пациента.
Что такое менингококковая инфекция?
Менингококковая инфекция — острое инфекционное заболевание, вызываемое бактерией Neisseria meningitidis, с воздушно-капельным путем передачи возбудителя; характеризуется широким диапазоном клинических проявлений — от бессимптомного носительства и поражения слизистой оболочки носоглотки (назофарингита) до молниеносно протекающей менингококкемии (проникновения менингококка в кровь и кровеносное русло) и воспаления мягких мозговых оболочек и вещества мозга (менингоэнцефалита).
Менингококковая инфекция распространена повсеместно и отличается тяжелым течением, возможными неблагоприятными исходами при развитии молниеносных форм.
Причины и факторы риска
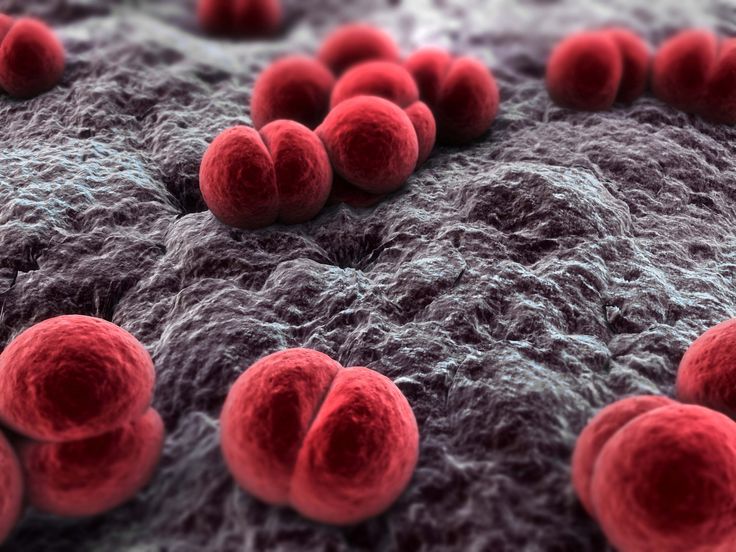
Возбудитель болезни менингококк Вексельбаума — Neisseria meningitidis. Он представляет собой диплококк, неподвижный, жгутиков и капсул не имеет, спор не образует. Культивируется на средах, содержащих человеческий или животный белок. Оптимальная температура для роста — 37°С. Различают серотипы А, В, С менингококка, дополнительно описаны другие серогруппы (X, Y, Z и др.).
Несмотря на то, что самая высокая заболеваемость в нашей стране наблюдалась в 1973 году (9,6 на 100 тыс. населения), повышенный ее уровень сохраняется вплоть до настоящего времени (2-2,5 на 100 тыс. населения). При этом у детей она составляет 7, 32 на 100 тыс. детей до 17 лет (данные за 2006 г). Таким образом менингококковой инфекцией болеют лица любого возраста, однако на долю детей приходится до 80% всех случаев.
Уровень смертности при менингококковой инфекции во всех возрастных группах остается на уровне 10%, летальность среди подростков приближается к 25%. Имеет место и генетическая предрасположенность к заболеванию, связанная с врожденным дефицитом терминальных компонентов комплемента (С5-С9), С3 и пропердина.
Менингококковая болезнь чаще встречается среди больных СПИДом, чем среди населения в целом. Другие факторы, которые могут увеличить риск, включают:
- заражение вирусной инфекцией;
- проживание в переполненном доме;
- хроническое заболевание;
- курение или вдыхание сигаретного дыма (пассивное курение).
Заражение происходит воздушно-капельным путем при непосредственном контакте с носителем на расстоянии менее 0,5 метров и длительности не менее 2 часов. Характерен подъем заболеваемости в холодное время года с октября по апрель.
Патогенез

Входными воротами инфекции служат слизистые оболочки носоглотки. Однако лишь в 10-15% случаев попадание менингококка на слизистую оболочку носа и глотки приводит к развитию воспаления (назофарингит, катаральный тонзиллит). Еще реже менингококк оказывается способным преодолеть местные защитные барьеры. Основной путь распространения возбудителя в организме — гематогенный. Бактериемия может быть транзиторной или длительной (менингококкемия).
В патогенезе менингококкемии ведущим является инфекционно-токсический шок (септический шок). Он обусловлен массивной бактериемией с интенсивным распадом микробов и токсинемией. Эндотоксиновый удар, обусловленный токсинами, освобождающимися из клеточных стенок менингококков, приводит к расстройствам гемодинамики, прежде всего:
- микроциркуляции;
- диссеминированному внутрисосудистому свертыванию крови;
- глубоким метаболическим расстройствам (гипоксия, ацидоз, гипокалиемия и др.).
Развиваются резкие нарушения свертывающей и противосвертывающей систем крови (ДВС синдром — диссиминированное внутрисосудистое свертывание крови):
- вначале преобладает процесс гиперкоагуляции (увеличение содержания фибриногена и других факторов свертывания);
- затем происходит выпадение фибрина в мелких сосудах с образованием тромбов.
В результате тромбоза крупных сосудов может развиться гангрена пальцев конечностей. Последующее снижение содержания фибриногена в крови (коагулопатия потребления) нередко становится причиной массивных кровотечений и кровоизлияний в различные ткани и органы.
При проникновении менингококка в мозговые оболочки развивается клиническая и патоморфологическая картина менингита. Воспалительный процесс развивается вначале в мягкой и паутинной оболочках (обусловливая синдром менингита), а затем может периваскулярно распространяться в вещество мозга, чаще ограничиваясь наружным слоем коры, достигая белого вещества (синдром энцефалита). Характер воспаления в первые часы серозный, затем — гнойный. Образование гноя в плотные фибринозные массы происходит к 5—8-му дню. Локализация экссудата:
- на поверхности лобных и теменных долей;
- на основании головного мозга;
- на поверхности спинного мозга;
- во влагалищах начальных отрезков черепных нервов и спинномозговых корешков (невриты).
При поражении эпендимы желудочков возникает эпендиматит. При нарушениях циркуляции ликвора экссудат может скапливаться в желудочках, что приводит (у маленьких детей) к гидроцефалии или пиоцефалии. Увеличение внутричерепного давления может приводить к смещению мозга вдоль церебральной оси и вклинению миндалин мозжечка в большое затылочное отверстие со сдавливанием продолговатого мозга (смерть от паралича дыхания).
Симптомы и течение
Инкубационный период колеблется от 2 до 10 дней (чаще 4—6 дней). Согласно клинической классификации менингококковой инфекции В. И. Покровского, выделяют:
- локализованные формы (менингококконосительство и острый назофарингит);
- генерализованные формы (менингококкемия, менингит, менингоэнцефалит и смешанная);
- редкие формы (эндокардит, полиартрит, пневмония, иридоциклит).
Наиболее распространенные генерализованные формы у людей молодого возраста — менингит и менингит в сочетании с менингококкемией, гораздо реже встречаются менингококкемия без менингита, а также менингоэнцефалит.
Острый назофарингит может быть продромальной стадией гнойного менингита или самостоятельным клиническим проявлением менингококковой инфекции. Характеризуется:
- умеренным повышением температуры тела (до 38,5°С), которая держится 1—3 дня;
- слабо выраженными симптомами общей интоксикации (разбитость, головная боль, головокружение);
- назофарингитом (заложенность носа, гиперемия, сухость, отечность стенки глотки с гиперплазией лимфоидных фолликулов).
Менингит начинается, как правило, остро, с резкого озноба и повышения температуры тела до 38—40°С. Лишь у части больных (45%) за 1—5 дней появляются продромальные симптомы в виде назофарингита. Заболевание характеризуется:
- выраженной общей слабостью;
- болями в глазных яблоках, особенно при движении;
- затем появляется головная боль в лобно-височных, реже — затылочных областях.
Головная боль быстро нарастает, становится разлитой, мучительной, давящего или распирающего характера. Исчезает аппетит, возникает тошнота, не приносящая больному облегчения. Наблюдаются:
- повышенная чувствительность (гиперестезия) ко всем видам внешних раздражителей (светобоязнь, гиперакузия);
- вялость;
- заторможенность;
- нарушения сна.
При тяжелых формах характерны нарушения сознания (сомноленция, сопор, кома).
Через 12—14 ч от начала болезни появляются объективные симптомы раздражения мозговых оболочек:
- ригидность мышц затылка;
- симптом Кернига;
- симптомы Брудзинского, Гийена.
У большинства больных отмечаются снижение брюшных, периостальных и сухожильных рефлексов, а также их неравномерность (анизорефлексия).
Поражения черепных нервов выявляются в первые дни болезни и отличаются обратимостью. Чаще всего поражаются лицевой нерв, а также глазодвигательные нервы (III, IV и VI пары), реже — подъязычный и тройничный нервы. В крови — высокий лейкоцитоз, нейтрофилез, сдвиг нейтрофилов влево, повышение СОЭ. Ликвор под повышенным давлением, мутный, выраженный нейтрофильный цитоз, повышенное содержание белка.
Менингококковый менингоэнцефалит характеризуется тяжелым течением, выраженными энцефалитическими проявлениями в сочетании с резким менингеальным и общеинтоксикационным синдромами. Общемозговая симптоматика нарастает быстро. К концу первых — началу вторых суток болезни развиваются нарушения сознания в виде глубокого сопора, сопровождающегося:
- психомоторным возбуждением;
- судорогами;
- нередко зрительными или слуховыми галлюцинациями.
Параллельно нарастают менингеальные знаки. Через сутки от начала болезни у большинства больных наблюдается характерная менингеальная поза (больной лежит на боку с согнутыми ногами и запрокинутой головой). Признаки энцефалита выступают на первый план по мере уменьшения интоксикации и отека мозга. Определяется очаговая церебральная симптоматика, чаще в виде пирамидной недостаточности:
- парез мимической мускулатуры по центральному типу;
- выраженная анизорефлексия сухожильных и пери-остальных рефлексов;
- резкие патологические симптомы;
- спастические теми- и парапарезы;
- реже — параличи с гипер- или гипостезией;
- координаторные нарушения.
Очаговые поражения вещества головного мозга выявляются также в виде поражения черепных нервов. Могут появляться корковые расстройства:
- нарушения психики;
- частичная или полная амнезия;
- зрительные и слуховые галлюцинации;
- эйфория или депрессивное состояние.
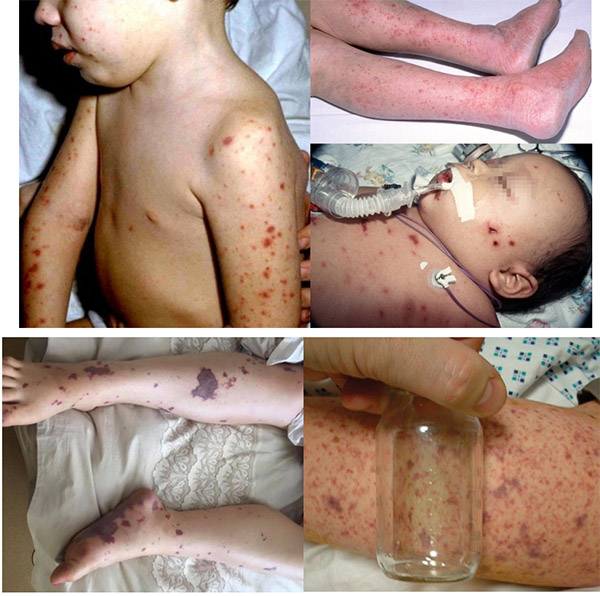
Менингококкемия без менингита регистрируется редко, в основном у больных, госпитализированных в первые часы болезни. При легком течении признаки общей интоксикации нерезко выражены, температура тела — 38—39°С. В первые часы болезни на коже нижних конечностей, туловища появляется скудная петехиальная сыпь с отдельными элементами звездчатого характера (диаметром 2-3 мм, неправильной формы, выступающими над уровнем кожи, плотными на ощупь).
При средней тяжести болезни температура тела до 40°С. Геморрагическая сыпь обильная, петехиальные и звездчатые элементы появляются на коже голеней, бедер, в паховых и подмышечных областях, на животе и груди. Элементы сыпи могут увеличиваться в размерах, достигая в диаметре 3—7 мм.
При тяжелых формах заболевания размеры геморрагических элементов могут быть более крупными — до 5—15 см и более, с некрозом кожи. Отмечаются кровоизлияния в склеры, конъюнктивы, слизистые оболочки носоглотки. Могут наблюдаться и другие геморрагические проявления:
- носовые, желудочные, маточные кровотечения;
- микро- и макрогематурия;
- субарахноидальные кровоизлияния.
Тяжелая и крайне тяжелая менингококкемия у детей, может не сочетаться с менингитом. При этом могут наблюдаться такие осложнения, как:
- поражение сердца по типу эндокардита, миокардита и перикардита;
- тромбозы крупных сосудов с последующей гангреной пальцев, конечностей;
- инфекционно-токсический шок, часто сочетающийся с острой надпочечниковой недостаточностью (синдромы Уотерхауза—Фридерихсена).
Крайне тяжелое течение менингококковой инфекции обусловлено возникновением осложнений, сопровождающихся нарушением жизненно важных функций организма.
Наиболее грозными и часто встречающимися осложнениями являются острый отек и набухание головного мозга, инфекционно-токсический шок с развитием ДВС синдрома. При молниеносном течении с развитием синдрома Уотерхауса-Фридериксена, ДВС синдрома смерть наступает в первые часы.
Диагностика
Подозрение на менингококковую инфекцию возникает у людей с типичными симптомами, особенно, если симптомы наблюдались во время вспышки заболевания.
Для подтверждения диагноза врач берет на анализ образец крови или других инфицированных тканей, выполняет спинномозговую (люмбальную) пункцию, чтобы получить образец жидкости, омывающей головной и спинной мозг (спинномозговая жидкость). Образцы изучаются под микроскопом для проверки наличия и идентификации бактерий. Образцы направляются в лабораторию для выявления бактерий после их выращивания (посев на флору) или проведения других лабораторных анализов.
Иногда врачи проводят анализы крови для выявления антител к бактериям или капсулы, которая окружает бактерии. Однако результаты этих анализов должны быть подтверждены посевом.
Также может выполняться анализ бактерий для подбора эффективного антибиотика (процедура определения чувствительности).
Лечение менингококковой инфекции
До получения результатов бактериологического исследования, идентифицирующиго возбудителя инфекции, больного обычно помещают в отделение интенсивной терапии и реанимации и в кратчайшие сроки начинают внутривенное введение антибиотиков и жидкостей. В случае подтверждения менингококков антибиотики заменяют наиболее эффективными препаратами против этих бактерий — обычно это цефтриаксон или пенициллин внутривенно.
Детям и взрослым с менингитом могут назначаться кортикостероиды (например, дексаметазон). Эти препараты помогают предотвратить повреждение головного мозга.
Профилактика
Профилактика проходит в соответствии с санитарно-эпидемиологическими правилами, вакцинация производится по эпидпоказаниям при угрозе эпидемического подъема — при увеличении заболеваемости превалирующей серогруппой менингококка в 2 и более раз по сравнению с предыдущим годом (по решению Главного государственного санитарного врача Российской Федедрации, главных государственных санитарных врачей субъектов Российской Федерации). Вакцинации полисахаридной вакциной подлежат:
- дети от года до 8 лет включительно;
- студенты первых курсов средних и высших учебных заведений, прежде всего в коллективах, укомплектованных учащимися из разных регионов страны и зарубежных стран.
При продолжающемся росте заболеваемости менингококковой инфекцией число прививамых лиц по эпидемическим показаниям должно быть расширено за счет:
- учащихся с 3 по 11 классы;
- взрослого населения при обращении в лечебно-профилактические организации.
При подъеме заболеваемости выше 20 случаев на 100 тыс. населения в год необходима массовая иммунизация с охватом не менее 85 процентов населения.
Однако, как дополнительная вакцинация, показана всем детям с иммунодефицитными состояниями, дефектами черепа, ликвореей, перенесшим нейроинфекции. Иммунизации полисахаридными вакцинами однократная, детям до 2 лет двукратная с интервалом в 3 месяцаи ревакцинацией через 3 года.
Хаманова Ю.Б.,Фомин В.В.,Лагерева Ю.Г.,Савельев Е.И. УГМА, кафедра детских инфекционных болезней и клинической иммунологии; Клинико-диагностический центр, Екатеринбург
Генерализованная форма менингококковой инфекции с развитием шока - острейший менингококковый сепсис - характерный пример ИТШ при тяжёлой инфекции с развитием сепсиса. Основные маркеры ССВО хорошо описаны для взрослых пациентов, а имеющиеся диагностические критерии ССВО у детей требуют уточнения. Процесс воспаления включает в себя совокупность местных и системных изменений, связанных как с реактивностью поврежденной Ткани, -ей; мн. Биол. Системы преимущественно однородных клеток и продуктов их жизнедеятельности, сходных по происхождению и строению, выполняющие в животном или растительном организме одни и те же функции (напр, покровную, опорную и т. п.), к к-рым относятся мышечная ткань, соединительная ткань, эпителий, нервная ткань, проводящие ткани растений и др.
" data-tipmaxwidth="500"data-tiptheme="tipthemeflatdarklight"data-tipdelayclose="1000"data-tipeventout="mouseout"data-tipmouseleave="false"data-tipcontent="html" title="Ткани">ткани , так и целостного организма. Гиперактивация клеток иммунной системы в процессе воспаления, особенно при его генерализованных формах, и напряжение адаптационных резервов как иммунной системы, так и других интегративных регуляторных систем, сопровождается избыточной продукцией провоспалительных цитокинов и других факторов с цитоксической активностью (например, супероксидов). Одновременно активируется система протеолитических ферментов. С этим связано развитие таких клинических синдромов, как синдром системного воспалительного ответа (ССВО), Респираторный, -ая, -ое. Физиол. Дыхательный, относящийся к ды¬ханию (напр., Р. заболевание)
Цель работы - оценить клинику и состояние неспецифических факторов иммунитета при синдроме системного воспалительного ответа, развивающемся на фоне менингококковой инфекции у детей.
Материалы и методы. Под наблюдением находилось 62 ребенка с генерализованной менингококковой инфекцией (ГМИ) в возрасте от 3-х месяцев до 14 лет с клиникой инфекционно-токсического шока (ИТШ). ИТШ 1 степени развился у 23,4 % больных, ИТШ II степени - у 9,1% больных, ИТШ III - у 2,9% больных, дети первых трех лет жизни составили 56,4 %. Синдром Уотерхауза-Фридериксена отмечался у 5 больных в возрасте от семи месяцев до 3,2 лет, Летальность, -и; ж. Статистический показатель, количественно выраженный отношением числа умерших от какого-либо заболевания к числу переболевших им. Син.: смертность.
В наблюдаемых группах было проведено клиническое, иммунологическое, биохимическое, бактериологическое обследование. Иммунологические исследования проводились на базе Клинико-Диагностического центра (главный врач, д. Эмфизема, [зэ] -ы; ж. Избыточное содержание воздуха в каком-л. органе или ткани. От греч. emphysima — вздутие, наполнение воздухом.
- - 20-й день болезни. Статистическая обработка полученных данных проводилась на персональном компьютере с помощью пакета прикладных программ.
- - сочеталась с пятнисто-папулезной, чаще локализовалась на нижних конечностях, туловище.
Нарушения периферической гемодинамики проявлялись в виде бледности кожного покрова, периорального цианоза, акроцианоза и холодных ко- . нечностей. При ИТШ 1 степени у 17,1 % детей появлялось Психомоторное возбуждение. Нарушение психомоторики, характеризующееся повышенной речевой и двигательной активностью; может развиваться у больных шизофренией, эпилепсией, при алкогольном психозе и т. д.
" data-tipmaxwidth="500"data-tiptheme="tipthemeflatdarklight"data-tipdelayclose="1000"data-tipeventout="mouseout"data-tipmouseleave="false"data-tipcontent="html" title="Олигурия">Олигурия наблюдалась у 12,2% больных, компенсированный метаболический ацидоз - у детей 36,6%. Исход у всех детей был благоприятный. У 29,3% больных отмечено изменение биохимических показателей - увеличение трансаминаз, снижение уровня общего белка (51,2±2,30 г/л). При развитии инфекционно-токсического шока первой степени наблюдались выраженный Лейкоцитоз, -а; м. Увеличение числа лейкоцитов в крови, встречающееся при разл. заболеваниях.
" data-tipmaxwidth="500"data-tiptheme="tipthemeflatdarklight"data-tipdelayclose="1000"data-tipeventout="mouseout"data-tipmouseleave="false"data-tipcontent="html" title="Кома">кома первой степени наблюдалась у 25% детей, сопор - у 25%, сомноленция - у 31,2%, возбуждение - у 6,2%. У всех детей развилось нарушения выделительной функции почек в виде олигоанурии. В плазме крови определялись метаболический декомпенсированный ацидоз, гипопротеинемия и синдром цитолиза. У 10 детей при биохимическом исследовании сыворотки крови была выявлена гипопротеинемия и синдром цитолиза. В группе детей с клиникой ИТШ второй степени отмечались наименьшие показатели СОЗ-, СО4-,СВ8-,СО20-клеток, уровня 1§ О, 1д М на фоне нейтрофильного лейкоцитоза. В фагоцитарном звене регистрировались высокие показатели поглотительной активности (АФ) нейтрофилов, моноцитов.
Т.о при ИТШ 2 степени наблюдалось острейшее начало, тяжесть больных характеризовалась нарушением сознания, гипотонией, олигоанурией, выраженностью внешних проявлений (цианоз, обширность геморрагии).
Среди наблюдаемых нами больных с генерализованными формами менингококковой инфекции у 5-и больных заболевание протекало с клиникой острой надпочечниковой недостаточности (синдром Уотерхауса-Фридериксена). Во всех наблюдаемых случаях имело место острейшее начало болезни. Температура, -ы; ж. Физиол. Показатель теплового состояния организма человека и животных, отражающий соотношение процессов теплопродукции и теплоотдачи. Лат. temperatura от temperatio — правильное соотношение, нормальное состояние.
" data-tipmaxwidth="500"data-tiptheme="tipthemeflatdarklight"data-tipdelayclose="1000"data-tipeventout="mouseout"data-tipmouseleave="false"data-tipcontent="html" title="Головная боль">головная боль , в пределах 2-10 часов с момента заболевания на коже начинали появляться элементы сыпи. У трех детей при поступлении в клинику отмечалось коматозное состояние. Во всех случаях менингеальные симптомы не определялись. Артериальное давление не превышало 30 мм рт.ст, а у одного больного - не определялось. Одним из ярких внешних выражений менингококцемии с синдромом Уотерхауза-Фридериксена служит появление геморрагии и участков цианоза на коже. С первых часов заболевания у всех больных на коже туловища, нижних и верхних конечностей возникали геморрагии различной величины (до 15 см. в диаметре), в дальнейшем обозначались в центре участки некроза. У трех больных наряду с геморрагическими элементами на нижней части живота, ногах, ягодицах выступали синюшно-багровые пятна, напоминающие трупные. Прекращение поступления мочи в мочевой пузырь из-за уменьшения кро-воснабжения почек (при шоке), поражения почечных канальцев (при отравлениях) или препятствия оттоку мочи (при сдавлении верх, отделов мо-чевыводяших путей).
" data-tipmaxwidth="500"data-tiptheme="tipthemeflatdarklight"data-tipdelayclose="1000"data-tipeventout="mouseout"data-tipmouseleave="false"data-tipcontent="html" title="Анурия">Анурия наблюдалась у всех больных. В периферической крови отсутствовала яркая воспалительная реакция, типичная для ГМИ. Количество лейкоцитов колебалось от 3,9х10 9 /л до 11,2 х10 9 /л. Во всех случаях наблюдался выраженный декомпенсированный ацидоз: РН составило 6,99-7,21, ВЕ от -23 до -13. Пребывание в стационаре не превышало 6 часов, во всех случаях наступил летальный исход.
Читайте также:


