Блондинка ele-снимет все мигрени
Почему болит голова? Узнать возможные причины, а также получить подарок можно, пройдя экспресс-тест.

Обезболивающее средство не всегда способно снять боль, но может навредить печени и почкам. Традиционная китайская медицина позволяет избавляться от боли без использования химических препаратов.

Скидки и сезонные акции, предлагаемые клиниками, — отличная возможность сэкономить!

Программа лечения мигрени в клинике традиционной китайской медицины — это медицинская помощь без применения химпрепаратов, с индивидуальным подходом.

Одними из самых востребованных услуг в клиниках традиционной китайской медицины можно назвать массаж, выполняемый с помощью различных техник, иглорефлексотерапию, а также фитотерапию.

Китайская медицина способна справиться даже с тяжелыми формами мигрени, что позволит вам не выпадать из жизни во время приступов этого недуга.
Мигрень — заболевание, вызывающее длительные, интенсивные, порой совершенно нестерпимые головные боли. Мигрень способна полностью лишить человека сна и отдыха, разрушить его карьеру и личную жизнь. Как победить этот недуг? Какие методы лечения может предложить современная и древняя медицина?
Что такое мигрень и чем она опасна?
Бытует мнение, будто мигрень — болезнь аристократов, этакий каприз людей с переизбытком свободного времени. А уж нам-то, людям трудящимся, некогда страдать от какой-то головной боли! Однако так думают только те, кого эта напасть не коснулась.
Признаки мигрени
Действительно, многие называют мигренью любую головную боль, однако это в корне ошибочно. От обычного недомогания вследствие переутомления или гипертонии мигрень отличает ряд факторов.
Механизм возникновения мигрени
Несмотря на то, что мигрень известна с древних времен, принцип формирования болей до сих пор до конца не изучен. С большой долей вероятности можно сказать, что мигрень не связана с внутричерепным и артериальным давлением, а также не вызывается опухолями и травмами, не является следствием умственного напряжения. Наблюдается корреляция мигрени и инсульта [1] , но является ли мигрень следствием инсульта или его причиной, окончательно неизвестно.
На данный момент существует несколько гипотез, объясняющих механику возникновения болей, и все они, так или иначе, касаются сосудов головного мозга. С этим, по-видимому, и связан пульсирующий характер болевых ощущений.
Среди наиболее возможных причин болевого синдрома называют сужение сосудистого просвета, которое вызывает недостаточное кровоснабжение отдельных участков мозга — именно поэтому боли при мигрени имеют четкую локализацию. По другой версии, сосуды в силу различных причин неравномерно расширяются, провоцируя реакцию в виде боли.
Если внутренняя механика мигрени больше интересует специалистов, то факторы, непосредственно провоцирующие приступ, — насущный вопрос для рядовых пациентов.
Причины и провоцирующие факторы
- Неврологические факторы. Ведут к приступу мигрени стрессы, усталость, сильные переживания.
- Пищевые факторы. Мы уже упомянули алкоголь. Причем лидер в этом грустном соревновании — не водка, а игристые вина, шампанское, сидр. То есть напитки, содержащие газ, ускоряющий усвоение алкоголя. Может приводить к приступу и употребление ряда продуктов, среди них — орехи, шоколад, сыр, рыба.
- Гормональные препараты. Часто приступами мигрени сопровождается прием гормональных контрацептивов.
- Нарушения режима сна. Причем неважно, выражается нарушение режима в недостатке сна или его избытке.
- Внешние факторы. Спровоцировать приступ могут изменения погоды, колебания атмосферного давления. Поездка в другую климатическую зону.
Если вы подвержены приступам мигрени, обязательно учитывайте последний фактор при планировании дальних поездок и путешествий. Согласитесь, обидно проваляться весь отпуск с головной болью.
Виды мигрени
Международный классификатор болезней МКБ-10 различает такие виды мигрени [2] :
Последствия мигреней
Как уже отмечалось выше, длительный приступ осложненной мигрени может окончиться мигренозным инсультом. Затронутый приступом сосуд теряет способность расширяться после спазма, что приводит к закупорке, образованию атеросклеротической бляшки и развитию ишемического очага [4] .
Однако, как правило, мигрень не приводит к настолько плачевным результатам. Последствия мигрени можно назвать скорее социальными. Изматывающие продолжительные головные боли нарушают нормальное чередование сна и отдыха, подрывают жизненный тонус и заметно снижают качество жизни.
Страдающие головными болями пациенты несут значительные финансовые потери, которые складываются из расходов непосредственно на лечение, а также недополученной прибыли из-за вынужденных отгулов, которые в большинстве не оплачиваются. Ведь недостаточно серьезно к мигрени относятся не только пациенты, но и врачи!
Мигрень оказывает негативное воздействие на общественную активность, разрывает социальные связи, вредит семейной жизни, что не может не сказаться на общей угнетенности пациента. По статистике [6] у людей, страдающих мигренью, депрессия диагностируется в три раза чаще, чем у здоровых.
Этого более чем достаточно, чтобы относиться к болезни серьезно и не пренебрегать лечением.
Распространенность и группы риска
Головная боль вообще и мигрень в частности является одним из самых распространенных недугов. По оценкам ВОЗ [7] , от 50 до 75% трудоспособного населения Земли испытывали головную боль на протяжении последнего года. Треть из них жаловалась на мигрень.
При этом вред мигрени глобально недооценивается, отношение к этой болезни саркастично наплевательское. Между тем, по данным за 2013 год [8] , мигрень занимает шестое место в мире по количеству лет, прожитых в состоянии инвалидности (YLD).
Кто относится к группе риска? По данным ВОЗ [9] , недуг поражает людей в период полового созревания и достигает пика к возрасту 35–45 лет. Примечательно, что в гораздо большей степени мигрени подвержены женщины. Число обращений к врачу по поводу данного недуга от женщин фиксируются в два раза чаще.
Установлено также, что мигрень имеет генетическую природу, поэтому большую роль в вероятности возникновения заболевания играет наследственность.
Как и при других типах головных болей, диагностика мигрени основана в большей степени на жалобах пациентов и не требует дополнительного обследования. Основа диагностики — тщательный опрос пациента и сверка жалоб с симптомами, указанными в Международном классификаторе головных болей (МКГБ [10] ).
Медикаментозная терапия
Медикаменты при мигрени используются для устранения симптомов заболевания — устранения сильной боли. При мигрени с аурой препарат может быть принят заранее, чтобы избежать приступа или смягчить его. Все препараты, используемые при мигрени, можно разделить на основные группы:
- Анальгетики и противовоспалительные средства. Универсальные противоболевые препараты, большинство из которых можно приобрести в аптеках без рецепта. К ним относятся нестероидные противовоспалительные средства, такие как ибупрофен или диклофенак.
- Препараты спорыньи. Содержащиеся в спорынье алкалоиды способны тонизировать сосуды головного мозга и подавлять выработку серотонина, который вызывает боль при мигрени. В связи с этим препараты на основе экстрактов спорыньи являются узконаправленными противомигренозными средствами, практически бесполезными при головной боли напряжения (ГБН) и других видах. Могут применяться как непосредственно во время приступа для его купирования, так и в профилактических целях — курсами до двух недель. Эта группа препаратов имеет ряд побочных эффектов и противопоказаний (например, не назначается больным с ишемической болезнью сердца) и применяется только по назначению врача.
- Триптаны (производные 5-гидрокситриптамина). Эти препараты купируют спазм сосудов, воздействуя на сосудистую стенку, блокируют болевой сигнал на уровне рецепторов тройничного нерва. Триптаны примечательны тем, что снимают симптомы осложненной мигрени — свето- и шумобоязнь, тошноту и рвоту. Также являются узконаправленными средствами против мигрени.
А можно ли обойтись без лекарств? В этом случае следует обратиться к методам традиционной медицины.
Немедикаментозная терапия
Мигрень известна человечеству с незапамятных времен, и все эти бесчисленные годы продолжается борьба человека с этим недугом. Хотя победить болезнь не удалось, к сожалению, до сих пор, были выработаны методы физиотерапевтического воздействия, позволяющие сократить страдания до возможного минимума. Особенно преуспела в этом китайская народная медицина.
О медицине древнего Китая написаны бесчисленные трактаты, мы же коснемся лишь основных принципов физиотерапевтического воздействия в борьбе с мигренью.
Физиотерапевтические сеансы проводятся с учетом диагностированной причины болезни и по разным схемам. Так, врач может оказывать помощь в периоды между приступами. Цель такого физиотерапевтического воздействия — устранение или (если полное устранение невозможно) максимальное снижение влияния провоцирующих приступ факторов: стресса, повышенного мышечного напряжения шейно-воротниковой зоны, сосудистых спазмов. Но если пациент обратился с острым приступом, то ему будет оказана помощь сразу же — для снятия и облегчения боли.
С древних времен высокой эффективностью известны также традиционные методы:
- Акупрессура, или точечный массаж. Метод заключается в воздействии (непосредственно пальцами или специальными стеками) на биологически активные точки, каждая из которых вызывает проверенный годами отклик в организме.
- Иглоукалывание или иглорефлексотерапия. Воздействие на биоактивные точки оказывается тончайшими стерильными иглами. За счет того, что иглы тонкие и острые, процедура практически безболезненна.
- Массаж туйна. Традиционный китайский массаж туйна — визитная карточка древней медицины Поднебесной. Выверенные столетиями движения в сочетании со знаниями об энергетических зонах человеческого тела позволяет добиваться замечательных результатов. При мигрени особо эффективен массаж шейно-воротниковой зоны и плечевого пояса.
- Гидротерапия. Издавна лечебные ванны считались в Китае эффективным методом лечения, позволяющим совместить в себе силу всех четырех стихий: воды, огня (традиционно процедуры проводились в термальных источниках, нагретых подземным огнем), воздуха (сероводородные ванны) и земли (грязевые обертывания).
Несмотря на то, что народная медицина Китая является альтернативной, она успешно использует достижения прогресса. Большим успехом пользуется электроиглорефлексотерапия — метод, в котором эффект от иглоукалывания усиливается током небольшой силы. Не менее популярен электрофорез с травяными составами, специально подобранными китайскими лекарями.
Если избежать приступа мигрени не удалось, как снизить боль? Методы купирования зависят о продолжительности и интенсивности приступа:
- Слабый приступ продолжительностью до суток — используются анальгетики нестероидного типа, противовоспалительные средства (ибупрофен, ацетилсалициловая кислота). Имейте в виду, что гораздо более быстрым воздействием отличаются препараты в форме ректальных свечей. Это также актуально, если мигренозный приступ сопровождается тошнотой и рвотой. Высокоэффективны кодеиносодержащие препараты, но их применение грозит привыканием. В их составе наряду с кодеином могут содержаться в различных комбинациях: парацетамол, метамизол натрия, напроксен, дротаверина гидрохлорид, фенобарбитал, кофеин, фенирамина малеат.
- Более серьезные многосуточные приступы требуют усиления мер. В этом случае показаны препараты из группы триптанов — золмитриптан, элетриптан, суматриптан. Триптановые средства суживают сосуды головного мозга и снижают чувствительность рецепоторов к серотонину. При хронической мигрени отличающейся длительными приступами высокой эффективности следует обратиться к врачу заранее. Правильно назначенный триптановый препарат, принятый в течение двух часов после начала приступа, может полностью остановить его развитие.
Основа профилактики приступов мигрени — максимальное устранение мигренозных триггеров, провоцирующих факторов. Большую роль в этом играет нормализация режима дня, правильное чередование циклов труда и отдыха, избегание нервного перенапряжения и стрессовых нагрузок.
Нелишней будет диета, исключающая или снижающая потребление продуктов, провоцирующих выработку серотонина — копченостей, сыров, шоколада, алкоголя.
Также в целях профилактики могут назначаться антиконвульсивные препараты и антидепрессанты.
Как вы могли убедиться, мигрень — серьезное заболевание, значительно отравляющее жизнь. Раз уж современная медицина не может победить эту болезнь полностью, с мигренью можно научиться жить и даже получать удовольствие от жизни. Надеемся, что наши советы этому поспособствуют.
Мигрень требует серьезного лечения, но медикаментозные препараты способны лишь купировать приступ. Серьезную помощь при мигрени смогут оказать только в клинике. Так какую же клинику выбрать для лечения от мигрени?
Подготовить специалистов по китайской медицине такого уровня за пределами КНР невозможно. Наши врачи — граждане КНР, прошли обучение непосредственно в Китае (а не в зарубежных филиалах), переняли бесценные знания буквально из рук в руки от лучших наставников Китая.
Эксклюзивный договор с Хэнаньским университетом народной медицины обеспечивает непрерывный обмен опытом, пополнение состава клиники специалистами, совершенствование методов лечения.
Секреты диагностики по языку, глазам, пульсу позволяют осветить картину заболевания без сдачи неприятных и порой болезненных анализов, без длительного ожидания их результатов.
Лицензия на осуществление медицинской деятельности № ЛО-77-01-000911 от 30.01.2008 г.

Как справиться с приступами головной боли, которые могут длиться от 3 часов до 3 суток? Что делать, если привычные таблетки не помогают? В 2019 году появилась новая терапия мигрени. Чтобы избавиться от приступов, достаточно одной инъекции в месяц.
Каковы современные методы лечения мигрени? Как не обрести зависимость от таблеток? Об этом рассказал врач-невролог клиники лечения боли ГКБ им. В. В. Виноградова Пётр Соков.
— Для начала разберемся, что такое мигрень. Головную боль можно назвать мигренью, если на протяжении жизни было пять или более нарушающих повседневную активность и ничем не спровоцированных приступов интенсивной головной боли, продолжающейся от 3 часов до 3 суток, сопровождающейся тошной или повышенной чувствительностью к свету и звукам. Чаще всего головная боль при мигрени пульсирующая, затрагивает одну половину головы. У четверти пациентов приступу предшествует так называемая аура — это может быть чувство онемения, слабости, различные обонятельные или слуховые нарушения. Далее возникает сам приступ головной боли и после — состояние постдромы, когда приходит ощущение опустошения, может также возобновляться чувство онемения, тошноты и т. д. Такая стадийность характерна для мигрени.

Приступ мигрени обычно провоцируют прием различных продуктов (красное вино, горький шоколад, кофе, орехи и др.), сильный запах, физический или эмоциональный стресс. Пациенту нужно стараться избегать этих запускающих мигрень факторов.
В зависимости от интенсивности и частоты возникновения боли назначаются различные препараты. Первая линия терапии — анальгетики и нестероидные противовоспалительные препараты. В более тяжелых случаях назначаются триптаны, могут применяться наркотические анальгетики. Кроме того, в отдельных случаях хронической мигрени врач может назначить регулярный приём лекарств. Для систематической терапии применяются препараты из группы бета-блокаторов, антиконвульсанты, антидепрессанты. Ещё один метод купирования тяжелых приступов головной боли — лечебные блокады. Они безопасны и эффективны. Кому-то требуется несколько процедур, есть случаи, когда боль проходит после одного укола.
С 2019 года появилась новая терапия мигрени — введение блокаторов CGRP рецепторов. Инъекцию делают подкожно один раз в месяц. Несколько препаратов уже вышли на российский рынок. Проведены клинические испытания, доказавшие, что эта терапия действительно снижает интенсивность приступов и уменьшает их частоту. Единственный минус — пока высокая цена. Но, как и все новые препараты, впоследствии они будут более доступны.

Что нужно знать человеку, у которого часто болит голова?
Заведите дневник головной боли. Записывайте, когда боль возникла, что ей предшествовало, какой был пульс и давление, что помогло избавиться от боли. Это нужно не только врачу с точки зрения диагностики, но и помогает самому пациенту лучше бороться с болью. Во многих случаях при помощи ведения дневника головной боли можно избавиться от головной боли, установив провоцирующие ее факторы.
Не терпите боль. Таблетку нужно выпить как можно раньше от начала приступа головной боли. Отложенный прием снижает эффективность проводимой терапии.
Не при всякой головной боли нужны лекарства. Если головная боль не сильная, возникла на фоне стресса, длительного статического положения и общего напряжения организма, не стоит сразу принимать таблетки. Нужно попробовать расслабиться, принять удобную позу, по возможности исключить стрессовые факторы. И головная боль может отступить.
Головная боль может быть вызвана неправильным и слишком длительным приемом обезболивающих лекарств. Формируется патологический круг: пациент пьет обезболивающее и тем самым провоцирует приступ головной боли. Это достаточно частая причина обращений к неврологу. Некоторые пациенты принимают до 60-70 таблеток обезболивающего в месяц — по 1-2 в день.
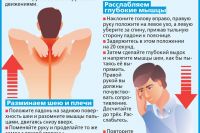
Стоит обратиться к специалисту, если:
— сильная головная боль возникла впервые, на фоне полного здоровья;
— умеренная головная боль продолжается длительное время, и не помогают простые препараты, которые вы принимаете самостоятельно;
— головная боль стала другой, непривычной;
— вы не может обойтись без таблетки и принимаете их каждый день;
— головная боль сопровождается слабостью в руке или ноге, головокружением, рвотой, нарушением речи или зрения.

Работает ли кето от мигрени? Вазоактивные добавки. Эксперимент 4
Почему я не избавилась от оставшихся приступов мигрени в месяц?
Ответ не показывает меня с лучшей стороны.
Увы, сложность ведения дневника, новые приоритеты в жизни, сын пошел в школу, да и триптаны работали хорошо… все это создало почву.
Да, иногда голова болела, но проблемой это почти не было…
И вот, когда мне было 37 лет, я, впервые в жизни столкнулась с тем, что богатое углеводами питание, увы, стало отражаться на моей фигуре.
Я захотела похудеть.
А чтобы похудеть, нужно же сесть на диету, да?
Проблема была в том, что я итак уже была на диете — низкотираминовой диете от мигрени…
Примерно за год совмещения своей диеты мигреника с диетой для похудения я нашла, наконец, тот вариант питания, который позволял мне контролировать вес.
Чтобы быстро придти в форму я выбрала кетодиету.

Я НЕ ела пищу, богатую биогенными аминами.
НЕ ела углеводы.
НЕ была голодной.
СМОГЛА похудеть на 10 кг за 8 месяцев.
Однако, в это время у меня снова начала постоянно болеть голова.
Хм, головная боль на кето? Но почему?…
Когда прошло 20 дней слабой, но непроходящей головной боли я снова завела пищевой дневник.
И, исключая продукты из рациона, смогла “вычислить виновника”!
Причина оказалась в кокосовой стружке, которую я щедро добавляла в домашние конфеты, так называемые кето фэт-бомбы.
Но в кокосовой стружке просто неоткуда взяться тирамину!
Отчего кокосовая стружка провоцирует мигрень?
Поизучав вопрос, я узнала, что кокосовую стружку отбеливают… сульфитами!

А сульфиты ВЫЗЫВАЮТ у меня мигрень, как я уже знаю на примере добавленного в продукты уксуса.
Количество сульфитов следовое, менее 2%. Поэтому информации о них не было в составе на упаковке с кокосовой стружкой.
Дальше мной овладел настоящий азарт!
За следующие 2 месяца я вычислила несколько оставшихся компонентов из продуктов, которые употребляла обычно:
- Свежая зелень, свекла из магазина (нитраты)
- Орехи, арахисовая паста, миндальная мука — в количестве более, чем 2 чайные ложки в день (тирамин, сульфиты)
Очевидно, у меня — не только дефицит моноаминоксидазы (МАО), которая расщепляет тирамин.
С дефицитом МАО, оказывается, рука об руку шли дефицит сульфитоксидазы и нитратоксидазы…
Сколько же вазоактивных веществ гуляло в моей крови, провоцируя мигрени.
Почему я раньше не заметила влияние этих продуктов на приступы мигрени? Возможно, не дочистила рацион, а возможно, что на кето потребление этих продуктов (орехи, зелень, кокосовая стружка) увеличилось и стала явно заметна связь с приступами.
И вот, наконец, мне удалось провести 2 месяца без непредсказуемых приступов мигрени!
[А предсказуемые остались — день начала и день окончания “красных дней”. Вопрос для девочек: если вы знаете, что с этой гормональной мигренью можно сделать, пожалуйста, расскажите в комментариях?]
В этот момент (мне было почти 39 лет) мой внутренний детектив, наконец, облегченно выдохнул.
Он аккуратно подшил в “Дело о хронической мигрени” все торчащие листки, списки и цитаты из пабмеда.
Отсортировал всю собранную информацию.
Списки биогенных аминов и продуктов, куда они входят.
Списки ферментов к ним.
Мой, выверенный на личном опыте, индивидуальный порог чувствительности к тем или иным продуктам. (Какое количество какого продукта я могу съедать без последствий.)
Настроение у меня было такое:
Детектив, с хлопком, закрыл воображаемое “Дело о хронической мигрени”. И поставил папку с помятыми и немного пожелтевшими за долгих 12 лет уголками на воображаемую полку.
В его воображаемом бюро тихо играл Паганини. Сквозь высокие окна на протертый паркет падали лучи неяркого ноябрьского солнца.
Он снял свою воображаемую дизайнерскую кепку и устало опустился в воображаемое кресло.
Еще какое-то время он наслаждался музыкой в тишине.


Практически каждый человек хотя бы раз в жизни испытывал головную боль. И, пожалуй, это первая по частоте причина обращения к неврологу. На данный момент выделяют больше сотни видов головных болей. Условно все это многообразие можно разделить на два класса:
— первичные, которые являются самостоятельным заболеванием;
— вторичные, которые развились в результате какого-то другого недуга и являются всего лишь его симптомом.
Из всего обилия видов головных болей к первичным относятся не так много — это мигрень, головная боль напряжения, кластерная головная боль и еще несколько редких и экзотических типов, во многом родственным этой троице. Все остальные виды головной боли являются вторичными. Так, вторичная головная боль может беспокоить при гайморитах, заболеваниях сосудов, после травмы, на фоне инфекций и нарушений обмена веществ.
Однако, несмотря на подобное разнообразие, надо учитывать еще и частоту заболевания. Если мы посмотрим на статистику, то выяснится, что наиболее распространенными среди всех головных болей являются два вида: мигрень — 38% и головная боль напряжения (ГБН) — 54 %, т.е. суммарно эти две причины головных болей составляют 92% случаев. Так что если у вас болит голова, не надо паниковать и искать опухоль. Скорее всего, ваша боль — результат мигрени и ГБН.
Есть так называемые красные флаги, или симптомы, сопровождающие головную боль, которые стоит знать, чтобы понимать, когда следует срочно обратиться к врачу.
1. Возникновение головной боли впервые после 50 лет;
2. Внезапная сильная (громоподобная) головная боль (субарахноидальное кровоизлияние, первая атака мигрени, височный артериит);
3. Приливы к голове (внутричерепная геморрагия);
4. Нарастание головной боли при кашле, физическом напряжении (внутричерепная гипертензия, мигрень);
5. Нарастание головной боли во времени: в течение часов-дней (менингит, энцефалит), дней-недель (опухоль, височный артериит);
6. Головная боль — причина ночных пробуждений (опухоль, атака кластерной головной боли, мигрени);
7. По утрам тошнота, рвота, икота, головокружение (опухоль).
Головные боли напряжения обычно не вызывают опасений у пациентов в силу своей малой интенсивности и отсутствия каких либо сопутствующих синдромов. Другое дело — мигрень. Для нее характерна высокая интенсивность приступов, почти всегда
нарушающих повседневную активность.
Мигрень — приступообразная повторяющаяся головная боль пульсирующего характера, обычно захватывающая половину головы. Длительности боли 6-72 часа. Встречается у 2-6 % населения, гораздо чаще у женщин. Возникает обычно в возрасте от 10 до 30 лет, хотя бывает и у совсем маленьких детей. В возникновении мигрени важную роль играет наследственность.
Приступ развивается обычно следующим образом. Сначала под действием провоцирующего фактора (стресс, погрешности в питании, гормональные колебания и др.) возникает спазм сосудов длящийся в течение 30-60 минут. В этот момент у части
больных может развиваться так называемая аура — предвестник приступа. Затем уставшие сосуды расширяются и перестают контролировать приток крови к мозгу, в результате чего возникает отек их стенок и развивается боль. Затем постепенно сосуды приходят в норму, восстанавливают свой тонус, и приступ прекращается.
По международной классификации мигрень подразделяется на 2 типа: мигрень без ауры и мигрень с аурой.
Мигрень без ауры (простая мигрень) . Ее основное проявление — пульсирующая односторонняя головная боль. Чаще она захватывает не всю половину головы, а, как правило, лобно-височную или теменно-затылочную область, реже бывает двусторонней, возможно чередование стороны боли. Интенсивность боли — средняя или значительная, в конце приступа боль тупая. Во время приступа, непереносимость света, сильных звуков. Физическая нагрузка боль усиливает. У большинства больных приступ сопровождается тошнотой, нередко рвотой. Продолжительность приступов варьирует от 4 до 72 часов.
Мигрень с аурой . Аура — неврологический симптом, который предшествует головной боли. Головная боль возникает сразу по окончании ауры или после короткого светлого промежутка, реже — во время ауры. Ауры у каждого пациента свои, но при этом, несмотря на все многообразие, у каждого конкретного человека она стереотипна.
Самый частый вариант — это зрительная аура в виде молний, светящихся зигзагов и затуманивания зрения. Она продолжается 5-60 мин, и затем возникает приступ головной боли (офтальмическая, классическая мигрень).
На втором по частоте месте стоит аура в виде онемения, беганья мурашек, которые возникают вначале в одном пальце руки, затем переходят на другие, поднимаются по руке и распространяются на лицо. К редким видам ауры относятся слабость половины тела, нарушение речи. И конечно же, подобные симптомы, особенно впервые возникшие, требуют обращения к
неврологу, потому что они могут сопровождать не только мигрень, но возникать при инсульте.
В целом, несмотря на крайне неприятные ощущения во время приступов, мигрени крайне редко наносят стойкий вред здоровью. Но встречаются и осложнения, к ним относят мигренозный статус и мигренозный инсульт.
Мигренозный статус . Иногда приступы мигрени следуют друг за другом без перерыва, сопровождаются повторной рвотой и обезвоживанием. Если приступ продолжается более 72 часов, диагностируется мигренозный статус. Он требует госпитализации и неотложной терапии.
Мигренозный инсульт (инфаркт мозга) . В последнее время доказано, что в редких случаях мигренозный приступ заканчивается развитием инфаркта мозга.
Вы можете заподозрить у себя мигрень если:
Вы испытывали как минимум 5 приступов головной боли длительностью от 4 до 72 часов (без лечения).
Головная боль имела как минимум 2 из указанных признаков: односторонняя, пульсирующая, средней силы или сильная, усиливается при физической нагрузке.
Головная боль сопровождается хотя бы одним из перечисленных симптомов: тошнота и/или рвота, непереносимость света, сильных звуков.
Важно также чередование стороны головной боли, так как односторонняя головная боль на протяжении длительного времени требует исключения других заболеваний.
Лечение мигрени состоит из купирования приступа и их профилактики. К сожалению, полностью избавиться от этого заболевания невозможно.
Купируют приступ приемом обезболивающих. Обычный ибупрофен или парацетамол могут помочь при нетяжелом приступе. Но чаще требуется применение специальных противомигренозных препаратов — триптанов. Если принять их в первые 30 минут,
приступ не разовьется. Они есть в таблетках и спрее. Спрей мы назначаем при рвоте. Если у пациента не мигрень, то триптаны не помогут. Кстати, эту специфику препаратов часто используют для уточнения диагноза. Бессильны триптаны — значит, у пациента головная боль другой этимологии.
Если приступы мигрени частые — более трех в месяц, то нужно профилактическое лечение: антидепрессанты, бета-блокаторы, антиконвульсанты, блокаторы кальциевых каналов и селективные ингибиторы обратного захвата норадренлина и серотонина. Это препараты с доказанным действием — они уменьшают частоту приступов мигрени. Конкретный препарат подбирается под каждого пациента врачом индивидуально.
Важную роль играет соблюдение сна и отдыха, режима питания, диеты. Вино, сыр, шоколад — это триггеры мигрени. В этих продуктах содержатся кислоты — амины — которые активизируют ядра тройничного нерва, и у человека начинается приступ.
С мигренью борются физиотерапией, иглоукалыванием, массажами, когнитивно-поведенческой терапией. Все это, конечно, не исключает применения фармакологических препаратов, назначенных неврологом.
Читайте также:


