Головная боль при птозе
Односторонний птоз встречается значительно чаще, чем двусторонний. Однако прежде всего следует упомянуть о часто совершаемой ошибке: за опускание века на одной стороне часто принимают ретракцию века на другой. В последнем случае верхнее веко не достигает верхнего края радужной оболочки. При этом необходимо проводить диагностический поиск в отношении эндокринной офтальмопатии, а также экзофтальма при объемном процессе в глазнице (при взгляде вниз верхнее веко остается на месте), воспаления или патологического наполнения сосудов (ангиома, тромбоз венозного синуса и т.п.). Если выявлен истинный односторонний птоз века, анализ проводится в соответствии с изложенными ниже принципами.
Односторонний птоз века наблюдается с рождения:
• Если он носит постоянный характер, в основе могут лежать:
- Доброкачественный односторонний врожденный птоз века: как правило, он не носит семейного характера, не прогрессирует и не сопровождается другими патологическими изменениями глаза.
Врожденный синдром Горнера: при этом следует выявлять миоз, расширение сосудов конъюнктивы, ослабление потовых реакций на лице. Энофтальм нередко бывает малозаметным. При синдроме Горнера птоз больше заметен во время взгляда вниз, а не вверх (в отличие от частичного поражения глазодвигательного нерва). Он может быть признаком перинатального поражения. Радужная оболочка часто бывает светлой.
- Если синдром Горнера сопровождается признаками поражения корешков, возможно, в основе лежит плечевая плексопатия, связанная с родовой травмой. Нередко при этом наблюдается также анизохромия радужки, с более светлым оттенком на пораженной стороне.
- Если имеет место изолированный синдром Горнера, который тем не менее сопровождается нарушением секреции потовых желез на лице, причиной может служить поражение пограничного ствола в области звездчатого ганглия или симпатического сплетения вокруг внутренней сонной артерии (например, гематома).
• Если выраженность птоза века изменяется, можно предположить:
- феномен пальпебромандибулярной синкинезии (симптом Маркуса Гунна). Он представляет собой врожденный птоз, который исчезает при открывании рта и особенно — при движениях подбородка в стороны. Причиной служит формирование патологической связи между ядрами глазодвигательного и тройничного нервов.
- Синдром Дуэйна, в основе которого лежит патологическая связь между отводяшим и глазодвигательным нервами: при взгляде в сторону в отведенном глазу становится заметной ретракция глазного яблока (возможно, связанная с одновременной иннервацией прямой внутренней мышцы), которая вызывает сужение глазной щели или птоз.
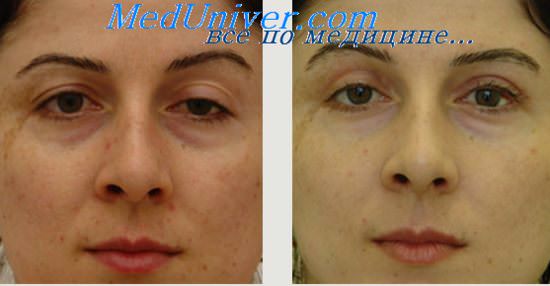
Односторонний птоз века, появившийся в течение жизни:
На дальнейшем этапе диагностического поиска необходимо выяснить, носит птоз века прогрессирующий либо стационарный характер и сопровождается ли он другими нарушениями со стороны глаз или нервной системы.
• Полностью изолированный односторонний птоз века носит постоянный или прогрессирующий характер. Подобный симптом наблюдается:
- при патологическом процессе в глазнице или заболевании века;
- при изолированном поражении верхней мышцы хряща века (m. tarsalis superior) или иннервирующих ее конечных симпатических ветвей, что иногда бывает после рецидивирующих инфекционных поражений конъюнктивального мешка, но может развиваться и без причины; птоз может уменьшаться после закапывания в конъюнктивальный мешок 10% раствора фенилэфрина;
- при поражении поперечнополосатой мышцы, поднимающей верхнее веко, или иннервирующих ее ветвей глазодвигательного нерва. В клинической практике подобный изолированный симптом встречается крайне редко.
• Односторонний птоз наблюдается эпизодически или его выраженность изменяется. В основе могут лежать те же причины, что и при двустороннем ремиттирующем птозе:
- прежде всего — миастения;
- односторонний птоз может развиваться в рамках интермиттирующего синдрома Горнера при приступах мигрени или эритропрозопалгии. У некоторых пациентов с кластерной головной болью птоз или синдром Горнера наблюдается также вне приступа головной боли.
• Односторонний птоз при синдроме Горнера сопровождается миозом, повышенной инъекцией сосудов конъюнктивы и легким энофтальмом. Синдром Горнера служит признаком нарушения симпатической иннервации глаза. Анатомический субстрат этой патологии отражен на рисунке. Этиологические факторы выявляют на основании данных анамнеза и/или сопутствующих неврологических симптомов:
- Если наблюдается поражение центрального симпатического пути вследствие какого-либо патологического процесса, синдром Горнера при этом сопровождается признаками поражения головного мозга. Центральный симпатический путь, возможно, берет начало в гипоталамусе и ретикулярной формации, проходит ипсилатерально, ближе к средней линии, от водопровода и IV желудочка, через средний мозг и варолиев мост, затем, слегка отклоняясь в сторону, — через задние отделы продолговатого мозга в спинной мозг. Очаг в вентральных отделах среднего мозга, распространяющийся также и на таламус, может сопровождаться развитием (гомолатерально) синдрома Горнера и контралатеральными двигательными нарушениями.
Любопытно, что при этом на стороне проявлений синдрома Горнера иногда наблюдается ослабление, а на противоположной стороне — усиление секреции потовых желез (так называемая альтернирующая вегетативная гемиплегия). Классический случай представляет собой синдром Горнера как часть синдрома Валленберга (очаг в заднебоковых отделах продолговатого мозга). При спонтанном расслоении внутренней сонной артерии гомолатеральный синдром Горнера (вследствие поражения периартериального симпатического сплетения) может сопровождаться контралатеральным гемипарезом.
• Синдром Горнера сопровождается признаками поражения корешков С8—Th2 (например, при разрыве после травмы плеча, паравертебральном новообразовании и т.д.). При этом нарушения секреции потовых желез не наблюдается.
• Синдром Горнера сопровождается поражением нижней части плечевого сплетения. Как правило, при этом бывает нелегко провести дифференциальную диагностику с поражением нервных корешков. В большинстве случаев в основе лежит опухоль верхушки легкого (например, опухоль Панкоста), и синдром Горнера развивается вследствие нарушения функции пограничного симпатического ствола. При этом он всегда сопровождается гомолатеральным нарушением секреции потовых желез на лице и верхней четверти туловища, чего не наблюдается при поражении корешков С8—Th2. • Синдром Горнера сопровождается исключительно признаками поражения симпатического пограничного ствола. К ним относятся нарушение секреции потовых желез и вазомоторной регуляции пилорических реакций.
Среди основных причин следует назвать инфильтрацию опухолью, травматическую гематому и воспалительные процессы (например, опоясывающий герпес).

Весь контент iLive проверяется медицинскими экспертами, чтобы обеспечить максимально возможную точность и соответствие фактам.
У нас есть строгие правила по выбору источников информации и мы ссылаемся только на авторитетные сайты, академические исследовательские институты и, по возможности, доказанные медицинские исследования. Обратите внимание, что цифры в скобках ([1], [2] и т. д.) являются интерактивными ссылками на такие исследования.
Если вы считаете, что какой-либо из наших материалов является неточным, устаревшим или иным образом сомнительным, выберите его и нажмите Ctrl + Enter.
Пучковая головная боль - первичная форма цефалгии, проявляющаяся приступами очень интенсивной строго односторонней боли орбитальной, супраорбитальной, височной или смешанной локализации, продолжительностью 15-180 мин, возникающей ежедневно с частотой от одного раза в 2 дня до восьми раз в сутки. Приступы на стороне боли сопровождаются одним или более из следующих симптомов: инъецирование конъюнктивы, слезотечение, заложенность носа, ринорея, потливость лба и лица, миоз, птоз, отёчность век. Клиническая картина является решающим критерием для диагностики. Для купирования приступа используют ингаляцию кислорода, триптаны, эрготамин или их комбинацию. Для профилактики приступов назначают верапамил, метисергид, лития вальпроат или их комбинацию.
Частота пучковой головной боли в популяции невысока - 0,5-1%. Мужчины страдают в 3-4 раза чаще, чем женщины, дебют заболевания происходит в 20-40 лет. У 5% пациентов заболевание носит наследственный характер.
В США заболеваемость составляет 0,4 %. В большинстве случаев пучковая головная боль носит характер эпизодических приступов; во время кластерных периодов на протяжении 1-3 мес пациент испытывает ежедневные приступы (от одного и более) пучковой головной боли, затем наступает длительная ремиссия от нескольких месяцев до нескольких лет. У некоторых пациентов кластерная головная боль протекает без периодов ремиссии.
Патофизиология кластерной головной боли до конца не ясна, однако ее периодичность указывает на гипоталамическую дисфункцию. Употребление алкоголя провоцирует приступ головной боли во время кластерного периода, но не во время ремиссии.
Синонимы - пучковая мигрень (англ. cluster - пучок), гистаминная цефалгия, синдром Хортона, мигренозная невралгия Харриса, цилиарная невралгия, эритромелалгия головы, эритропрозопалгия Бинга.

[1], [2], [3], [4]
Код по МКБ-10
Чем вызывается пучковая головная боль?
Симптомы пучковой головной боли
Наиболее часто наблюдают эпизодическую форму пучковой головной боли, реже - хроническую, когда ремиссии или отсутствуют совсем, или не превышают 1 мес. Хроническая форма пучковой головной боли (10-15% случаев) может возникать de novo или происходить из эпизодической формы. У некоторых пациентов отмечают переход хронической формы в эпизодическую. У некоторых пациентов было описано сочетание пучковой головной боли и тригеминальной невралгии.

[5], [6], [7], [8], [9], [10], [11]
Где болит?
Диагностика пучковой головной боли
3.1. Пучковая (кластерная) головная боль (МКГБ-4)
- A. Как минимум пять приступов, отвечающих критериям B-D.
- B. Интенсивная или чрезвычайно интенсивная односторонняя боль орбитальной, супраорбитальной и/или височной локализации продолжительностью 15-180 мин без лечения.
- C. Головная боль сопровождается как минимум одним из следующих симптомов на стороне боли:
- инъецирование конъюнктивы и/или слезотечение;
- заложенность носа и/или ринорея;
- отёчность век;
- потливость лба и лица;
- миоз и/или птоз;
- чувство беспокойства (невозможность находиться в покое) или ажитация.
- D. Частота приступов - от одного раза в 2 дня до восьми раз в сутки.
- E. Не связана с другими причинами (нарушениями).
Кластерная головная боль дифференцируется с другими синдромами с односторонней головной болью и вегетативными компонентами, в частности с хронической пароксизмальной гемикранией с более частыми (>5 в день) и более короткими (обычно несколько минут) приступами и с постоянной гемикранией, характеризующейся умеренно продолжительной односторонней головной болью с наслоением коротких эпизодов более интенсивной боли. Эти два вида головной боли, в отличие от кластерной головной боли и мигрени, эффективно купируются индометацином, но в то же время слабо реагируют на другие НПВП.

[12], [13], [14], [15], [16], [17]
Как обследовать?
К кому обратиться?
Лечение пучковой головной боли
Острые приступы пучковой головной боли можно купировать парентеральным введением препарата триптановой группы или дигидроэрготамина, а также ингаляцией 100 % О2. Поскольку кластерная головная боль в силу частоты и интенсивности приступов значительно снижает трудоспособность, пациентам показана превентивная медикаментозная терапия. Например, однократный прием преднизона внутрь (60 мг) обеспечит быструю защиту на то время, пока не проявится эффект профилактических препаратов с более медленным началом действия (верапамил, литий, метисергид, вальпроат, топирамат).
Основные подходы к лечению пучковой головной боли
- Лечение приступа (абортивная терапия):
- вдыхание кислорода;
- триптаны;
- лидокаин интраназально.
- Профилактика приступа:
- верапамил (по 80-240 мг/сут);
- лития карбонат (по 300-900 мг/сут);
- вальпроевая кислота (по 600-2000 мг/сут);
- топирамат (по 50-100 мг/сут);
- габапентин (по 1800 2400 мг/сут).
- Хирургическое лечение:
- радиочастотная термокоагуляция тригеминального ганглия;
- радиочастотная ризотомия:
- микроваскулярная декомпрессия;
- нейростимуляция.
При эпизодической форме и относительно лёгком течении хорошим эффектом обладают лития карбонат и верапамил, при необходимости возможно сочетание этих препаратов. При более тяжёлом течении (более пяти приступов в сутки, большая продолжительность болевого пучка - более 2 мес) показано применение антиконвульсантов и габапентина.
Трудности представляет лечение хронической формы пучковой головной боли. При неэффективности перечисленных подходов при хронической форме возможно применение глюкокортикоидов. Наряду с хирургическими методами для лечения резистентной к другим видам терапии хронической формы пучковой головной боли применяют методы нейростимуляции: глубокую стимуляцию задней гипоталамической области, стимуляцию большого затылочного и блуждающего нерва (Shoenen, 2007). По данным первых нескольких исследований, проведённых в Европе, продолжительность ремиссии после гипоталамической нейростимуляции может достигать 9 мес. В связи с инвазивным характером перечисленных вмешательств и вероятностью осложнений необходим тщательный отбор пациентов для этого вида лечения. В настоящее время критерии отбора пациентов с пучковой головной болью для нейростимуляции находятся в стадии разработки.

Кластерная головная боль или пучковая головная боль является строго односторонней болью и лишь у 15% пациентов может наблюдаться смена стороны боли от одного пучка к другому. Пучковая головная боль, как правило, локализуется вокруг глаза и захватывает висок, лоб, область щеки и верхнюю челюсть на той же стороне. В более редких случаях кластерная головная боль иррадирует в нижнюю челюсть, зубы и даже шею. Боль при пучковой головной боли имеет очень высокую интенсивность. Она обычно описывается в таких терминах: “сверлящая”, “рвущая” или “жгучая”; пациенты сообщают об “ощущении выдавливания глаза” или о “раскаленной игле, воткнутой в глаз”.
Кластерная головная боль настолько мучительна, что у большинства наблюдается выраженное двигательное возбуждение. Известны суицидальные попытки во время приступа с целью прекратить свои страдания, поэтому кластерную головную боль называют суицидальной.
Лечение кластерной головной боли эффективно только препаратами, обладающими быстрым действием. Обычные анальгетики не эффективны, наркотические анальгетики дают лишь слабый эффект. Лечение кластерной (пучковой) головной боли основано скорее на эмпирических данных, чем на патофизиологической концепции заболевания. Оно может быть разделено на терапию в остром периоде, направленную на прерывание отдельных атак, и профилактическую терапию, целью которой является подавление атак и сохранение ремиссии в течение ожидаемой длительности кластерного периода. В клинике лечения кластерной головной боли им. Вейна с успехом подбирают оптимальную терапию при пучковой головной боли.
Стоит отметить, что в лечении кластерной формы головной боли немедикаментозное лечение неэффективно почти у всех пациентов.
Для подбора эффективного лечения кластерной или пучковой головной боли обратитесь к врачам нашей клиники:
Наприенко Маргарита Валентиновна
Главный врач, доктор медицинских наук, профессор, невролог высшей категории

Филатова Елена Глебовна
Невролог, профессор, доктор медицинских наук

Екушева Евгения Викторовна
Невролог, доктор медицинских наук, профессор

Латышева Нина Владимировна
Невролог, кандидат медицинских наук
причины кластерной головной боли
По данным исследований выделены следующие возможные причины (триггеры) атак кластерной головной боли:
- алкоголь,
- сигаретный дым,
- большие высоты,
- нарушения привычного суточного ритма,
- яркий свет,
- психоэмоциональное напряжение,
- высокая температура окружающей среды,
- продукты с высоким содержанием нитритов,
- некоторые лекарственные средства (гистамин, нитраты).
Признаки кластерной головной боли
Характерным признаком кластерной головной боли является вегетативное сопровождение атак на стороне боли. Наиболее часто наблюдаются слезотечение и покраснение склеры, заложенность носа. Другие симптомы (потливость и отечность лица, синдром Горнера и др.) встречаются гораздо реже.
Системные вегетативные нарушения также могут возникать во время болевого приступа кластерной головной боли.
Атаки пучковой головной боли имеют среднюю продолжительность 45—90 мин. и возникают в среднем с частотой 1—3 раза в сутки.
Кто подвержен атакам кластерной головной боли
Пациенты, страдающие пучковой головной болью, часто имеют атлетическое телосложение, курят и часто употребляют алкоголь. Их лицо, с глазами орехового цвета, глубокими мимическими морщинами, утолщенной кожей с множественными телеангиоэктазиями, напоминает “лицо льва”. Внешний вид полностью противоположен эмоционально-личностным особенностям. За внешне мужественным обликом скрываются чувствительность, нерешительность, склонность к тревоге и ажитации, потребность в психологической поддержке со стороны близких людей — “сердце мыши”.
Из истории кластерной (пучковой) головной боли
Кластерная (пучковая) головная боль является одной из наиболее мучительных форм первичных цефалалгий и встречается редко по сравнению с такими заболеваниями, как мигрень и головная боль напряжения. Кластерную головную боль ранее рассматривали как вариант мигренозной головной боли. Впервые термин “кластер” использовал M. Kunkle (1952 г.) для обозначения периодичности серий атак боли при этом заболевании. Заслуга выделения в отдельную клиническую форму пучковой головной боли и описания характерных клинических признаков принадлежит норвежскому исследователю О. Sjaastad. Именно его исследования легли в основу диагностических критериев, использованных в последующем в Международной классификации головной боли.
Теория биологических часов частично возникла из-за циклической природы кластерных головных болей и того факта, что они часто появляются в одно и то же время суток в течение цикла. Циркадная периодичность приступов и периодичность, наблюдаемая в кластерный период, указывает на дезорганизацию биологических ритмов, что заставляет предположить вовлечение гипоталамуса в патофизиологию кластерной головной боли. Недавние функциональные и структуральные нейровизуализационные исследования подтверждают это предположение, указывая на изменения в этой конкретной области. Около 50% атак кластерной головной боли происходит ночью. Уровень секреции мелатонина строго соответствует циркадным ритмам, которые регулируются супрахиазмальным ядром. Циркадные ритмы обеспечиваются сигналами света, проходящими между сетчаткой и гипоталамусом. Нормальный ночной пик секреции мелатонина ослабевает в острую фазу кластерной головной боли и экскреция его метаболитов нарушается. В двух позитивных исследованиях с небольшим количеством пациентов показана эффективность использования мелатонина в лечении пучковой головной боли.
В Международной классификации головной боли МКГБ кластерная головная боль относится к первичным формам головной боли.
Кластерная (пучковая) головная боль при эпизодических и хронических формах характеризуется:
- Как минимум 5 приступов, соответствующих критериям: сильная, односторонняя орбитальная или височная боль длительностью от 15 до 180 минут.
- Наличие на стороне боли хотя бы одного из следующих симптомов: слезотечение, заложенность носа, отек века, потоотделение на передней части головы или лица, миоз и/или птоз, невозможность находиться в покое.
- Частота атак от 1 до 8 в сутки.
- Головная боль не связана с другими причинами.

Кластерная головная боль — это патология с ярко выраженными болезненными ощущениями, сгруппированными преимущественно в области глаза, надбровья и виска (с одной стороны).
Этот вид головной боли напрямую связан с тригеминоваскулярной системой, то есть с тройничным нервом и иннервируемыми сосудами (от лат. nervus trigeminus — тройничный нерв).
Вообще головная боль относится к наиболее часто встречающимся неспецифическим симптомам различных заболеваний и патологических состояний.
Для упрощения диагностики неврологи разделяют головные боли на четыре типа:
- головные боли напряжения (наиболее частый тип головных болей, возникающий преимущественно на фоне нервного или физического перенапряжения);
- мигренозные;
- хронические головные боли (на протяжении последних трех месяцев у пациента фиксируются минимум 4 раза в неделю);
- кластерные головные боли (пучковая головная боль).
Наряду с приведенным делением на типы есть и общая классификация видов головной боли .
Наиболее редким и тяжелым видом головной боли считают кластерные боли. Согласно официальной медстатистике, кластерная головная боль встречается у 0.1-0.4% населения.
Кластерная головная боль — что это
Кластерная головная боль — это тяжелейшая форма головной боли, проявляющаяся периодическими рецидивирующими приступами. Часто используются и другие названия патологии — пучковая головная боль, мигрень Хортона.
Кластерная головная боль проявляется в виде серии приступов головной боли за ограниченный временной промежуток (от 1-2 недель до 1-2 месяцев) с последующим длительным периодом ремиссии заболевания (иногда кластерные головные боли исчезают на несколько лет).
Справочно. Характерной особенностью кластерной головной боли является сила и интенсивность болевого синдрома. Выраженность головной боли настолько сильная, что среди пациентов с кластерной головной болью были зафиксированы случаи самоубийства, с целью избавления от болей.
Кластерные головные боли встречаются преимущественно у мужчин (у женщин они регистрируется в 4 раза реже).
Дебют заболевания у мужчин отмечается в 20-29 лет. У женщин отмечают два пика заболеваемости (с 15 до 20 и с 45 до 50 лет).
Кластерная головная боль — причины
Точные причины развития кластерных головных болей неизвестны. Наследственный характер пучковых головных болей можно проследить только у 2.5-4% пациентов.
Также большинство специалистов склоняются к мысли, что ведущую роль в развитии приступов кластерных головных болей играет патологическая активность гипоталамуса. 
Однако наиболее часто встречающимися считают:
- употребление спиртных напитков;
- бессонницу;
- употребление некоторых медикаментов (например, гистамина, вводимого подкожно или внутривенно, сублингвальных форм нитроглицерина);
- психоэмоциональное или нервное перенапряжение.
Следует особо подчеркнуть многообразие факторов риска, провоцирующих кластерную головную боль — для всех пациентов они разные.
При возникновении кластерных головных болей, связанных с приемом спиртного, не имеет значение количество употребляемого алкоголя. Развитие таких головных болей не профилактируется препаратами, эффективными при кластерных головных болях.
При этом спиртное выступает в роли провоцирующего фактора только в кластерном периоде, в периоде ремиссии заболевания прием алкоголя не приводит к развитию приступа.
Справочно. Считается, что алкогольиндуцированные кластерные головные боли связаны с сосудорасширяющим воздействием спиртного.
Медикаментозные препараты (гистамин, нитроглицерин) также могут провоцировать кластерную головную боль из-за своего сосудорасширяющего воздействия.
Иногда развитию кластерной головной боли способствует повышение уровня серотонина (вместе с гистамином серотонин отвечает за регуляцию биологических часов человека).
Кластерная головная боль, связанная с перенапряжением, может возникать после просмотра телевизора, длительной работы за компьютером или смартфоном, после интенсивной тренировки, стресса, недостатке кислорода (пребывание в душном непроветриваемом помещении).
Также рассматривается влияние уровня тестостерона на частоту приступов (повышенный уровень тестостерона может выступать в качестве провоцирующего фактора).
У некоторых пациентов кластерные боли могут возникать спонтанно и не иметь связи с провоцирующими факторами.
- высокий рост;
- развитая мускулатура;
- квадратная нижняя челюсть;
- наличие ямочки на подбородке;
- светлый оттенок глаз;
- чрезмерная амбициозность в сочетании с нерешительностью или чрезмерной импульсивностью.
Более девяноста процентов пациентов с кластерными болями много курят (1-1.5 пачки сигарет в день).
Биоритмы и пучковая боль
Считается, что кластерная головная боль (кластерная цефалгия) связана с биоритмами (биологическими часами) человека. В пользу этой теории свидетельствует тот факт, что кластерная головная боль (в кластерном периоде болезни) развивается преимущественно в одно и то же время суток (чаще всего кластерные боли головы возникают ночью, во время фазы быстрого сна).
В норме, за счет нормального функционирования биологических часов человека осуществляется регуляция ферментативной активности организма, гормональной секреции, физиологических реакций и процессов.
Регуляцией режима биологических часов занимается гипоталамус. При нарушениях работы гипоталамуса может происходить чрезмерная активация центральной нервной системы и расширение кровеносных сосудов головного мозга.
Справочно. В основе кластерной головной боли лежит именно чрезмерное наполнение сосудов мозга кровью.
Также провоцировать чрезмерное расширение сосудов головного мозга может низкий уровень мелатонина или резкое повышение уровня серотонина и гистамина в крови.
Патогенез развития
Точный патогенез развития кластерной головной боли неизвестен.
Пусковым фактором развития приступа является ряд биохимических, метаболических и гормональных изменений в организме, связанных с нарушением работы гипоталамуса.
Также кластерный (болевой) цикл могут запускать и следующие триггерные факторы:
- смена часовых поясов (длительные перелеты, переезды);
- бессонные ночи, нарушение физиологического режима сна;
- психоэмоциональные перегрузки;
- длительный просмотр ТВ.
Продолжительность атаки кластерной головной боли — от 15 до 180 мин., до 8 раз в сутки. Кластерные периоды длятся от 7 до 90 дней, могут исчезать на несколько лет.
При проведении ПЭТ (позитронно-эмиссионная томография) у пациентов с кластерными головными болями выявляется гиперактивация клеток серого вещества в задней части гипоталамуса.
Вовлечение в патологический процесс первой ветви тройничного нерва приводит к тому, что кроме головной боли, кластерный приступ сопровождается:
- опущением века (птозом),
- патологическим сужением зрачка (миоз),
- слезотечением,
- заложенностью носа.
Справочно. Все эти симптомы появляются только на стороне поражения (приступ кластерной головной боли носит односторонний характер).
Виды кластерных головных болей
Кластерные боли разделяют по частоте возникновения приступов, поскольку симптомы заболевания всегда одинаковы.
Кластерная головная боль может быть:
- эпизодическая (регистрируется у 80-90% пациентов с кластерной головной болью). У больных отмечается более двух кластерных периодов (их общая длительность обычно колеблется от 7 до 90 дней, между которыми регистрируются ремиссии более 1 месяца);
- хроническая (встречается реже, у 10-20% пациентов). Характерной особенностью является отсутствие ремиссий или их длительность менее месяца, а также частая устойчивость к проводимому лечению.
Следует также отметить, что эпизодические кластерные головные боли могут пропадать на несколько лет. 
Обратите внимание на то, как отличить кластерную головную боль:
- наступает неожиданно и стремительно усиливается;
- приступ длится около часа;
- приступ может наступать во время сна, перед пробуждением;
- приступ может сопровождаться нервозностью и возбуждением;
- болевые ощущения возникают всегда с одной и той же стороны;
- предсказать приступ практически невозможно, на него не влияют внешние факторы. После приступа наступает облегчение и ощущение усталости.
Чем опасны приступы кластерной цефалгии
Главной опасностью кластерной головной боли является интенсивность болевого синдрома.
Невыносимая головная боль может стать причиной самоубийства больного или развития тяжелых депрессий и неврозов, связанных с ожиданием нового приступа.
Кластерная головная боль — симптомы
Кластерные головные боли всегда возникают остро. Пик болевого синдрома отмечается уже через 1-3 минуты после начала приступа.
Средняя длительность приступа кластерной головной боли может колебаться от 15 минут до часа (реже длительность приступа может достигать 1.5-2 часов).
Прекращается болевой приступ также быстро и внезапно, как и начинается.
Как правило, кластерные приступы следуют сериями (пучками, кластерами). За сутки у пациента может наблюдаться от двух до четырех атак (реже около 6-8 атак).
Справочно. Приступ кластерной головной боли обычно возникает ночью. Период типичного кластерного обострения болезни может длиться от двух недель до двух месяцев.
Специфические симптомы кластерной головной боли:
Также может отмечаться повышенное слюноотделение, потливость, светобоязнь, звукобоязнь, рвота.
Справочно. Специфической особенностью кластерного приступа является также невозможность сохранять горизонтальное неподвижное положение тела. Пациенты мечутся по комнате, бьют предметы, избивают стену кулаками.
При этом, повышенная физическая активность может способствовать более быстрому купированию болевого приступа.
Кластерные головные боли могут быть не только первичными, но и вторичными, т.е. болевой синдром может сопровождать различные заболевания. Боль является симптомом аневризмы сонной артерии, дистонии сосудов или инфаркта головного мозга. Очень часто приступы начинаются после черепно-мозговых травм, которые нарушили структуру мозга. 
Данный вид цефалгии может указывать на развитие тяжелых патологий, если боли сопровождаются другими симптомами:
- Рвота, тошнота, нарушение речевой функции, потеря сознания, частичный паралич свидетельствуют о возможном развитии ишемического инсульта или кровоизлияния в мозг.
- Сонливость и слабость на фоне уменьшения боли, а также отсутствие адекватных реакций на происходящее указывают на нарушение мозговой деятельности после травмы.
- Лихорадка на фоне повышенного тонуса мышц шеи указывает на возможный менингит.
- Усиление головной боли при физических нагрузках, а также при кашле и чихании предупреждает о возможном отеке головного мозга.
- Длительная пульсирующая боль в области глазницы свидетельствует о развитии глаукомы.
Читайте также:



