Головная боль слизь по задней стенке
Скопление слизи в носоглотке вызывает у человека неприятные ощущения и может привести к осложнениям. Если слизь стекает по задней стенке носоглотки, требуется комплексное лечение для борьбы с причиной недуга. Симптоматическая терапия не оказывает должного эффекта, поэтому необходимо пройти диагностику и проконсультироваться с доктором для устранения проблемы.
Причины образования слизи
Существует несколько различных причин, почему возникает слизь в носоглотке. Частой причиной является воздействие на ЛОР-органы вирусов и бактерий, из-за которых происходит воспаление лимфатического кольца и полости носоглотки. Также стекание слизи из носа происходит вследствие влияния сторонних раздражающих факторов. Воспалительные процессы, вызывающие проблему, появляются по следующим причинам:
- аллергическая реакция организма;
- внутреннее повреждение полости носоглотки;
- вирусные инфекции;
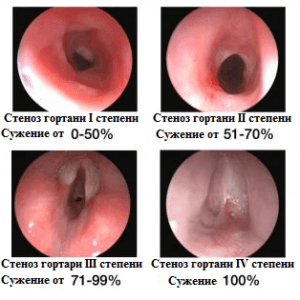
- новообразования в гортани или носу;
- грибковые заболевания и другие.
Еще одной причиной возникновения слизи в носу становится постоянное раздражение задней стенки горла. Активизируют раздражительный процесс в носу такие факторы, как частое курение, недостаточная влажность в помещении, употребление алкогольных или газированных напитков.
Если причиной скопления слизи является инфекционное воспаление гортани, у пациента наблюдается повышенная температура, резкое ухудшение самочувствия, интенсивные боли и жжение. При этом происходят гнойные выделения с неприятным запахом. В случае несвоевременного лечения возникает риск нарушения работы легких и сердца, поэтому важно обеспечить пациента комфортной средой и профессиональной терапией.
Независимо от источника заражения, ряд болезней становится причиной накопления слизи в носоглотке. Такие заболевания, как скарлатина, корь и краснуха, сопровождаются множественными симптомами, включая образование экссудата. Чаще всего это происходит из-за проникновения инфекции воздушно-капельным путем через нос или рот.
Наличие новообразований внутри ЛОР-органов приводит к активному формированию слизи в носу в качестве защитного фактора. Жидкость предотвращает пересыхание внутренней полости и, при выходе, обеспечивает прочищение дыхательных путей.
При условии, что пациенту проводится постоянная терапия, полипы начинают исчезать спустя 7-10 дней. Со временем проходят последствия раздражения слизистой оболочки, и она выполняет свои функции в привычном режиме.
Увеличение миндалин при заболевании аденоидитом провоцирует увеличение количества возникающей слизи в носоглотке. В результате слизь стекает по задней стенке и провоцирует кашель с отхаркиванием мокроты. Как правило, приступы кашля наступают в ночное время, когда человек продолжительное время находится в малоподвижном состоянии. В некоторых случаях приступы могут сопровождаться выходом мокроты в результате рвоты.
Чтобы избавиться от болезненных симптомов, нужно обрабатывать нос разжижающими препаратами для ускоренного выхода слизи. Как правило, для лечения аденоидита требуется 1-2 недели.
При вирусной и аллергической формах ринита в горле происходит постоянная выработка избыточной слизи. Вазомоторный ринит, связанный с неправильным функционированием сосудистой системы, вызывает накопление экссудата в утреннее время. Раздражение внутренней полости носоглотки и заболевание ринитом происходит из-за вирусной инфекции, искривления носовой перегородки либо аллергической реакции.
Для устранения последствий ринита рекомендуется использовать противовирусные препараты, иммуномодуляторы и сосудосуживающие спреи.
Одним из выраженных симптомов гайморита является выделение слизи различного цвета (прозрачной, зеленой, желтой). Каждое состояние представляет определенный этап заболевания и обладает своей консистенцией. Выделительный процесс вызывается воспалением внутри гайморовых пазух носа или хроническими заболеваниями.
Для минимизации развития осложнений гайморита нужно аккуратно избавиться от скопившихся выделений, поскольку в противном случае процесс воспаления будет более интенсивным. Высмаркивать выделения нужно из каждой ноздри поочередно, зажимая их пальцами
Острая и хроническая форма фарингита сопровождаются повышенным формированием и поступлением в полость ЛОР-органов слизи. Воспаленные ткани гортани увеличиваются и активизируют функционирование железистых клеток, из-за чего в носу образуется вязкая слизь, провоцирующая еще большее раздражение. При хроническом фарингите чувство дискомфорта в горле имеет постоянный характер, а к числу симптомов добавляется сухость и ощущения комка.

Схема лечения назначается индивидуально, в зависимости от текущего состояния здоровья пациента. Для борьбы с признаками заболевания часто используются растворы морской соли, травяные отвары и физиопроцедуры.
При заболевании синуситом пациент чувствует заложенность носа, а в горле скапливается слизь и стекает по задней стенке, вызывая кашель и насморк. Выделения из носа могут быть темно-зелеными или желтыми, иногда с примесью частиц крови.
Антибиотики не помогают полностью устранить слизистые выделения в носоглотке, поэтому главными рекомендациями являются соблюдение отдыха, обильное питье, применение антигистаминных препаратов и назальных спреев. Спровоцированный вирусной инфекцией синусит может пройти самостоятельно в течение пары недель, но отсутствие терапии способно вызвать осложнения.
Основные симптомы
Правильное определение причины на основе симптомов недуга напрямую влияет на эффективность терапии. Если ориентироваться на неверные симптомы, можно усугубить ситуацию и спровоцировать развитие осложнений. О проникновении слизи в область горла свидетельствуют следующие признаки:
- Систематическое першение в гортани, желание откашляться.
- Наличие комков экссудата в выходящей мокроте.
- Затрудненное глотание с болевыми ощущениями.
- Вязкая слюна с частицами слизи.
- Покраснение и раздражение задней стенки носоглотки.
При наличии данных симптомов на протяжении нескольких дней необходимо обязательно записаться на прием к доктору. Если обнаружить скопление носовых выделений на ранней стадии, удастся без проблем справиться с недугом. В случае если инфекция проникла вглубь гортани, потребуется использование антибактериальных средств с мощным воздействием.
Симптомы недуга у взрослых индивидуальны, и к их числу относится ряд дополнительных пунктов. В том числе:
- Нарушение дыхания через нос. При этом вероятной причиной может стать искривление перегородки.
- Неприятный запах изо рта. Находясь долгое время внутри носовой полости, слизь приобретает специфический едкий запах.
- Незначительные проблемы с речевым аппаратом. Скопившаяся в носоглотке слизистая мокрота, из-за своей вязкости, мешает разговаривать в свободном режиме.
Обнаружить наличие проблемы у грудных детей в разы сложнее, поскольку симптомы болезни схожи с обычным поведением ребенка в других некомфортных для него ситуациях. Кроме того, по объективным причинам, отсутствуют прямые жалобы на першение в горле либо болевые ощущения в носу.
Провести диагностику заболевания у грудничка следует в тех случаях, если у него течет слизь из носа, он часто кашляет и есть подозрения на заложенность носа.
При каких признаках необходимо обращаться к врачу
Заметив хотя бы один из симптомов, свидетельствующих о скоплении избыточного количества слизи на задней стенке носоглотки, следует обратиться за консультацией к отоларингологу. После первичного осмотра доктор проведет диагностику состояния здоровья пациента и, при необходимости, проведет терапевтические процедуры.
Потребность во врачебном контроле возникает, если постоянно чувствуется заложенность носа, а скапливающаяся мокрота в горле вызывает сильный кашель.
При наличии данных признаков может потребоваться общий анализ крови, эндоскопическое и риноскопическое исследование, аллергопробы и кожное тестирование. Своевременное обращение в клинику поможет предотвратить осложнения и сократить продолжительность терапии при скоплении слизи в носоглотке.
В случае диагностированной хронической инфекции для борьбы с недугом требуется антибактериальная и иммуномодулирующая терапия. Антибиотики подбирает лечащий врач, с учетом здоровья пациента и его чувствительности к медикаментам. С этой целью заранее делают бактериологический посев из ЛОР-органов. Среди эффективных антибиотиков себя отлично зарекомендовали препараты Аугментин и Амоксиклав.
Для антисептической обработки носоглотки и устранения болезненных симптомов подходят назальные капли. К распространенным препаратам относятся: Колларгол, Сиалор и Протаргол. Использовать назальные средства для носа рекомендуется эпизодически, в рамках комплексной терапии. Применяя для лечения назальные растворы, необходимо соблюдать назначенную доктором дозировку и проводить курс не дольше 5 суток.
Капли с содержанием сосудосуживающего компонента используются для устранения насморка, избыточной слизи в носоглотке и борьбы с синдромом постназального затека.
Механизм влияния препаратов заключается в устранении отечности слизистой путем сужения сосудов. Под влиянием капель сокращается объем экссудата и облегчается дыхание.
Чтобы уменьшить интенсивность болезненных ощущений при раздражении носоглотки и устранить сухость слизистой оболочки, рекомендуется использовать увлажняющие препараты. Мягкое воздействие на ЛОР-органы позволяет восстановить защитную функцию, предотвратить риск образования корок внутри носоглотки и снизить риск развития инфекционных заболеваний. К увлажняющим средствам относятся: Аква Марис, Флуимарин, Мореназал и другие.
Столкнувшись с отечностью слизистой носа, следует использовать для лечения спреи, обладающие антигистаминным и противоотечным воздействием.
Медикаменты из данных категорий требуют постоянного применения, особенно в острой фазе, поэтому отдать предпочтение лучше препаратам последнего поколения (например, Кларитин и Зиртек). В противном случае медикаменты могут спровоцировать сильную сонливость, из-за чего затрудняется прием в дневное время суток у людей, придерживающихся динамичного образа жизни.
Гормональные средства при заложенности носа и скоплении слизи снимают воспаление, не оказывая при этом сосудосуживающее воздействие. Основными компонентами данных медикаментов являются глюкокортикостероиды, стабилизирующие тонус сосудов. Разновидность гормональных спреев назначается при хроническом насморке, рините и гайморите.
Для снятия симптомов недуга требуется комплексное лечение, поэтому, одновременно с приемом медикаментов, рекомендуется проводить промывания носа с целью очищения от слизи. Обработка носоглотки помогает избавиться от раздражения и разжижает сопли для ускоренного выхода.
Выполнить промывание можно самостоятельно, используя простой шприц без иглы или спринцовку. Набрав в инструмент специальный раствор, необходимо пошагово выполнить следующие действия:
- Склонитесь над умывальником и поверните голову в сторону. Это необходимо, чтобы раствор поступил в одну ноздрю и вышел из другой, обогнув носовую перегородку.
- Поместив наконечник инструмента внутрь, под невысоким давлением введите раствор.
- Поочередно промойте каждую ноздрю носа от слизи и высморкайтесь.
Во время процедуры следует расслабиться, чтобы промывание прошло безболезненно. Часть раствора может вытекать через рот, но это не свидетельствует о неправильности действий, так как внутреннее строение ЛОР-органов не позволяет всей жидкости выйти исключительно через нос.
Промывать нос следует растворами, которые не оказывают жесткого воздействия на ЛОР-органы. Для процедуры подходят растворы пищевой соды, морской соли, марганцовки, фурацилина и травяных отваров с добавлением различных растений. Чтобы приготовить смесь, достаточно разбавить одну чайную ложку основного ингредиента в 200-250 миллилитров чистой теплой воды.
Готовый к применению раствор фурацилина или марганцовки можно свободно купить в аптеке без врачебного рецепта. Также есть возможность приготовить его самостоятельно, разведя 2 таблетки в стакане кипяченой воды. Приступать к процедуре можно, только дождавшись полного растворения лекарства и охлаждения до комнатной температуры.
Профилактические методы
Сократить вероятность скопления слизи в носоглотке помогает периодическая профилактика. К числу действенных профилактических мер относятся:
- Корректировка режима питания с добавлением большего количества молочных продуктов и различных жидкостей и отказа от раздражающей горло пищи (горячие и острые блюда, чрезмерно соленые продукты).
- Отказ от постоянного курения и употребления алкогольных напитков.
- Использование оксолиновой мази в зимний период, когда высок риск заражения респираторными инфекциями.
- Поддержание оптимальной влажности воздуха в квартире.
- Своевременное лечение затяжного кашля и насморка.
- Регулярное прохождение флюорографии и посещение врача для проверки состояния ЛОР-органов.
Образование слизи в носовой полости — процесс совершенно естественный и необходимый. Слизь или муконазальный секрет необходима для увлажнения вдыхаемого воздуха, очищения его от пыли и защиты от болезнетворных микробов.
В норме, стекая по задней стенке носоглотки и горла, она проглатывается вместе со слюной, не причиняя никакого дискомфорта.

Однако в силу различных причин (воспалительного процесса, аллергии и проч.) количество выделяемой слизи может существенно увеличиться, а сама она стать гуще.
Появляются насморк и/или скопление слизи в задних отделах носовой полости, которая начинает стекать по задней стенке горла.
Это состояние называю постназальным синдромом или синдромом постназального затека. Важно понимать, что это не болезнь, а проявление какого-то заболевания. Справиться с ним можно, только выявив и устранив первопричину.
Как проявляется постназальный синдром
Нередко постназальный синдром сопутствует риниту или синуситу. Пациенты жалуются на заложенность носа, першение и ощущение кома в горле, осиплость голоса, кашель с мокротой, который усиливается в том случае, когда человек принимает горизонтальное положение.
Особенно навязчивым такой кашель бывает ночью и под утро.
К перечисленным симптомам могут добавиться головная боль и болезненность в области носовых пазух, а также специфический шум в ушах.
Бывает, что как таковой заложенности носа нет, а слизь постоянно стекает по задней стенке горла, провоцируя кашель с мокротой или покашливания и поддерживая воспалительный процесс.
Иногда пациент долгое время пребывает в уверенности, что у него хронический бронхит и не подозревает, что проблему нужно искать в верхних дыхательных путях.
Причины постназального синдрома
Причин для стекания слизи по задней стенке горла довольно много. Самая банальная из них — острый ринит, вызванный вирусной инфекцией (ОРВИ).
Среди других, довольно часто встречающихся провокаторов — вирусные, бактериальные или грибковые риносинуситы, аллергический, вазомоторный и гипертрофический риниты, искривление носовой перегородки и другие пороки носовой полости, наличие в ней образований, например кисты Торнвальдта.
Нередко постназальный синдром сопровождает гастроэзофагеальную рефлюксную болезнь и встречается при так называемом рините беременных.
Бывает, стекание слизи по задней стенке горла становится ответной реакцией организма на перемену погоды, резкое похолодание, сухой воздух, вдыхание паров химических веществ, пряную пищу и прием некоторых лекарств, в первую очередь оральных контрацептивов и препаратов для лечение гипертонической болезни.
У детей подобное состояние может быть обусловлено наличием в носу инородного тела.
Крайне редко стекание слизи бывает вызвано повышенной проницаемостью слизистых оболочек.

Диагностика и лечение постназального синдрома
Чтобы справиться с постназальным затеканием, мало понять, что такой синдром действительно имеет место быть. Важно установить и по возможности устранить причину этого состояния.
Это бывает достаточно сложно. Может потребоваться консультация не только лор-врача, но и иммунолога-аллерголога, реже — гастроэнтеролога, невролога и эндокринолога.
Обычно для уточнения диагноза проводят эндоскопию носовой полости, КТ полости носа и околоносовых пазух
Из лабораторных анализов весьма информативна риноцитограмма или цитологическое исследование отделяемого из носа. Это простое исследование позволяет доктору понять: имеется ли в носовой полости или его придаточных пазухах воспалительный процесс, или же причина кроется в аллергической реакции.
План дальнейшего обследования строят в зависимости от полученных результатов.
Так, при наличии хронического вялотекущего воспалительного процесса проводят бактериологическое исследование отделяемого из носа с определением чувствительности микроорганизмов к антибиотикам, иммунограмму и вирусологическое обследование.
Если же в риноцитограмме выявлено повышенное количество эозинофилов, свидетельствующее об аллергической реакции, ищут ее причину.
В случае аллергического ринита проводят терапию антигистаминными препаратами и местными стероидами (Назонекс, Авамис и др.), при наличии хронического источника инфекции в носовой полости или ее придаточных пазухах — длительную антибиотикотерапию.
Выбор в пользу того или иного препарата делают с учетом чувствительности к нему возбудителя.
В ряде случаев показана терапия местными иммуностимулирующими препаратами бактериального происхождения (Имудон, Исмиген и тп.). Для улучшения оттока экссудата из придаточных пазух носа и верхних дыхательных путей используют сосудосуживающие капли и растительный препарат Синупрет.
Уменьшить местную симптоматику также позволяют полоскания носовой полости солевыми растворами и антисептиками, использование спреев с морской водой, например, Аквалора и физиопроцедуры.
Иногда, при искривлении носовой перегородки или наличия в носовой полости полипов, показана операция.
Профилактика постназального синдрома
Предупредить стекание слизи по задней стенке горла позволяют мероприятия по предупреждению причин этого состояния.
Если человек склонен к простудам, ему стоит задуматься об укреплении своего иммунитета и адекватном лечении простудных заболеваний.
Аллергикам важно минимизировать контакт с аллергенами и проходить лечение основного заболевания.



Мокрота представляет собой секрет в виде слизи, образующейся в клетках эпителия (слизистой оболочки) бронхов. К этой слизи могут при примешиваются фрагменты бактерий, слущенные клетки эпителия и другие компоненты. Слизь продвигается по бронхам, смешивается со слюной и отделяемым из носа. В норме мокрота должна быть прозрачной и выделяться в небольших количествах, не доставляя какого-либо дискомфорта. У курильщиков и работающих повышенной запыленности мокрота может выделяться в больших количествах. Мокрота как правило образуется в нижних отделах дыхательного тракта (трахее, бронхах, бронхиолах) и, накапливаясь, раздражает рецепторы вызывает кашлевой рефлекс и выходит наружу через рот.
Некоторые пациенты называют мокротой выделения из носа, которые стекают по задней стенке носоглотки, а также отделяемое при хронических патологиях ротоглотки и гортани.
Именно поэтому отделение мокроты может быть связано с различными патологическими процессами. При подобных жалобах необходимо произвести полный осмотр больного, узнать детали анамнеза и провести ряд анализов.
Мокрота с кашлем
Кашель с мокротой или влажный, продуктивный кашель может свидетельствовать о различных заболеваниях дыхательной системы от ОРВИ до аллергии. Можно выделить ряд заболеваний и состояний, для которых характерен кашель с мокротой:
-
Курение. В легких курящего человека образуется большее количество слизи, от которой организм пытается избавиться, провоцируя кашель;
Инфекции верхних и нижних дыхательных путей. Вирусные, грибковые или бактериальные инфекции также вызывают кашель. Довольно часто банальная простуда может, вызвать осложнения в виде трахеита, бронхита и других более тяжелых заболеваний, сопровождающихся влажным кашлем;
Бронхиальная астма. При этом заболевании инфекционно-аллергической природы также повышается секреторная функция слизистой легких, вследствие чего выделяется мокрота;
Абсцесс (гнойный очаг) легкого или бронхоэктатическая болезнь. При наличии абсцесса в легком возможно отделение его гнойного содержимого, требующего отделения с помощью кашля;
Туберкулез. Для данного заболевания характерно присутствие крови в мокроте;
Мокрота без кашля
Иногда скопление мокроты не сопровождается кашлем. Способ лечения будет зависеть от причины, вызвавшей данный симптом.
Причинами скопления мокроты в горле без кашля могут быть как физиологические процессы, так и заболевания. При этом пациенты жалуются на ощущение комка в горле, который хочется откашлять, но кашля при этом нет. Скопившаяся слизь трудно выделяется, человека мучает першение, зуд в горле.
К дополнительным симптомам, сопутствующим этому состоянию могут относится повышение температуры, сильный насморк и др. Мокрота в горле без кашля может быть проявлением различных заболеваний, поэтому на основе только этого симптома невозможно поставить диагноз. Требуется дополнительная диагностика.
К заболеваниям, которые могут сопровождаться мокротой в горле относятся:
-
Риносинуситы различной этиологии (аллергические, вирусные, бактериальные, грибковые);
Скрытые формы туберкулеза;
К причинам образования мокроты, которую трудно откашлять, также относится табакокурение. Частички табачного дыма оседают на слизистой оболочке носа, горла, носоглотки и образуют густую трудноотделяемую слизь.
Скопление мокроты редко бывает единственным проявлением заболевания. Обычно ему сопутствуют и другие признаки, такие как повышение температуры, кашель, насморк и тд.
К основным причинам, при которых скапливается мокрота относятся:
-
Насморк или риносусит любого происхождения (вирусного, бактериального, грибкового) могут спровоцировать появление мокроты. Слизь и гной, образующиеся в результате воспалительного процесса в носовой полости и глотке не выходят через нос в следствие отека и стекают по задней стенке гортани;
Острые вирусные заболевания – являются основной причиной образования мокроты. Обычно в начале у пациента повышается температура, начинает болеть горло, когда воспалительный процесс распространяется ниже на трахею и бронхи появляется кашель с густой мокротой;
Гастро-эзофагальный рефлюкс, гастриты и эзофагиты. При этих заболеваниях содержимое желудка и пищевода выбрасывается обратно в горло, раздражая слизистую, что вызывает хроническое воспаление гортани и горла с отделением слизи.
Бронхиальная астма характеризуется реакцией бронхов на различные аллергены. Кроме образования мокроты к симптомам этого заболевания также относятся удушье, хрипы в грудной клетке, кашель с трудноотделяемой мокротой.
Воспаление легких и плеврит. Воспаление легочной ткани и плевриты всегда сопровождается образованием густой пенистой мокротой, высокой температурой, болями в груди.
Основные симптомы
Правильное определение причины на основе симптомов недуга напрямую влияет на эффективность терапии. Если ориентироваться на неверные симптомы, можно усугубить ситуацию и спровоцировать развитие осложнений. О проникновении слизи в область горла свидетельствуют следующие признаки:

- Систематическое першение в гортани, желание откашляться.
- Наличие комков экссудата в выходящей мокроте.
- Затрудненное глотание с болевыми ощущениями.
- Вязкая слюна с частицами слизи.
- Покраснение и раздражение задней стенки носоглотки.
При наличии данных симптомов на протяжении нескольких дней необходимо обязательно записаться на прием к доктору. Если обнаружить скопление носовых выделений на ранней стадии, удастся без проблем справиться с недугом. В случае если инфекция проникла вглубь гортани, потребуется использование антибактериальных средств с мощным воздействием.
Симптомы недуга у взрослых индивидуальны, и к их числу относится ряд дополнительных пунктов. В том числе:

- Нарушение дыхания через нос. При этом вероятной причиной может стать искривление перегородки.
- Неприятный запах изо рта. Находясь долгое время внутри носовой полости, слизь приобретает специфический едкий запах.
- Незначительные проблемы с речевым аппаратом. Скопившаяся в носоглотке слизистая мокрота, из-за своей вязкости, мешает разговаривать в свободном режиме.
Обнаружить наличие проблемы у грудных детей в разы сложнее, поскольку симптомы болезни схожи с обычным поведением ребенка в других некомфортных для него ситуациях. Кроме того, по объективным причинам, отсутствуют прямые жалобы на першение в горле либо болевые ощущения в носу.
Провести диагностику заболевания у грудничка следует в тех случаях, если у него течет слизь из носа, он часто кашляет и есть подозрения на заложенность носа.
Другие способы лечения
Но что делать, если медикаментозное лечение насморка нельзя проводить постоянно либо оно противопоказано по тем или иным причинам? Можно ли не использовать лекарственные средства?
Кашель и задний ринит хорошо лечится народными средствами. Притом, чем раньше будет начата терапия, тем лучше будет результат.
К наиболее эффективным способам, помогающим избавиться от слизи в горле и в носу относятся:
- промывание носа;
- полоскание горла;
- ингаляции при насморке.
Делать промывание носа полезно, если нужно произвести глубокое очищение носовых ходов, когда забита носоглотка. При этом доктор Комаровский утверждает, что такой способ предупреждает развитие осложнений, не позволяя бактериям попадать в бронхи.
Процедура осуществляется с помощью лекарств, приготовленных самостоятельно, либо специальных растворов. Так, для промывания можно купить в аптеке лекарственные средства и специальный чайник с носиком. Если лечение будет проводиться дома нужно подготовить обычный шприц и приготовить раствор на основе соли.
Лечить признаки простудного заболевания таким образом следует ежедневно в утренние часы
Это важно делать сутра, так как именно тогда, слизь течет обильней всего.
Полоскание горла – не мене действенная процедура, чем промывание. Чтобы вывести слизь из горла можно использовать:
- Фурацилин (1 таблетка);
- раствор марганца;
- содовый раствор.
Полоскание лучше всего проводить каждый день сутра после промывания носовой посласти. Благодаря лекарственным растворам глотка очистится от патогенной микрофлоры, поэтому по прошествии нескольких дней с начала лечения будет заметно улучшение.
Ингаляции – еще один способ, помогающий устранить кашель и сопли в горле в период протекания заболевания, которому сопутствуют эти симптомы. Но процедуру можно проводить, если нет температуры.
Ингаляции следует делать на основе травяных отваров. Так, ромашка снимает воспаление, эвкалипт облегчает дыхательный процесс и устраняет заложенность, а шалфей оказывает подсушивающий и вяжущий эффект.
Курс лечения – 5 дней, процедуру лучше проводить в вечернее время. Уже после первой ингаляции кашель, задний ринит и прочие неприятные симптомы простудного заболевания станут менее выраженными.
Прогноз и осложнения

Запущенный постназальный синдром может вызвать осложнения или перейти в хроническую форму.
Синдром постназального затекания — распространенное явление и если устранить провоцирующие факторы, то проходит самостоятельно. Если пустить проблему на самотек, то слизь будет стекать в нижние дыхательные пути и может способствовать развитию таких заболеваний, как:
- Бронхит
- Пневмония
- Аденоидит
В результате развивается воспалительный процесс в нижних путях и может перейти в хроническую форму. Бактерии и другие патогенные микроорганизмы начинают активно размножаться. На фоне этого происходит отек бронхиальных ветвей, расширяется мускулаторная система и мокрота выделяется в большом количестве.
При пневмонии поражается легочная ткань. Это одно из опасных и серьезных заболеваний для которого характерно появление лихорадки, кашля, одышки, отхождение мокроты.
Важно своевременно начать лечение постназального синдрома, чтобы избежать серьезных последствий.
Чтобы предотвратить появление этого неприятного симптома, необходимо соблюдать следующие рекомендации:
- Регулярно увлажнять воздух в помещении и проветривать комнату.
- Выполнять мероприятия по укреплению иммунитета (закаляться, вести здоровый образ жизни, чаще бывать на свежем воздухе и т. д.)
- Своевременно лечить респираторные инфекции и не запускать перехода в хроническую форму.
- При дефектах носовой полости рекомендуется сделать коррекцию.
- Избегать вдыхания сильных запахов, табачного воздуха и т.д.
- В период сезонных обострений по возможности избегать контакта с аллергенами.
- Отказ от вредных привычек.
- Соблюдать принципы сбалансированного и правильного питания, отказаться от употребления жирной и жареной пищи.
Это основные профилактические мероприятия, которых нужно придерживаться, чтобы предотвратить развитие заболеваний ЛОР-органов и появления на их фоне постназального синдрома.
Домашние способы очищения носовых пазух
Для очищения носовых пазух лучшим средством является раствор Натрия Хлорид, часто упоминается как морская вода. Промывание очищает носоглотку от слизи, которая постоянно течет и может блокировать устья придаточных пазух носа. Тем самым ускоряется лечение пазух, смягчаются стойкие симптомы ринита. Это способствует устранению бактерий, пыли и пыльцы, что снимает симптомы аллергии.
Изотонический раствор — 0,9% NaCl, используется для промывания носа и очищения придаточных пазух носа. Он чистит капилляры, уменьшая приток крови и отек слизистой оболочки, оказывает увлажняющее действие и снимает раздражение. Растворы с более высокой концентрацией стимулируют работу ресничек, которые покрывают слизистую оболочку носа. Благодаря этому естественные механизмы, отвечающие за очищение носа, начинают эффективнее работать. Очищение пазух у детей следует осуществлять при помощи изотонического раствора, с ним меньше риск повреждения нежной слизистой оболочки.
В аптеках имеются различные препараты для промывания пазух носа. Морская вода является самым безопасным и лучшим средством для очищения носа. Можно использовать порошки, которые растворяют в кипяченой, охлажденной воде, готовый препарат или самим приготовить раствор.
В аптеках продаются наборы для промывки пазух. Такой комплект состоит из ирригатора, форма которого позволяет тщательное и безопасное очищение пазух, и пакетиков с порошком для приготовления раствора. Процедуру промывания пазух следует выполнять 1-2 раза в день.
Назначение слизи
Миниатюрные волосинки, которые покрывают всю носовую полость, помогают устранять из нее все лишние частицы. Слизь медленно уходит в самый конец носоглотки и в результате сглатывается человеком. Все это происходит незаметно и неосознанно, как как этот процесс регулируют соответствующие системы.
Но в результате некоторых заболеваний количество её может резко увеличиться, потому как она является комфортной питательной средой для развития и размножения самых разных бактерий. Как правило, увеличение ее количества ощущает сам пациент, порой у него возникает желание отхаркивать, чтобы поскорей избавиться от неприятности. Чем больше слизи появляется, тем сложнее становится нормально дышать, говорить, есть. Излишнее количество этого вещества в носоглотке становится идеальным местом для жизни бактерий. Ведь основа его состава — белки, которые представляют собой отличную пищу, например, для анаэробных бактерий. Как правило, она покрывает не только горло, но и самую заднюю часть языка.
Кстати, именно это зачастую становится основной причиной появления неприятного запаха изо рта как у взрослых пациентов, так и у самых маленьких. На самом деле она просто скапливается в большом количестве в самой задней стенке части носа и горла, в результате чего и создается ощущение стекания. Последствием этого явления может стать сильная боль в горле, переходящая в хроническую, а также кашель.
Что делать, если слизь из носа стекает в горло у ребенка
Определить у ребенка, что слизь стекает в горло можно только во время сна. Малыш начинает хрюкать и кашлять. При этих симптомах следует показать ребенка врачу.
Терапия постназального синдрома у детей проводится по 2 направлениям: с использованием спреев на основе кортикостероидов и антигистаминных препаратов в сочетании с противоотечными.
Чтобы избавиться от вязкого секрета, удалить раздражители, аллергены и микробы, необходимо выполнять промывания физрастворами. Можно воспользоваться содой, марганцовкой. Полоскать горло можно солевыми растворами (Аква Марис, Аквалор и др.). С этой же целью можно использовать настои из лекарственных трав: ромашку, календулу, эвкалипт.
Из спреев, в основу которых входят глюкокортикостероиды, применяют Амавис, Назолек, Фликсоназе и др. От отека слизистой оболочки носа помогут избавиться следующие препараты: Тавегил, Лоратадин и др.
Антибиотики используют только по назначению врача.
В зависимости от возраста ребенка используют местные препараты против микробов в малой дозировке. Альтернативой антибиотика является Протаргол. В основу препарата входят ионы серебра, которые подавляют рост и размножение болезнетворных микроорганизмов.
Для устранения неприятных ощущений в горле полезно смазывать маслом персика. В период лечения детям и взрослым необходимо придерживаться диеты и увеличить употребление продуктов с витаминами С и Е.
Этиология
Нос покрыт изнутри слизистой оболочкой, которая при воспалении отекает, набухает и становится рыхлой. Подобные процессы клинически проявляются заложенностью носа и нарушением носового дыхания. В носоглотке начинает активно вырабатываться экссудат, представляющий собой слизистый секрет. Часть его выходит наружу в виде соплей. Это естественный процесс очищения респираторного тракта. Другая же часть секрета стекает по задней стенке глотки и скапливается в горле. Больной вынужден его постоянно отхаркивать и выплевывать. Так развивается ринофарингит.

Процесс образования слизи защищает организм от внедрения в более глубокие слои микробов, попавших в организм извне. Это вязкое вещество препятствует развитию инфекционной патологии бронхов и легких. Слизистая оболочка носоглотки продуцирует много секрета, когда в помещении слишком жарко. Так она защищается от сухости.
Ринофарингит сам по себе не опасный недуг. Он не причиняет тяжкого вреда здоровью. Но при отсутствии своевременного лечения неизбежна хронизация процесса. Хронический очаг инфекции в организме — фактор, подавляющий иммунитет и провоцирующий развитие осложнений. Бактерии с током крови разносятся по всему организму, проникают к различным органам, включая и оболочки головного мозга.
Слизь течет по задней стенке носоглотки при ЛОР-заболеваниях – тонзиллите, рините, ринофарингите, синуситах, аденоидах, а также при поражении бронхолегочного аппарата.
Причиной обильной продукции секрета являются также:
- Детские заболевания – корь, краснуха и скарлатина,
- Врожденные аномалии носоглотки, например, ,
- Новообразования в полости носа – опухоли, кисты, полипы,
- Ларингофарингеальный рефлюкс,
- Дивертикул пищевода.
Факторы, способствующие развитию патологии:
- Патогенные биологические агенты — бактерии, вирусы, грибы, микоплазмы, хламидии,
- Местная и системная гипотермия,
- Инородные тела,
- Длительный прием некоторых антибиотиков,
- Травматическое повреждение носа,
- Аллергия,
- Иммунодефицит,
- Гиповитаминоз,
- Нервное перенапряжение, всплески эмоций,
- Гормональный дисбаланс в организме,
- Спазм капилляров в носу при ВСД,
- Табакокурение,
- Обезвоживание организма,
- Беременность,
- Злоупотребление алкоголем,
- Частое использование деконгестантов.
Внешняя среда часто оказывает негативное воздействие на организм человека, что нередко приводит к избыточному образованию слизи в носоглотке. К отрицательных экзогенным факторам относятся:
- Неблагополучная экологическая обстановка,
- Плохие социальные и бытовые условия,
- Воздействие химических и токсических веществ на производстве,
- Запыленность и загазованность воздуха.
Независимо от причины, вызвавшей обильное образование слизи, необходимо посетить врача и пройти курс назначенной терапии. Выявить этиологический фактор проблемы и устранить его способен лишь квалифицированный специалист после осмотра и обследования пациента. Сделать это надо как можно скорее, чтобы предупредить развитие в организме хронического недуга.
Народные средства, выводящие слизь из горла

В дополнение к традиционным методам лечения можно использовать народные рецепты. Особенно эффективны при таком диагнозе ингаляции. Для проведения процедуры можно использовать масло эвкалипта.
Также полезно применять настойку прополиса.
- Для приготовления лечебного раствора нужно взять 500 мл кипятка, добавить пару ложек настойки и по несколько капель масла розмарина и лаванды.
- Испарения следует вдыхать 10 минут.
- Благодаря проведению процедуры удастся сделать слизь более жидкой и справиться с воспалением.
Помимо этого, существуют другие средства:
- Сок алоэ. Взять небольшой листик растения, вымыть и очистить от кожицы. Измельчить, добавить небольшое количество меда и принимать дважды в сутки. Буквально на 2-3 день наступит облегчение. Употреблять данное средство нужно до полного устранения секрета.
- Календула. Для приготовления полезного средства потребуются свежие лепестки растения. Их нужно вымыть и смешать в равных частях с медом. Принимать дважды в сутки по 1 небольшой ложке.
- Травяной настой. Взять в одинаковых пропорциях цветки шалфея, ромашки и эвкалипта – по половине чайной ложке. Добавить кипяток и оставить на 2 часа настаиваться. Затем снова нагреть. В полученный отвар положить немного лимонной кислоты и небольшую ложку меда. Готовое средство использовать для полоскания горла.
- Раствор марганцовки или фурацилин. Марганцовку нужно смешать с водой, чтобы получить светло-розовый оттенок. Использовать для промывания носа 1-2 раза в сутки. Это нужно делать при отсутствии сухости в носоглотке. Аналогичным способом промывают нос фурацилином. Для изготовления лечебной жидкости в стакане воды нужно растворить 1 таблетку.
- Содово-солевой раствор. Для приготовления средства в стакане воды нужно растворить по 1 небольшой ложке соли и соды, добавить несколько капель йода и перемешать.
Читайте также:


