Головные боли при гипертензии головного мозга

Гипертензия головного мозга – опасное заболевание, в процессе развития которого наблюдается увеличение давления во внутричерепной полости. Это синдром повышенного интракраниального давления. Формирование данного патологического процесса могут спровоцировать различные факторы (травмы, специфические болезни, проблемы с обменом веществ, интоксикация и т.п.). Внутричерепную гипертензию не стоит путать с гипертонией (артериальной гипертензией) и гипотензией (патологическое снижение артериального давления).
Вне зависимости от причин, внутричерепная гипертензия (ВЧГ) будет иметь весьма характерную симптоматику, выраженную сильными головными болями распирающего характера. Болевой синдром при этом зачастую комбинируется с тошнотой, рвотой, ухудшением зрения, памяти и интеллектуальных способностей.

Признаки, проявления и основные симптомы внутричерепной гипертензии у детей и взрослых будут зависеть от причин, вызвавших болезнь, и продолжительности развития патологического состояния. Чтобы диагностировать данное заболевание, используются специальные методики обследования. Лечить гипертензию врачи могут с помощью хирургического вмешательства или же умеренным консервативным путем (в зависимости от показаний и состояния человека).
Причины развития заболевания
Человеческий мозг располагается в полости черепа, специальной костной коробке, размеры которой по достижении определенного возраста уже не могут измениться. Во внутричерепной полости располагаются мозговые структуры, ликвор (спинномозговая жидкость), кровь. Все они имеют определенные размеры, всем отведен определенный объем. Формирование ликвора происходит в мозговых желудочках, по специальным путям он проходит в другие структуры мозга, в спинной мозг, попадает в кровеносную систему. Для крови в мозгу существует венозное и артериальное русло.
Если хотя бы одна структура мозга человека начинает увеличиваться в своих размерах и занимать во внутричерепном пространстве больший объем, чем предусмотрено, то, соответственно, происходит и повышение внутричерепного давления.
- Обычно давление начинает повышаться из-за определенных проблем с ликвором. Наиболее частными случаями подобного патологического процесса являются:
- Излишняя продукция спинномозговой жидкости.
- Нарушение оттока ликвора (может возникать по разным причинам).
- Ухудшение всасывания спинномозговой жидкости кровеносной системой и отдельными структурами мозга.
- Повышение давления во внутричерепной полости практически всегда будет наблюдаться в случаях нарушения кровообращения, вызванного недостаточным притоком артериальной крови и ее застоем в венозном русле. Подобный патологический процесс приводит к увеличению общего объема крови во внутричерепной полости, в результате чего возрастают показатели давления.
- В ряде случаев наблюдается увеличение объема тканей мозговых структур из-за формирующегося отека, развития опухолевого процесса (доброкачественных и злокачественных новообразований). Из-за отека будет происходить смещение разных структур мозга, что и приводит к головным болям, а также развитию опасных последствий.
Причин, которые могут привести к внутричерепной гипертензии, может быть множество. Именно поэтому в процессе постановки диагноза крайне важно сначала определить, почему начало повышаться давление в полости черепа. Начинаться лечение заболевания должно именно с устранения первопричины его развития.

Также можно выделить огромное количество факторов, которые потенциально могут спровоцировать (у грудничков, детей, взрослых) развитие внутричерепной гипертензии:
- Черепно-мозговые травмы разной степени тяжести (способны привести к формированию гематом и отеков во внутренних мозговых структурах). В ряде случаев ВЧГ возникает и при получении родовых травм новорожденными младенцами.
- Новообразования, различные опухолевые процессы, развивающиеся в полости черепа. К гипертензии также могут привести метастазы опухолей, расположенных в других частях организма человека.
- Острые и хронические заболевания, вызывающие патологии кровообращения в головном мозге (тромбоз, инсульт и т.п.).
- Воспаления, вызванные развитием различных болезней (чаще всего: менингит, запущенные формы гайморита, энцефалит).
- Врожденные отклонения, связанные с неправильным строением мозга ребенка (мозговых структур, сосудистой системы, костей черепа и т.д.).
- Интоксикация (чрезмерное употребление спиртных напитков, отравление угарным газом, свинцом и другими токсинами). Человека могут отравлять (что и приводит к ВЧГ) и собственные метаболиты, что зачастую происходит при циррозе.
- Патологии других внутренних органов, последствия которых связаны с нарушениями оттока венозной крови из черепной коробки (опухоли в области шеи, болезни дыхательной системы и легких, сердечные заболевания).
Это далеко не все факторы, которые могут спровоцировать возникновение внутричерепной гипертензии.
ВЧГ у детей
При наличии симптомов внутричерепной гипертензии у детей лечение должно проводиться незамедлительно. Врачами могут быть использованы любые средства и возможности, чтобы предупредить развитие гипертензионно-гидроцефального синдрома. Патология у новорожденных и маленьких детей может возникнуть на фоне тяжелых родов и беременности, внутриутробных инфекций, гипоксии, врожденных патологий.

Зачастую у детей в возрасте до 1 года достаточно сложно обнаружить симптоматику, которая бы соответствовала внутричерепной гипертензии. Обычно заболевание такого типа у малышей проявляется в виде плохого сосательного рефлекса. Также у таких детей увеличен объем головы, у них часто возникает беспричинная рвота, отмечается повышенная сонливость, выделяются околородничковые вены. Для детей старшего возраста характерна более специфическая симптоматика:
- Периодические головные боли разной степени выраженности.
- Недостаточная (для возраста конкретного ребенка) двигательная активность.
- Плохое зрение, повышенная утомляемость, беспокойство.
Внутричерепная гипертензия для маленьких детей опасна тем, что может в итоге привести к появлению отсталости в развитии, смешанной гидроцефалии, слепоты, паралича. В последние годы поступает много сообщений о том, что маленьким детям ставят диагноз ВЧГ после прививки АКДС.
Симптомы
Повышающееся внутричерепное давление становится причиной сдавливания различных мозговых структур, тканей, вен, артерий, что негативным образом отражается на нормальном функционировании всех систем, расположенных в голове. Вне зависимости от причин, вызвавших ВЧГ, для заболевания характерны следующие проявления:
Продолжительность развития описанной симптоматики, ее изменяемость, перспективы к снижению или повышению – всё это будет определяться причинами, которые вызвали ВЧГ. Поэтому крайне важно делать все необходимые обследования, чтобы выяснить первопричины возникновения заболевания.

По мере развития заболевания, если пациент не будет лечиться (либо терапия окажется неправильной), произойдет наращивание патологии, увеличение давления во внутричерепном пространстве, что приведет в итоге к усилению имеющихся симптомов и к появлению новых. Усиление симптоматики проявляется следующим образом:
- Ежедневные утренние приступы рвоты в комбинации с сильными головными болями, возникающими в любое время суток (особенно сильно подобные симптомы будут проявляться с утра). Во время рвоты у больного может возникать икота. Это крайне опасный признак, который зачастую указывает на развитие опухолевого новообразования.
- Нарушение психического здоровья человека. Помимо повышенной раздражительности и утомляемости, человек будет становиться заторможенным, медлительным, серьезно ухудшатся его интеллектуальные способности. Если не принимать лекарства и не проводить операцию (если она требуется и нет противопоказаний), то велика вероятность изменения сознания человека: оглушение, сопор, кома (последовательно).
- Повышение артериального давления, развитие артериальной гипертензии, дистонии, замедление дыхания, снижение частоты сердечных сокращений (менее 60 уд/мин), возникновение генерализованных судорог.
Наличие подобных признаков внутричерепной гипертензии требует немедленной медицинской помощи, осмотра у профильных специалистов, проведения всех необходимых диагностических обследований (МРТ, рентген, КТ и т.д.). Данная симптоматика представляет серьезную опасность для здоровья и жизни человека. Она указывает на существенное увеличение объемов формирующегося отека в мозговых структурах, которые могут быть им защемлены.
Если при синдроме внутричерепной гипертензии симптомы не будут купированы с помощью медикаментов и хирургического вмешательства, а продолжат развиваться, то произойдет резкое ухудшение зрения. Поэтому при подозрении на ВЧГ пациента обязательно отправляют пройти окулиста, который проведет осмотр глазного дна. В процессе проведения этой процедуры могут быть выявлены застойные диски зрительных нервов. При серьезном развитии внутричерепной гипертензии, застойные диски будут сменены на их вторичную атрофию. Из-за этого происходит нарушение остроты зрения, которую будет невозможно откорректировать с помощью линз. Атрофия зачастую заканчивается тем, что человек становится полностью слепым.
При длительном проявлении симптомов ВЧГ отек начинает распирать мозговые структуры изнутри, что в ряде случаев приводит к костным изменениям: происходит истончение пластинок черепной кости, разрушение спинки турецкого седла. Подобные особенности могут быть обнаружены во время рентгенографии.

Осмотр у врача-невролога зачастую не дает каких-либо результатов, если внутричерепная гипертензия находится на первых стадиях развития. Иногда, когда синдром ВЧГ существует у человека уже достаточно давно, неврологи могут констатировать наличие изменений рефлексов, различные расстройства когнитивных функций, симптоматику Бабинского. Но подобные проявления специфичными для ВЧГ не являются, поэтому с их помощью, без проведения рентгеноскопии и других обследований, диагностировать именно внутричерепную гипертензию будет невозможно.
Диагностика
Если у человека имеются симптомы, указывающие на внутричерепную гипертензию, то помимо осмотра у узкопрофильных специалистов, ему назначается прохождение нескольких обследований.
- Сначала пациента отправляют к офтальмологу, который должен осмотреть глазное дно.
- Затем больному необходимо пройти рентгенографию и получить снимок черепа. Более предпочтительным решением в этом случае является проведение КТ или МРТ, потому что с помощью этих исследований можно будет получить данные не только о костных мозговых структурах, но и о мозговой ткани, сосудах. Эти процедуры необходимы для определения первопричины повышения давления внутри черепа.
В каждой отдельной ситуации могут использоваться различные диагностические методы и инструменты. Многое будет зависеть от возраста пациента, наличия сопутствующих заболеваний (которые потенциально могли бы привести к развитию ВЧГ) и других индивидуальных особенностей.
В ряде случаев, чтобы измерить давление внутри черепа, выполняют спинномозговую пункцию. Но в настоящее время в современных больницах подобная процедура при подозрении на ВЧГ не проводится, потому что считается нецелесообразным измерять внутричерепное давление исключительно в диагностических целях.

Лечение
Лечение внутричерепной гипертензии может быть начато в тот момент, когда будет достоверно установлена первопричина развития патологии. Это связано с тем, что терапевтические тактики, в зависимости от причин, вызвавших заболевание, будут различаться. Нельзя без точного диагноза начинать лечение, т.к. зачастую оно будет или бессмысленным, или опасным для здоровья человека.
Как только будет поставлен точный диагноз, начинается лечение основной патологии, которая привела к появлению внутричерепной гипертензии.
- Это могут быть опухолевые новообразования, гематомы, которые удаляются хирургическим путем. После удаления лишней крови (при гематоме) и новообразования внутричерепное давление приходит в норму без проведения дополнительного лечения с помощью каких-либо медикаментозных препаратов и народных средств.
- Если развитие ВЧГ произошло из-за возникновения воспалительного процесса (к примеру, на фоне менингита или энцефалита), то пациенту назначаются антибиотики. Препараты такого типа, если патология сложная, могут вводиться больному непосредственно в субарахноидальное пространство с извлечением ликвора (подобный подход позволяет уменьшить давление внутри черепа при каждой процедуре).
- Для симптоматического снижения внутричерепного давления назначают мочегонные лекарства.
Больным обязательно показан особый питьевой режим (потребление минимального количества жидкости в день), что позволяет уменьшить объем жидкости, которая будет поступать в мозговые структуры. В ряде случаев при ВЧГ также назначают иглоукалывание, остеопатические процедуры, ЛФК, массажи.

В особо сложных случаях, когда патология находится на поздних стадиях развития или же при отсутствии эффекта от лечения медикаментозными средствами, назначается проведение операции. Тип хирургического воздействия, объем проводимых мероприятий и многие другие аспекты операции будут зависеть от ряда факторов, поэтому в каждом случае всё будет определяться персонально.
Чаще всего, если при ВЧГ требуется операция, выполняется традиционное шунтирование (формирование отдельного хода для оттока ликвора). Для этого берется шунт (трубка), который располагают между ликворным пространством и сердцем, брюшной полостью, что позволяет обеспечить постоянный отток жидкости из внутричерепной части и привести в норму давление.
В ситуациях, когда давление внутри черепа увеличивается стремительно, возникает угроза для жизни пациента, поэтому в этих случаях используются неотложные меры:
- вводятся гиперсмолярные растворы;
- выполняется срочная интубация;
- проводится искусственная вентиляция легких;
- пациент вводится в искусственную кому;
- излишки ликвора выводятся пункцией.

Общие сведения
Внутричерепная гипертензия — это патологическое состояние (синдром), проявляющееся повышением внутричерепного (интракраниального) давления. Синдром внутричерепной гипертензии (син. ликворно-гипертензионный синдром) достаточно часто встречается во взрослой и детской неврологии и может быть как идиопатическим, так и развиваться при самых разных поражениях головного мозга и травмах черепа.
Наиболее часто встречается гипертензия головного мозга неустановленного генеза — идиопатическая (первичная) внутричерепная гипертензия (ВЧГ), которая классифицируется как доброкачественная внутричерепная гипертензия (код по МКБ-10: G 93.2). Как правило, это диагноз ставится лишь после отсутствия подтверждения конкретных причин гипертензии (наличия в полости черепа объемного образования, тромбоза вен, инфекционного поражения головного мозга и др.).
Внутричерепное давление представляет собой разницу между атмосферным давлением и давлением в полости черепа (в эпидуральном/субарахноидальном пространствах, синусах мозговой оболочки, желудочках головного мозга). Уровень внутричерепного давления формирует спинномозговая жидкость (ликвор), циркулирующая в структурах ЦНС и артериальная/венозная кровь, поступающая в головной мозг.
Эти жидкостные среды находятся в постоянном движении (спинальная жидкость циркулирует по желудочкам головного мозга/спинномозговому каналу, а кровь — по сосудистому руслу). В норме физиология обращения жидких сред головного мозга определяется:
- Средним артериальным давлением, т. е. средним значением (разницей) между систолическим/диастолическим АД артериальной крови, поступающей в череп, которое в норме составляет 80 мм рт. ст.
- Средним венознозным давлением на выходе из черепа, которое в норме равняется 0 мм рт. ст., то есть, сопротивления току крови отсутствует.
- Средним ликворным давлением в черепе, которое по отношению к головному мозгу является внешним и равно 10 мм рт. ст. Именно ликворное давление оказывает постоянное сдавливающее действие на головной мозг (создает постоянное ВЧД). Присутствующее в черепе в норме биомеханическое равновесие поддерживает среднее мозговое тканевое давление на уровне 10 мм рт. ст. У взрослого здорового человека общий объем циркулирующей цереброспинальной жидкости в среднем составляет 150 мл, при этом, ВЧД остаётся в норме. Незначительное его повышение компенсируется ее резорбцией, тканями мозга и оттоком из полости черепа к спинному мозгу по ликворным субарахноидальным протокам через все отделы позвоночника, вплоть до крестцовых выходных отверстий.
Постоянство давления внутри черепной коробки поддерживается за счет формирования резервных пространств за счет уменьшения объема ЦСЖ, а также мозговой фракции крови. В случаях увеличения любого из компонентов, происходящих на фоне различной патологии (избыточном скоплении ЦСЖ, отеке головного мозга, гиперемии мозга, нарушении венозного оттока), а также при развитии патологических объемов (опухоли, гематомы, паренхиматозное кровоизлияние, абсцесс) происходит конфликт внутричерепных компонентов и при исчерпании резерва компенсаторных механизмов развивается ВЧ гипертензия.
Повышение/снижение показателя ВЧД может наблюдаться как при естественных физиологических процессах в организме человека (при кашле, громком крике, чихании, плаче, натуживании, физическом/нервном перенапряжении, резком наклоне вперед), так и свидетельствовать о патологии. В норме у взрослого человека давление внутри черепа не должно превышать 10–15 мм ртутного столба. Под ВЧГ подразумевается стойкое повышение ВЧД до уровня 20 и выше мм. рт. ст. Выраженность внутричерепной гипертензии представлена в таблице ниже.
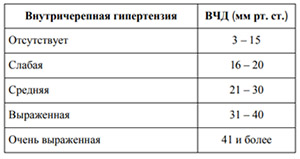
В специализированных медицинских учреждениях используются инвазивные приёмы измерения ВД внутри желудочков головного мозга с применением специализированных датчиков давления, которые вводятся в мозговые желудочки (вводится катетер, который подключен к датчику). Датчики могут также устанавливаться субарахноидально, субдурально, эпидурально. Эта процедура с низким риском травматизации головного мозга. На практике внутричерепное давление в большинстве случаев измеряют косвенным методом с помощью спинномозговой пункции, замеряя его на уровне поясничного отдела позвоночника в спинальном субарахноидальном пространстве.
Выраженность и специфика нарушений при ВЧГ определяется степью повышения ВЧД, его характером (диффузный/локальный) и локализацией, а также длительностью воздействия повышенного ВЧД на структуры мозга. И если при слабой и нестойкой степени повышения ВЧД существенных изменений не наблюдается , то у пациентов с устойчивым повышения ВЧД средней и выраженной степени может вызывать серьезные нарушения — головные боли (напряжения, ишемические), нарушения мелкой моторики рук, зрения, слуха, гипертонус мышц верхних/нижних конечностей, ригидность скелетных мышц, судороги, парезы, нарушенияя эмоциональных проявлений (сна, поведения), быструю утомляемость, задержки речевого развития, нейрогенные нарушения со стороны сердечно-сосудистой и дыхательной систем (вегетососудистая дистония, боли в области сердца, брадикардия/тахикардия, аритмии, субфебрильная температура тела, нарушения ритмичности дыхания — одышка, апноэ) и другие.
Прежде всего, что это такое? Как уже отмечалось, доброкачественная ВЧГ — это состояние, для которого характерно стойкое повышение ликворного давления при отсутствии внутричерепного объемного образования, тромбоза вен и отклонений в составе спинномозговой жидкости. Поскольку внутричерепная гипертензия конкретного генеза может рассматриваться в рамках той или иной патологии/заболевания, рассмотрим лишь идиопатическую (доброкачественную) ВЧГ.
Под первичным синдром идиопатической внутричерепной гипертензией (ИВГ) на сегодняшний день подразумевается состояние, которое сопровождается повышением ВЧД без выявленных этиологических факторов (возможно на фоне ожирения). Показатель заболеваемости ИВГ составляет 0,7— 2 случая/100 000 населения.
Наиболее часто этот вид гипертензии встречается у молодых женщин, имеющих избыточную массу тела. Значительно реже встречается у детей и мужчин. Для идиопатической ликворной гипертензии наиболее характерны: головная боль и транзиторные (преходящие) расстройства зрения в виде ухудшения резкости изображения, затуманивания, двоение, а у 30-35% пациентов отмечается снижение остроты зрения.
Патогенез
В основе патогенеза повышения ВЧД у взрослых могут лежать различные механизмы — отек/набухание головного мозга, увеличение массы содержимого черепной коробки (опухоль, гематома, абсцесс), затруднение оттока ликвора, нарушения венозного оттока церебральной фракции крови). В пределах одной статьи нет возможности рассмотреть патогенез ВЧ гипертензии при той или иной патологии, поэтому рассмотрим лишь патогенез развития ВЧ гипертензии при цитотоксическом отеке мозга.
В понимание развития повышения внутричерепного давления (ВЧД) положена модель прогрессирующего отека головного мозга, базирующаяся на теоретической модели Монро-Келли, в основе которой тезис о тесной взаимосвязи между ригидной черепной коробкой взрослого человека и такими компонентами, как мозг, кровь, спинномозговая жидкость. Базисом такой связи является взаимореагирование любого из компонентов с другими, проявляющееся реакцией на увеличение одного из них соответствующим (пропорциональным) уменьшением объема другого, за счет чего и поддерживается постоянство внутричерепного давления.
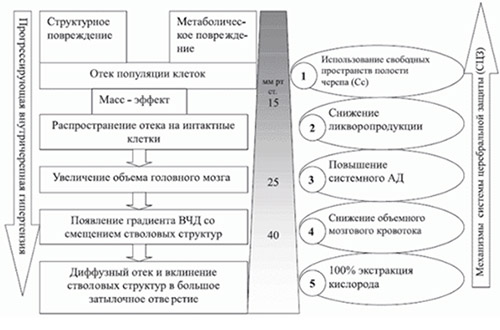
Независимо от причины и вида первичного повреждения в паренхиме мозга образуется популяция пострадавших клеток, у которых из-за нарушения трансмембранного транспорта электролитов развивается цитотоксический отек. Отечные клетки, в силу увеличившегося объема, оказывают компремирующее воздействие (давление) на соседние клетки, способствуя тем самым распространению отека на интактные клетки (масс-эффект).
По мере увеличения патологического объема клеток с цитотоксическим отеком развивается компрессия в системе капиллярно-пиального русла, что приводит к нарушению микроциркуляции и развитию гипоксемии/ишемии в зонах мозга, которые не связанных непосредственно с первичным масс-эффектом, то есть это приводит к патологическому разобщению разных отделов содержимого черепной коробки. Как следствие — давление, создаваемое пульсовыми колебаниями артерий и спинномозговой жидкостью, теряет способность свободно распространяться вдоль тканей и пространств спинномозговой жидкости, расположенных внутри черепа/позвоночного канала. Это приводит к возникновению разницы паренхиматозного давления между сохранными и вовлеченными в отек структурами мозга, что инициирует его дислокацию в направлении относительно низкого давления.
В результате этого процесса развивается диффузный отек всего головного мозга и постепенная его дислокация (перемещение в направлении большого затылочного отверстия (единственного открытого выхода из черепной коробки). Как следствие — различные виды дислокации. Чаще — это грыжевидное выпячивание в тенториальную вырезку средне-базальных отделов височной доли и компрессия мезенцефальных структур ствола мозга с угнетением первичных центров кровообращения/дыхания и резкое нарушение функции мозга, вплоть до прекращения его жизнедеятельности. Неврологическая симптоматика проявляется на стадиях нарушения мозгового кровообращения. На рисунке ниже приведена схема прогрессирования ВЧД и этапы механизма церебральной защиты.
Классификация
Выделяют острую форму, возникающую на фоне остро развивающегося инфекционного заболевания/черепно-мозговых травм и хроническую форму внутричерепной гипертензии, развивающуюся при внутримозговых объемных образованиях, инсультах, хронических заболеваниях сердечно-сосудистой системы/выраженной дыхательной недостаточности и др.
Причины
Внутричерепная гипертензия у взрослых может вызываться множеством разнообразных причин,
многообразие которых можно свести в группы, в соответствии с механизмом развития патологии:
- Внутричерепные объемные образования, вызывающие повышение ВЧД (опухоль доброкачественная/злокачественная, внутричерепная гематома, паразитарная киста, абсцесс);
- Цитотоксический отек мозга, обусловленный гипоксическим повреждением клеток структур мозга (выраженная дыхательная недостаточность после остановки сердца), ишемия мозга на ранней стадии, водная интоксикация, печеночная/почечная энцефалопатия, гипонатриемия, синдром Рея, синдром неадекватной выработки андидиуретического гормона).
- Вазогенный отек мозга, обусловленный повреждением гематоэнцефалического барьера (инфекционные заболевания — менингит/энцефалит, внутричерепная травма — ушибы, сотрясения, родовые травмы), гематомы, ишемический/геморрагический инсульт.
- Интерстициальный отек, обусловленный нарушением оттока ликвора (окклюзионная гидроцефалия).
Симптомы повышенного внутричерепного давления
Симптомы внутричерепной гипертензии у взрослых проявляются преимущественно головной болью различной интенсивности. Для болевого синдрома характерна выраженная интенсивность по утрам, усиление боли при наклоне головы/кашле, иногда боль может сопровождаться тошнотой и реже — рвотой.
Зрительные нарушения особенно характерны для идиопатической ВЧГ, которые проявляются в виде транзиторного потемнения (затуманивания) перед глазами и присутствуют в 48-55% случаев. Многие пациенты жалуются на боли за глазными яблоками/болезненность при движениях глазных яблок. Иногда зрительные нарушения могут являться предшественниками головной боли. Признаки внутричерепной гипертензии также могут проявляться в жалобах на шум в голове, фотопсии, диплопию (двоение в глазах) и прогрессирующем снижении зрения.
Острая, быстро нарастающая внутричерепная гипертензия часто приводит к кратковременной потере сознания вплоть до комы. При хронической ВЧГ отмечается прогрессирующее ухудшение общего состояния в виде нарушения сна, раздражительности, психической/физической утомляемости. К косвенным признакам гипертензии относится повышенная метеочувствительность (реакция на изменение погоды), учащенное сердцебиение, повышенная потливость, потеря аппетита, сонливость. Тяжесть клинических проявлений во многом обуславливается характером/тяжестью течения основного заболевания, а также скоростью подъема ВЧД.
Анализы и диагностика
Для постановки диагноза внутричерепной гипертензии назначают:
- Поясничную пункцию (для измерения давления ликвора).
- Лабораторный анализ спинномозговой жидкости.
- МРТ/КТ.
- Анализ крови на электролиты.
- Общий анализ крови.
- Офтальмоскопию/периметрию.
Лечение
Лечение внутричерепной гипертензии определяется ее этиологией и направлено на лечение заболевания и устранение факторов, способствующих ее развитию. Принято выделять базовую терапию ВЧГ и экстренную помощь. Базовая терапия включает седацию и обезболивание, нормализацию оттока венозной крови из полости черепа, адекватную респираторную поддержку, коррекцию гемодинамики/гипертермии. Для этих целей назначается медикаментозная терапия, включающая:
- Дегидратационную терапию — петлевые/осмотические диуретики (Спиронолактон, Фуросемид, Маннитол, Ацетазоламид и др.). Назначение мочегонных препаратов проводится совместно с препаратами калия (Калия хлорид, Аспаргинат калия) для профилактики развития гипокалиемии.
- Ноотропную терапию (Аминофенилмасляная кислота, Пирацетам, Ноотропил).
- ИВЛ в режиме умеренной вентиляции с достаточной оксигинацией крови.
- В случаях артериальной гипертензии — Лабеталол, Эналаприл, Нимотоп; при артериальной гипотензии — Допамин.
- Вазоактивные препараты — в случаях сосудистых нарушений (Аминофиллин, Нифедипин, Коринфар, Винпоцетин).
- Венотоники — для нормализации венозного оттока (Диосмин, экстракт конского каштана, Дигидроэргокристин).
- С целью гипотермии организма (Парацетамол, Кеторолак, методы физического охлаждения путем накладывания льда на область магистральных сосудов, введение охлажденных кристаллоидных растворов и др.).
При ВЧГ, вызванной инфекционно-воспалительными заболеваниями мозга (менингит, менингоэнцефалит) назначается этиотропная терапия (антибиотики, противовирусные препараты), при токсических поражения мозга — дезинтоксикационная терапия, при наличии в головном мозге новообразований — глюкокортикоиды (Дексаметазон). Пациентам показана симптоматическая терапия — обезболивающие препараты (Анальгин), при запорах для недопущения натуживания — Глицерол.
Читайте также:


