Печень что делать чтобы не болела голова

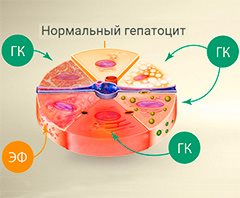
Разрушение клеток печени (гепатоцитов) нередко начинается с воспаления. В борьбе с ним помогают препараты на основе глицирризиновой кислоты (ГК) и эссенциальных фосфолипидов (ЭФ). Имеются противопоказания. Необходимо проконсультироваться со специалистом.


Печень — самая крупная железа в организме человека, которая выполняет более 70 функций. Она располагается в правом подреберье под диафрагмой. Структурно-функциональной единицей печени является так называемая печеночная долька — шестигранник, через середину которого проходит центральная вена. От центра к периферии расходятся печеночные пластинки, состоящие из гепатоцитов — печеночных клеток. Через каждую дольку проходят кровеносные и желчные капилляры.
Примерный вес печени — 1,5 кг, размер — 26–30 см справа налево, спереди назад — до 22 см. Орган находится в специальной капсуле, которая представляет собой двухслойную оболочку. Первый слой — серозный, второй — фиброзный. Фиброзная капсула проникает внутрь органа, образуя каркас, в ячейках которого находятся печеночные дольки.
Итак, перечислим основные функции печени:
Липидный обмен — процесс расщепления, транспортировки и обмена липидов, состоящих из спиртов и жирных кислот. Сложные липиды — фосфолипиды — состоят из высших жирных кислот и остатка фосфорной кислоты. Доминирующее действующее вещество фосфолипидов — фосфатидилхолин, участвует в защите клеточных мембран.
Кроме того, могут наблюдаться субфебрильная температура (37–38 градусов) с периодическими лихорадочными состояниями, возникать суставно-мышечные боли, кожный зуд, изменения вкуса, снижение аппетита, легкая тошнота, плохая переносимость жирной пищи, нарушения стула, головные боли и головокружение, чувство тяжести и дискомфорта в животе. На более поздних стадиях могут появляться тянущие и тупые боли в области печени, пожелтение кожных покровов и белков глаз (желтуха), существенное изменение массы тела (резкое похудение или набор веса), высыпания на коже. Повышенный холестерин и стул жирной консистенции могут свидетельствовать о нарушении липидного обмена.
О крайне серьезном патологическом состоянии печени говорят такие симптомы, как увеличение селезенки, варикозное расширение вен пищевода и желудка, асцит (накопление жидкости в брюшной полости), печеночная энцефалопатия , потеря волосяного покрова.
Среди наиболее частых причин появления болей в области печени можно выделить следующие:
- Хроническая интоксикация, вызванная приемом алкоголя, лекарственных средств или отравлением химическими веществами (растительного, животного или технологического происхождения).
- Вирусные, бактериальные и паразитарные инфекции.
- Опухолевые процессы.
- Заболевания органов пищеварения, аутоиммунные заболевания, генетические патологии.
Согласно данным ВОЗ, около 40% россиян подвержены риску алкогольного поражения печени, 27% — имеют неалкогольную жировую болезнь печени. Хроническим гепатитом С больны около 5 000 000 наших соотечественников. В разных странах алкогольный цирроз составляет от 20 до 95% от всех заболеваний печени, вирусные инфекции (гепатиты) — 10–40%. Всего порядка 170 млн человек в мире страдают гепатитом С, вдвое больше — гепатитом B.
При возникновении болей в области печени необходимо безотлагательно обратиться в врачу-гепатологу или гастроэнтерологу. После физикального осмотра и сбора анамнеза, специалист может направить вас на клинические, биохимические и серологические исследования крови, кала и мочи, а также назначить прохождение УЗИ печени и желчевыводящих путей. Необходимо будет исключить или подтвердить наличие вирусного или механического гепатита, жировой дистрофии печени, других функциональных расстройств печени и желчного пузыря.
Постоянное наблюдение у гастроэнтеролога и гепатолога необходимо всем лицам, регулярно употребляющим алкоголь, страдающим ожирением и сахарным диабетом.
Независимо от причин возникновения болей в печени врачи часто назначают прием так называемых гепатопротекторных препаратов, направленных на восстановление функций печени и защиту от повреждений гепатоцитов — клеток печени. На данный момент в России зарегистрировано около 700 лекарственных средств данной категории. Все гепатопротекторы состоят из тех или иных комбинаций действующих веществ из 16 групп. Рассмотрим основные действующие вещества гепатопротекторов:
При болях в области печени любой этиологии назначается так называемая диета № 5 (или более жесткая — № 5а), целью которой является снижение нагрузки на данный орган. Рекомендуется регулярный прием пищи небольшими порциями 5–6 раз в день, рацион должен быть полноценным и сбалансированным. В день необходимо выпивать не менее 1,5 литров воды. Сладкие газированные напитки, крепкий чай и кофе необходимо исключить. Следует ограничить употребление любых продуктов, содержащих консерванты и другие вредные химические добавки. Необходимо отказаться от жареного, соленого, маринованного, копченого. Пища должна быть вареной, приготовленной на пару или в духовом шкафу. Из рациона следует исключить жиры животного происхождения (жирное мясо и мясные бульоны) и кондитерские жиры (в особенности, маргарин). Запрещены к употреблению жирные молочные продукты (более 6% жирности), шоколад, мороженое, кондитерские изделия. Также не рекомендуется употреблять следующие виды овощей: бобовые, редька, шпинат, редис, щавель, чеснок, лук, а также кислые фрукты и ягоды.
При болях в области печени обязательным условием является изменение образа жизни. В частности, необходимо отказаться от любых вредных привычек: курения, приема алкоголя, фастфуда, полуфабрикатов. При наличии неблагоприятных экологических факторов рекомендован частый отдых на свежем воздухе, санаторно-курортное лечение, отказ от работы на вредных производствах, умеренная физическая активность. Особенно важным является соблюдение правильного распорядка дня: глубокий сон — лучшее лекарство. Занятия аутотренингом и медитацией не будут лишними, поскольку серьезную угрозу для печени создают стрессы и эмоциональные перегрузки.
Как уже было сказано, гепапротекторов для профилактики и лечения заболеваний печени существует огромное множество, однако следует помнить, что немногие из них прошли полный цикл клинических исследований. Некоторые из препаратов также продаются по неоправданно высокой цене. Из новейших разработок российских ученых можно выделить уникальный комплекс фосфолипидов и глицирризиновой кислоты. Данное сочетание было протестировано на пациентах с алкогольной болезнью печени, неалкогольной жировой болезнью печени, лекарственной болезнью печени. Во всех проведенных исследованиях были получены положительные результаты: было доказано противовоспалительное и антифибротическое действие глицирризиновой кислоты. Комбинация же этих веществ включена в стандарты лечения заболеваний печени, утвержденные Министерством здравоохранения РФ, а также в Перечень ЖНВЛП (Жизненно необходимые и важнейшие лекарственные препараты).
Комбинация глицирризиновой кислоты и фосфатидилхолина (основного компонента эссенциальных фосфолипидов) оказывает на клетки печени — гепатоциты — защитное и регенеративное действие, укрепляя их стенки и делая эластичными межклеточные мембраны.
Печень — очень выносливый орган и разрушается он медленно. Поэтому следует понимать, что любая лекарственная терапия при заболеваниях печени, направленная на восстановление функций этой железы, — не сиюминутное дело, требуется многомесячный курс, совмещенный со строгой диетой и изменением образа жизни.

Устранение причин, приводящих к воспалению печени, – первый и важный шаг на пути излечения.

Ликвидировать воспаление и восстановить поврежденные клетки печени способны препараты, содержащие глицирризиновую кислоту (ГК) и эссенциальные фосфолипиды (ЭФ).
Самолечение не гарантирует должного результата. Стоит использовать проверенные лекарственные средства, прошедшие клинические исследования.

Стоит помнить: комплексный подход — наиболее результативный. Он предполагает профилактику, лечение и восстановление.

Заботьтесь о здоровье
не переплачивая – выбирайте препараты, обладающие фиксированной доступной ценой.
Печень – самая крупная железа в человеческом организме, и ее заболевания тяжело сказываются на здоровье в целом. При этом она очень чувствительна и крайне подвержена различным патологиям, которых современная медицина насчитывает до полусотни. В отличие от большинства других заболеваний, нарушения функционирования этой железы проявляются в виде болевых ощущений лишь в самых тяжелых и запущенных случаях. Именно поэтому так важно при первых же признаках дискомфорта в области печени обратиться к врачу.
Патологии печени, ведущие к болевым ощущениям, развиваются по следующим причинам:
- Хронические и острые интоксикации (отравления):
- алкоголем;
- металлами (свинец, кадмий, мышьяк, медь, железо и прочие);
- лекарственными препаратами (противотуберкулезными, сульфаниламидными, противосудорожными, противовирусными, стероидными и другими);
- ядами биологического (растительного и животного) и технологического (пестициды, инсектициды, альдегиды, фенолы и прочие) происхождения.
- Заболевания органов пищеварения (взаимосвязанные нарушения в отдельных органах и в цепочке пищеварения).
- Неправильное питание и образ жизни, плохая экологическая обстановка.
- Заражение паразитами (амебами, эхинококками, лямблиями, шистосомами и другими).
- Бактериальные и вирусные инфекции (первичные и вторичные).
- Опухолевые процессы (доброкачественные или злокачественные).
- Аутоиммунные заболевания (связанные с неправильной реакцией системы иммунитета).
- Генетические патологии.
Накопление в крови билирубина проявляется изменением цвета кожи и белков глаз – они становятся желтоватыми. Это заболевание называют желтухой. Желтуха – главный признак проблем с печенью. О явной необходимости в обследовании свидетельствуют также следующие симптомы:
- боли в правом подреберье – возможно увеличение размеров печени;
- существенное изменение массы тела в ту или иную сторону, повышенный уровень холестерина, стул мягкой пастообразной консистенции – возможно нарушение жирового обмена;
- чувство тяжести, дискомфорта в животе – различные нарушения пищеварения, недостаток ферментов и прочее;
- горечь во рту, тошнота – признаки интоксикации или холестаза;
- необоснованное на первый взгляд повышение температуры или озноб.
Чем раньше будут выявлены проблемы с печенью, тем проще будет ее восстановить. Эксперты Всемирной организации здравоохранения подчеркивают, что ряд заболеваний проще предотвратить при наличии достаточной информации о них и благодаря профилактическим мерам.
Проблемами печени занимается врач-гастроэнтеролог или гепатолог. Чтобы точно диагностировать патологию печени и степень ее развития в первую очередь требуются:
- Биохимический анализ крови (выявление воспаления, застоя желчи, маркеров гепатита).
- Анализ мочи на билирубин.
- УЗИ печени для определения ее размеров, структуры и эластичности тканей. В случае необходимости врач может назначить КТ или МРТ.
- Биопсия печени – забор тканей для анализа – проводится для более точной диагностики заболеваний печени.
По результатам обследования врач может назначить медикаментозную терапию и диету. Восстановить печень возможно как в стационарных, так и в домашних условиях, однако на запущенных стадиях заболеваний часто требуется госпитализация возможно даже хирургическое вмешательство, острый период также не предполагает амбулаторного лечения.
Лечение печени при помощи медикаментов должно быть продуманным. Прежде всего необходимо купировать (остановить) воспалительный процесс, а затем восстановить поврежденные клетки печени – гепатоциты. Без этого любые лечебные меры в отношении печени будут бессмысленны. Для восстановления гепатоцитов используются препараты на основе следующих веществ или их сочетания:
Образ жизни при заболеваниях печени должен быть скорректирован в сторону снижения воздействия любых токсинов. Стрессы, курение, прием алкоголя, употребление фастфуда, работу на вредных производствах следует исключить. Прогулки на свежем воздухе, легкие физические нагрузки, положительные эмоции помогут выздоровлению. Показано санаторно-курортное лечение.
Широкая распространенность заболеваний печени свидетельствует о том, что они связаны в первую очередь с образом жизни и беспечностью. Конечно, не каждый способен резко бросить курить, перестать употреблять алкоголь, забыть о фастфуде. Но даже просто прекратив чрезмерно увлекаться всем перечисленным, вы окажете своей печени большую услугу. Если проблемы с печенью все-таки начались, срочно пройдите обследование и соблюдайте все назначения врача.
Для восстановления железы врач может назначить препарат из группы гепатопротекторов, содержащий в своем составе глицирризиновую кислоту и фосфолипиды. Это сочетание действующих веществ включено в стандарты лечения заболеваний печени, утвержденные Министерством здравоохранения РФ. Также стоит отметить, что препарат на основе глицирризиновой кислоты и фосфолипидов занимает первое место по назначению терапевтами крупнейших городов России среди лекарственных средств для лечения заболеваний печени. Данные факты подтверждают высокую эффективность и безопасность указанных компонентов.

Необходимо помнить, что лечение печени в домашних условиях допустимо лишь вне фазы обострения, только при легких формах заболеваний. Кроме того, вырабатывать стратегию и тактику лечения должен лечащий врач, который вначале назначит проведение комплексной диагностики, а затем – диету и прием необходимых для терапии или профилактики лекарственных средств.
Больных с заболеваниями печени беспокоят различные симптомы, и нередко на приеме у врача они жалуются на боли в голове и головокружение (вертиго). Самая крупная пищеварительная железа у человека — печень, отвечает за выработку желчи, принимает активное участие в обмене веществ, очищает кровь от токсинов, а также выступает в качестве своеобразного хранилища витаминов и жизненно важных микроэлементов. Нарушения в работе органа влияют на физическое, эмоциональное и психологическое состояние, поэтому неудивительно, что больные отмечают болезненность головы и сталкиваются с ощущением движения самого себя или окружающих вещей.

Причины и механизм развития головных болей и головокружений
Уникальный внутренний орган в теле человека печень обладает редкой особенностью — способностью самовосстанавливаться. Болезни печени редко проявляются на начальной стадии и, люди, не подозревая о проблемах, продолжают дальше подвергать свой организм стрессам, пагубному воздействию алкоголя и стрессам. Все это, а еще неправильное питание и имеющиеся хронические заболевания, негативно влияют на функционирование печени и провоцируют всевозможные симптомы, в числе которых вертиго и головная боль.

Неспособность печени справится с токсинами отравляет весь организм.
Сбой в работе пищеварительной железы влечет за собой неспособность органа справляться с токсическими элементами, переизбыток которых оказывает негативное воздействие на системы и внутренние органы человеческого организма. В большей мере страдает головной мозг. Болезненность головы, нарушение концентрации внимания и вертиго — первые признаки, которые появляются при заболевании печени. Поэтому не стоит ждать, когда начнет болеть в правом боку, лучше сразу при возникновении перечисленных симптомов отправиться в медучреждение.
Кроме этого, на недуги печени указывают и другие нежелательные явления, а именно:
- сниженная быстрота реакции;
- бессонница;
- нервозность и вспыльчивость;
- тошнота и рвотные позывы;
- горечь во рту;
- потеря аппетита;
- частый жидкий стул;
- потемнение цвета урины.

Симптом ярко выражен в утреннее время.
Стоит отметить, что сама печень болеть не может, поскольку в ней нет нервных окончаний, но они есть в покрывающих ее оболочках. Поэтому болезненные ощущения различной интенсивности отмечаются, только когда пищеварительная железа увеличивается в размере и натягивает эти оболочки. Важно понимать, что сопутствующая симптоматика отличается в зависимости от того, какое заболевание печени было диагностировано.
Методы диагностики
Чтобы избавиться от головных болей и головокружения, вызванных болезнями печени, первое, что нужно сделать — посетить профильного медика и пройти диагностическое обследование.
Доктору для постановки точного диагноза и правильного назначения медикаментов потребуются результаты таких инструментальных и лабораторных исследований, как:
- биохимический анализ крови;
- анализ кровяной жидкости для обнаружения вируса гепатита;
- эзофагогастродуоденоскопия;
- печеночные пробы;
- МРТ и КТ;
- УЗИ печени и всех органов брюшной полости.
Лечебные мероприятия
Против головных болей отлично помогают и другие медикаментозные средства, в числе которых следующие:
Народная медицина также предлагает лечебные средства, с помощью которых можно унять различной интенсивности болевой дискомфорт в голове и вертиго. Для этого целители предлагают пить по 2 стакана чая из мяты или по 40 капель настойки, приготовленной из 20 г прополиса и 100 мл спирта. Эффективным методом считается прикладывание лимонной кожуры, очищенной от белой пленки, к вискам либо медной монеты, которую нужно положить на беспокоящее место.
Терапия патологий пищеварительной железы проводится комплексно, включая в себя прием комплекса медикаментов и соблюдение лечебной диеты. Питание при пораженной печени должно быть сбалансированным и не утяжелять работу системы пищеварения. Диетологи рекомендуют включать в рацион крупы, овощи, нежирные молочные и кисломолочные продукты, диетические сорта рыбы и мяса. Очень важно полностью пройти терапевтический курс, чтобы не допустить развития серьезных осложнений.
Иногда похмелья не миновать, но его можно побороть.

Прошлой ночью выпил слишком много и не знаешь, что делать, если с похмелья болит голова? Постарайся не совершать резких движений, присядь, успокойся и внимательно ознакомься с нашими рекомендациями по поводу того, как избежать неприятных последствий после бурной пьянки.
Поверь, это как раз то, что тебе сейчас нужно.
Почему с похмелья болит голова?
Сильные утренние головные боли после алкогольных тусовок обычно связаны с обезвоживанием организма. В связи с недостатком влаги повышается давление, из-за чего приток крови в мозг уменьшается. После этого мозг немного сжимается, а сама голова раскалывается и не дает тебе ровно стоять на ногах.
Наверняка ты замечал, что после двух-трех бокалов пива ты обязательно несколько раз сходишь в туалет. Это происходит, потому что организм старается как можно быстрее вывести из твоего тела продукты распада алкоголя. Как раз это и приводит к обезвоживанию, а вместе с ним и к потере полезных витаминов, минеральных веществ и электролитов.
Что помогает от головной боли с похмелья?
Итак, чтобы приступить к лечению похмельного синдрома необходимо запастись терпением, собраться с силами и приступить к выполнению следующих рекомендаций.
1. Восстанови водный баланс
Здесь все довольно очевидно и просто. Если алкоголь вызывает обезвоживание, то вода это обезвоживание предотвращает. Конечно, лучше всего пить чистую воду прямо во время пьянки, чтобы не подвергать свой организм стрессу впоследствии. Например, пол-литра воды после пол-литра пива.
Однако если уже говорить об этом поздно, встань с кровати и постарайся начать приводить себя в чувство обильным количеством воды. Только не стоит перебарщивать и вливать в себя пятилитровую баклажку, а то можно перепить и только усугубить свое и без того хрупкое состояние.
2. Сделай себе чай с медом и лимоном
После того, как тебе удалось выпить немного воды, попробуй принять комбинацию из чая, меда и лимона, которая должна повлиять на твой организм позитивным образом.
Ведь, как известно, в меде и лимоне содержится много полезных элементов и витаминов, а чай (зеленый или черный) поможет немного взбодриться и привести себя в работоспособное состояние.
3. Попробуй еще немного вздремнуть
После того, как ты залил в свой организм немного жидкости, можешь попробовать вернуться в кровать и еще немного поспать. Прежде всего, надо помнить, что похмелье длится примерно 24 часа и легче всего переждать это время во сне.
Более того, обильные дозы алкоголя лишают нас восстановительных фаз быстрого сна, поэтому даже если тебе удалось поспать восемь или девять часов, ты можешь проснуться полностью разбитым и невыспавшимся.
4. Съешь что-нибудь
Несмотря на то, что очень часто после похмелья хочется съесть чего-нибудь жирного и вредного, желательно так не делать. Лучше всего найти какие-нибудь легкие продукты и начать восстановление именно с них.
Все дело в том, что во время борьбы с похмельем твой организм работает на износ, поэтому перегружать пищеварительную систему картошками фри, наггетсами и бургерами — не самая удачная идея.
Возьми немного фруктов, выпей бульона, съешь кашу, легкий йогурт, овощной салат и все в этом духе. Так ты запустишь пищеварительные процессы без особого фанатизма и с пользой для организма.
5. Сходи на прогулку
Одним из важных компонентов восстановления после пьянки является свежий воздух и немного умеренного движения. Эта целебная комбинация поможет разогнать твою кровь, что приведет к более эффективной борьбе с токсичными продуктами распада этанола.
При этом важно помнить, что физические нагрузки с похмелья не должны быть особенно интенсивными. Не стоит в таком состоянии бежать в спортивный зал и тягать там штанги с гантелями. Кроме того, не надо идти в баню и активно прогреваться при высоких температурах.
Как мы уже упоминали, организм в таких условиях работает на износ, в том числе сердечно-сосудистая система. Лучше просто выйти на улицу, спокойно пройтись в парке и послушать в наушниках какую-нибудь умиротворяющую музыку или юмористический подкаст.
6. Попроси кого-нибудь сделать тебе массаж
Если ты понимаешь, что даже на улицу выходить лень, попроси кого-нибудь из близких сделать тебе оздоровительный массаж. Можешь даже вызвать массажиста себе на дом, если добровольцев на это дело не нашлось.
Дело в том, что хороший массаж, как и легкая физическая нагрузка, способен привести в движение кровь и лимфу, что помогает вывести токсины из организма.
7. Прими обезболивающее
Если же ты чувствуешь, что твоя голова слишком сильно раскалывается от последствий бурной ночи, можешь принять обезболивающее. Однако помни, что таким образом ты подвергаешь свою печень и желудок дополнительной нагрузке. Поэтому, если можешь потерпеть, лучше так и сделать.
Кроме того, не надо повышать дозировку обезболивающего. Просто выпей столько, сколько ты обычно привык пить в подобных ситуациях.
Стоит также тебя предупредить, что врачи не рекомендуют принимать с похмелья в качестве обезболивающего парацетамол, потому что он может вызвать необратимые изменения в печени.
8. Сходи в душ
Чтобы взбодриться и почувствовать себя после пьянки человеком, надо сходить в душ и постараться смыть с себя все последствия вчерашней тусовки.
Душ, как и многие физические упражнения, разгоняет кровь, а также хорошо помогает при борьбе со стрессом.
9. Лучше не похмеляйся
Несмотря на то, что многие люди привыкли лечить похмелье новыми дозами алкоголя, желательно так никогда не делать.
После утренней рюмочки или бутылочки пива симптомы бурной ночки действительно могут в одночасье улетучиться, однако таким образом ты только отодвигаешь предстоящее похмелье, которое может оказаться намного тяжелее того, что ты испытываешь сейчас.
Плюс ко всему, новые порции алкоголя после эпичных пьянок могут привести тебя к запою, а там уже недалеко и до алкоголизма.
9. Займись сексом
Поэтому забей на новые порции алкоголя и займись сексом со своей девушкой. Во-первых, занятия любовью способствуют выработке эндорфинов, которые помогут отодвинуть на некоторое время негативные последствия пьянки, а во-вторых, это, как-никак, физическая нагрузка, приводящая кровь в движение.
Почему с возрастом похмелье переносится тяжелее?
Наверняка ты замечал, что в 20 лет алкоголь был менее губительным для здоровья, а похмелье казалось каким-то непонятным и сильно преувеличенным явлением. Однако со временем ты стал осознавать, что без последствий для организма выпивать уже не получается, и это связано, скорее всего, с тем, что ты стареешь.
К сожалению, так оно и есть. Уже после 30 лет в нашем организме сокращается концентрация ферментов, отвечающих за расщепление продуктов распада этанола, замедляется метаболизм, а также уменьшается количество жидкости в организме.
Более того, наши клетки уже не так быстро восстанавливаются, а иммунная система становится слабее. Поэтому похмелье становится все жестче и мучительнее.
Не так давно группа британских исследователей из организации Redemption сумела выявить возраст, в котором похмелье ощущается наиболее тяжело. Оказалось, что это 29 лет.
Причем это далеко не значит, что после 29 лет похмелье будет проходить намного легче. Тут все дело в том, что в этом возрасте у многих людей еще до сих пор осталась привычка отрываться и напиваться так, как они привыкли это делать в молодости. Однако их организм уже попросту не способен на такое.
В дальнейшем они просто понимают, что похмелье — штука беспощадная и стараются пить умереннее, контролируя себя на тусовках. Однако, конечно, это касается далеко не всех.
Как мне пить, чтобы похмелье не наступило?
Если ты не хочешь полностью отказываться от выпивки, но и страдать по утрам тоже не твой вариант, можешь в следующий раз постараться подойти к пьянке более грамотно.
Для этого обязательно смотри за тем, какой алкоголь ты пьешь. Он не должен быть куплен в сомнительных местах, разлит в пятилитровую пластиковую канистру и стоить подозрительно дешево. Иначе у тебя есть все шансы отравиться этим пойлом и проснуться утром в крайне печальном состоянии.
Кроме того, старайся во время пьянки закусывать, пить много воды, делать ощутимые перерывы между шотами или бокалами, не смешивать напитки и просто меньше напиваться.
Тогда у тебя есть все шансы проснуться утром с ясной головой и самым ненавязчивым напоминанием того, что вчера ты пил алкоголь.
Печень — второй по величине орган нашего организма. Она весит от 1,5 до 2 кг, а по размерам и массе уступает только коже. Это мощнейшая биохимическая фабрика, которая отвечает не только за обезвреживание токсических веществ, но и за поддержание энергетического баланса в организме, за создание белков плазмы крови и некоторых гормонов. Но иногда этот важнейший орган может дать сбой, который в ряде случаев сопровождается болями. Что же в такой ситуации предпринять?
Заболевания печени могут быть вызваны самыми разными причинами — начиная от вирусной инфекции и заканчивая чрезмерно обильной пищей. Чаще всего болезни протекают незаметно, поскольку печень довольно быстро восстанавливается: признаки печеночной недостаточности появляются при гибели не менее 80% гепатоцитов (печеночных клеток) [1] . При этом нарушения тех или иных функций печени встречаются, например, у 30,6% жителей Москвы [2] , а в целом по России только неалкогольная жировая болезнь печени встречается у 37,3% [3] . Чтобы предотвратить смертельно опасные осложнения, важно вовремя диагностировать болезнь, обращая внимание на первые симптомы.
Первые признаки заболевания печени могут быть почти незаметны. Это внезапное снижение аппетита, беспричинный горький привкус во рту, легкая желтизна белков глаз и желтый налет на языке, неприятные ощущения в правом подреберье, непонятная для самого человека апатия, потеря интереса к жизни. По мере того как патологический процесс усиливается, симптомы становятся более выраженными. Основные признаки заболевания печени:
В анализах крови отмечается повышение уровня:
- билирубина,
- щелочной фосфатазы и гаммаглютамилтранспептидазы,
- трансаминаз крови (АСТ, АЛТ),
- холестерина и триглицеридов,
- аммиака,
- железа крови,
а также снижение уровня:
- альбуминов крови (гипоальбуминемия),
- мочевины,
- железа крови.
Кроме того, наблюдается удлинение времени свертывания крови и времени кровотечения.
Как видим, большинство жалоб при болезни печени неспецифичны, то есть могут быть характерны и для других заболеваний. Да и многие лабораторные признаки могут встречаться при разных болезнях. Поэтому ни в коем случае нельзя заниматься самодиагностикой и самолечением — ставить диагноз и назначать лекарства должен только врач.
Болезни печени часто путают с заболеваниями желчевыводящих путей. Действительно, неспециалисту отличить признаки одной патологии от другой крайне сложно. При этом подходы к лечению имеют свои особенности, что говорит только об одном: нельзя заниматься самолечением, а при первых подозрениях на болезнь следует обязательно посетить специалиста. В любом случае следует обратить внимание на ряд признаков.
Характер боли: боль обычно характерна для заболеваний желчевыводящих путей и может быть тупой — при снижении моторики, или спастической — при спазмах. При заболеваниях печени она встречается реже и, как правило, носит характер дискомфорта или тяжести в правом подреберье. Вместе с тем следует понимать, что заболевания печени и желчевыводящих путей часто сочетаются, а это требует комплексного подхода к лечению.
Желтуха, вызванная гибелью клеток печени, может сопровождаться признаками интоксикации и резким ухудшением общего состояния. Кожа приобретает шафраново-желтый оттенок. Увеличивается объем печени. Моча становится темной, а кал светлеет.
Если же желтуха вызвана закупоркой желчевыводящих путей, кожа пациентов приобретает характерный зеленоватый оттенок, появляется очень сильный зуд. Моча также темнеет, а кал может стать совершенно белым.
На функции печени может влиять множество моментов. В порядке убывания значимости они формируют следующий список:
- Ожирение. Избыток жира откладывается не только под кожей, но и вокруг внутренних органов, а также в клетках печени. Неалкогольная жировая болезнь печени занимает первое место по распространенности среди патологий этого органа и составляет 21,1% [4] всех заболеваний печени.
- Алкоголь. Вторая по частоте проблема — алкогольная болезнь печени (18,1%). Она может привести к жировому перерождению печени — стеатозу, либо к фиброзному перерождению — циррозу.
- Вирусы гепатита типа B (1,9%) и C (6,7%). Эти вирусы передаются через кровь и биологические жидкости, в том числе при незащищенном половом контакте. Вызывают хроническое воспаление печени и, как следствие, гибель ее клеток (гепатоцитов).
- Бесконтрольный прием лекарств, контакт с тяжелыми металлами, хлорированными углеводородами, бензолом и другими гепатотропными ядами может вызывать токсическое поражение печени.
- Злокачественные новообразования. Обычно развиваются на фоне цирроза или хронического гепатита. Лишь менее чем в 10% случаев рак развивается в здоровой печени [5] .
- Крайне редко причиной патологии печени становятся аутоиммунные заболевания и врожденные нарушения работы некоторых ферментов.
Так или иначе, все поражающие факторы вызывают и хронический воспалительный процесс, и гибель гепатоцитов.
Исходя из основных причин, вызывающих патологию печени, можно выделить факторы риска. Для вирусной инфекции это будут:
- неупорядоченные половые связи;
- переливание крови;
- проведение медицинских манипуляций, связанных с контактом с кровью.
Для болезней печени, не связанных с инфекционной патологией, факторами риска считаются:
- профессиональный контакт с гепатотоксичными веществами;
- систематическое переедание;
- метаболический синдром (абдоминальное ожирение, повышенный уровень холестерина, глюкозы и триглицеридов крови, артериальная гипертензия);
- сахарный диабет 2 типа (фактор риска неалкогольной жировой болезни печени);
- злоупотребление алкоголем и его суррогатами.
Исходя из сказанного, получается, что лучший способ профилактики болезней печени — это правильное питание и здоровый образ жизни.
Любой дискомфорт в области правого подреберья, горький вкус во рту, не говоря уже о появлении желтого окрашивания склер и тем более кожи — повод для максимально быстрого обращения к врачу. Если нет возможности напрямую обратиться к гепатологу — специалисту по диагностике и лечению заболеваний печени, — можно записаться к гастроэнтерологу. В системе ОМС (бесплатной поликлинике), как правило, придется начать с участкового терапевта, который назначит нужные обследования и по их результатам направит к узкому специалисту.
После беседы и осмотра врач может рекомендовать:
- клинический анализ крови, в том числе на время свертывания и время кровотечения;
- анализ крови на общий холестерин, липопротеиды и триглицериды;
- исследование белковых фракций крови;
- анализ уровня билирубина крови;
- исследование крови на уровень щелочных фосфатаз и других ферментов;
- УЗИ печени и желчевыводящих путей;
- при подозрении на варикозное расширение вен ЖКТ — фиброгастроскопию;
- при необходимости — биопсию ткани печени.
Могут быть назначены и другие анализы, а также исследования других органов: конкретный перечень рекомендаций определяет врач, исходя из состояния конкретного пациента.
При болезнях печени специалист назначает лечение не только для устранения симптомов, включая боль. Главная задача — восстановить нарушенные функции органа и по возможности устранить внешнюю причину патогенного влияния, спровоцировавшую воспаление. Например, при неалкогольной жировой болезни печени первыми рекомендациями будут контроль питания, физическая активность и другие мероприятия, направленные на снижение веса. При алкогольной болезни печени — отказ от алкоголя. При лекарственных поражениях — пересмотр лекарственной терапии. При инфекционных гепатитах назначают противовирусные препараты для борьбы с возбудителем. Притом принципиально важно остановить воспалительный процесс, а после этого заняться восстановлением гепатоцитов (клеток печени).
Препараты-гепатопротекторы можно разделить на следующие группы:
Кроме этого, врач может назначить симптоматические средства: анальгетики, противоотечные средства, препараты, регулирующие свертываемость крови, и другие.
При болезнях печени рекомендуется частое дробное питание. Из рациона исключаются тугоплавкие животные жиры, колбасы, консервы, полуфабрикаты. Они содержат не только много скрытых жиров, но и избыток соли, что может спровоцировать отеки. Супы лучше готовить на овощном отваре либо на втором мясном бульоне (первый бульон убирают, мясо повторно заливают водой и варят бульон повторно).
Основные источники белка — нежирные молочные продукты, постная рыба. Суточное количество белка — не менее 80 граммов, ограничения необходимы только при печеночной энцефалопатии (60 граммов). Исключаются любые субпродукты, жирная птица.
В питании обязательно должны быть овощи и фрукты, желательно с минимальной обработкой, цельные злаки (каши).
Из всех методов кулинарной обработки предпочтительна варка, в том числе на пару, а также запекание. Исключается обжаривание и тушение. Ограничиваются специи.
Не рекомендуется свежая выпечка, хлеб лучше заменить сухариками. Запрещена сдоба, жареные пирожки.
Из десертов позволяются желе, пастила, зефир (без шоколадной глазури), варенье, мед. Не разрешены торты, печенье, мороженое.
Стоит отметить, что средства народной медицины были изобретены в то время, когда средняя продолжительность жизни составляла 30 лет, и эффективность большинства из них не подтверждена.
Могут быть полезны мед, маточное молочко, зверобой, которые снижают активность воспаления. Овсяный и льняной кисель усиливают выведение желчных кислот и уменьшают уровень холестерина крови [7] , так же как рисовые и овсяные отруби [8] . Однако это лишь дополнительные меры для поддержки основного лечения, но никак не самостоятельная терапия. И они должны быть согласованы с врачом.
Для лечения болезней печени важны не только диета и лекарства, но и образ жизни. Умеренная физическая нагрузка, здоровый сон, отказ от курения, отсутствие стрессов пойдут на пользу не только пораженному органу, но и всему организму.
Установить заболевания печени по болевому синдрому практически невозможно — это бывает затруднительно сделать даже врачу. Для этого требуется широкий комплекс диагностических мероприятий: лабораторных и инструментальных. Однако заботиться о профилактике печеночных патологий, своевременно корректируя режим питания и образ жизни в целом, может и должен каждый.
Если есть необходимость восстановить печень, что, конечно, должен определять специалист, то имеет смысл обратить внимание на средства, в основе которых — глицирризиновая кислота и фосфолипиды. Наличие этих действующих веществ в составе препарата способствует осторожному и планомерному восстановлению клеток печени. Сочетание глицирризиновой кислоты и фосфолипидов входит в стандарты лечения заболеваний печени, утвержденные Министерством здравоохранения Российской Федерации.

Для восстановления здорового состояния печени важную роль играет комплексный подход при лечении.
Чтобы добиться должного эффекта от лечения, стоит использовать проверенные препараты, прошедшие клинические исследования.
Исключите лишние расходы при лечении — выбирайте препараты с фиксированной доступной ценой.
Для поддержания здорового состояния печени важно не допустить воспаления ее клеток — гепатоцитов.

- оптимальный состав активных компонентов;
- уменьшение воспаления в печени и степени фиброза;
- благоприятный профиль безопасности.


Амелёхин Леонид Александрович Ответственный редактор
Читайте также:


