Табеева г р что такое мигрень
Аннотация научной статьи по клинической медицине, автор научной работы — Табеева Г. Р., Голубева В. В.
В статье рассматриваются принципы профилактики и купирования приступов мигрени . Обсуждаются основные показания, методы нефармакологического лечения и современные классы препаратов, показавших наиболее высокую эффективность в превентивной терапии заболевания. Рассмотрены основные критерии выбора симптоматического средства, которыми являются тяжесть головной боли и сопровождающих симптомов и степень нарушения дееспособности во время приступов мигрени . Самостоятельное значение при выборе препарата имеет его способность купировать не только головную боль, но и сопровождающие приступ мигрени симптомы.
Похожие темы научных работ по клинической медицине , автор научной работы — Табеева Г. Р., Голубева В. В.
PREVENTION AND TREATMENT OF MIGRAINE
The article tells about the principles of prevention and relief of migraine attacks; key indications, methods of non-pharmacological therapy and modern classes of drugs that are especially effective in the prevention of the disease; the main criteria for selecting symptomatic treatment: the severity of the headache and accompanying symptoms, the degree of functional impairment during a migraine attack. A separate factor in the choice of the drug is its ability to relieve not only the headache, but also its accompanying symptoms.
Г.Р.ТАБЕЕВА, д.м.н., профессор, отдел неврологии и клинической нейрофизиологии.
В.В.ГОЛУБЕВА, к.м.н., доцент, кафедра нервных болезней Первого МГМУ им. И.М.Сеченова, Москва
ПРОФИЛАКТИКА И ЛЕЧЕНИЕ МИГРЕНИ
В статье рассматриваются принципы профилактики и купирования приступов мигрени. Обсуждаются основные показания, методы нефармакологического лечения и современные классы препаратов, показавших наиболее высокую эффективность в превентивной терапии заболевания. Рассмотрены основные критерии выбора симптоматического средства, которыми являются тяжесть головной боли и сопровождающих симптомов и степень нарушения дееспособности во время приступов мигрени.
Самостоятельное значение при выборе препарата имеет его способность купировать не только головную боль, но и сопровождающие приступ мигрени симптомы.
Ключевые слова: мигрень, профилактика мигрени, купирование приступа мигрени
Мигрень является распространенным хроническим заболеванием, которое проявляется приступами сильной головной боли. В большинстве случаев повторяющиеся приступы беспокоят пациента в течение многих лет и в типичных случаях спонтанно регрессируют в старшем возрасте. Несмотря на эпизодический характер течения болезни, пациенты, особенно с частыми и длительными приступами головной боли, испытывают значительные нарушения повседневной активности и работоспособности.
Как показывают данные эпидемиологических исследований, распространенность мигрени в популяции в большинстве стран составляет 10—14% [10]. По совокупности экономических затрат мигрень относится к самым дорогостоящим заболеваниям нервной системы. Так, результаты крупного исследования в странах Евросоюза показали, что ежегодные расходы на ведение больных с мигренью составляют €27 млн в год, что превышает стоимость инсульта (€22 млн), эпилепсии, болезни Паркинсона и рассеянного склероза (€16, €11 и €9 млн соответственно). При этом по уровню дезадаптации мигрень занимает 19-е место (9-е место среди женщин) среди всех заболеваний мозга [5].
Медицинское значение проблемы мигрени определяется во многом тяжестью и частотой собственно приступов мигрени. Около 24% пациентов с мигренью испытывают головную боль средней длительностью от 8 до 14 дней, а 14% — более чем 14 дней в году [2]. Широкомасштабное исследование American Migraine Study II показало, что 25% пациентов с мигренью испытывают четыре тяжелых приступа и более в месяц, а 35% — от одного до четырех приступов. При этом только 10% пациентов с мигренью могут работать или полноценно функционировать во время головной боли [12]. Пациенты с мигренью потребляют примерно треть от общего объема продаж безрецептурных аналгетиков [7]. Учитывая, что наряду с этим большую часть непрямых расходов, связанных с мигренью, составляют потери из-за отсутствия пациентов на работе или снижения производительности их труда, не трудно понять тяжесть
общего бремени мигрени для пациентов и общества в целом.
Несмотря на все многообразие клинических форм, заболевание преимущественно проявляется приступами интенсивной, пульсирующей боли, которая усиливается при физической активности и часто сопровождается фото-, фонофобией, тошнотой, а иногда и рвотой. Длительность мигреноз-ного приступа составляет от 4 до 72 часов. Как правило, приступ развивается с последовательной сменой стадий или фаз: продрома, аура, головная боль с ассоциированными симптомами, разрешение боли и постдрома.
ГОЛОВНАЯ БОЛЬ И ГОЛОВОКРУЖЕНИЕ
ГОЛОВНАЯ БОЛЬ И ГОЛОВОКРУЖЕНИЕ
вированных и замороженных продуктов, газированных напитков.
Во многих случаях за несколько часов или дней до развития головной боли пациенты ощущают предприступные симптомы в виде эмоциональных или депрессивных расстройств, изменения аппетита, трудностей концентрации, зевоты. Затем могут присоединяться фотофобия, фонофобия и осмофобия, усиливающиеся по мере развития приступа. По завершении симптомов продромы либо на высоте их проявлений развивается болевая фаза приступа. Примерно у 20% пациентов с мигренью ей предшествует аура, которая представляет собой полностью обратимые (в течение 60 минут) очаговые неврологические (чаще зрительные) расстройства. Головная боль в этих случаях следует за симптомами ауры. Мигренозная боль традиционно описывается как боль в одной половине головы (гемикрания), и половина эта может меняться от приступа к приступу. В начале боль бывает тупой,
Ы затем может стать пульсирующей (усиливающейся с каждым ударом пульса), а по мере развития приступа перерастает в постоянную. В процессе развития приступа головная боль нарастает и почти всегда усиливается при любой физической активности, наклонах и движениях головой. Боль при мигрени чаще всего локализуется в заглазничной области, в области внутреннего угла глаза и вовлекает лобно-височную область. При этом она может распространяться в затылочную, верхнешейную и даже нижнешейную область и в плечо. У части пациентов вначале боль возникает в верхнешейной области и распространяется кпереди, у других она носит строго локальный характер. Боль бывает настолько интенсивной, что полностью ограничивает любую активность, из-за чего пациенты стараются не двигать головой и предпочитают лечь в постель в темном и бесшумном помещении.
Таблица 1. Общие рекомендации пациентам с мигренью
■ Режим труда и отдыха, избегание стресса и чрезмерных перегрузок.
■ Режим сна и избегание избыточного сна в выходные дни.
■ Регулярность приема пищи, избегание диетических погрешностей, которые, возможно, провоцируют приступы головной боли.
■ Избегание приема алкоголя, в особенности красного вина и пива.
■ Ограничение употребления кофе, крепкого чая.
■ Исключение возможных триггеров мигрени, характерных для конкретного пациента: яркого мерцающего света или световых вспышек, резких громких звуков, резких запахов
По завершении болевой фазы во многих случаях развивается постдромальный период, для которого характерны слабость, подавленность, потеря энергии, трудности концентрации внимания, нарушение координации движений.
Многочисленные клинические исследования и современные представления о механизмах формирования приступов мигрени легли в основу разработки принципов и способов ее лечения. Общая стратегия лечения мигрени предусматривает несколько подходов: 1) рекомендации по соблюдению стиля жизни и поведенческая терапия, 2) профилактическое лечение, 3) купирование приступов [8].
На первом этапе построения терапевтического плана необходимо дать пациентам рекомендации, соблюдение которых позволит существенно повысить эффективность лечения и качество жизни пациента в целом [2].
С целью профилактики приступов головных болей при мигрени или для коррекции уже развившегося эпизода цефалгии используется поведенческая терапия. Желательно обучить пациента технике релаксационного тренинга для контроля состояния связанных с головной болью физиологических и психических функций. Биологическая обратная связь является эффективным методом лечения больных не только с мигренью, но и с другими формами первичных головных болей. С этой целью могут применяться различные методы обратной связи: с контролем кожной температуры пальцев, электромиографических характеристик, активности мышц скальпа, шеи или верхней части тела. Среди методов нефармакологической терапии в клинической практике широко используется акупунктура. Хотя результаты клинических исследований противоречивы, эмпирический опыт, полученный в ходе многолетней клинической практики, свидетельствует, что акупунктура — безопасное воздействие, которое может быть альтернативным методом профилактики и лечения мигрени у отдельных категорий больных.
Определенный клинический интерес представляют различные способы альтернативного лечения, которые практически лишены побочных эффектов, и их применение возможно при мигрени. К ним относятся витамины, такие как рибофлавин, коэнзим Q10. тиоктовая (а-липоевая) кислота, магнезия, фитотерапевтические средства [4]. Рибофлавин (витамин В12) используется как средство, способное противодействовать ингибированию митохондриальной респираторной функции оксидом азота и усиливать утилизацию кислорода в цикле трикарбоновых кислот. Клинические данные об эффективности рибофлавина в дозе 400 мг/день были подтверждены в клинических исследованиях. Рибофлавин характеризуется очень медленным появлением терапевтического эффекта: максимальный клинический эффект проявляется к концу 2-го месяца терапии. Поэтому такое лечение показано в большей степени пациентам с умеренной степенью дезадаптации. Коэнзим Q10 является важнейшим элементом митохондриальной электронной транспортной цепочки и обладает антиоксидантными свойствами. В нескольких исследованиях показано, что применение коэнзима Q10 в дозе 150 мг/день в течение 3 месяцев снижа-
ет количество дней с головной болью. Терапевтический эффект характеризуется 50%-ным снижением частоты приступов в 46,3% случаев и снижением уровня дезадаптации по шкале MIDAS. Также отмечен благоприятный профиль переносимости. Но недостаточная изученность, отсутствие сравнительных исследований с традиционными фармакологическими средствами профилактики и весьма высокая стоимость препарата существенно ограничивают широкое использование коэнзима Q10 у пациентов с мигренью. Тиоктовая (a-липоевая) кислота может стимулировать метаболизм кислорода в митохондриях и продукцию АТФ. Существуют клинические данные об эффективности тиоктовой кислоты в дозе 600 мг/день и при мигрени. Ботулинотерапия является альтернативным методом лечения, особенно у пациентов с хронической и резистентной к другим методам лечения мигренью. В нескольких исследованиях показана эффективность магния сульфата в дозе 600 мг: после 3 месяцев лечения частота атак снижается почти наполовину.
В повседневной клинической практике весьма распространенным методом лечения мигрени является фитотерапия. Несмотря на многообразие используемых средств, в специальных клинических двойных слепых исследованиях свою эффективность в профилактическом лечении мигрени показали лишь два фитопрепарата: Thanacetum parthenium (Pyretrum parthenium, Chrysanthemum parthenium, син.: ромашка девичья, ромашка крупная, пижма девичья, пиретрум девичий) и Petacites hybridus (Pethasites rhizome, Butterbur, син.: белокопытник, подбел, камчужная трава, матерник, царский корень, чумной корень) [4].
Фармакологическое профилактическое лечение мигрени представляет собой сложный и длительный процесс, который преследует несколько целей: 1) снижение частоты, интенсивности и длительности мигренозных атак, 2) улучшение ответа на купирование приступа, 3) улучшение повседневного функционирования и снижение дезадаптации. Профилактическое лечение мигрени назначается больным в соответствии с показаниями, которые касаются не только частоты и тяжести приступов головной боли, но и степени ее влияния на повседневное функционирование и многих других факторов [3].
Таблица 2. Показания для профилактической терапии мигрени
1. Наличие 2 и более приступов в месяц, которые вызывают нарушение повседневной активности.
2. Чрезмерное использование, неэффективность или ограничения использования средств купирования головной боли.
3. Особые обстоятельства, такие как гемиплегическая мигрень или атаки с высоким риском стойкого неврологического дефекта.
4. Очень высокая частота головных болей (более 2 раз в неделю) или нарастающая частота приступов.
5. Предпочтения пациентов
К сожалению, врачами необоснованно редко используется профилактическая терапия, только в случаях, когда имеются частые, тяжелые приступы или их симптоматическая терапия оказывается неэффективной. Между тем клинический опыт показывает, что чем больше длительность заболевания до лечения, тем хуже ответ и исходы терапии. Кроме частоты атак, должны приниматься во внимание и другие факторы: редкие формы мигрени, включая семейную гемиплегическую мигрень или мигрень базилярного типа, независимо от частоты приступов. При определении показаний для профилактической терапии необходимо учитывать уровень дезадаптации пациентов в связи с приступами и стоимость лечения, связанную с частым использованием симптоматических средств (табл. 2). Очевидно, что профилактическая терапия снижает использование средств для купирования приступов мигрени и может быть экономически эффективной. Уровень функционирования пациентов с хронической головной болью во многих сферах (физической, когнитивной, эмоциональной) хуже, чем у пациентов с другими заболеваниями, даже с ишемической болезнью сердца или недавно перенесенным инфарктом миокарда. Среди наиболее тяжелых больных с хроническими формами мигрени выше процент потери трудоспособности, именно у этой категории лиц профилактические меры оказываются особенно оправданными.
При назначении профилактической терапии следует иметь в виду, что ее эффективность зависит от целого ряда обстоятельств. Отрицательными факторами могут стать низкая комплаентность пациентов, неадекватная доза и недостаточная длительность терапии (менее 6—8 недель), чрезмерное использование симптоматических средств и формирование абузусных головных болей, некорректный исходный диагноз, наличие симптоматических головных болей вследствие структурных или системных нарушений (новых или ранее не обнаруженных). Необходимо разъяснить пациенту цели лечения, реальный прогноз, возможные побочные явления и предполагаемое количество времени, необходимое для достижения терапевтического эффекта. Пациент должен понимать, что самое эффективное превентивное средство лишь на 20—50% лучше, чем плацебо, и только 10% и менее больных полностью избавляются от головной боли в результате профилактической терапии. Ощутимый результат профилактического лечения обычно не достигается после коротких курсов терапии. Большинство экспертов определяют минимальный срок в 8—12 недель.
ГОЛОВНАЯ БОЛЬ И ГОЛОВОКРУЖЕНИЕ
ГОЛОВНАЯ БОЛЬ И ГОЛОВОКРУЖЕНИЕ
Если профилактическое лечение предполагает наличие определенных показаний, то купирование приступа необходимо практически каждому пациенту с мигренью. Оно должно устранить головную боль и сопутствующие симптомы: тошноту, рвоту, фоно- и фотофобию; предотвратить возобновление головной боли; улучшить общее состояние и вернуть больного к полноценному функционированию. Для купирования приступов мигрени используются представители нескольких фармакологических групп: а) препараты с неспецифическими механизмами действия: аналгетики (парацетамол, кодеин), НПВП (аспирин, ибупрофен, индоме-тацин, диклофенак), комбинированные препараты (Кафергот, Саридон, Солпадеин); б) препараты со специфическими механизмами действия: неселективные агонисты 5РТ1-рецепторов (эрготамин и дигидроэрготамин); селективные агонисты 5НТ1В/Ш-рецепторов — триптаны (суматриптан, золмитриптан, элетриптан, фроватриптан, наратриптан); в) вспомогательные средства (метоклопрамид, домперидон).
КАК ВЫБРАТЬ СРЕДСТВО ДЛЯ КУПИРОВАНИЯ ПРИСТУПА МИГРЕНИ?
Для приступов мигрени в целом характерна чрезвычайная вариабельность: их течение различно у разных пациентов, кроме того, им свойственна индивидуальная изменчивость
— по тяжести, наличию и спектру ассоциированных симптомов, уровню дезадаптации, степени влияния на физическое и социальное функционирование. Эффективность и переносимость отдельных лекарственных средств также различны. Поэтому лечение должно быть подобрано в соответствии с индивидуальными потребностями пациента. Выбор между специфическими и неспецифическими антимигренозными средствами может зависеть от характеристик мигренозных атак; не все атаки у одного и того же пациента могут потре-
Таблица 3. Минимальные терапевтические дозы и режим титрования средств профилактики мигрени

Несмотря на то, что каждый десятый житель планеты страдает этим заболеванием и данное заболевание является поводом для тысяч обращений к врачу ежедневно, лишь немногие специалисты могут дать четкое определение мигрени.
Симптомы мигрени описать очень легко. Диагноз мигрени ставится, если на протяжении жизни было пять или более ничем не спровоцированных приступов интенсивной головной боли, продолжающейся 4-72 часа, сопровождающейся тошной или повышенной чувствительностью к свету и звукам и нарушающих повседневную активность [1] . При этом совершенно не обязательно, чтобы головная боль была пульсирующей, стучащей или чтобы болела строго половина головы, хотя эти симптомы также характерны для мигрени. Также для постановки диагноза мигрени не обязательно наличие ауры: лишь 20-25% людей, страдающих мигренью, периодически испытывают ауру, а во время каждого приступа или практически каждого приступа аура возникает лишь у небольшого числа людей. Наконец, совершенно не обязательно, чтобы головная боль при мигрени была очень интенсивной и нарушала повседневную деятельность во время каждого приступа: некоторые приступы могут протекать вообще без головной боли (мигренозная аура без головной боли) или быть легкими или умеренными по интенсивности и скорее напоминать головную боль напряжения, чем мигрень [5] .
В чем причина мигрени? Долгое время считалось, что мигрень связана с сосудами, питающими головной мозг и другие структуры головы: полагалось, что аура вызвана сужением (спазмом) артерий, и нарушением кровоснабжения определенных зон мозга, тогда как пульсирующая боль вызвана компенсаторным расширением этих и других сосудов.
В настоящее время мы точно знаем, что мигрень – это заболевание, в основе которого лежит повышенная возбудимость (гипервозбудимость) нервных клеток (нейронов) головного мозга. В развитии такой повышенной возбудимости нервных клеток важнейшая роль отводится наследственному фактору [6] . Как связана повышенная возбудимость нервных клеток с развитием приступа мигрени? Если на такой гипервозбудимый нейрон будут оказывать влияние несколько провоцирующих факторов (изменение атмосферного давления, изменение гормонального фона во время менструального цикла, употребление в пищу определенных продуктов, стрессы и т.д.), то этот нейрон активируется и активирует соседние нейроны, включая те, что в норме проводят болевые импульсы от структур головы [2] . Этот механизм схож с развитием приступа эпилепсии, хотя мигрень и эпилепсия — абсолютно разные по течению и прогнозу заболевания. Но именно за счет этого механизма некоторые лекарственные препараты, использующиеся для лечения эпилепсии, эффективны для профилактики приступов мигрени [4, 7] . И ни в коем случае нельзя считать, что мигрень и эпилепсия — это одно и то же! [3]
Как специфическое лечение приступов мигрени, так и их профилактика направлены на стабилизацию возбужденных нейронов, которые во время мигренозного приступа или постоянно в случае хронической мигрени (при частых или практически ежедневных приступах) имеют нестабильную электрическую и биохимическую активность, что изменяет проведение болевых импульсов. Таким образом, сосуды вовлекаются в развитие приступа мигрени вторично и лишь обуславливают некоторые симптомы, тогда как непосредственной причиной мигрени являются генетически обусловленные нейронов головного мозга.
Темы лекции:
- как в голове возникает боль
- какие бывают головные боли
- что такое мигрень, как она возникает и как её исследуют
- как врачи ставят диагноз, какие исследования для этого действительно нужны. Требуются ли РЭГ, ЭЭГ, МРТ
- как лечат мигрень и как ее надо лечить
- мифы или нет? Мигрень и сосуды, остехондроз, внутричерепное давление
- как искать информацию в интернете?

В ходе научного симпозиума ведущие специалисты обсудили наиболее актуальные вопросы ведения пациентов, страдающих приступами мигрени.
Новой эрой в купировании приступов мигрени стало использование противомигренозных препаратов класса триптанов. Прием препаратов этого класса в период приступа купирует как головную боль, так и нейрогенное воспаление, которое провоцирует весь симптомокомплекс мигренозного приступа.
Золмитриптан является средством с двойным (центральным и периферическим) механизмом действия благодаря своей способности проникать через гематоэнцефалический барьер. Мигрепам – доступный в России противомигренозный препарат, содержащий действующее вещество золмитриптан. Данный препарат купирует приступ мигрени, включая и головную боль, и, что очень важно, такие изнуряющие пациента симптомы, как тошнота, свето- и звукобоязнь. Препарат показан в отношении мигрени с аурой, без ауры, а также мигрени, ассоциированной с менструальным циклом.
Евгения Викторовна Екушева, д.м.н., врач высшей категории, невролог, сотрудник научно-исследовательского отдела неврологии Первого МГМУ им. И.М. Сеченова, консультант клиники головной боли и вегетативных расстройств акад. Александра Вейна, сообщила, что «в настоящее время отдается предпочтение ступенчатому подходу к купированию приступов мигрени. Такой метод не отрицает индивидуального подхода к каждому пациенту, а, наоборот, делает возможным поиск наиболее подходящего препарата для каждого пациента.
Профилактика приступов мигрени должна базироваться на следующих принципах: индивидуальность подбора препарата с учетом характера и течения мигрени, возраста пациента и длительности лечения. Целью профилактической терапии при мигрени является снижение частоты, длительности и тяжести приступов, снижение частоты приема препаратов, приводящих к хронизации, и повышение эффективности купирования приступа мигрени.
Из множества вопросов, задаваемых спикерам, хотелось бы выделить следующие: как далеко зашла наука? Есть ли прогресс? Возможно ли вылечить мигрень? Ответ очевиден:конечно, наука развивается, и уже существенное достижение науки на сегодняшний день — контроль над приступами мигрени с помощью триптанов.
Мигрепам ® является доступным на рынке РФ препаратом МНН Золмитриптан. 6 Купирует головную боль и другие симптомы мигрени (тошнота, фотофобия, фонофобия). 7 Применяется в отношении мигрени с аурой, без ауры и мигрени, ассоциированной с менструацией.
1 Steiner T.J., Birbeck G.L., Jensen R.H., et al. Headache disorders are third cause of disability worldwide // J Headache Pain. 2015. Vol. 16. P.58.
2 Global, regional, and national incidence, prevalence, and years lived with disability for 310 diseases and injuries, 1990–2015: a systematic analysis for the Global Burden of Disease Study 2015 // Lancet. 2016. Vol. 388. P.1545–1602.
3 Loder S., Sheikh H.U., Loder E. The prevalence, burden, and treatment of severe, frequent, and migraine headaches in US minority populations: Statistics from national survey studies // Headache. 2015. Vol. 55(2). P.214–228.
Табеева Г.Р., Громова С.А., Корешкина М.И. Гинекологическая патология у пациенток с менструальной и неменструальной мигренью // Проблемы женского здоровья. 2013. №3. Т. 8. С.44–51.
5 Efficacy and Tolerability of Zolmitriptan Oral Tablet in the Acute Treatment of Menstrual Migraine Michael Tuchman,1 Angela Hee,2 Ugochi Emeribe2 and Stephen Silberstein.
7 Амелин А.В. и соавт. Мигрень. Патогенез, клиника, фармакотерапия. М.: МЕДпресс-информ, 2014. 3-е изд.С. 130–141.
Для покупки документа sms доступом необходимо ознакомиться с условиями обслуживания
 | ВНИМАНИЕ! Услуга для абонентов NEO, Tele2 временно недоступна |
 | ВНИМАНИЕ! Услуга для абонентов Beeline, NEO, Tele2 временно недоступна |
Стоимость услуги - тенге с учетом комиссии.
Принципы лечения мигрени
Мигрень - хроническое заболевание нервной системы, которое характеризуется повторяющимися приступами тяжелой головной боли. Являясь чрезвычайно распространенным состоянием (3,6-10% среди мужчин и 7,4-19% среди женщин), мигрень вызывает выраженную дезадаптацию. Тяжелые мигренозные приступы являются причиной нетрудоспособности: 13% пациентов отсутствуют на работе и 17% из них теряют более 7 рабочих дней в году. При этом даже при сохранении работоспособности 51% женщин и 38% мужчин отмечают резкое снижение продуктивности в течение 6 и более дней по причине мигренозной головной боли. При этом 25% женщин, страдающих мигренью, переносят 4 и более тяжелых приступов в месяц; у 35% приступы возникают с частотой от 1 до 4 раз в месяц и только в 38% случаев мигренозные приступы возникают 1 раз в месяц. Частые повторяющиеся атаки мигрени влекут за собой значительные функциональные последствия. Исследования, проведенные в Северной Америке, Европе и Японии, показали, что в целом 75% больных мигренью отмечают снижение уровня повседневного функционирования по причине мигренозных приступов. Около половины пациентов крайне тяжело переносят приступы, и треть пациентов во время мигренозной атаки вынуждены находиться в постели. Более 70% больных мигренью отмечают трудности взаимоотношений с окружающими по причине своего заболевания. Мигрень представляет серьезное бремя не только в отношении пациентов, но и для общества в целом. Анализ экономических последствий мигрени в 11 европейских странах показал, что в среднем совокупность прямых и непрямых затрат на ведение пациента с мигренью составляет 590 И в год.
Важнейшей проблемой мигрени в целом является крайне низкий уровень ее диагностики. В большом популяционном исследовании в США в 1990-х годах пациенты, которым не был установлен диагноз, составили 50% среди женщин и 71% среди мужчин, больных мигренью. В исследовании аналогичного рода, проведенном 10 лет спустя, недиагностированная мигрень выявлялась в среднем в 47% случаев. В исследовании FRAMIG 3, проведенном в 2003 году во Франции, выявлено, что около 60% пациентов с мигренью не знали о наличии этого заболевания. При этом эффективность лечения приступов мигрени имела прямую зависимость от обращаемости больных за консультацией к специалистам. В целом среди больных мигренью 78,6% вынуждены прибегать к различным средствам для купирования боли. Из них 38,6% применяют средства по рекомендации врачей и 51,1% используют самостоятельно безрецептурные средства, включающие простые и комбинированные анальгетики. При этом удовлетворенность купирования мигрени по самоотчетам пациентов имела прямую зависимость от обращаемости к специалистам и использования рекомендуемых фармакологических средств.
Общая стратегия лечения мигрени предполагает соблюдение нескольких подходов: 1) рекомендации по соблюдению стиля жизни и поведенческая терапия; 2) профилактическое лечение; 3) купирование приступов.
Мигрень является хроническим заболеванием, которое характеризуется повторяющимися приступами односторонней пульсирующей головной боли, сопровождающимися вегетативными и эмоциональными нарушениями. Несмотря на пароксизмальное течение заболевания и относительно благоприятный прогноз, мигрень существенно нарушает качество жизни пациентов. Причинами значительной дезадаптации пациентов, страдающих мигренью является высокая интенсивность боли и сопровождающих ее симптомов, высокая частота и длительность мигренозных атак, симптомы предшествующие мигрени (продромальный период) и резкое снижение работоспособности в последующие несколько дней.
Мигрень - заболевание, которое сопровождает человека большую часть жизни, причем пик заболеваемости приходится на наиболее трудоспособный возраст. Согласно данным широкомасштабного исследования American Migraine Study II (9) около 53% пациентов тяжело переносят приступы мигрени, когда полностью утрачивается трудоспособность. В среднем на каждого пациента мигренью приходится потеря 3.2 рабочих дней в год (13). Часть пациентов, которые вынуждены продолжать трудовую деятельность в момент приступа ГБ характеризуются снижением трудовой активности более чем на 46%.
Несмотря на то, что мигрень является распространенным и хорошо изученным заболеванием, его диагностика является крайне низкой. В большом эпидемиологическом популяционном исследовании, проведенном во Франции FRAMIG-3 (11) проводилось интервью 10.352 человек с целью диагностики мигрени в соответствии с критериями МКГБ-2 (85). У 1.179 (21.3%) была диагностирована мигрень. Из них 60% впервые узнали о своем диагнозе. В этом исследовании также отмечается крайне низкий процент больных, которые находятся под наблюдением специалистов - только 20% больных мигренью наблюдаются врачами. Подавляющее большинство больных мигренью находятся вне поля зрения специалистов и предпочитают самостоятельное лечение головных болей, используя доступные безрецептурные лекарственные средства (9).
Гетерогенность ведущих проявлений мигрени
Спектр клинических проявлений мигрени чрезвычайно широк. Это касается многих ее проявлений, как количественных, так и качественных: частоты приступов и их длительности, тяжести основных симптомов приступа, прежде всего, боли, но и многих сопровождающих симптомов. Но это в одинаковой мере относится и проявлениям межприступного периода. Наряду с тем, что существуют две клинически разные формы - мигрень с аурой и без, существует крайняя вариабельность представленности симптомов продромального и постдромального периода (1). У некоторых пациентов отмечается очевидная связь с провоцирующими факторами, включающими пищевые и алкогольные триггеры, связь с менструальным циклом или наличие исключительно ассоциированных с менструацией приступов (катамениальная мигрень). У значительного числа пациентов развиваются клинические симптомы кожной аллодинии, которая проявляется болевыми ощущениями при причесывании, ношении головного убора. Развитие феномена аллодинии (болевое ощущении в ответ на неболевой раздражитель) считают ответственным за развитие резистентности к специфической антимигренозной терапии. У некоторых пациентов уже при первых признаках боли в приступе мигрени возникает нарастающая тошнота и симптомы гастростаза, что крайне затрудняет прием пероральных средств купирования боли. Эти и многие другие свойства гетерогенности мигрени обусловливают и различия терапевтических ответов. Примечательно, что даже в случае успешного купирования мигренозной боли выбранное средство может оказаться эффективном не в каждом приступе у одного и того же пациента.
Крайней вариабельностью отличается мигрень в отношении степени дезадаптации вследствие повторяющихся приступов мигрени. Вариабельность наблюдается как в отношении различий между пациентами (межиндивидуальные), так и внутрииндивидуальные, т.е. у одного пациенты могут наблюдаться приступы мигрени с аурой и без нее. При этом приступы могут быть как длительные, так и короткие, как тяжелые, так и легкие.
Гетерогенность мигрени хорошо известна практическим врачам и активно изучается специалистами. Так, в исследовании Stewart с соавт. (14) показана чрезвычайная вариабельность основных параметров приступов мигрени: у 17% больных наблюдаются редкие приступы (менее 1 раза в месяц); у 32% - 1 раз в месяц; в 40% случаев атаки возникают с частотой 2-4 раза в месяц; у 10% пациентов наблюдаются крайне частая мигрень - чаще 1 раза в неделю. Согласно критериям Международной классификации головной боли (7) установлены жесткие временные рамки длительности приступа от 4 до 72 часов. Но на практике хорошо известно, что наряду с тем, что большинство атак мигрени продолжаются около 24 часов, на самом деле атаки по длительности могут варьировать от 2 часов до 3 дней.
Фазовые характеристики мигрени также широко варьирует. Продромальный период и аура далеко не всегда предшествуют собственно приступу мигрени. А у некоторых пациентов постдромальный период бывает наиболее дезадаптирующей фазой приступа. Аура, которая в целом наблюдается у менее, чем трети пациентов мигренью, возникает далеко не во всех приступах и может протекать самостоятельно в отсутствии собственно болевого приступа. Частота приступов также отличается чрезвычайной вариабельностью. Около 49 % пациентов переносят редкие приступы с частотой менее 1 раза в месяц, 40% пациентов - 2-4 раза в месяц и около 10% больных испытывают частые приступы мигрени более 1 раза в неделю (14).
Важнейшей характеристикой мигрени является тяжесть собственно приступа. Понятие тяжести приступа обусловлено не столько интенсивностью боли, сколько степенью влияния болевых и неболевых проявлений мигрени на степень дезадаптации и уровень повседневного функционирования пациента. Последние могут быть связаны как с интенсивной, так и с умеренной болью, как короткими, так и с длительными приступами. Являясь, таким образом, интегративным понятием тяжесть приступа как наиболее вариабельный параметр мигрени имеет важное значение не только с позиций дезадаптации пациента, но и с точки зрения выбора оптимального способа ее купирования. С целью стратификации и для количественной оценки тяжести приступов мигрени принято использование специальной шкалы MIDAS (Migraine Disability Assessment Questionnaire), которая позволяет количественно оценить степень дезадаптации вследствие приступов мигрени(15).
ОПРОСНИК MIDAS
За последние 3 месяца:
- Сколько рабочих дней Вы пропустили из-за головной боли?____дней
- Сколько дней Ваша работоспособность была снижена наполовину и более из-за головной боли?____дней
- В течение скольких дней Вы не занимались домашними делами из-за головной боли?____дней
- Сколько дней продуктивность Вашей домашней работы была снижена наполовину и более из-за головной боли? ____дней
- В течение скольких дней Вы не участвовали в семейных и общественных мероприятиях, активном проведении досуга из-за головной боли? ____дней
| Сумма баллов | Степень тяжести |
| 0-5 | I |
| 6-10 | II |
| 11-20 | III |
| 21 и более | IV |
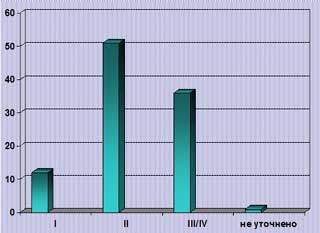
Изучение гетерогенности мигрени в терминах "тяжесть приступов и степень ограничения повседневной активности" (14) выявило, что около 36% пациентов характеризуются тяжелыми приступами мигрени, 51% переносят умеренной тяжести приступы и примерно у 12% больных приступы протекают достаточно легко, без значительного влияния на повседневную активность (рис. 1).
Рис. 1. Гетерогенность уровня дезадаптации вследствие мигрени (% пациентов).
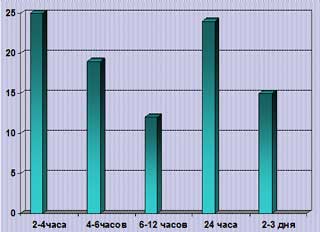
Еще одним важным показателем, характеризующим степень дезадаптации пациентов, является длительность атак мигрени. Показатель длительности приступа варьирует в широких пределах у различных пациентов и может существенно различаться у одного и того же больного. Однако в целом при анализе средней длительности приступов мигрени выявлено (14), что у 25% пациентов приступы чрезвычайно короткие (2-4-часа), в 19% случаев они длятся 4-6 часов, в 12% случаев - 6-12 часов, 24% пациентов отмечают приступы длительностью около 24 часов и лишь 15% больных переносят длительные приступы (2-3 дня) (рис. 2).
Рис. 2. Гетерогенность продолжительности приступов мигрени (% пациентов).
Гетерогенность терапевтических стратегий мигрени
Лечение мигренозного приступа представляет крайне сложную задачу, что связано, прежде всего, с чрезвычайной вариабельностью основных ее проявлений, но и с различием терапевтических ответов. Среди средств, традиционно используемых для купирования мигрени, выделяют фармакологические средства нескольких групп: 1. Простые и комбинированные аналгетики (ацетаминофен, кафергот и др.); 2. Нестероидные противовоспалительные средства (ибупрофен, напроксен, кетопрофен, индометацин и др.); 3. Неселективные агонисты 5-НТ1 рецепторов (эрготамин, дигидроэрготамин); 4. Селективные агонисты 5-НТ ?B\1D рецепторов (суматриптан, золмитриптан, элетриптан и др.); 5. Вспомогательные средства (метоклопрамид, домперидон).
В выборе оптимального способа купирования мигрени учитывается совокупность множества факторов, среди которых наряду с частотой приступов и их длительностью важнейшим и определяющим являются тяжесть и степень дезадаптации, влияние на повседневную активность пациентов, а также учет предшествующего опыта успешного купирования приступов. Выбор между неспецифическими и специфическими антимигренозными средствами зависит от характеристик мигренозных атак; не все атаки даже у одного и того же пациента могут успешно купироваться одними и теми средствами. Так, легкие и умеренные по тяжести приступы могут эффективно купироваться аналгетикми и НПВП, возможно в комбинации со средствами, которые улучшают их абсорбцию (метоклопрамид). Исходя из тяжести основных проявлений мигрени используют два методических подхода: ступенчатый и стратифицированный. В соответствии со ступенчатым подходом (рис. 3) предполагается начало терапии с применения простых аналгетиков или НПВП, а при их низкой эффективности возможно использование комбинированный препаратов, агонистов 5-НТ рецепторов.
Рис.3. Ступенчатый подход к лечению приступов мигрени (10).
В соответствии со ступенчатым подходом, пациенту первоначально назначается простой аналгетик, а в случае его неэффективности следует использовать возможности более высокого уровня. Ступенчатый подход может быть применим и к купированию мигренозной боли в течение одного приступа, т.е. при отсутствии эффекта простого аналгетика или при низкой его эффективности пациент может перейти к приему НПВП в течение данного приступа мигрени.
Ступенчатый подход является оптимальным для лечения больных с вариабельностью различных приступов: наличием, прежде всего легких и умеренных по тяжести атак. Однако для больных, страдающих преимущественно тяжелыми приступами с высокой интенсивностью боли и выраженной дезадаптацией более адекватным является применение стратифицированного подхода (рис. 4). Понятие стратификации тяжести мигрени подразумевает количественную оценку степени ее влияния на повседневную активность пациента, в соответствии с которой применяется дифференцированный подход в выборе фармакологического средства.
Рис. 4. Стратифицированный подход к лечению приступов мигрени (10).
Для эффективного лечения приступов мигрени важно соблюдение некоторых общих принципов практического использования вышеупомянутых фармакологических средств. Среди них важнейшим с практической точки зрения является наиболее раннее применение выбранного препарата при первых признаках мигренозной боли, поскольку более позднее использование любого класса купирующих средств связано с меньшей его эффективностью.
ПРИНЦИПЫ КУПИРОВАНИЯ ПРИСТУПОВ МИГРЕНИ
- Использование общепринятых эффективных доз
- Раннее применение купирующих средств при умеренной головной боли
- Исключение средств, потенциально способных вызывать злоупотребление ими: кофеина, комбинаций ацетаминофен\аспирин, буталбитал\кофеин\ацетаминофен\аспирин с или без кофеина
- Использование стратифицированного подхода в выборе купирующего средства
- Купирование ассоциированных симптомов (тошноты, головокружения)
- Учет предшествующего опыта эффективного купирования приступов
- Использование оптимального способа применения препарата
- Учет противопоказаний
- Применение комбинаций триптан\НПВП и НПВП\метоклопрамид (при необходимости)
Нестероидные противовоспалительные средства в купировании мигренозных атак
НПВП являются наиболее широко распространенным классом фармакологических препаратов, которые используются пациентами для облегчения мигренозной боли (2). Это связано не только с простотой применения и дозировки большинства безрецептурных препаратов, но и с относительно высокой их эффективностью, что показывает многолетний опыт их применения. Антимигренозная активность НПВП обусловлена несколькими механизмами. Прежде всего, они связаны с блокированием синтеза простагландинов из арахидоновой кислоты, которая наряду с другими провоспалительными агентами участвует в инициации механизмов вазодилатации и стерильного нейрогенного воспаления в мигренозном приступе. Эти два фактора, как известно, играют ключевую роль в сенситизации болевых рецепторов к нормальным механическим и химическим стимулам и в снижении порогов восприятия боли. Наряду с периферическими, НПВП имеют и центральные механизмы действия при мигрени (3,4), которые предположительно связаны не только с ингибированием синтеза простагландина в центральной нервной системе, но и с усилением высвобождения норадреналина, активацией нисходящей серотонинергической системы. А основной механизм НПВП в ингибировании тромбоцитарной циклооксигеназы с последующим подавлением образования тромбоксана А2, потенциального агента агрегации, может иметь значение и для профилактической терапии мигрени.
Терапевтические эффекты НПВП при мигрени хорошо изучены в 38 рандомизированных двойных слепых исследованиях. Так, ибупрофен в дозах 800-1200 мг\сут показал эффективность, превышающую плацебо в трех исследованиях (6,8,12) по показателю уровня обезболивающего действия. Более низкие дозы (400 мг) также превышают эффективность плацебо, однако существенно отличаются от низкой дозы (200 мг). Схожая эффективность антимигренозного действия ибупрофена продемонстрирована у детей в купировании приступов мигрени (5).
Нурофен, оригинальный ибупрофен, обладает способностью блокировать рецепторы ЦОГ-1 и ЦОГ-2, снижая синтез простагландинов, при этом до 80% активного вещества воздействует на ЦОГ-2 и лишь 20% на ЦОГ-1. Таким образом Нурофен имеет выраженный анальгетический и противовоспалительный эффект с одной стороны и относительную безопасность - с другой.
Нурофен Форте, новая форма препарата, содержит 400 мг ибупрофена, оптимальную дозировку для купирования головной боли при мигрени, что можно с успехом использовать в повседневной практике.
ЛИТЕРАТУРА
- Азимова Ю.Э., Табеева Г.Р. Клинико-физиологические особенности продромального и постдромального периодов мигренозного приступа. Боль. 2005; №2(7)Ж21-26.
- Табеева Г.Р. Головные боли и нестероидная противовоспалительная терапия. Consilium Medicum 2004, т.6, №8: 602-605.
- Bromm B., Forth W., Ricther E. et al. Effects of acetaminophen and antipirine on non-inflammatory pain and EEG activity. Pain 1992;50:213-221.
- Cashman JN. The mechanisms of action of NSAIDs in analgesia. Drugs 1996;52(suppl 5):13-23.
- Hamalainen ML., Hoppu K., Valkeila E. Ibuprofen or acetaminophen for the acute treatment of migraine in children: a double-blind, randomized, placebo-controlled, crossover study. Neurology 1997;48:103-107.
- Havanka-Hanniainen H. Treatment of acute migraine attack: ibuprofen and placebo compared. Headache 1989;29:507-509.
- Headache Classification Committee of the International Headache Society. The International Classification of Headache Disorders: 2nd edition. Cephalalgia 2004;24 (suppl 1):9-160.
- Kloster R., Nestvold K., Vilming ST. A double-blind study of ibuprofen versus placebo in the treatment of acute migraine attacks. Cephalalgia 1992;12:169-171.
- Lipton RB., Stewart WF., Diamond S., Diamond ML., Reed M. Prevalence and burden of migraine in the United States: data from the American Migraine Study II. Headache 2001;41(7):646-57.
- Lipton RB., Scher AI., Stewart WF. Overview of headache prevalence, burden and management. In: Olesen J., Steiner TJ., Lipton RB, eds. Reducing the burden of headache. Oxford: University Press;2003:2-14.
- Lucas C., Ceraud G., Valade D., Chautard M-H., Lanteri-Minet M. Recognition and therapeutic management of migraine in 2004 in France: results of FRAMIG 3, a French Nationwide population-based survey. Headache 2006;46:715-25.
- Sandrini G., Franchini S., Lanfranchi S. Effectiveness of ibuprofen-arginine in the treatment of acute migraine attacks. Int J Clin Pharmacol Res 1998;18:145-150.
- Schwartz BS., Stewart WF., Lipton RB. Lost workdays and decreased work effectiveness associated with headache in the work place. J Occup Environ Med 1997;39:320-7.
- Stewart WF., Schecter A., Lipton RB. Migraine heterogeneity: disability, pain intensity and attack frequency and duration. Neurology 1994;44(suppl 4):24-39.
- Srewart WF., Lipton RB., Dowson AJ. Developing and testing of Migraine Disability Assessment (MIDAS) Questionnaire to assess headache-related disability. Neurology 2001;56 (6 suppl 1):20-28.
Читайте также:


