У кого прошла мигрень во время беременности
| Девочки, подскажите, пожалуйста, можно ли при беременности принимать, например, цитрамон? и вообще чем можно спасаться от головной боли? |
| У меня такая же проблема, но я стараюсь ничего не принимать (Слава Богу очень сильных мигреней не было). А вообще, если невмоготу - можно цитрамон, но не больше таблетки. Лучшее средство - это отключить все внешние раздражители (свет, звук и т.д.) и попробовать уснуть. |
| Мне сказал врач (неврапатолог) - только папацетомол и но-шпу. А они мне не помогают. :-( Приходиться мучиться. |
| но-шпа снимает спазмы в брюшине, а не в голове:) у меня лично |
| Нош-па вообще расслабляет гладкую мускулатуру. |
| У меня она вообще ничего не снимает :-) Я просто слова врача передала, не знаю почему она но-шпу советуют при мигрени. |
| Иногда помогает "звездочка" на виски. А так - терпеть, если можно. |
Что может быть причиной головной боли во время беременности ?
Причинами головной боли во время беременности могут быть: гормональные изменения, усталость, напряжение, чувство голо-
да, психический и эмоциональный стресс.
Как предупредить головную боль и избавиться от нее?
Вы можете пойти к врачу с просьбой о помощи или лечить свою головную боль домашними средствами.
- Максимально расслабиться, избавившись от лишнего беспокойства, познакомиться с курсом и прочитать книгу на тему расслабляющих упражнений. Снимает напряжение и головную боль положение лежа на 10— 15 минут. Лежите в темном сухом помещении, удобно расположившись на диване или подняв ноги на стол.
- Некоторым женщинам помогают в этом случае внушение и йога.
- Много отдыхать как днем, так и ночью, так как беременная женщина чувствует большую усталость, особенно в первом и последнем триместре, а если у женщины тяжелая работа, ей нужен частый отдых в течение всех девяти месяцев.
- Нельзя спать слишком много, так как чрезмерный сон тоже вызывает головную боль.
- Регулярно принимать пищу: голод тоже может быть причиной головной боли.
- Уравновесить свое настроение и стараться быть спокойной.
- Избегать шума, громкой музыки, шумных ресторанов, толпы. Дома сделать тише телефонный звонок, уменьшить звук телевизора и радио.
- Проветривать помещение, в котором вы долго находитесь. Если в вашей комнате слишком тепло, она полна сигаретного дыма, то это немедленно вызовет у вас головную боль. В те места, где наиболее душно, поставьте вентилятор.
- Применять холодные и горячие компрессы четыре раза в день в течение от 30 секунд до 10 минут для облегчения головной боли. При сжимающей боли положите лед на затылок, подержите 20 минут, а также закройте глаза и расслабьтесь.
- Выпрямиться, так как причиной головной боли может быть длительное чтение с наклоненной головой над книжкой и склоненная поза над швейной машинкой.
Возникновение мигрени связано со спазмами и сужением кровеносных сосудов головы, появляющихся после неожиданного их расширения. Это оказывает влияние на ток крови и вызывает боль. Мигрень может появиться только однажды, а может часто повторяться.
Каковы признаки мигрени?
Обычно к мигрени предрасполагают:
- затем появляется рвота;
- нервная реакция на свет;
- интенсивная и пульсирующая головная боль с одной стороны головы и распространяющаяся на другую сторону.
- некоторые чувствуют боль в плечах или во всей половине тела, головокружение, звон в ушах, кашель, глаза наливаются кровью, и человек становится очень раздражительным.
Что делать при приступах мигрени?
- Избегать стресса, шоколада, сыра, кофе, красного вина.
- Определить признаки приближающейся мигрени и предупредить ее, пока она сильно не проявилась.
- Ополаскивать холодной водой лицо.
- Лежать в темной комнате в течение 2— 3 часов с закрытыми глазами, слушая классическую музыку, не читая и не включая телевизора.
- Обсудить головную боль с врачом. Эта боль может означать не мигрень, а серьезные осложнения во время беременности.
Мигрень – форма головной боли, для которой свойственно периодическое возникновение, локализация с одной стороны головы и продолжительность 2-72 часа. Мигрень при беременности существенно влияет на самочувствие женщины. Особая сложность при купировании приступов связана с избирательным приемом медикаментозных средств, которые безопасны для плода.

Статистика показывает, около 33% будущих матерей страдают от мигренозных пароксизмов. Предрасположенность к развитию цефалгического синдрома у женщин связана с гормональными перестройками, которые происходят во время менструации, гестации, лактации, менопаузы. Мигрень и беременность для многих пациенток – взаимосвязанные понятия.
Особенности мигрени у беременных
Мигрень у беременных бывает с аурой и без предшествующих характерных сигналов. Приступы обычно сопровождаются тошнотой, реже рвотой, повышенной чувствительностью к внешним раздражителям – яркому свету, громким звукам, шумам, запахам. Мигренозные приступы без ауры отличаются тенденцией к снижению частоты и длительности по мере приближения родов.
Для мигрени с аурой напротив свойственно стабильное течение при беременности, что позволяет делать выводы о необходимости лечения. Обычно ко II триместру наблюдается положительная динамика – интенсивность и продолжительность пароксизмов уменьшается. К III триместру в основном частота приступов, сила и выраженность болевых ощущений продолжают снижаться.
Одновременно меньше проявляются сопутствующие нарушения – светобоязнь, повышенная чувствительность к звуковым и ароматическим раздражителям. Улучшение самочувствия во II-III триместре отмечается в 50-80% случаев.
Причины на разных триместрах
В I триместре в организме будущей матери снижается уровень эстрогена, который является важнейшим нейромодулятором. Активно вырабатывается прогестерон, который ослабляет действие эстрогенов, что провоцирует мигренозные приступы. Начиная с 10-12 недели, уровень эстрогена нормализуется, что положительно влияет на динамику регрессии цефалгического синдрома.
III триместр характеризуется стабильно высокими показателями эстрогена, что приводит к исчезновению болезненных ощущений у большинства пациенток. Эстроген участвует в регуляции опиатергической системы (обезболивающей, подавляющей боль), выработке мелатонина, влияет на уровень пролактина, простагландина, нейромедиаторов, в числе которых серотонин, катехоламин, эндорфин.
При снижении уровня эстрогена происходит повышение чувствительности рецепторов нейронов гипоталамуса и тригеминального ганглия. Одновременно наблюдается увеличение чувствительности элементов кровеносной системы мозга к серотонину, который оказывает вазоактивное действие – стимулирует сократительную деятельность сосудистых стенок. В результате развивается усиление восприятия болезненных ощущений. Другие причины возникновения мигрени при беременности:
- Наследственная предрасположенность.
- Нарушение функции печени.
- Склонность к гипотонии.
Чтобы разобраться, чем лечить мигрень при беременности, важно пройти диагностическое обследование и выявить вероятные сбои в работе внутренних органов и систем. Факторы, провоцирующие приступ:
Половые гормоны играют решающую роль в патогенезе цефалгического синдрома у женщин. Пароксизмы обычно связаны с фазами менструального цикла. Во время беременности в организме происходят сложные перестройки, в том числе изменение гормонального баланса.

Основные симптомы
Систематические головные боли – самый распространенный и ведущий симптом, с жалобой на который беременные женщины обращаются к врачу. В среднем каждая 5-я будущая мама страдает от болезненных ощущений в области головы. В 30% случаев приступы протекают тяжело и длительно с выраженной сопутствующей симптоматикой, трудно поддаются купированию. Подверженность мигренозным пароксизмам до момента беременности отмечена в среднем у 80% пациенток. Появление болей впервые в период вынашивания плода наблюдается в среднем у 16,5% пациенток. Симптомы:
- Пульсирующий характер болевых ощущений.
- Приступы происходят после употребления определенных продуктов или вследствие провоцирующих факторов.
- Болезненные ощущения усиливаются после физического напряжения.
- Интенсивность боли возрастает из-за яркого света, громкого шума или неприятных запахов.
- Приступ сопровождается тошнотой, реже рвотой.
- Расстройство зрительной функции в виде появления посторонних предметов (точек, бликов) в поле обзора.
Редко мигренозный приступ может сопровождаться онемением конечностей и нарушением речи.
Специфика лечения
Чем снять боль при мигрени в период беременности подскажет лечащий врач. Общие рекомендации для предотвращения мигренозных атак:
- Здоровый образ жизни.
- Отказ от вредных привычек.
- Сокращение употребления крепкого чая, кофе, напитков, содержащих психоактивные вещества.
- Частый прием пищи.
- Полноценный отдых и сон продолжительностью не меньше 8 часов.
- Избегать переохлаждений, стрессовых ситуаций, физического переутомления.
Применение медикаментозных препаратов для лечения мигрени при беременности требует особого внимания. Опасность фармакологических средств заключается в способности проникать через плацентарный барьер. В результате химические соединения могут оказывать влияние на развитие плода, провоцируя различные отклонения и нарушения.
Скорость выведения потенциально вредных веществ из организма плода замедленна, интенсивно растущие клетки зародыша чувствительны к внешним воздействиям, что повышает вероятность развития патологий. Бесконтрольный прием таблеток от мигрени при беременности может привести к нарушению формирования тканей плода и последующему отставанию родившегося ребенка в умственном и физическом развитии.
Предположительно бесконтрольный прием лекарств будущими мамами стал причиной патологических состояний и врожденных аномалий у ребенка в 1-3% случаев. Альтернативные способы лечения мигрени у беременных:
- Психотерапия.
- Массаж и мануальная терапия, остеопатия.
- Релаксационные техники, ароматерапия.
- Йога, дыхательная гимнастика.
- Физиотерапия.
- Иглорефлексотерапия.
Только врач может назначить прием обезболивающих фармацевтических препаратов с учетом состояния пациентки и периода гестации. Не рекомендуется одновременный прием нескольких видов лекарственных средств.

Чтобы эффективно лечить мигрень во время беременности, нужно разобраться в причинах появления приступов, тогда будет понятно, чем купировать болезненные ощущения. Согласно классификации организации FDA (США), которая занимается вопросами безопасности для здоровья выпускающихся фармацевтических средств, выделяют 5 категорий препаратов с разной степенью опасности для плода. Категории опасности средств от мигрени при беременности:
- A (риск отсутствует).
- B (риск не доказан, не подтвержден).
- C (риск возможен, не исключен).
- D (риск подтвержден, высокая опасность).
- X (противопоказаны в период беременности).
Популярное обезболивающее лекарство Парацетамол относится к категории B, Цитрамон и Аспирин (Ацетилсалициловая кислота) – к категории C, Диклофенак и Диазепам – к категории D, Фенобарбитал и Карбамазепин – к категории X.
Лечение мигрени при беременности на ранних сроках чаще проводится препаратами группы B (Ибупрофен, Парацетамол, Кофеин, Метоклопрамид, Сульфат магния, Морфин), реже препаратами группы C (Суматриптан, Напроксен, Индометацин, Преднизолон). Необходимо помнить, что применение препаратов нестероидной противовоспалительной группы (Напроксен, Индометацин, Преднизолон, Ибупрофен) и Аспирина в III триместре повышает риск негативного влияния на плод и организм матери, который расценивается, как характерный для лекарств категории D.
К примеру, прием Аспирина в III триместре может спровоцировать удлинение срока до начала родов, подавление сократительной способности мышц матки, повышение интенсивности кровотечения у плода и матери, сокращение размера Боталлова протока (у плода соединяет спинную аорту и легочный ствол).
Если началась мигрень во время беременности, рекомендуется делать точечный или классический массаж, что поможет быстро и безопасно избавиться от болезненных ощущений. Классический массаж выполняют в шейно-воротниковой зоне, используя приемы: пощипывание, поглаживание, легкое сдавливание, растирание. В результате улучшается кровообращение и кровоснабжение тканей головного мозга.
Выполнение точечного массажа стимулирует биологически активные точки, которые в свою очередь регулируют деятельность органов и систем. Чтобы избавиться от мигрени при беременности, нужно несильно продолжительностью 1-2 минуты последовательно надавливать на такие точки, как:
- на переносице между бровями;
- немного над бровями в самой высокой точке бровной дуги;
- над самой высокой точкой бровной дуги на линии, горизонтально разделяющей лоб пополам;
- возле внешних уголков глаз.
В завершение процедуры пальцами обеих рук проводить по голове воображаемые линии по направлению к затылку. Затем ребрами ладоней слегка постучать по шейному отделу позвоночника.

Хорошо снимает головную боль чай, приготовленный из лекарственных растений. Успокаивающие отвары и настои с легким обезболивающим действием готовят из листьев мяты, мелисы, пустырника, иван-чая, шишек хмеля, корня валерианы. Перед приемом препаратов на основе лекарственных трав в период гестации необходимо посоветоваться с лечащим врачом.
Профилактика
Чтобы эффективно бороться с мигренью при беременности, необходимо придерживаться таких принципов, как исключение заболеваний, которые могут провоцировать цефалгический синдром, и использовать преимущественно немедикаментозные методы терапии. Выявление триггерных (провоцирующих) факторов и их исключение поможет снять боль от мигрени при беременности, возникающую как вторичный симптом нарушений в работе организма.
Купирование мигренозных приступов в период гестации выполняется преимущественно немедикаментозными средствами. При необходимости врач назначает фармацевтические препараты с наименьшим риском влияния на развитие плода.
| Девочки, подскажите, пожалуйста, можно ли при беременности принимать, например, цитрамон? и вообще чем можно спасаться от головной боли? |
| У меня такая же проблема, но я стараюсь ничего не принимать (Слава Богу очень сильных мигреней не было). А вообще, если невмоготу - можно цитрамон, но не больше таблетки. Лучшее средство - это отключить все внешние раздражители (свет, звук и т.д.) и попробовать уснуть. |
| Мне сказал врач (неврапатолог) - только папацетомол и но-шпу. А они мне не помогают. :-( Приходиться мучиться. |
| но-шпа снимает спазмы в брюшине, а не в голове:) у меня лично |
| Нош-па вообще расслабляет гладкую мускулатуру. |
| У меня она вообще ничего не снимает :-) Я просто слова врача передала, не знаю почему она но-шпу советуют при мигрени. |
| Иногда помогает "звездочка" на виски. А так - терпеть, если можно. |
Что может быть причиной головной боли во время беременности ?
Причинами головной боли во время беременности могут быть: гормональные изменения, усталость, напряжение, чувство голо-
да, психический и эмоциональный стресс.
Как предупредить головную боль и избавиться от нее?
Вы можете пойти к врачу с просьбой о помощи или лечить свою головную боль домашними средствами.
- Максимально расслабиться, избавившись от лишнего беспокойства, познакомиться с курсом и прочитать книгу на тему расслабляющих упражнений. Снимает напряжение и головную боль положение лежа на 10— 15 минут. Лежите в темном сухом помещении, удобно расположившись на диване или подняв ноги на стол.
- Некоторым женщинам помогают в этом случае внушение и йога.
- Много отдыхать как днем, так и ночью, так как беременная женщина чувствует большую усталость, особенно в первом и последнем триместре, а если у женщины тяжелая работа, ей нужен частый отдых в течение всех девяти месяцев.
- Нельзя спать слишком много, так как чрезмерный сон тоже вызывает головную боль.
- Регулярно принимать пищу: голод тоже может быть причиной головной боли.
- Уравновесить свое настроение и стараться быть спокойной.
- Избегать шума, громкой музыки, шумных ресторанов, толпы. Дома сделать тише телефонный звонок, уменьшить звук телевизора и радио.
- Проветривать помещение, в котором вы долго находитесь. Если в вашей комнате слишком тепло, она полна сигаретного дыма, то это немедленно вызовет у вас головную боль. В те места, где наиболее душно, поставьте вентилятор.
- Применять холодные и горячие компрессы четыре раза в день в течение от 30 секунд до 10 минут для облегчения головной боли. При сжимающей боли положите лед на затылок, подержите 20 минут, а также закройте глаза и расслабьтесь.
- Выпрямиться, так как причиной головной боли может быть длительное чтение с наклоненной головой над книжкой и склоненная поза над швейной машинкой.
Возникновение мигрени связано со спазмами и сужением кровеносных сосудов головы, появляющихся после неожиданного их расширения. Это оказывает влияние на ток крови и вызывает боль. Мигрень может появиться только однажды, а может часто повторяться.
Каковы признаки мигрени?
Обычно к мигрени предрасполагают:
- затем появляется рвота;
- нервная реакция на свет;
- интенсивная и пульсирующая головная боль с одной стороны головы и распространяющаяся на другую сторону.
- некоторые чувствуют боль в плечах или во всей половине тела, головокружение, звон в ушах, кашель, глаза наливаются кровью, и человек становится очень раздражительным.
Что делать при приступах мигрени?
- Избегать стресса, шоколада, сыра, кофе, красного вина.
- Определить признаки приближающейся мигрени и предупредить ее, пока она сильно не проявилась.
- Ополаскивать холодной водой лицо.
- Лежать в темной комнате в течение 2— 3 часов с закрытыми глазами, слушая классическую музыку, не читая и не включая телевизора.
- Обсудить головную боль с врачом. Эта боль может означать не мигрень, а серьезные осложнения во время беременности.
Каждая женщина мечтает о физиологическом течении беременности, когда счастье ожидания материнства ничем не омрачается. К сожалению, многие женщины к моменту зачатия обладают уже достаточным багажом хронических заболеваний, которые способны утяжелить процесс вынашивания будущего ребенка. Мигрень в этом отношении исключением не является.
Мигрень при беременности представлена двумя вариантами:
- Женщина страдала этой патологией до зачатия (это 80% пациенток);
- Заболевание возникло впервые на фоне гестации (по данным различных источников, это от 2 до 15 %). В этом случае головную боль приходится дифференцировать от вторичной формы цефалгии.
Гемикранию не включают в перечень заболеваний, служащих показанием для прерывания беременности, но ее лечение в этот период вызывает определенные трудности. Как избавиться от мигрени? Этот вопрос остается открытым по сей день.
Распространенные причины заболевания
Гормоны, гемикрания, беременность имеют прямую связь. Это подтверждается различными данными:
В патогенезе этой нозологии эстриол, эстрон, эстрадиол играют ведущую роль. Она заключается в следующем:
- Регуляция эндогенной опиоидной системы;
- Повышение уровня простагландинов;
- Изменение количества нейротрансмиттеров (катехоламинов, серотонина, эндорфинов);
- Увеличение чувствительности тройничного рецепторного поля;
- Усиление восприятия боли;
- Усиление влияния серотонина на головной мозг и его сосуды.
Классические триггеры мигренозного пароксизма:
- Нестабильный психоэмоциональный фон, обусловленный сформировавшейся доминантой беременности;
- Пищевые провокаторы (продукты фабричного производства, содержащие большое количество консервантов, специй, красителей; еда с высоким уровнем содержания тирамина);
- Реакция гиперсенсибилизации;
- Истощение резервных сил организма (утомительный труд, перенапряжение нервной системы);
- Метеорологические изменения;
- Полипрагмазия;
- Избыточная прибавка массы тела во время гестации;
- Черепно-мозговые травмы в анамнезе;
- Артериальное давление низкое или высокое, преэклампсия.
Симптомы
Мигрень у беременных во время гестации может развиваться по разным сценариям:
- Возникновение заболевания впервые;
- Трансформация и утяжеление имеющейся ауры;
- Ухудшение течения заболевания у лечивших ее пациенток;
- Сохранение болевых атак на прежнем уровне;
- Изменение характера мигренозной боли.
- Стихание патологического процесса.
Клиническая картина мигрени у беременных женщин мало чем отличается от таковой у небеременных. Выделяют две наиболее типичные формы заболевания: простая без ауры и классическая с аурой.
Простая форма характеризуется наличием типичной головной боли (пульсирующая, затрагивающая одну половину головы, усиливающаяся при обычной физической нагрузке) и классическая – мигренозная цефалгия с обратимой неврологической симптоматикой. Трудности с диагностикой возникают лишь у того контингента беременных, у которых это состояние возникает впервые. Именно им нужно обязательно исключать причины головной боли, возникающей вторично. Пациентки со стажем симптомы мигренозного приступа ни с чем не перепутают.
На ранних сроках беременности, а именно в первом триместре (до 12 недель гестации) уровень эстрогенов падает. Поэтому частота, сила пароксизмов возрастает. Женщина жалуется на ухудшение самочувствия. Только во втором триместре концентрация половых стероидов начинает возрастать, достигая максимума в третьем триместре. Состояние беременной улучшается. Она начинает реже страдать мигренозными головными болями вплоть до их исчезновения на поздних сроках беременности. Замечено, что женщины избавлялись от мигрени во время беременности. Это самый благоприятный вариант течения заболевания. У кого-то впервые появляется гемикрания. Тогда она чаще бывает с аурой и протекает злокачественно. Пациенток беспокоят персистирующие сильные головные боли.
Мигрень с аурой
Мигрень с аурой при беременности протекает тяжело. Аура характеризуется большей длительностью (практически целый час), она сложная по своим проявлениям, может стать причиной сильного головокружения. Для нее специфично наличие сенсорных изменений, нарушение речи. Беременная в этот момент испытывает различные парестезии, ее беспокоят ощущения онемения конечностей. Ей трудно произносить слова. Порой из приступа может выпадать фаза цефалгии, когда после ауры сразу начинается восстановительный период.
Опасность для будущего ребенка
Заболевание не оказывает эмбриотоксического и тератогенного влияния на плод. Рост и развитие ребенка не нарушаются и соответствуют сроку гестации. Исключение составляют артериальная гипертензия, преэклампсия. Если состояние вызвано этими патологическими состояниями, то плод может начать испытывать внутриутробную гипоксию вследствие развития плацентарной недостаточности. Тогда вопрос о пролонгировании беременности будет решаться врачом гинекологом после консультации.
Существенный вред плоду могут оказать антимигренозные лекарственные препараты. Поэтому для купирования приступов следует выбирать безопасные медикаменты. Некоторые лекарственные группы могут назначаться беременным строго по жизненным показаниям.
Особенности лечения
При мигрени вся назначаемая терапия подчинена таким принципам:
- Необходимо учитывать особенности режима дозирования препарата и осуществлять персонализированный подход во время приема таблеток.
- Не назначать большие дозы медикаментов.
- Минимизировать продолжительность приема лекарств. Как только оно снимет боль, сразу же отменять его.
- Придерживаться монотерапии (по возможности).
- В I триместре чаще использовать народные средства от мигрени.
Во время приступа мигрени при беременности, что может делать женщина, чтобы его снять:
- Релаксационные техники: ароматерапия, йога, медитация, обратная биологическая связь, психотерапия, когнитивно-поведенческая терапия;
- Массаж и мануальная терапия: точечный, общий расслабляющий массаж, работа с позвоночником;
- Физические процедуры: иглорефлексотерапия, транскраниальная электростимуляция, акупрессура.
- Лечение мигрени у беременных народными средствами: компресс с капустным листом, прикладывание холодного предмета на пульсирующую область, отвар укропного семени, прогулка на свежем воздухе).
Врачам, лечащим мигрень при беременности, следует соблюдать показания, принципы медикаментозной терапии:
Профилактика мигрени у беременных осуществляется по следующим принципам:
- Сон на свежем воздухе;
- Дозированная физическая нагрузка (ходьба, лечебная физкультура);
- Соблюдение водной нагрузки;
- Избегание многолюдных мест;
- Не путешествовать, если переезд связан с резкой сменой климата;
- Гигиена здорового питания;
- Отказ от загара, посещения пляжей;
- Плановая седативная терапия;
- Превентивные препараты строго по показаниям (наиболее предпочтительные: сульфат магния, витамин В2, флуоксетин).
Во всех сомнительных случаях беременным следует обращаться к врачу.

Почему болит голова при беременности? Причины, лечение и профилактика болей

Мигрень при месячных: как лечить и причины возникновения менструальной мигрени перед и во время менструации

Головокружение на 31 неделе и более поздних сроках беременности

Кружится голова при беременности во втором триместре: причины и лечение

Кружится голова на ранних сроках беременности: причины, профилактика, лечение

Приступ мигрени – это всегда тяжело. На несколько часов, а то и дней, женщина просто выпадает из обычной жизни. Голова раскалывается, тошнит, все раздражает, хочется плакать. Еще хуже, если появляется мигрень во время беременности. Ведь женщине в положении нельзя принимать привычные обезболивающие препараты. Что делать? Обратиться к врачу и подобрать безопасные медикаменты, а также использовать для облегчения головной боли народные методы лечения.
p, blockquote 2,0,0,0,0 -->
- Почему при беременности появляется мигрень
- Симптомы заболевания
- Опасна ли мигрень для будущего ребенка?
- Как облегчить головную боль?
- Особенности лечения
- Медикаментозная терапия
- Массаж и мануальная терапия
- Рецепты народной медицины
- Профилактика
Почему при беременности появляется мигрень
Иногда при беременности от мигрени начинают страдать женщины, никогда раньше не сталкивавшиеся с этим заболеванием. Ведь сама беременность – уже веская причина для появления головной боли. Почему будущую маму мучает мигрень?
p, blockquote 3,0,0,0,0 -->
- Из-за гормонального дисбаланса.
- Из-за отечности тканей. Почки беременной не справляются с выведением жидкости, что приводит к накоплению излишков воды не только в нижних конечностях, но и во внутренних органах, головном мозге.
- Из-за психической нестабильности. Ощущение тревожности, плаксивость, раздражительность приводят к эмоциональному переутомлению.
Спровоцировать мигрень при беременности могут внешние факторы:
p, blockquote 4,0,0,0,0 -->
- Депрессии, неврозы, стрессовые ситуации на работе, семейные скандалы.
- Продукты питания: шоколад, кофе, острые сыры, копчености, еда с синтетическими красителями, с глутаматом натрия.
- Аллергическая реакция.
- Переутомление: выполнение тяжелой работы, длительное ожидание в очереди к врачу.
- Вредные привычки: употребление алкоголя, курение.
- Переедание.
- Изменение погоды.
- Употребление большого количества медикаментов.
- Генетическая предрасположенность.
- Лишний вес.
- Травмы головы.
- Нестабильность артериального давления.
- Недосыпание или наоборот, излишек сна, особенно в дневное время.
Даже непродолжительное голодание способно привести к тому, что у женщины развивается приступ мигрени. Иногда женщина, стараясь избавиться от отеков, начинает ограничивать себя в употреблении жидкости. Недостаток жидкости также приводит к головным болям.
p, blockquote 5,0,0,0,0 -->
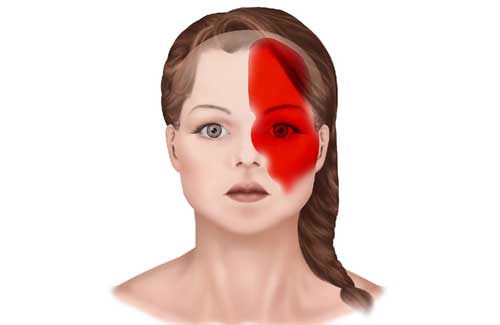
Симптомы заболевания
p, blockquote 6,0,0,0,0 -->
Головная боль – основной признак мигрени. Обычно она односторонняя, охватывает висок, одну сторону лба, редко – затылок сзади. Обычно мигрень у беременных ничем не отличается от приступов, развивающихся у обычных женщин.
p, blockquote 7,0,0,0,0 -->
Мигренозный приступ может начаться с ауры:
p, blockquote 8,0,1,0,0 -->
- Женщина чувствует покалывание в пальцах, онемение.
- Появляется ощущение раздражения, легкой тревоги, беспокойства.
- Перед глазами мелькают мушки.
- Под горло подкатывает ком тошноты.
- Учащается сердцебиение.
- Появляется чувство тяжести, стянутости в той точке головы, которая обычно болит при мигрени.
Приступ может начаться и без ауры. Женщина чувствует пульсацию в виске, которая постепенно нарастает. Возникает ощущение горячего молотка, бьющего по голове, раскаленной палки, воткнутой в висок. Голова все тяжелее, тошнота переходит в рвоту. Перед глазами вместе с мушками начинают мелькать яркие цветные круги.
p, blockquote 9,0,0,0,0 -->
Стоит повернуть или наклонить голову и появляется болезненный прострел под глаз, за ухо, усиливается тошнота. Кто-то включил свет – и головная боль становится сильнее, громкий звук – и неприятные ощущения воспринимаются еще острее.
p, blockquote 10,0,0,0,0 -->
Когда появляется мигрень при беременности, хочется просто лечь в абсолютно темной, прохладной комнате в тишине и больше ничего не делать.
p, blockquote 11,0,0,0,0 -->
p, blockquote 12,0,0,0,0 -->
Опасна ли мигрень для будущего ребенка?
Беременность, это такое время, когда женщина, даже страдая от физического дискомфорта, больше, чем о себе, думает о будущем ребенке. Последние исследования показали, что мигренозный приступ наносит значительный ущерб женскому здоровью. Беременная постоянно находится на взводе, ожидая возвращения головной боли. При развитии приступа мигрени будущей маме приходится терпеть боль, она концентрируется на неприятных ощущениях. Все негативные эмоции, боль чувствует и ребенок.
p, blockquote 13,0,0,0,0 -->
Если мигрень вызвана нарушением работы сосудов, артериальной гипертензией, при развитии приступа происходит сбой работы сердечно-сосудистой системы плода. Не доказано научно, но некоторые гинекологи считают, что мигрень может быть косвенной причиной ухудшения кровоснабжения плаценты, что приводит к гипоксии головного мозга будущего ребенка.
p, blockquote 14,0,0,0,0 -->
Мигрень и беременность не совместимы. Соглашаясь на лечение этого заболевания, женщина не только может устранить свои головные боли, но обеспечить нормальное развитие плоду.
p, blockquote 15,0,0,0,0 -->
Как облегчить головную боль?

p, blockquote 16,0,0,0,0 -->
Лучше всего еще на стадии ауры предупредить развитие приступа. Можно это сделать, не употребляя таблетки. Эффективные способы:
p, blockquote 17,1,0,0,0 -->
- Выпить сладкий растворимый кофе с долькой лимона.
- Ополоснуть голову теплой водой и, надев на голову зимнюю шапку, лечь спать.
- Принять прохладный душ.
- Выпить крепкий черный или зеленый чай с медом, или мятой, мелиссой, ромашкой, имбирем.
- Съесть мандарин или апельсин.
- Протереть виски лавандовой водой.
Некоторым женщинам помогает короткий отдых. Не обязательно спать, достаточно полежать полчаса в тишине.
p, blockquote 18,0,0,0,0 -->
Особенности лечения
Перед тем, как лечить мигрень при беременности, женщине необходимо взвесить все за и против, посоветоваться с гинекологом, ведущим беременность. Для будущих мам подбирается комплекс лекарственных средств, оказывающих минимальное влияние на организм ребенка.
p, blockquote 19,0,0,0,0 -->

p, blockquote 20,0,0,0,0 -->
Есть ряд простых препаратов, помогающих от мигрени, например – Цитрамон, Аспирин. Но их применение во время беременности недопустимо из-за негативного воздействия на плод. Какие препараты может порекомендовать невропатолог для регулярного приема?
p, blockquote 21,0,0,0,0 -->
- Нестероидные противовоспалительные лекарственные средства, в частности, Парацетамол. Этот препарат подавляет выработку простагландинов, помогая снять боль и воспаление.
- Спазмолитики – Но-шпу, Дротаверин, Папаверин. За счет спастического действия этих лекарств достигается расслабление сосудистых стенок. Также снижается мышечное напряжение, что помогает снизить боль.
- Витамины. Если у женщины развивается мигрень при беременности, лечение дополняется приемом витаминных комплексов, в состав которых входит Магний. Этот микроэлемент помогает укрепить сосуды мозга, нормализует обмен веществ и улучшает передачу нервных импульсов между нейронами головного мозга.
- Лекарства группы триптанов. Беременным разрешено принимать Зомиг (основное действующее вещество золмитриптан). Препарат отличается быстрым действием, головная боль устраняется буквально через 20 минут после приема. Еще одно лекарство – Релпакс (элетриптан), почти не имеет побочных эффектов, но его с осторожностью нужно сочетать с антибактериальными препаратами.
Если нет доступа к назначенным препаратам, а терпеть боль нет сил, можно принять один раз привычный Цитрамон или Аспирин. Главное, не забывать, что мигрень на ранних сроках беременности нельзя лечить аспириносодержащими препаратами, так как это может привести к патологиям в развитии кровеносной и нервной системы будущего ребенка.
p, blockquote 22,0,0,0,0 -->
Чтобы снять тревожность, нормализовать психическое и эмоциональное состояние, врач может назначить беременной прием таблеток Валерианы. Они не предназначены для лечения мигрени, но помогают предупредить развитие приступов, которые провоцируются стрессами.
p, blockquote 23,0,0,0,0 -->
При необходимости будущей маме назначаются сеансы психотерапии, которые помогают научиться правильно реагировать на стрессовые раздражители, избегать неврозов.
p, blockquote 24,0,0,0,0 -->
p, blockquote 25,0,0,1,0 -->
Приступ мигрени женщина может снять самостоятельно помассировав шею, затылок, виски круговыми движениями пальцев. Невропатологи редко назначают беременным курсы массажа, считается, что даже на ранних сроках интенсивное воздействие на активные точки организма может привести к угрозе выкидыша. Если женщине помогает мануальная терапия от мигренозных приступов, лучше обращаться к опытному специалисту, который уже проводил с ней лечение.
p, blockquote 26,0,0,0,0 -->
Если женщину донимает мигрень и беременность является противопоказанием для лечебных манипуляций, массаж и мануальную терапию можно заменить использованием специальных массажных приспособлений:
p, blockquote 27,0,0,0,0 -->
- Аппликатор Кузнецова. На тканевую основу в определенном порядке наклеены силиконовые или пластмассовые иголки.
- Аппликатор Ляпко. Резиновый коврик, в который вставлены металлические иголки (серебро, никель, железо, медь и другие).
Можно использовать аппликатор во время приступа мигрени, чтобы снять неприятные ощущения. Подходит это приспособление и для регулярного лечения. Процедура проходит так: женщине нужно лечь, подложить под шею валик или свернутое полотенце, на него – аппликатор. Желательно расположиться так, чтобы иголки равномерно впивались в шею, позвоночник, затылочную часть головы. Время процедуры не ограничено.
p, blockquote 28,0,0,0,0 -->

p, blockquote 29,0,0,0,0 -->
Снять головную боль можно с помощью народных методов. Если у пациентки появилась мигрень при беременности, чем лечить приступы нужно решить вместе с врачом, что является обязательным условием успешной терапии. Обычно невропатологи одобряют народное лечение и даже могут порекомендовать несколько действенных рецептов.
p, blockquote 30,0,0,0,0 -->
- Компрессы. К точкам боли можно прикладывать теплые или холодные компрессы, мешочки со льдом или марлевые повязки с кашицей тертого картофеля, тыквы, лопуха, капусты.
- Травяные чаи. Для лечения мигрени подходит крапива, ромашка, китайский лимонник.
- Ароматерапия. Если нет токсикоза, можно нанести пару капель чайного дерева, розмарина, лаванды на запястье или подушку.
Главное условие лечения – не навредить. Если вместо облегчения состояния женщина чувствует усиление головной боли, головокружение, следует срочно обратиться к врачу.
p, blockquote 31,0,0,0,0 -->
Профилактика

p, blockquote 32,0,0,0,0 -->
Чтобы не допустить развития мигренозного приступа, женщине нужно хорошо высыпаться, следить за своим питанием. Также можно снизить частоту появления головных болей, если придерживаться следующих правил:
p, blockquote 33,0,0,0,0 -->
- Регулярно выходить на прогулки в парковой зоне.
- Заниматься плаваньем.
- Пить не менее 2 литров жидкости (если нет противопоказаний).
- Во время беременности отдыхать только в своем регионе, отказавшись от смены климата.
- Избегать нервного перенапряжения.
Такое сочетание, как мигрень и беременность, достаточно часто встречается у женщин. Не стоит начинать жалеть себя, усугубляя ситуацию погружением в депрессию. Лечите мигрень, ведите активный образ жизни, берегите себя и малыша.

Дата публикации: 21.04.2017
Невролог, рефлексотерапевт, функциональный диагност
Стаж 33 года, высшая категория
Профессиональные навыки: Диагностика и лечение периферической нервной системы, сосудистые и дегенеративные заболевания ЦНС, лечение головных болей, купирование болевых синдромов.
Читайте также:


