Вспышки перед глазами перед мигренью
Начнем с того, что это мнимое ощущение. То есть человеку кажется, что он видит эти сияющие шары, молнии, пятна. Они могут отличаться по цвету, интенсивности. Но все это происходит внутри глаза. Они не связаны с внешним светом.
Чаще вспышки кратковременны, быстро проходят. Но при некоторых патологиях они возникают надолго, обладая значительной яркостью, четкими границами и формой. Молнии и вспышки в глазах являются важным симптомом, несвоевременное обращение за помощью может быть опасным промедлением, снижающим шансы на хорошее зрение в дальнейшем.
Пациент, имеющий данные жалобы, нуждается во внимательном наблюдении у врача, а в некоторых случаях в экстренной госпитализации и оперативном вмешательстве на глазах!
Причины возникновения.
Единичные и редкие вспышки молний перед глазами являются вполне безобидным явлением, но в то же время они могут быть индикатором патологических состояний. К этим заболеваниям относятся: задняя отслойка стекловидного тела, отслойка или разрыв сетчатки, воспаление сетчатки или сосудистой оболочки, мигрени, сосудистые заболевания организма, опухоли головного мозга, токсическое отравление, травмы головы.
1) Задняя отслойка стекловидного тела. Наш глаз внутри заполнен гелеобразным веществом, объёмом всего 3-4 мл и массой примерно 4 г.
По составу стекловидное тело неравномерно, оно состоит из рыхлого центрального вещества и пустот, заполненных жидкостью, а также коллагеновых волокон, более плотных по структуре. Крепится стекловидное тело в двух местах (в передней части глаза и задней), на остальном протяжении оно просто тесно прилегает к внутренней оболочке глаза — сетчатке.
В большинстве случаев в процессе старения глаза, в теле возникает уплотнение его слоев и волокон, сокращается его объем. Оно начинает постепенно отслаиваться от внутренней оболочки, возникает натяжение сетчатки и это вызывает появление вспышек в глазах. Если натяжение сетчатки небольшое, то достаточно динамического наблюдения, а специального лечения не требуется. Но если возникает полная отслойка стекловидного тела и значительное натяжение сетчатки, то это состояние становится критичным и опасным. В любой момент может произойти разрыв или отслойка самой сетчатки с серьезным снижением зрения, зачастую необратимым.
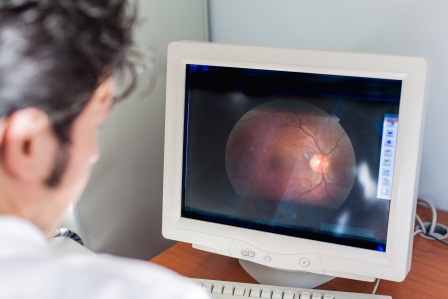
2) Отслойка сетчатки — патологическое состояние, при котором тонкий внутренний слой световоспринимающих фоторецепторов отслаивается от последующих слоев, а пространство между ними заполняется жидкостью. При этом нарушается питание этих слоев, что приводит к быстрой потере зрения. Начало этого патологического процесса проявляется молниями и вспышками перед глазами, ощущением занавеси сверху или снизу.
Разрывы сетчатки — являются следствием истончения этой оболочки на периферии (так называемые периферические дистрофии или дегенерации сетчатки), тянущие (тракционные) воздействия со стороны стекловидного тела, ослабление связи слоя фоторецепторов с соседними слоями сетчатки. Также разрыв может происходить из-за прямой травмы глаза — проникающего ранения или тупого удара, ушиба.
Особенное внимание стоит обратить на вспышки перед глазами или молнии, возникшие после сильной физической нагрузки или стресса. Это может спровоцировать отслойку внутренней оболочки.
Профилактикой отслойки сетчатки является раннее выявление периферических дистрофий и своевременное профилактическое вмешательство. Для этого чаще всего используют лазерную фотокоагуляцию, когда воздействием лазерных лучей ограничивают опасные зоны, препятствуя их распространению.
При уже произошедшей отслойке или при разрыве сетчатки очень важна своевременность хирургического лечения, так как длительное существование отслойки приводит к гибели фоторецепторов. В таких случаях патологические явления уже могут быть необратимы!
3) Воспаление сетчатки — ретиниты. Также могут проявляться симптомами вспышек перед глазами. Воспаление редко протекает изолированно, оно, как правило, является следствием системного заболевания. Так как сетчатка и сосудистая оболочка глаза (хориоидея) находятся рядом, то процесс очень быстро вовлекает эти два слоя, и сказать, где первично началось воспаление сложно. Лечение обычно долгое, включает в себя консервативный метод (системная и местная противовирусная, антибактериальная, противовирусная, противовоспалительная терапия) и хирургическое лечение.

4) Мигрени. В ряде случаев перед началом головной боли перед глазами появляются яркие пятна, линии, круги, которые могут оставаться в течение довольно продолжительного времени. При этом они выглядят как мерцающие неровные или волнистые линии.
Это аура мигрени
Сразу после неё начинается длительный приступ сильной боли в одной половине головы. Иногда пациент видит только вспышку без боли. Такое состояние называется глазная мигрень, она возникает при неврологических нарушениях. Чаще заболеванием страдают женщины старше 30 лет. Вследствие шейного остеохондроза происходит неправильное функционирование определенного участка головного мозга и снижение нормального кровоснабжения затылочных долей мозга, отвечающих за зрение. Спровоцировать мигрень может резкая смена погоды, переутомление, нарушенный режим сна, сильные запахи, депрессивные состояния, вредные привычки (курение, употребление алкоголя), прием психоактивных веществ. Жители мегаполиса находятся в зоне риска из-за повышенного стресса, неправильного питания и избыточных психофизических нагрузок. Такие состояния требуют комплексного обследования врача-офтальмолога и невролога, коррекции образа жизни и лечения сопутствующих заболеваний.
5) Сосудистые заболевания организма. При хронических заболеваниях, таких как гипертоническая болезнь или сахарный диабет, могут возникать кратковременные спазмы сосудов (в том числе и сосудов сетчатки). Тогда пациенты отмечают кратковременные вспышки и мерцающие точки перед глазами, более заметные в темноте. Коррекция уровня сахара в крови и нормализация артериального давления уменьшает эти симптомы.
6) Опухоли головного мозга. При развитии новообразования в затылочной доле мозга, перед глазами могут возникнуть светящиеся пятна различного цвета и формы. Такая патология очень серьёзна, требует наблюдения нейрохирургов и онкологов.
7) Отравление токсическими веществами или принятие наркотических веществ может вызвать появление молний и вспышек перед глазами. Например, отравление угарным газом средней степени нарушает зрительное восприятие, которые проявляются подобным образом. Принятие психоактивных веществ может спровоцировать галлюцинации, сопровождающиеся вспышками. При любом отравлении требуется помощь специалиста, так как длительная интоксикация может привести к нарушению работы сердца и даже летальному исходу.
8) Травмы головы или глаз. В момент нанесения травмы, могут наблюдаться кратковременные вспышки и молнии, вплоть до кратковременной потери зрения. Травма глаза часто приводит к изменениям на сетчатке, требующей неотложной офтальмологической помощи.
Особенно опасны тупые травмы затылочной области, так как там находятся не только зрительный центры, но и области, отвечающие за жизнедеятельность организма (дыхательную, сердечно-сосудистую).
Первый специалист, которого пациент должен посетить — это врач-офтальмолог. Так как молнии и вспышки перед взглядом в большинстве случаев являются проявлением патологии внутренних структур глаза. При длительном существовании таких состояний полное излечение может быть невозможно, именно поэтому обращение должно быть незамедлительным. Главное исключить экстренные состояния, такие как отслойка сетчатки, стекловидного тела или разрывы внутренних оболочек. В остальных случаях может потребоваться также наблюдение врачей других специальностей: терапевт, эндокринолог, невролог.
Содержание статьи:
Глазная мигрень или мерцательная скотома – вид ауры, предшествующей мигрени. Была впервые описана в XIX веке врачом Хьюбертом Эйри, который положил начало исследованию кластерных головных болей. Она проявляется и как первоначальный спутник боли, так и самостоятельно. Синдром представляет собой ауру в виде зрительных нарушений. В зрительном поле появляется дрожащее цветное пятно, или светящиеся ослепительно-белые нити, или подобие сложных геометрических сооружений, которые могут или исчезнуть, или превратиться в радужную ауру, закрывающую обозрение полностью или частично. Вызывается это состояние временной ишемией (прекращением кровоснабжения) сетчатки. Развивается оно при сдавливании третьей пары черепных нервов сонной артерией или синусом твёрдой мозговой оболочки.
В международной классификации болезней МКБ–10 Глазная мигрень имеет код G43.8.

Установлено, что чаще других бывают подвержены глазной мигрени:
- женщины;
- подростки с диагностированным сахарным диабетом;
- депрессивные, впечатлительные и мнительные личности;
- жители крупных городов.
Причины глазной мигрени
Проблема ещё недостаточно хорошо изучена. Однако и разработки доктора Эйри, и современные исследования подтверждают гипотезу о том, что её истоки следует искать в глубинных отклонениях работы мозга, а точнее – зрительного анализатора (затылочной коры головного мозга).
Среди других причин возникновения глазной мигрени называют:
Одна из неподтверждённых версий, почему возникает глазная мигрень – реакция организма на некоторые продукты (орехи, сыр, шоколад, кофе, вино, шампанское, копчёности), что может говорить об аллергии на них.
Среди более серьёзных причин развития глазной мигрени:
- опухоли и кисты мозга, которые приводят к компрессии сосудов и нервов черепно-мозговой области;
- аневризма сосудов головного мозга;
- дисциркуляторная энцефалопатия;
- нейропатия зрительного нерва;
- отягощённая семейная наследственность.
Симптомы глазной мигрени
Глазная мигрень может сопровождаться невыносимой головной болью, а может быть совершенно безболезненной.
Первыми симптомами глазной мигрени чаще всего становятся:
- чёрные мушки перед глазами;
- мерцание причудливых узоров и фигур в поле зрения;
- разноцветные узоры, наблюдаемые при закрытых глазах.
- птоз верхнего века, иногда сопровождающийся тиком;
- размытое видение всех или некоторых предметов в поле зрения;
- косоглазие;
- пелена перед глазами;
- зрительные галлюцинации;
- ощущение сдавливания глазных яблок;
- жжение под веками;
- сильная пульсирующая головная боль в области затылка или лба;
- тошнота, рвотный рефлекс;
- сужение зрачков или их слабая реакция на свет.
- Офтальмическая возникает в результате проходящей ишемии сосудов затылочной зоны мозга и поражения глазодвигательных мышц. Её можно распознать по опущению верхнего века, параличу глазных мышц, нарушению функций зрачка. Эта мигрень обычно диагностируется в детском возрасте, она имеет длительный характер – приступ может занимать до двух недель. Характер нарушения зрения – бинокулярный.
- Ретинальная появляется в результате спазма центральной артерии сетчатки. Это монокулярный тип зрительных нарушений. Этому виду мигрени свойственно появление слепого пятна в центральной части зрительного поля, зрение может исчезнуть на время приступа, затем у больного появляется резкая головная боль, субфебрилитет, тошнота, повышенная чувствительность к свету, звукам, запахам. Весь приступ занимает около часа, после чего симптомы исчезают и зрение восстанавливается. Между пароксизмами обычно никаких проблем со зрением не наблюдается.
Диагностика глазной мигрени
Корректная диагностика глазной мигрени требует обращения к двум специалистам – неврологу и офтальмологу.
Для уточнения диагноза проводятся следующие мероприятия:
- сбор анамнеза, составление клинической картины – как давно начались приступы, семейная история болезней, режим дня, питание, привычки, работа, образ жизни;
- неврологическое обследование;
- осмотр глазного дна, измерение внутриглазного давления;
- периметрия – метод, помогающий выявить нарушения видимости в отдельных квадрантах поля зрения;
- дифференциальная диагностика с другими заболеваниями глаз;
- МРТ – для исключения онкологии, инсульта и других органических заболеваний;
- сканирующая томография сетчатки;
- электроэнцефалограмма;
- эхоэнцефалограмма;
- реоэнцефалограмма – изучение состояния сосудов головного мозга, в первую очередь движения крови в затылочных сосудах;
- изучение периферического зрения с целью выявить области выпадения видимости.
Очень важно не перепутать глазную мигрень с острым приступом глаукомы. Лечение этих заболеваний принципиально различается, и то, что подойдёт при мигрени, может усугубить состояние при глаукоме.
Лечение глазной мигрени

Лечение глазной мигрени в основном симптоматическое.
Если исключён острый приступ глаукомы, то применяются следующие лекарственные средства:
- спазмолитики (Дротаверин, Ношпа, Спазган) и анальгетики для купирования болевых ощущений;
- миорелаксанты для снижения общего тонуса мышц;
- мочегонные для понижения уровня кровяного давления;
- ноотропы (Глицин, Тенотен, Мексидол) для восстановления обменных процессов в головном мозге и предотвращение рефлекторного сужения сосудов;
- цереброваскулярные препараты (Пирацетам, Ноотропил, Церетон) для улучшения микроциркуляции в сосудах мозга;
- антидепрессанты (Прозак, Флуоксетин) при необходимости;
- витамины.
В качестве дополнительных мер рекомендуется массаж шейно-воротниковой зоны, лечебная физкультура, плавание, йога и другие щадящие физические нагрузки. Зачастую их бывает достаточно, чтобы избавиться от мучительных приступов надолго, так как исчезает мышечный спазм, который провоцирует нарушение зрения и головную боль.
Неплохие результаты приносит лечение пиявками. Гирудин в составе слюны пиявки улучшает реологические свойства крови, насыщает её ценными аминокислотами, снижает общий уровень нервного и психического напряжения.
При тяжёлом течении глазной мигрени пациенту может быть рекомендовано лечение в стационаре.
Лечение глазной мигрени у беременных должно проводиться с особой осторожностью и только специалистом, самолечение опасно и для матери, и для будущего ребёнка.
Осложнения глазной мигрени

Медицина пока не знает способов полного избавления от мигрени, но уменьшить количество и силу приступов вполне возможно, если взять заболевание под контроль.
Если относиться к своему здоровью халатно, вероятны куда более неприятные осложнения глазной мигрени:
- атрофия жидкого вещества головного мозга;
- деформация желудочков мозга;
- хроническая мигрень;
- эпилептические припадки;
- мигренозный инсульт;
- инфаркт отдельных участков мозга;
- проблемы со зрением – частичная или полная его потеря.
Поэтому любые нарушения самочувствия, даже если они не связаны с болью, являются поводом для визита к врачу.
Профилактика глазной мигрени
Провоцирующие факторы, влияющие на появление приступов, придётся минимизировать или убрать.
Чтобы неприятные ощущения беспокоили как можно реже, позаботьтесь о мозге, ему необходимы:
- достаточное время для сна, восстановления повреждённых клеток, выработки мелатонина;
- правильное питание, насыщенное ценными веществами;
- физическая активность, сжигающая гормоны стресса и снимающая мышечную напряжённость;
- специальные витамины (назначает врач);
- избавление от вредных привычек;
- регулярная медитация как проверенный способ глубокой релаксации.
Не менее важно повышение уверенности в себе, так как приступы глазной мигрени (и плохого самочувствия вообще) часто провоцируются чьими-то недоброжелательными замечаниями, которые мы принимаем близко к сердцу. Невосприимчивость к колкостям и неприятным сообщениям может заметно снизить частоту приступов.

- Симптоматика
- Причины развития болезни
- Виды глазной мигрени
- Проявление глазной мигрени
- Более редкие проявления
- Диагностика
- Лечение мигрени
- Профилактика

Симптоматика
Основные признаки глазной мигрени, протекающие практически безболезненно, обычно исчезают в течении 20-30 минут. Но такое состояние может иногда сочетаться с обычной мигренью, в результате нарушения кровообращения в головном мозге.
Эта серьезная аномалия может быть результатом неправильной работы затылочной области коры головного мозга, которая не имеет никакого отношения к глазам и их элементам (сетчатке).
Иногда глазная мигрень вызывает тошноту. Такое состояние является веской причиной для отказа от управления автотранспортом. Ученые уверены, что болезнь связана с серьезными изменениями в артериях мозга, но сущность патологии до конца еще не изучена.
Причины развития болезни
Глазная мигрень может быть вызвана серьезными нарушениями работы головного мозга неврологического характера. Поэтому в большинстве случаев оно возникает из-за наследственности. Но также причиной развития болезни считают следующие факторы:
- смена погодных условий;
- частые стрессовые эмоциональные состояния;
- изменение привычного рациона и режима питания;
- частое продолжительное умственное перенапряжение;
- развитие гипоксии (недостаток кислорода);
- влияние пульсирующего света;
- переохлаждение либо сильный перегрев организма;
- прием некоторых лекарственных средств;
- систематическое нарушение сна;
- наличие вредных привычек;
- серьезные нарушения гормонального фона организма;
- развитие заболеваний головного мозга.

Приступы мигрени в настоящее время рассматривают как результат расстройства вазомоторной регуляции по причине регионарной ангиодистонии. Болезнь (с аурой зрительных нарушений) в основном обусловлена дисциркуляцией в части задней мозговой артерии. Причем ее ретинальная форма напрямую связана с преходящей ишемией сетчатки глаза.
Виды глазной мигрени
В офтальмологии определены два вида глазной мигрени: ретинальная и офтальмоплегическая.
- Ретинальная. При наличии такой формы формируется парацентральная или центральная скотома, которая отличается размерами и формой. В прогнозе не исключается развитие полной слепоты на оба глаза. Длительность зрительной ауры при ретинальной глазной мигрени несколько минут и проявляется она следующим образом: в лобно-глазной зоне развивается усиливающаяся пульсирующая головная боль. При очень сильной боли может возникнуть тошнота и рвота.
- Офтальмоплегическая (болезнь Мебиуса). При данной форме отмечается нарушение в работе глазодвигательного нерва. Зачастую возникает птоз (опущение) верхнего века и нарушение работы зрачков. Офтальмологическая форма мигрени обычно проявляется в форме паралича мышц вокруг глаза.
Проявление глазной мигрени
При появлении мигрени как таковых болевых симптомов может и не быть.

Пациенты могут замечать незначительные нарушения восприятия зрением различных объектов, изображение может полностью исчезать время от времени. У некоторых пациентов возникает косоглазие, двоение в глазах.
Человек начинает видеть предметы не достаточно четко, они становятся словно мерцающими, иногда могут носить световой эффект.Такие признаки являются не длительными и обычно проходят в течение 20-30 минут.
В основном симптомы глазной мигрени являются индивидуальными у каждого человека, потому как заключаются только в зрительных патологиях. Также могут наблюдаться и общие симптомы, среди которых выделяют возникновение на поле зрения яркого точечного пятна (может со временем увеличиваться).
Иногда появляются приступы сильной пульсирующей головной боли, которые могут длиться на протяжении шести часов. Изначально сильные болевые ощущения могут быть слабовыраженными, но постепенно они усиливаются.
Нередко больные переносят рвоту или тошноту. Поэтому в большинстве случаев такая редкая глазная мигрень связана с сильным искажением зрения, а не с появлением болевых ощущений.
Заболевание также называют мигрень с аурой (аура — искры, редкие световые вспышки, которые появляются в глазах). Может возникать полная потеря зрения в конкретном участке, из обзора исчезает часть общего поля зрения.

Перестает проявляться аура в результате наступления пульсирующей головной боли, которая сопровождается тошнотой или рвотой. Среди более редких проявлений глазной мигрени или мерцательной скотомы можно выделить появление ярких зигзагообразных линий перед глазами даже когда они закрыты.
Диагностика
Стандартная диагностика пациента с проблемами зрения включает физикальное обследование, сбор анамнеза и инструментальное обследования. При физикальном обследовании врач выполняет следующие шаги:
- проводит наружный осмотр глаза;
- оценивает объёмы движений глаза;
- оценивает уровень зрачковой реакции.
При инструментальном исследовании проводятся некоторые процедуры:
- офтальмоскопия;
- компьютерная томография либо МРТ сосудов мозга;
- инспекция полей зрения.
Глазная мигрень также может вызвать артериовенозную мальформацию головного мозга, а ее офтальмоплегическая форма обычно спровоцирована артериальной мешотчатой аневризмой сонной артерии. В случае частых и длительных приступов очень трудно провести ее лечение, здесь не обойтись без консультации невролога.

Лечение мигрени
До начала проведения лечения необходимо выявить определенные провоцирующие факторы, а также постараться их устранить. Полны курс терапии может назначать лечащий врач исключительно после подтверждения диагноза.
Лечение предусматривает полное изменение образа жизни, соблюдение правил на протяжении всего дня, соблюдение физических нагрузок и правильного питания. Кроме этого, пациентам могут назначить прием специальных лекарственных препаратов, способствующих укреплению и скорейшему восстановления работы кровеносных сосудов, органов зрения и головного мозга.
Чаще всего через некоторое время приступ проходит самостоятельно. Чтобы облегчить боль при появлении приступа, необходимо действовать следующим образом:
Можно сделать вывод о том, что лечение глазной мигрени напрямую зависит от верно поставленного диагноза и профессионального оказания квалифицированной помощи врачей.
Именно поэтому нужно при появлении первых подозрительных симптомов обратиться к врачу-офтальмологу и пройти обследование, потому как мерцательная скотома в некоторых случаях достаточно опасное заболевание.
Мерцательная скотома довольно легко поддается исчезновению во время полного устранения основных причин заболевания. Во многих случаях лечение болезни сводится к полному восстановлению нервной системы.
Появление мигрени крайне сложно предугадать, она возникает внезапно, поэтому лучше будет ослабить приступы с помощью специальных профилактических процедур.
Профилактика
В качестве профилактических мероприятий для существенного снижения симптомов и общего числа приступов, а также уменьшения тяжести проявления болезни рекомендуется:
- как можно дольше находиться на свежем воздухе (многие жители мегаполисов очень подвержены мигрени, в отличие от жителей сельской местности);
- регулярно делать зарядку для глаз;
- избегать лишних физических нагрузок;
- соблюдать установленный режим дня и следить за здоровым питанием.
Данная болезнь является достаточно распространенной патологией, которая чаще всего проявляется серьезным расстройством зрения. Если болезнь проявляется редко, она считается практически безвредной.
В случае частых проявлений признаков мигрени такое состояние может быть предвестником достаточно серьезного заболевания (отслоения сетчатки и других). Но консультация профессионального врача требуется в любом случае, это позволит вам исключить возникновение других более серьезных заболеваний.
Вспышки в глазах - возникающее ложное ощущение, при котором человек видит светящиеся объекты различной величины и формы. Как правило, это мерцающие пятна, молнии, шары, искры.
Вспышки в глазах не являются самостоятельным заболеванием. Это симптом, который в зависимости от обстоятельств может свидетельствовать и о безобидной усталости глаз, и о серьезной глазной катастрофе – отслойке сетчатки. Он является одной из наиболее распространенных жалоб пациентов и, как правило, сопровождается другим симптомом – мушками перед глазами.

Причины возникновения вспышек перед глазами
Иногда вспышки в глазах - это неопасное состояние, связанное с чрезмерными зрительными нагрузками. Однако, намного чаще, причина вспышек - это серьезная проблема, требующая незамедлительной медицинской помощи. Причинами состояния могут стать:
- Задняя отслойка стекловидного тела. Гелеобразное вещество, заполняющее центральную часть глаза и крепящееся к сетчатке, называю стекловидным телом. С возрастом, оно постепенно сжимается, отслаиваясь от изначального места. Этот процесс оттягивает сетчатку из-за чего, в глазах возникают вспышки. Подобные симптомы ощутимы при движении глаза. Специфического лечения подобного состояния нет. Однако, пациентам с таким диагнозом обязательно проходить регулярные офтальмологические осмотры. Иногда, за такими симптомами скрывается более опасная патология - отслойка сетчатки, которая способна стать причиной необратимой потери зрения - слепоты.
- Отслойка или разрывы сетчатки. Очень часто вспышки света – симптом начала отслойки сетчатки. Необходимо особенно внимательно отнестись к ситуации, если подобное состояние появились после физической нагрузки или серьезного нервного стресса. В этом случае, вспышки света нередко сопровождаются возникновением пелены перед пораженным глазом и внезапным снижением остроты зрения. При отслойке сетчатки необходима срочная медицинская помощь.
- Мигрень . Похожие зрительные симптомы могут предварять приступы головной боли. При этом, вспышки света имеют форму ярких белых зигзагов, искр или геометрических фигур. Как правило, они локализуются в периферии поля зрения на одном глазу или двух одновременно. Легкие вспышки света в глазах возникают и без приступов головной боли. Такое явление, получило название глазной мигрени. К компетенции офтальмолога они не относятся, ими занимаются неврологи.
- Сосудистые заболевания . К таким патологиям относят: гипертонию, атеросклероз, сахарный диабет и пр. хронического течения. Больные отмечают на периодическое возникновение вспышек перед закрытыми глазами или в темноте. Состояние обусловлено кратковременными спазмами сосудов с нарушением кровообращения в ретинальной ткани. Как правило, при этом на глазном дне видны проявления ангиопатии или ретинопатии.
- Внутричерепные опухоли затылочной доли головного мозга . В этом случае видимые феномены различаются формой и цветом, имеют постоянный характер возникновения.
- Воспалительные процессы в сетчатой и сосудистой оболочках глаза . Вызывающие их заболевания называются ретинитом и хориоидитом и всегда происходят на фоне сопутствующих признаков воспаления: затуманенности зрения, снижения его остроты.
Кроме того, появление перед глазами вспышек света могут спровоцировать: травма глаза или головы; передозировка некоторыми медикаментозными, наркотическими средствами, алкоголем.

Применяемое лечение
Перед началом лечения, пациент проходит полное офтальмологическое обследование, в том числе и глазного дна с расширенным зрачком. Для этого применяются традиционные и новейшие диагностические методы исследования.
При необходимости, пациент получает консультацию невролога, эндокринолога, других профильных специалистов.
В случае задней отслойки стекловидного тела, вспышки в глазах происходят периодически, они практически не беспокоят человека и специального лечения не требуют.
При воспалительных процессах, вызывающих вспышки перед глазами, врачи нашей клиники назначают патогенетическую, специфическую и неспецифическую гипосенсибилизирующую терапию, применяют физические (лазеркоагуляция) и физиотерапевтические методы воздействия.
При отслойках сетчатки, ретинологи клиники применяют самые современные хирургические методы:
- лазеркоагуляцию;
- криотерапию;
- склеральное пломбирование;
- пневморетинопексию;
- витрэктомию.
Благодаря оснащенности клиники инновационным диагностическим и хирургическим оборудованием, необходимая медицинская помощь может быть оказана безотлагательно, неотложно. Профессиональный опыт микрохирургов центра, гарантирует пациентам, сведение к минимуму риска возможных интра- и послеоперационных осложнений, быстрое восстановление даже в самых серьезных случаях.
Читайте также:


