Классификация невритов и невралгий тройничного нерва
Невралгия тройничного нерва (НТН) – хроническое заболевание, спровоцированное сдавлением, раздражением или воспалением одной либо нескольких ветвей тройничного нерва и проявляющееся резкой стреляющей болью в зонах его иннервации. Лечение неврита тройничного нерва направлено на устранение симптомов и причины их появления.

Невралгия или неврит тройничного нерва – как правильно
Согласно Международной классификации болезней 10 пересмотра (МКБ-10) хроническое заболевание, которое проявляется приступами мучительной боли в зонах иннервации тройничного нерва, называется невралгией. Больные часто путают такие понятия, как невралгия и неврит тройничного нерва, однако между ними есть одно весомое отличие – для невралгии не характерны двигательные нарушения и структурные изменения в области поражения нерва.
Второе название заболевания – тригеминальная невралгия. Оно относится к группе патологий соматической нервной системы и чаще всего диагностируется у лиц старше 50 лет, большинство из которых – женщины. Иногда болезнь обнаруживают у молодых людей, страдающих от рассеянного склероза.
По статистическим данным ВОЗ, невралгия тройничного нерва встречается у одного человека из 15 тысяч, однако цифры могут быть занижены из-за неверной диагностики.
Причины развития тригеминальной невралгии
В практике врачи чаще сталкиваются с периферической невралгией тройничного нерва, причиной развития которой является компрессионный фактор (сжатие). Ветви тройничного нерва длительно сдавливаются при:
- некоторых болезнях зубов;
- новообразованиях в области верхнечелюстной пазухи;
- гнойном гайморите.
Помимо компрессионного фактора, боль в лицевой области могут провоцировать травмы, психоэмоциональный стресс, хронические очаги инфекции, перемена погоды.

Ветви тройничного нерва
Диагностика заболевания
При подозрении на тригеминальную невралгию невролог опрашивает пациента – уточняет характер и частоту проявления болевого синдрома, спрашивает, что предшествовало этим болям, какие заболевания были перенесены незадолго до их появления, нет ли хронических заболеваний на данный момент, случались ли травмы в области лица.
Посредством пальпации (ощупывания) осуществляется обнаружение участков пониженной/повышенной чувствительности, локальной болезненности.
Симптомы неврита тройничного нерва
Диагностика у врача-невролога не составляет труда, потому что симптомы неврита тройничного нерва типичны:
- Жалобы на жгучую, стреляющую и нестерпимую боль в зонах иннервации тройничного нерва. Некоторые больные сравнивают эти ощущения с разрядами тока.
- В среднем, болевой приступ длится 20 сек, иногда дольше – до полутора минут.
- Между приступами боли имеются промежутки.
- Приступ можно спровоцировать, надавив на некоторые участки лица в зоне иннервации нерва.
- Во время приступа больной скован, практически неподвижен. Могут дергаться мимические, жевательные мышцы.
- Четкая локализация боли, которая не изменяется.
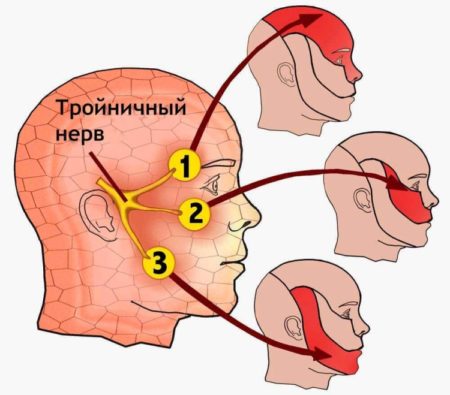
Зоны иннервации тройничного нерва
У взрослых пациентов встречается постгерпетическая невралгия. Типичный симптом такого типа неврита тройничного нерва – периодически возникающие мучительные болевые ощущения, которые впервые появляются не менее чем через три месяца после вылечивания опоясывающего лишая.
Лечение неврита тройничного нерва
Тригеминальная невралгия бывает периферической и центральной. В первом случае заболевание может быть связано с нарушением кровообращения в ядре нерва (область сплетения всех ветвей), а во втором является результатом негативного воздействия на определенный участок одной из его ветвей. Периферический неврит могут спровоцировать заболевания придаточных пазух носа, различные травмы лица, новообразования.
В связи с разными первопричинными факторами, приводящими к развитию невралгии, терапевтический подход к лечению данного заболевания в каждом случае индивидуален. Поэтому верность установленного диагноза и правильность определения первопричины патологии – главные условия для быстрого и эффективного лечения невралгии тройничного нерва.
Основу терапии при неврите тройничного нерва составляет прием медикаментов, при неэффективности консервативного лечения ставится вопрос о хирургическом вмешательстве. В ряде случаев назначают физиотерапию – лечебную гальванотерапию, ультрафонофорез.
Если необходимости в оперативном лечении нет, осуществляется медикаментозное. Препараты для лечения неврита тройничного нерва перечислены в таблице:


В дозировке, позволяющей сохранять нормальный образ жизни (говорить, жевать), препарат принимают в течение 30 дней. Затем дозу постепенно снижают.
Эффективен в отношении постгерпетического неврита. Улучшение самочувствия пациенты отмечают через 10–14 дней после начала приема препарата.
Также при лечении неврита тройничного нерва используются антигистаминные и спазмолитические средства.
При резком прекращении приема лекарств высока вероятность повторного обострения воспалительного процесса. Риск усиления интенсивности болевых ощущений повышает и применение электрофореза.
Пациенты склонны скептически относиться к витаминным комплексам и часто игнорируют рекомендации невролога по их применению при воспалении тройничного нерва. Это большая ошибка. Не следует недооценивать витаминные препараты.

Лечение неврита тройничного нерва предполагает прием витаминов группы B в виде растворов для внутримышечного введения либо драже. Показано применение препарата Мильгамма – поликомпонентного средства, в состав которого входит цианокобаламин (витамин B12), тиамин (B1), пиридоксин (B6). Эффект препарата заключается в торможении поступления в мозг нервных болевых импульсов и в стимуляции регенерации тканей.
Мильгамму в форме раствора для в/м применяют в течение двух недель по 2 мл. Затем трижды в день в течение 40 суток принимают внутрь Мильгамма композитум – средство в форме драже. Такая схема лечения тригеминальной терапии высокоэффективна, что не раз доказано на практике.
Если консервативное лечение неэффективно, ставится вопрос о целесообразности оперативного вмешательства, которое проводится тремя способами:
- Декомпрессия.
- Чрезкожная радиочастотная деструкция.
- Стереотаксическая радиохирургия.
Микрохирургическая операция (декомпрессия) противопоказана при тяжелых сопутствующих заболеваниях, особенно у лиц старше 65 лет.
Ни один метод народного лечения не является эффективным в отношении тригеминальной невралгии. Народная терапия отнимает драгоценное время, которое можно потратить на консервативное лечение. Тем самым ухудшается прогноз.
Прогноз на выздоровление
Прогноз зависит от первопричины заболевания и возраста больного. Выздоровление молодых людей с невритом, спровоцированным травматизацией, наступает быстро. Рецидивы их не беспокоят. У лиц старше 60 лет имеются нарушения обменных процессов в организме, а потому неврит тройничного нерва склонен рецидивировать. Но это не означает, что в лечении нет необходимости.
Профилактика неврита тройничного нерва
Во многих случаях первопричиной поражения тройничного нерва становятся болезни зубов – осложнения кариеса в виде пульпита и периодонтита, а также ЛОР-заболевания – гайморит, фронтит. Если лечение данных болезней осуществляется вовремя, риск развития невралгических заболеваний снижается.
Для профилактики обострения неврита необходимо вовремя лечить инфекционные патологии, особенно болезни зубов и придаточных пазух носа. Также следует беречь лицо от переохлаждения и избегать эмоциональных всплесков.

У человека имеется 12 пар черепно-мозговых нервов. Некоторые из них являются специфическими (обонятельные, зрительные, а также преддверно – улитковые, несущие информацию о положении в пространстве и звуках окружающего мира).
О неврите и невралгии
Это можно сравнить с судорожным припадком, только не двигательным, а чувствительным. Во время судорожного припадка начинается тоническая и клоническая двигательная активность, а при невралгии возникает сильнейшая боль.
Симптомы тройничной невралгии
Эти приступы возникают потому, что в глубине волокна возникает готовность к патологическому болевому импульсу, без всякой внешней причины. Именно это и отличает невралгию тройничного нерва от неврита: при неврите есть воспаление, и, следовательно, повод для боли.
Тем не менее, приступы невралгии вызываются, но совершенно неадекватными по силе раздражителями. Это могут быть легкое дуновение ветерка, прикосновение, умывание, бритьё, и даже легкое промакивание кожи лица полотенцем.

Пациенты, наученные горьким опытом, так боятся начала болей, что могут неделями не умываться и не бриться. Такие точки называются триггерными зонами, и возникновение боли происходит, потому что запускается особый каскад реакций, называемыми нейропатическими.
Локализация поражения
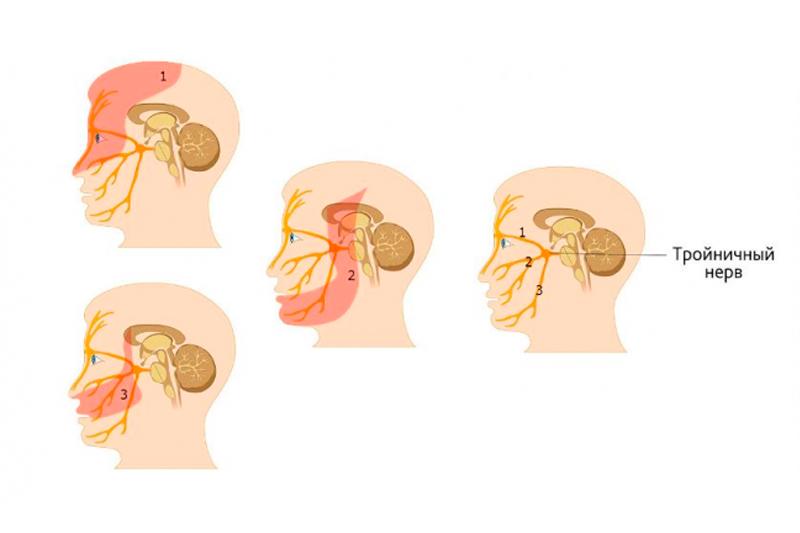
Поскольку тройничный нерв, как справа, так и слева имеет три ветви, то и приступы невралгии локализоваться могут в разных местах:

- в области лба, глазницы. Это зона верхней ветви тройничного нерва;
- в области скулы и зубов верхней челюсти – зона максиллярного, верхнечелюстного нерва, или средней ветви;
- в области кожи подбородка, нижней челюсти. Это соответствует зоне нижней тройничной мандибулярной ветви.
Лечение невралгии
Лечение невралгии тройничного нерва – занятие длительное и сложное, вылечить неврит, к примеру, гораздо проще. Это состояние является хроническим, и пациенты иногда лечатся годами. Чаще всего, применяются следующие препараты:
- антиконвульсанты, или противосудорожные средства;
- препараты для лечения нейропатической боли (габапентин, прегабалин);
- антидепрессанты.

Но все-таки, современные средства комплексного лечения невралгии позволяют в подавляющем числе случаев, не только значительно облегчить самочувствие пациента, но и обойтись без разрушающих операций.
Невралгия тройничного нерва — рецидивирующее поражение тригеминального черепного нерва, характеризующееся стреляющей пароксизмальной прозопалгией. Клиническую картину составляют повторные пароксизмы односторонней интенсивной лицевой боли. Типично чередование фаз обострения и ремиссии. Диагностика базируется на клинических данных, результатах неврологического обследования, дополнительных исследований (КТ, МРТ). Основу консервативной терапии составляют противосудорожные фармпрепараты. По показаниям проводится хирургическое лечение: декомпрессия корешка, деструкция ствола и отдельных ветвей.
МКБ-10
- Причины
- Патогенез
- Классификация
- Симптомы
- Осложнения
- Диагностика
- Лечение невралгии тройничного нерва
- Прогноз и профилактика
- Цены на лечение
Общие сведения
Причины
За весь период исследований этиологии данного заболевания различными авторами было упомянуто порядка 50 причинных факторов. Установлено, что в 95% случаев этиофактором выступает сдавление ствола и ветвей тройничного нерва. Среди основных причин компрессии выделяют следующие:
- Патология сосудов. Расширение, извитость, аневризма сосуда, лежащего рядом с нервным стволом, приводит к раздражению и сдавлению последнего. Результатом является болевой синдром. Предрасполагающими факторами становятся церебральный атеросклероз, артериальная гипертензия.
- Объемные образования.Церебральные опухоли, новообразования костей черепа, локализованные в зоне выхода тройничного нерва из церебрального ствола или по ходу его ветвей, по мере роста начинают сдавливать нервные волокна. Компрессия провоцирует развитие невралгии.
- Изменения структур черепа. Этиологическое значение имеет сужение костных каналов и отверстий, возникающее вследствие травм головы, хронических гайморитов, отитов. Изменение взаимного расположения черепных структур возможно при патологии прикуса, деформации зубного ряда.
В некоторых случаях поражение нервной оболочки и волокон обусловлено герпетической инфекцией, хроническим инфекционным процессом зубочелюстной системы (периодонтитом, стоматитом, гингивитом). У отдельных пациентов тройничная невралгия формируется на фоне демиелинизирующего заболевания. К факторам, провоцирующим возникновение патологии, относятся переохлаждение, стоматологические манипуляции, повышенная жевательная нагрузка, в случае инфекционного генеза — снижение иммунитета.
Патогенез
Указанные выше этиофакторы потенцируют морфологические изменения в оболочке тройничного нерва. Исследования показали, что структурные изменения миелиновой оболочки и осевых цилиндров развиваются спустя 3-6 месяцев от начала болезни. Локальные микроструктурные нарушения провоцируют образование периферического генератора патологически усиленного возбуждения. Избыточная импульсация, постоянно поступающая с периферии, обуславливает формирование центрального очага гипервозбуждения. Существует несколько теорий, объясняющих связь местной демиелинизации и возникновения фокуса гипервозбуждения. Одни авторы указывают на возможность появления поперечной межаксональной передачи импульсов. По другой теории патологическая афферентная импульсация становится причиной повреждения тройничных ядер церебрального ствола. Согласно третьей теории в месте поражения регенерация аксонов идет в противоположном направлении.
Классификация
Практическое значение имеет систематизация заболевания в соответствии с этиологией. Данный принцип лежит в основе определения наиболее целесообразной лечебной тактики (консервативной или хирургической). Соответственно этиологическому аспекту невралгия тройничного нерва подразделяется на две основные формы:
- Идиопатическая (первичная). Обусловлена васкулярной компрессией тригеминального корешка, чаще в области мозгового ствола. В связи со сложностями диагностики патологических взаимоотношений сосуд-нерв, идиопатическая невралгия предполагается после исключения иных причин тригеминального болевого синдрома.
- Вторичная (симптоматическая). Становится результатом новообразований, инфекций, демиелинизирующей патологии, костных изменений. Диагностируется по данным нейровизуализации, томографии черепа.
Симптомы
Тригеминальный пароксизм потенцируют различные внешние воздействия: ветер, холодный воздух и вода, бритье. Поскольку провоцирующим фактором может выступать нагрузка на мимические и жевательные мышцы, больные избегают широко открывать рот, разговаривать, смеяться, принимать жесткую пищу. Тройничная невралгия отличается рецидивирующим течением. В период ремиссии пароксизмы отсутствуют. В последующем появляются симптомы выпадения функции тройничного нерва – снижение чувствительности кожи лица. Симптоматическая форма протекает с сочетанием типичных болевых приступов и иной неврологической симптоматики. Возможен нистагм, симптомы поражения других черепных нервов, вестибулярный синдром, мозжечковая атаксия.
Осложнения
Страх спровоцировать невралгический пароксизм вынуждает пациентов жевать только здоровой половиной рта, что приводит к образованию уплотнений в мышцах контрлатеральной части лица. Частые пароксизмы снижают качество жизни больных, негативно отражаются на их эмоциональном фоне, ухудшают работоспособность. Интенсивные мучительные боли, постоянный страх возникновения очередного пароксизма способны вызвать развитие невротических расстройств: невроза, депрессии, ипохондрии. Прогрессирующие морфологические изменения (демиелинизация, дегенеративные процессы) обуславливают ухудшение функционирования нерва, что клинически проявляется сенсорным дефицитом, некоторой атрофией жевательной мускулатуры.
Диагностика
В типичных случаях невралгия тройничного нерва без труда диагностируется неврологом. Диагноз устанавливается на основании клинических данных и результатов неврологического осмотра. Основным диагностическим критерием выступает наличие триггерных точек, соответствующих выходу разветвлений нерва в лицевую область. Присутствие неврологического дефицита свидетельствует в пользу симптоматического характера патологии. Для уточнения этиологии поражения применяются следующие инструментальные исследования:
- КТ черепа. Позволяет выявить изменение размеров и взаимного расположения костных структур. Помогает диагностировать сужение отверстий и каналов, через которые проходит тройничный нерв.
- МРТ головного мозга. Производится для исключения объемного образования как причины компрессии нервного ствола. Визуализирует опухоли, кисты головного мозга, очаги демиелинизации.
- МР-ангиография. Используется для прицельной верификации сосудистого генеза компрессии. Информативна при достаточно большом размере сосудистой петли или аневризмы.
Невралгия тройничного нерва дифференцируется с прозопалгиями сосудистого, миогенного, психогенного характера. Присутствие выраженного вегетативного компонента (слезотечение, отечность, покраснение) говорит о сосудистом характере пароксизма, типичном для пучковой головной боли, пароксизмальной гемикрании. Психогенная лицевая боль отличается изменчивостью продолжительности и паттерна болевого пароксизма. Для исключения офтальмогенных, одонтогенных и риногенных болевых синдромов требуется консультация офтальмолога, стоматолога, оториноларинголога.
Лечение невралгии тройничного нерва
Базовая терапия направлена на купирование периферического и центрального фокального гипервозбуждения. Средствами первой линии являются антиконвульсанты (карбамазепин). Лечение начинается с постепенного наращивания дозы до достижения оптимального клинического эффекта. Поддерживающая терапия проводится длительно в течение нескольких месяцев с последующим постепенным снижением дозировок. При отсутствии пароксизмов возможна отмена фармпрепарата. Для увеличения эффективности лечения противосудорожными препаратами применяют дополнительные медикаменты. К вспомогательным методам терапии относятся:
- Средства, потенцирующие эффект антиконвульсантов. Антигистаминные препараты позволяют снизить отечность. Спазмолитики способствуют купированию болевого пароксизма. Корректоры микроциркуляции (никотиновая кислота, пентоксифиллин) обеспечивают повышенную оксигенацию и питание нервного ствола.
- Лечебные блокады. Введение местных анестетиков, глюкокортикоидных гормонов осуществляется в триггерные точки. Лечебная процедура дает хороший обезболивающий эффект.
- Физиотерапия. Эффективно использование гальванизации с новокаином, ультрафонофореза с гидрокортизоном, диадинамических токов. Процедуры обеспечивают уменьшение выраженности воспаления, обладают обезболивающим действием.
Наличие внутричерепного образования, недостаточная эффективность фармакотерапии являются показаниями к хирургическому вмешательству. Целесообразность операции определяет нейрохирург. Базовыми техниками нейрохирургического лечения считаются:
- Микрохирургическая декомпрессия. Осуществляется в области выхода нерва из ствола мозга. Необходимо помнить о большом риске применения методики у пациентов пожилого возраста, больных с отягощенным преморбидным фоном.
- Чрескожная радиочастотная деструкция. Современная альтернатива открытым вмешательствам с пересечением тригеминальных ветвей. Существенным недостатком метода является относительно высокий процент рецидивов.
- Стереотаксическая радиохирургия. Операция заключается в деструкции сенсорного корешка направленным локальным гамма-излучением. К побочным эффектам относится потеря чувствительности в зоне иннервации разрушенного корешка.
Прогноз и профилактика
Невралгия тройничного нерва не представляет опасности для жизни, но приступы заболевания имеют мучительный изматывающий характер. Исход определяется этиологией, преморбидным фоном, длительностью существования болезни. Впервые возникшая тригеминальная невралгия у молодых пациентов при адекватном лечении имеет благоприятный прогноз. Рецидивы после хирургического вмешательства составляют 3-15%. Первичная профилактика заключается в своевременной терапии воспалительных патологий зубочелюстной системы, уха, околоносовых пазух. Мерами вторичной профилактики являются регулярное наблюдение у невролога, исключение воздействия триггерных факторов, профилактический прием антиконвульсантов при простудных заболеваниях.
Невралгия тройничного нерва — хроническое заболевание, которое проявляется приступами сильной, жгучей и стреляющей боли в зоне иннервации тройничного нерва. Боль может быть вызвана даже самым незначительным раздражением — нанесением макияжа, чисткой зубов, почесыванием лица. На начальной стадии заболевания боль не очень выражена и быстро исчезает. Однако постепенно она становится все интенсивнее.
- Классификация невралгии тройничного нерва
- Этиология и патогенез невралгии тройничного нерва
- Клиническая картина и диагностика
- Лечение невралгии тройничного нерва
- Прогноз при невралгии тройничного нерва
- Профилактика невралгии тройничного нерва
Статистические исследования показывают, что зачастую заболеванием страдают женщины в возрасте от 50 лет. Молодые люди болеют гораздо реже, а у детей были диагностированы единичные случаи заболевания. Распространенность невралгии тройничного нерва составляет пять случаев на сто тысяч человек. Регулярные приступы невралгии могут негативно сказаться на психическом здоровье пациента, поэтому медлить с лечением болезни не стоит.
Классификация невралгии тройничного нерва
Все виды невралгии тройничного нерва условно подразделяют на две группы:
- Первичная (идиопатическая) невралгия — патология, которая возникла в результате сдавливания нерва или проблем со кровоснабжением в этой области.
- Вторичная (симптоматическая) невралгия — считается проявлением других заболеваний (например, опухолевых процессов или инфекционных болезней).
Этиология и патогенез невралгии тройничного нерва
Точные причины невралгии тройничного нерва неизвестны. Однако существует несколько факторов, которые могут спровоцировать заболевание:
- Вирусное поражение нерва — нейро-СПИД, полиомиелит, герпетическая инфекция;
- Одонтогенные причины (обусловлены проблемами с зубами) — зубной флюс, травма челюсти, реакция на анестезию, неудачное пломбирование зуба;
- Болезни нервной системы — ДЦП, менингит, рассеянный склероз, менингоэнцефалиты (вирусные, туберкулезные), гипоксия (недостаток кислорода в мозге), энцефалопатия из-за травм головы, эпилепсия, инфекционный процесс, нарушение кровообращения и опухоли мозга;
- Сдавливание тройничного нерва — опухолевые новообразования головного мозга, травмы и рубцы, чрезмерное разрастание соединительной ткани из-за инфекционного процесса, расширение сосудов мозга (аневризмы, атеросклероз, врожденные патологии развития сосудов, ишемические и геморрагические инсульты, повышение внутричерепного давления из-за остеохондроза).
В неврологии принято также выделять ряд неблагоприятных факторов, которые повышают риск невралгии тройничного нерва:
- возраст пациента больше 50 лет;
- стрессы;
- хроническая усталость;
- психические расстройства;
- аутоиммунные и аллергические заболевания;
- авитаминоз;
- нарушение обмена веществ;
- инфекционные болезни (сифилис, ботулизм, туберкулез);
- воспаление ротовой полости (пульпит, гингивит).
В неврологии выделяют два механизма образования невралгии тройничного нерва. Один из механизмов предусматривает разрушение миелиновой оболочки. Этот процесс еще называют демиелинизацией. Нервное волокно в результате повреждения становится незащищенным, а нервный импульс распространяется на ближайшие нервные волокна. В результате происходит сильное раздражение нейронов и возникает болевой синдром.
Второй механизм развития патологии предусматривает нарушение регуляции функционирования тройничного нерва ЦНС. Из-за повреждения нервных волокон происходит торможение нервного импульса, что приводит к раздражению ядер тройничного нерва и в результате — болевому синдрому. Есть предположение, что оба эти механизма могут последовательно идти друг за другом. Поэтому лечение заболевания должно быть направлено и на активизацию восстановления миелиновой оболочки нервных волокон, и на торможение нервных процессов.
Клиническая картина и диагностика
- Болезненные ощущения в области лица: появляются после воздействия на триггерные зоны раздражающих факторов (улыбка, жевание, крик, чистка зубов, нанесение крема, бритье, зевота, чиханье и т.д.). Обычно боль возникает только на одной стороне лица, имеет пароксизмальный характер. На вторую сторону лица патологический процесс распространяется только при тяжелых поражениях мозга. Локализация триггерных точек, после воздействия на которые возникает боль, у всех разная. Такие точки могут быть расположены на носовых крыльях, щеках, губах, месте соединения челюсти, ротовой полости. Пациенты жалуются на приступы боли, которые длятся несколько секунд. Период ремиссии между приступами может составлять от пары часов до месяцев.
- Покраснение лица, слезотечение, повышенное слюноотделение: возникает на пораженной стороне во время очередного приступа. Гиперемия лица, а также активизация работы слезных, слюнных и слизистых желез обусловлены расстройствами вегетативной нервной системы.
- Подергивание мышц лица: возникает на фоне приступа боли. Мышечный тремор очень похож на нервный тик или локальные судороги. На пораженной болезнью стороне может случиться сужение глазной щели. Во время подергивания мышц может быть задействована мимическая и жевательная мускулатура.
- Психические расстройства: появляются на фоне интенсивных и частых приступов боли. Больной становится тревожным и раздражительным. Если приступ боли у него вызывает смех, прием пищи, разговор, он замыкается в себе, постоянно молчит, мало ест. При тяжелом течении заболевания появляются суицидальные наклонности.
- Нарушение чувствительности: у большинства пациентов этот симптом свидетельствует о том, что скоро произойдет болевой приступ. Больной при этом жалуется на тупую ноющую боль и чувство ползания по коже мурашек.
- Трофические нарушения: могут возникать в течение пары лет после начала развития патологии из-за нарушения иннервации мышц, частых болевых приступов, нарушения кровообращения. Чтобы не раздражать лишний раз триггерные зоны, пациент старается щадить поврежденную сторону лица. Со временем это приводит к атрофии мимических и жевательных мышц. У пациентов могут наблюдаться следующие трофические нарушения: асимметрия лица, опущение брови, выпадение ресниц и бровей, слабость жевательных мышц, выпадение зубов, преждевременное появление морщин, сухость кожи и ее шелушение.
Лечение невралгии тройничного нерва
Диагностика невралгии тройничного нерва начинается с осмотра пациента невропатологом, во время которого осуществляется сбор жалоб и анамнеза заболевания, оценка неврологического статуса пациента. Наиболее характерными жалобами больного, на которые обращает внимание врач, считаются сильные боли, появляющиеся после раздражения триггерных зон. Дополнительно назначается проведение МРТ и КТ мозга, электронейрографии, электронейромиографии, лабораторные анализы, консультации ЛОР-врача, стоматолога, нейрохирурга.
Лечение невралгии тройничного нерва направлено на решение следующих задач: устранение причины заболевания, снижение возбудимости ЦНС, восстановление миелиновой оболочки пораженного воспалением нерва, физиотерапевтическое воздействие на нерв. Для устранения заболевания врачи прибегают к медикаментозной терапии, физиотерапии и хирургическому лечению.
Медикаментозное лечение
- Противосудорожные препараты (карбамазепин, фенитоин, стазепин, габантин, ламотриджин): оказывают противоэпилептический и психотропный эффект, купируют приступы боли, уменьшают возбудимость нервных волокон.
- Миорелаксанты: баклофен тормозит возбудимость нервных клеток и уменьшает тонус мышц, а мидокалм улучшает кровообращение, оказывает болеутоляющий эффект, тормозит нервные импульсы.
- Витамины: Омега-3 выступает в качестве строительного материала для миелина, а витамины группы В оказывают антидепрессивное действие, участвуют в процессе восстановления миелиновых оболочек.
- Антигистаминные препараты: усиливают эффект приема противосудорожных препаратов.
- Седативные препараты: обладают успокаивающим воздействием, нормализуют сон.
Хирургическое лечение
Операцию назначают, если медикаментозное лечение не дало результата или ее можно провести с минимальным риском осложнений. По показаниям врач может назначить оперативное вмешательство для устранения патологий, вызвавших невралгию тройничного нерва: расширение подглазничного канала, удаление новообразования головного мозга, микрососудистую декомпрессию. Для снижения проводимости тройничного нерва врач может назначить одну из следующих операций: баллонную компрессию тройничного ганглия, резекцию тройничного ганглия, гамма нож и кибер нож.
Физиотерапия
Улучшить микроциркуляцию при атрофии (истощении) жевательных и мимических мышц позволит УВЧ. Для расслабления мышц врачи обычно назначают электрофорез, для продления периодов ремиссии и снижения интенсивности боли во время приступов — диадинамические токи. Профилактика и устранение атрофии мышц проводится во время массажа. Все вышеперечисленные методики идеально подходят для устранения боли.
Прогноз при невралгии тройничного нерва
Прогноз для пациента зависит от заболевания, которое спровоцировало невралгию. Важную роль также играет возраст. Невралгия у молодых людей, которая была спровоцирована травмированием лица, в большинстве случаев хорошо поддается лечению, а после выздоровления не наблюдаются ее рецидивы. В пожилом возрасте невралгию, которая сопровождается расстройствами обменных процессов, далеко не всегда удается полностью вылечить.
Профилактика невралгии тройничного нерва
Предотвратить появление невралгии тройничного нерва вполне реально, если соблюдать рекомендации врачей. Нужно своевременно лечить все хронические и острые болезни ЛОР-органов. Также желательно ежегодно проходить профилактические медицинские осмотры для своевременного обнаружения болезней эндокринных желез, нервной и сердечно-сосудистой систем.
Поскольку невралгия тройничного нерва часто возникает из-за травмирования лица и головы, желательно всячески избегать любых травм. Крайне важно избегать переохлаждения организма, которое также часто становится причиной заболевания. Профилактика предусматривает ведение здорового образа жизни:
- физическая активность;
- полноценный сон;
- закаливание;
- отказ от злоупотребления спиртным и курения;
- правильное питание.
Читайте также:
- Седалищная невралгия лечение отзывы
- Баклосан при межреберной невралгии
- Невралгия речи у детей
- Радиочастотная деструкция нервов при постгерпетической невралгии
- Лечение миозита и межреберной невралгии
 Пожалуйста, не занимайтесь самолечением!При симпотмах заболевания - обратитесь к врачу.
Пожалуйста, не занимайтесь самолечением!При симпотмах заболевания - обратитесь к врачу.

