Невралгия носоресничного нерва синдром шарлена
Невралгия носоресничного нерва еще называется синдромом Чарлина, так как именно офтальмолог Чарлин открыл данное заболевание в начале 30-ых годов XX века.

Носоресничный нерв отходит от глазничного (первой ветви тройничного нерва) и разделяется на:
- ресничные нервы, которые направляются к глазному яблоку;
- передний решетчатый нерв (иннервирует кожу крыльев носа, а также слизистую переднего отдела боковой стенки носовой полости);
- задний решетчатый нерв (участвует в иннервации слизистой оболочки клиновидной и решетчатой пазух).
Так как носоресничный нерв в конечном итоге является ветвью тройничного нерва, то синдром Чарлина можно рассматривать как одну из разновидностей невралгии тройничного нерва.
Причины
Какие факторы способны вызвать данную патологию:
- травмы челюстно-лицевой области (носа, глазницы);
- этмоидит, сфеноидит (воспаление решетчатого лабиринта и клиновидной пазухи соответственно):
- гипертрофические изменения носовых раковин;
- искривление перегородки носа.
Способствовать развитию заболевания могут вирусные и бактериальные инфекции, ослабление иммунной системы организма.
Симптомы
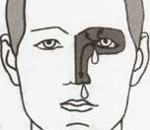
Основной признак невралгии носоресничного нерва – боль, возникающая приступами и сильно мучающая пациента. Ее основная локализация:
- крылья носа;
- глазное яблоко;
- надбровная область;
- внутренняя поверхность глазницы.
Чаще всего встречается ночная боль, при этом наблюдаются выделения из носа, слезотечение.
Длительность приступов зависит от давности заболевания и может составлять от нескольких секунд до нескольких часов.
Пациенты отмечают, что при прикосновении к внутреннему углу глазницы, надбровной области, к соответствующей половине носа болезненные ощущения усиливаются.
При осмотре отмечается отек и покраснение пораженных тканей – слизистой оболочки носовой полости в переднем отделе, а также кожных покровов крыла носа и мягких тканей, окружающих глаз. У большинства пациентов наблюдаются явления конъюнктивита – воспаления слизистой оболочки глазного яблока.
Дифференциальная диагностика
Синдром Чарлина необходимо отличать от воспалительных заболеваний носовой полости и пазух, а также от ганглионита крылонебного узла (синдрома Сладера).
Дифдиагностика данной патологии с синдромом Сладера представляет большие трудности. Врачи пользуются следующим диагностическим приемом: во время приступа смазывают местно-анестезирующим раствором (например, дикаином, лидокаином) передний отдел слизистой оболочки носа. Если после этого приступ проходит, скорее всего это невралгия носоресничного нерва. При ганглионите крылонебного узла болезненность уменьшается после смазывания анестетиком заднего отдела носовой полости.
Тактика лечения
Комплекс лечебных мероприятий:
- Прием лекарственных препаратов – обезболивающих, витаминов группы B, антидепрессантов, противовоспалительных средств.
- Во время приступа – смазывание слизистой оболочки носа анестезирующими мазями (дикаином, пиромекаином), также можно на 2-3 минуты закладывать в нос турунду, смоченную аэрозолью 10% лидокаина.
- Физиотерапевтические методы – фонофорез с анестетиками и кортикостероидами.

При выявлении воспалительных заболеваний показано их лечение у соответствующего специалиста.

Часто люди испытывают боли, которые не подтверждают предположительный диагноз. Болит спина, в области груди, носа или глаз. Пациент думает, что сердце, зубы.
Такие жалобы могут указывать на невралгию, а именно — носоресничного нерва, или синдром Чарлина, о симптомах и лечении которого пойдет речь в статье.
Что такое невралгия носоресничного нерва?

Невралгия носо-ресничного нерва — воспаление, которое поражает часть тройничного нерва. Проявляется резкими болями в области носа и глаза. Открыл заболевание врач Чарлин в 1931 году.
Тройничный нерв иннервирует (придает чувствительность) мышцы, кожу лица, слизистые оболочки носа, рта, глаз и барабанную перепонку. Также выходит в мозг.
Разделяется на три ветви:
- Глазной — располагается в синусе, глазнице и подходит к мозжечку. В области глаза разветвляется на слезный, лобный и носо-ресничный.
- Верхнечелюстной — расположен в крыловидно-небной ямке верхней челюсти и делится на подглазничный и скуловой нервы.
- Нижнечелюстной — отходит к жевательным мышцам нижней челюсти.
Носо-ресничный нерв иннервирует переднюю часть полости носа, внутренний угол глаза, корень носа, слезный мешок, глазное яблоко.
Классификация заболевания
Синдром Чарлина протекает в двух формах:
- Типичная невралгическая — наступает при повреждении главного нервного ствола. Клиническая картина классическая, то есть симптомы соответствуют болезни. Слезотечение, болезненность носа и области глаза;
- Стертая гиперпатическая. Носо-ресничный нерв имеет основной ствол и мелкие ответвления. Когда воспаляются эти нервные окончания, картина смазывается. Симптомы становятся нетипичными. Может просто теряться чувствительность или повышаться восприятие.
Причины
Болеют чаще женщины 35-40 лет. Воспаление носо-ресничного нерва возникает по разным причинам:

От этиологии зависит интенсивность боли. Кроме того, у пациентов могут быть сразу несколько причин, вызвавших воспаление.
Факторы риска
Риск развития синдрома Чарлина выше у людей:
- с искривлением или патологией носовой перегородки;
- с инфекциями ротовой полости;
- с хроническим гайморитом и аденоидитом;
- болеющими гриппом и ОРВИ;
- с герпесом на лице, когда возникает постгерпетическая невралгия.
Основные симптомы

Основной симптом невралгии — боль в области глаза и носа. Она может быть мучительной, терпимой, жгучей и периодически появляющейся. Очень часто добавляется выделение из носа и слезотечение.
Когда человек прикасается к коже, боль усиливается. Слизистые оболочки, кожа отекают и краснеют. Плюс к этому возникает конъюнктивит (воспаление слизистой глаза). Боль иногда возникает при разговоре, жевании, при вдохе носом.
Признаки, на которые стоит обратить внимание:
- боль вокруг глаза, усиливается утром;
- непроизвольное слезотечение;
- повышение чувствительности к свету или отсутствие;
- веко не полностью открывается, происходит частое моргание;
- чувство сухости в глазах.
Боль часто возникает ночью, может длиться до нескольких суток, а может быстро стихнуть. Локализуется в области глаза, за ним. Может ощущаться болезненность стягивающего характера.
При двустороннем воспалении возникает сначала на одной половине лица, затем на другой. Редко одновременно на обеих.
При Синдроме Чарлина человек может жаловаться на постоянную, пронизывающую боль в полости носа. Даже сильную и мучительную. При вдохе. Боль точечная, то есть ощущается на лице в определенных местах. Пациент может указывать точки.

Также возникает в том месте, где было первичное заболевание: если отит, то в ушной раковине; пульпит — в области зубов; в носу — после высыпания герпеса.
Часто жалуются на болезненность, когда лечение уже проведено. То есть, невралгия принимает центральный характер. После длительного течения процесс переходит с ветвей на нервный ствол. Поэтому боли ощущаются даже после устранения причины.
Иногда бывает, что боль отдает в другие места. Например, пациент жалуется на болезненность зуба. Но патологии в нем нет. Происходит это потому, что носо-ресничный нерв имеет много разветвлений. Эти ветви иннервируют верхнюю челюсть, кожу, слизистую носа, глаза, уха.
Диагностика
Диагностика проводится на основании симптомов, анамнеза, исследований:
- Врач беседует с пациентом, узнает симптомы. Выясняет, какая боль, где располагается. Есть ли инфекционные болезни в области головы. Например, отит, гайморит, удаление зуба, аденоидит.
- Затем осматривает, пальпирует поврежденную область. Выявляется наличие отечности, покраснения.
- Когда врач примерно представляет диагноз, обследует на наличие заболеваний с похожими признаками. То есть проводится дифференциальная диагностика. Направляет на осмотр к стоматологу и оториноларингологу.
- Для определения диагноза существует метод нанесения раствора гидроксида кокаина на слизистую передней части носа. Если пациент перестает чувствовать боль, то это воспаление носо-ресничного нерва.
- Далее следует провести инструментальные исследования. Офтальмоскопию, МРТ головы, биомикроскопию, переднюю риноскопию.
- После установления диагноза назначается лечение.
Проводится с помощью щелевой лампы, основная часть которой выглядит как большая щель. Прибором исследуют структуру глаза, заднюю и переднюю стенки. Этот метод позволяет увидеть любое повреждение, инородное тело, обнаружить заболевание на ранней стадии. Биомикроскопия позволяет увидеть состояние сетчатой оболочки и зрительного нерва.
Офтальмоскопом исследуют глазное дно. С помощью глазного зеркала можно увидеть сосуды, нервы. Выявить изменения, покраснения, отечность.

Осуществляется носовым зеркалом. Осматривается передняя часть носовой полости, вводя прибор в ноздри. Наиболее подходящее для этой процедуры — зеркало Гартмана. Врач держит в левой руке прибор, слегка раздвигая ноздрю.
При этом видно носовую перегородку, ходы. Так замечаются покраснения, искривления, атрофию и гипертрофию.
Иногда возможно обследовать носовую полость с помощью освещения рефлектором. Его применяют для осмотра детей, поскольку те могут испугаться неизвестного предмета.
Для точного подтверждения диагноза проводится МРТ головы. Рентгеновское излучение здесь не используется. Обследование производят с помощью магнитных полей, которые создают энергетическое изменение в зоне осмотра. Так получают снимки без применения контраста. На монитор компьютера выводится изображение в разрезе.
С какими болезнями не следует путать?
Дифференциальная диагностика — исключение диагноза с похожими симптомами. Отличать синдром Чарлина следует от:
- воспаления носовых пазух, полости носа;
- ганглионита крыло-небного узла (боль проходит при смазывании раствором кокаина задней части носовой полости. А при воспалении носо-ресничного нерва передней части);
- невралгия верхнечелюстного нерва (жгучая боль под глазом и верхней челюсти);
- ганглионит ресничного узла (боль отдает в лоб, висок, корень носа, предплечье, шею).
Методы лечения

При лечении невралгии нужно устранить причину. Поэтому пациента отправляют на консультацию к стоматологу и оториноларингологу.
Далее невролог назначает антидепрессанты с анальгезирующим эффектом. Оказывают обезболивающее действие, основанное на снижении передачи импульса.
Местные анестезирующие препараты помогают устранить боль на месте применения. Обычно это мази или растворы, которые наносят на кожу.
Лечебный эффект оказывают витамины группы В и РР. Также используются препараты из группы Н-холинолитиков. Они действуют на рецепторы мембраны, перекрывая доступ нервному импульсу. Тогда и боль не возникает.
При стертой гиперпатической форме эффективны нестероидные противовоспалительные препараты. Они снижают болевой синдром, устраняют локальные воспаления (которые образуются в одном месте).
Назначаются в виде капель в глаза и спрея для носа. Если такие средства не помогают, применяются кортикостероиды.
При наличии первичных инфекций, таких как пульпит, периодонтит, гайморит, назначаются антибиотики. Используется и физиотерапия. Это ультразвук, вибрационный массаж, диадинамические токи.
Применяют следующие процедуры:

СМТ или ДДТ как противовоспалительное и болеутоляющее. Такой метод чаще используют при невралгии после гриппа.
Происходит воздействие на височную артерию и звездчатый узел 2-3 минуты. При двустороннем воспалении используется полумаска.
Осложнения
Затягивать с лечением не следует, это приводит к осложнениям. Возможен переход заболевания в хроническую форму с периодическими рецидивами.
Последствия — отек зрительного диска, отслойка сетчатки, ухудшение обоняния, атрофичесикй ринит. К тому же, при синдроме Чарлина ослабляется иммунитет, тогда бактериальные инфекции чаще проявляются.
Чтобы не допустить осложнений, нужно вовремя обратиться к врачу и пройти весь курс лечения.
Прогноз и профилактика

При своевременном лечении прогноз благоприятный. То есть болезнь возможно вылечить и избежать повторов.
Особенностью невралгии носо-ресничного нерва является стихание боли. Пациент думает, что болезнь сама проходит и лечение не нужно. Здесь кроется опасность. Даже если боль уменьшается, лечить необходимо.
К мерам профилактики относятся:
- вовремя лечить ЛОР-заболевания;
- не допускать развитие инфекций во рту;
- соблюдать гигиену глаз;
- соблюдать технику безопасности, для избежания травм.
Воспаление носо-ресничного нерва — редкая патология. И возникает чаще как вторичное заболевание. То есть на фоне других инфекций в области головы. Своевременное лечение гайморита, кариеса, отита, синусита поможет избежать невралгии.
Синдром Чарлина – комплекс симптомов, вызванных невралгией назоцилиарного нерва. Клиническая картина на высоте приступа представлена болевым синдромом, который локализуется в области глазницы и распространяется на кожу лица, повышенным слезотечением, светобоязнью, обильными выделениями и ощущением заложенности носа. Диагностика базируется на проведении биомикроскопии, офтальмоскопии, передней риноскопии, МРТ головы, диагностического теста с лидокаином. При невралгической форме тактика лечения сводится к применению противоэпилептических препаратов и анестетиков. Гиперпатический вариант требует комбинированного назначения НПВС и лидокаинового спрея.

- Причины синдрома Чарлина
- Патогенез
- Классификация
- Симптомы синдрома Чарлина
- Осложнения
- Диагностика
- Лечение синдрома Чарлина
- Прогноз и профилактика
- Цены на лечение
Общие сведения
Синдром Чарлина (болезнь назоцилиарного нерва) впервые был описан в 1931 году чилийским офтальмологом К. Чарлином. Распространенность заболевания в общей структуре болезней ЛОР-органов составляет 1:25 000 населения. У 4,1% пациентов боль в области лица обусловлена именно патологией носоресничного нерва. Первые клинические проявления развиваются в возрасте 35-40 лет. Описаны единичные случаи возникновения симптоматики в неонатальном периоде. 70,7% больных отмечают осенне-зимнюю сезонность развития приступов. Представители мужского и женского пола болеют с одинаковой частотой. Географические особенности распространения не изучены.

Причины синдрома Чарлина
Этиология заболевания напрямую связана с невралгией носоресничного нерва. Часто синдром развивается на фоне сифилиса, туберкулеза, метаболических расстройств, гриппа. Причинами возникновения патологии выступают:
- Гипертрофия средней носовой раковины. Присутствует сдавление нервных волокон увеличенной носовой раковиной, что ведет к поражению терминальных ветвей. В большинстве случаев эта патология является фактором риска развития гиперпатической формы заболевания.
- Искривление перегородки носа. Анатомически обусловленное сужение носового хода приводит к нарушению ветвления нервных волокон, что проявляется стабильной клиникой болезни.
- Аденоидные вегетации. Увеличение в размере глоточной миндалины становится причиной компрессии нервного ствола, сопровождающейся выраженным болевым синдромом и типичной симптоматикой со стороны органа зрения.
- Фокальные инфекции. Развитие невралгии часто связано с распространением патологического процесса с рядом расположенных очагов инфекции (кариес, синусит).
- Травматические повреждения. К невралгии могут приводить травмы лицевого отдела черепа или глазницы, которые происходят в быту и при несоблюдении правил безопасности в условиях производства.
- Ятрогенное воздействие. Заболевание развивается в позднем послеоперационном периоде у пациентов, которым проводились хирургические вмешательства из-за болезней или аномалий развития ЛОР-органов. Интраоперационно зачастую повреждаются терминальные нервные ветви, что приводит к стертому гиперпатическому варианту.
- Хронические воспалительные процессы. При хроническом воспалении верхнечелюстной пазухи существует высокий риск вторичного поражения носоресничного нерва, что проявляется типичной клиникой синдрома Чарлина.
Патогенез
Ведущая роль в механизме развития отводится поражениям носоресничного нерва. Назоцилиарный нерв – это наиболее крупная ветвь, которая отходит от первой ветви ствола тройничного нерва. Длинные и короткие нервные волокна иннервируют глазное яблоко. Передний решетчатый нерв обеспечивает иннервацию слизистой оболочки переднего отдела латеральной стенки носовой полости, кожных покровов крыльев и верхушки носа, задний – слизистой оболочки клиновидной и задней стенки пазухи решетчатой кости. На фоне столь обширной зоны иннервации при невралгии назоцилиарного нерва возникает ряд симптомов, которые на первый взгляд не связаны между собой.
Классификация
Синдром Чарлина – приобретенная патология. Врожденные случаи не описаны, однако в ряде случаев удается проследить генетическую предрасположенность к развитию болезни. С клинической точки зрения заболевание классифицируют на следующие формы:
- Типичная невралгическая. Развивается при повреждении основного нервного ствола, проявляется классической симптоматикой невралгии. У большинства пациентов удается выявить триггерные точки.
- Стертая гиперпатическая. Возникает при поражении мелких концевых ветвей. Для данного варианта характерны атипичные невропатические ощущения, среди которых доминируют гиперпатия и дизестезия. Триггерную точку обнаружить невозможно, однако возникают зоны гипестезии.
Симптомы синдрома Чарлина
Длительное время заболевание протекает в латентной форме, клиническая симптоматика отсутствует. Затем пациенты отмечают внезапное появление приступообразной боли в области орбиты, иррадиирующей в окологлазничную область, соответствующую половину лица. Возникновение приступа больные часто связывают с раздражением боковой стенки полости носа, которое наблюдается при сдавливании крыла носа, приеме пищи. Средняя продолжительность болевого синдрома составляет 10-60 минут, редко боль длится неделями. В межприступном периоде симптоматика отсутствует. Пациенты сообщают, что боли проецируются исключительно в область глазного яблока или же возникает диффузная болезненность всей половины лица. Обострение болевого синдрома может сопровождаться диспепсическими расстройствами (тошнотой). В редких случаях в разгар приступа возникает рвота.
Для патологии характерны жалобы на повышенное слезотечение, фотофобию, блефароспазм. Больные отмечают появление обильных выделений и ощущение заложенности носа. На стороне поражения обнаруживается гиперестезия кожных покровов. Возможно образование небольших пузырьков, заполненных серозным содержимым и напоминающих герпетические высыпания. Над ноздрей и в области верхневнутреннего угла орбиты возникает чувство сильного жжения. Конъюнктива гиперемирована. Выраженность симптомов не всегда коррелирует со степенью тяжести органических изменений. Болезнь сопровождается рассеянной неврологической симптоматикой. Более 50% пациентов отмечают лабильность артериального давления. Длительное течение заболевания существенно снижает качество жизни и уровень социальной адаптации больных.
Осложнения
Передний экссудативный увеит при синдроме назоцилиарного нерва осложняется серозной отслойкой сетчатки и отеком диска зрительного нерва. Нарушение иннервации переднего сегмента глаза приводит к ксерофтальмии. Пациенты подвержены риску развития бактериальных и инфекционных осложнений (конъюнктивит, кератит, ирит). При ухудшении иннервации слизистой оболочки носовой полости на обширном участке высока вероятность снижения обоняния (аносмия). Распространенное осложнение – атрофический ринит, риносинусит. Патология сопровождается развитием дисмимии, которая не связана с дизэмбриогенетическими стигмами.
Диагностика
Постановка диагноза основывается на анамнестических данных, результатах физикального осмотра и специальных методов обследования. Основной диагностический тест представлен лидокаинизацией слизистой оболочки передних отделов носовой полости. Пробу принято считать положительной, если удается купировать болевой синдром в течение двух минут. Инструментальные методы диагностики включают:
- Биомикроскопию глаза. Визуализируется гиперемия конъюнктивы. На поверхности роговой оболочки обнаруживаются дегенеративно-дистрофические изменения вплоть до формирования глубоких язвенных дефектов.
- Офтальмоскопию. При осмотре глазного дна определяются признаки поражения увеального тракта в виде скопления экссудата в заднем сегменте, мелкоточечных очагов кровоизлияний.
- Переднюю риноскопию. Отмечается гиперемия и отечность слизистой оболочки в передних отделах носовой полости. При длительном течении патологии образуются зоны атрофии.
- МРТ головы. Позволяет выявить область, в которой нарушена целостность носоресничных нервных волокон. Магнитно-резонансная томография часто дает возможность визуализировать патологические очаги и установить этиологию заболевания.
Дифференциальная диагностика проводится с невралгией крылонебного или ресничного сплетения. При изолированном повреждении ресничного узла (синдром Оппенгейма) наблюдаются симптомы поражения только со стороны глаза. Отличительная черта невралгии крылонебного узла – локализация патологических изменений в заднем отделе полости носа. Лечение патологии осуществляется неврологом. Дополнительно показана консультация офтальмолога и отоларинголога.
Лечение синдрома Чарлина
Всем пациентам необходимо провести санацию регионарных очагов инфекции. Этиотропная терапия основного заболевания позволяет купировать симптомы болезни Чарлина. Консервативная терапия типичной невралгической формы базируется на применении:
- Антиэпилептических средств. Карбамазепин оказывает выраженное анальгезирующее действие при невралгии носоресничного нерва. В основе механизма действия лежит снижение скорости синаптической передачи импульса.
- Местных анестетиков. Показано местное использование раствора лидокаина. Лекарственное средство обладает выраженным местноанестезирующим эффектом. При необходимости препарат можно применять инстилляционным путем.
Если причина заболевания кроется в местных изменениях полости носа, то для ликвидации болевого синдрома слизистую оболочку нижней носовой раковины смазывают растворами анестетиков в комбинации с адреналином. В лечении стертой гиперпатической формы используются:
- Нестероидные противовоспалительные средства (НПВС). Препараты позволяют купировать локальные воспалительные изменения, снизить выраженность болевого синдрома. Применяются в форме назального спрея и глазных капель. При низкой эффективности пероральных НПВС назначаются глюкокортикостероиды.
- Лидокаиновый спрей. Вне зависимости от этиологии проводятся ежедневные инстилляции спрея в пораженную половину носа. Продолжительность использования лекарственного средства должна составлять не менее 5 дней.
При всех формах болезни пациентам назначается витаминотерапия. Показан прием витаминов группы В, Р, С. При недостаточной эффективности основного лечения доказана целесообразность дополнительного применения лекарственных средств из групп:
- Серотонинергических препаратов. Назначение селективных агонистов серотониновых рецепторов позволяет купировать приступы болевого синдрома. Возможет пероральный или интраназальный путь введения медикамента.
- Блокаторов кальциевых каналов. Лекарственные средства блокируют поступление ионов кальция в клетки, что снижает их порог возбудимости. Используются с целью профилактики повторных приступов.
- Ганглиоблокаторов. Препараты из группы Н-холинолитиков действуют на рецепторы постсинаптической мембраны, препятствуют прохождению нервного импульса и профилактируют развитие болевого синдрома.
При хроническом течении заболевания применяются физиотерапевтические методы. Пациентам проводится назальный электрофорез с раствором новокаина, платифилина или атропина. Доказана эффективность применения фонофореза с анестетиками и глюкокортикостероидами. Возможно назначение гальванизации на зону поражения.
Прогноз и профилактика
Прогноз для жизни и в отношении зрительных функций благоприятный, но тяжелое течение болезни значительно ухудшает качество жизни пациента. Специфических мер по профилактике патологии не разработано. Неспецифические превентивные меры базируются на соблюдении правил техники безопасности на производстве, своевременном лечении заболеваний ЛОР-органов, устранении очагов инфекции, локализующихся в области лицевого черепа. Дифференцированный подход в терапии невралгической и гиперпатической формы позволяет компенсировать основные клинические проявления патологии.
Аннотация научной статьи по клинической медицине, автор научной работы — Тардов Михаил Владимирович, Кунельская Н.Л., Заоева З.О.
В статье рассмотрен дифференциальный диагноз болевых синдромов в зоне иннервации верхнечелюстного нерва у ринологических больных. Особое внимание уделено группе из 27 человек с признаками невралгии носоресничного нерва . Выделены две формы страдания, охарактеризованы различия в клинической картине и лечении; прослежена связь с хирургическими вмешательствами в зоне интереса.
Похожие темы научных работ по клинической медицине , автор научной работы — Тардов Михаил Владимирович, Кунельская Н.Л., Заоева З.О.
Characteristics of Nasociliary Nerve Neuralgia in Patients with RhinologicDiseases
The article presents the differential diagnosis of pain syndromes in the area of innervation of the maxillary nerve in rhinological patients. Particular attention is given to the group of 27 patients with the signs of nasociliary nerve neuralgia . Two distinct forms of the disease are distinguished in the article, characterized by their differences in clinical picture and treatment. The relation of neuralgia and rhinosurgery is discussed.
Особенности невралгии носоресничного нерва у пациентов с ринологическими заболеваниями
М.В.Тардов, Н.Л.Кунельская, З.О.Заоева Московский научно-практический центр оториноларингологии им.Л.И.Свержевского,
В статье рассмотрен дифференциальный диагноз болевых синдромов в зоне иннервации верхнечелюстного нерва у ринологических больных. Особое внимание уделено группе из 27 человек с признаками невралгии носоресничного нерва. Выделены две формы страдания, охарактеризованы различия в клинической картине и лечении; прослежена связь с хирургическими вмешательствами в зоне интереса.
Ключевые слова: невралгия носоресничного нерва, ринохирургия, триггерная точка, синдром Чар-лина.
Characteristics of Nasociliary Nerve Neuralgia in Patients with Rhinologic
M.V.Tardov, N.L.Kunelskaya, Z.O.Zaoeva L.I.Sverzhevsky Moscow Scientific and Practical Center for Othorhinolaryngology
The article presents the differential diagnosis of pain syndromes in the area of innervation of the maxillary nerve in rhinological patients. Particular attention is given to the group of 27 patients with the signs of nasoci-liary nerve neuralgia. Two distinct forms of the disease are distinguished in the article, characterized by their differences in clinical picture and treatment. The relation of neuralgia and rhinosurgery is discussed.
Keywords: nasociliary nerve neuralgia, rhinosurgery, trigger point, Charlene syndrome.
Боли в области лица - одна из частых жалоб на приеме врача-невролога. Наиболее распространенным видом невралгия является невралгия ветвей тройничного нерва (ТН), однако в клинике ЛОР-болезней нередко приходится столкнуться с невралгией носоресничного нерва (НРН), одной из ветвей второго порядка в системе ТН [1, 2]. Частота невралгии ТН в популяции - 1:15 000, невралгия НРН встречается еще реже [3], однако в ЛОР-клинике среди пациентов с жалобами на лицевые боли, по нашим данным, эти цифры существенно выше: 6,6% и 4,1% соответственно.
НРН - ветвь глазного нерва, первой ветви ствола ТН. Сеть веточек НРН захватывает обширную территорию [4]:
• длинные и короткие ресничные нервы к глазному яблоку;
• передний решетчатый нерв - к слизистой оболочке переднего отдела боковой стенки полости носа, коже верхушки и крыльев носа;
• задний решетчатый нерв - к слизистой оболочке клиновидной и задней стенке пазухи решетчатой кости.
Типичный приступ не вызывает сомнений [5, 6]: мучительная жгучая боль в области глазного яблока, спинке и половине носа. Болевой синдром сопровождается слезотечением и выделением из одной ноздри жидкого секрета. Триггеры в области внутреннего угла глазницы и крыла носа. Диагностический тест - лидокаинизация слизистой оболочки переднего отдела носовой полости, которая в течение 2 мин купирует боль.
Сложность создают многочисленные стертые формы невралгии носоресничного нерва [7], развивающиеся вследствие хронических воспалительных процессов или после оперативного вмешательства на структурах носа [8]. Такие боли не всегда успешно диагностируются, а поэтому больные получают неадекватное лечение. Именно это и послужило причиной предпринятого исследования.
Цель настоящего исследования - определить особенности клинической картины и лечения невралгии носоресничного нерва у пациентов с ринологиче-скими заболеваниями.
Материал и методы
Обследовано 82 человека обоего пола в возрасте 23-58 лет, направленных ЛОР-врачом в неврологический кабинет Научно-исследовательского клинического института оториноларингологии им. Л.И.Свержевского в 2010-2014 гг. в связи с болевым синдромом в зоне проекции верхнечелюстной пазухи, орбиты и боковой поверхности носа.
Обследование больного включало подробную характеристику ощущений на основании опроса: тип, интенсивность по визуально-аналоговой шкале (ВАШ), длительность приступа, локализация, иррадиация, наличие триггерных точек, факторы провокации и купирования боли. Детально регистрировали данные анамнеза: давность и обстоятельства дебюта боли, предшествовавшие началу заболевания обстоятельства, темпы развития алгического синдрома. Неврологический осмотр проводили в полном объеме, уделяя особое внимание выявлению расстройств чувствительности на лице, невралгических и миофасциальных триггерных точек.
Далее болевую форму квалифицировали в соответствии с международной классификацией головных болей третьего пересмотра (МКГБ-3) и формулировали диагноз согласно МКБ-10. По соответствующим показаниям применяли дополнительные методы исследования: рентгенографию шейного отдела позвоночника, КТ околоносовых пазух, МРТ головного мозга. Терапия назначалась в соответствии со стандартами оказания медицинской помощи.
Следует отметить, что к моменту консультирования неврологом все пациенты были осмотрены ЛОР-врачом и в случае выявления острого синусита получили полный курс медикаментозного и хирургического лечения. Различные типы описываемых болевых синдромов представлены в таблице.
В 5 случаях (6%) болевой синдром расценен как связанный с хроническим воспалительным процессом в верхнечелюстной пазухе; дальнейшее
Варианты болевых синдромов в орбито-гайморо-назальной области у пациентов ринологического профиля
Синдром Зона боли Характер боли Число пациентов
Синусогенные боли Проекция верхнечелюстной пазухи Постоянные: распирание, переливание при наклоне головы; 6-7 баллов ВАШ 5
Невралгия верхнечелюстного нерва Половина верхней челюсти Приступы, стреляющие, жгучие, триггер под глазом; 10 баллов ВАШ 41
Ганглионит крылонебного узла (синдром Сладера) Верхняя челюсть, твердое небо, глазное яблоко, корень носа; иррадиация половина лица или всего тела Жгучая, разрывная, с вегетативной бурей; без триггеров; герпетическая сыпь на твердом небе;10 баллов ВАШ 2
Ганглионит ресничного узла (синдром Оппенгейма) Глазное яблоко, иррадиация - лоб, висок, корень носа, твердое небо затылок, шея, надплечье Приступы: жгучие, светобоязнь, слезотечение, гиперемия конъюнктивы, триггеры (внутренний и наружный углы глаза, надбровье), при пальпации - болезненность глазного яблока; герпетическая сыпь; 10 баллов ВАШ 2
Невралгия носоресничного нерва типичная (синдром Чарлина) В области глазного яблока, спинке и половине носа Приступы: жгучие, слезотечение, выделение из одной ноздри жидкого секрета, триггеры во внутреннем углу глаза и у крыла носа; 10 баллов ВАШ 3
Невралгия носоресничного нерва атипичная В глубине носа, в области спинки носа, под глазом Постоянные неопределенные жгуче-ноющие, м/б зона гипестезии; 5-6 баллов ВАШ 24
Миофасциальный синдром большой скуловой мышцы Надбровье, боковая поверхность носа, проекция верхнечел. пазухи Ноюще-тянущая волнообразная, зависит от мимики, триггер в латер. части верхней губы; 3-4 балла ВАШ 3
Миофасциальный синдром круговой мышцы глаза Надбровье, боковая поверхность носа Ноюще-тянущая волнообразная, зависит от мимики, триггер в латер. части верхнего века; 3-4 балла ВАШ 2
лечение вновь проводилось под наблюдением ЛОР-врача.
Половина пациентов предъявляла типичные жалобы на пароксизмы высокоинтенсивных стреляющих болей в подглазничной области и соответствующей половине верхней челюсти. Выявлялись триг-герные точки (ТТ) в месте выхода второй ветви тройничного нерва - верхнечелюстного нерва, дополнительные ТТ в 4 случаях из 41 обнаруживались по наружной поверхности верхней десны. Клиническая картина соответствовала невралгии второй ветви ТН. При этом среди 32 пациентов, подвергавшихся инвазивным вмешательствам на гайморовой пазухе в связи с гнойным гайморитом у 4 (12,5%) невралгический синдром дебютировал в ближайшем послеоперационном периоде, а в 28 случаях (87,5%) первое появление болей имело место за много лет до операции и не сопровождалось признаками синусита.
Синдромы Сладера и Оппенгейма диагностированы у 2 человек каждый. Клиническая картина полностью соответствовала описаниям в литературе, диагноз подтверждался лидокаинизацией соответствующей половины носа. Во всех 4 случаях (4,8%) заболевание развивалось на фоне ОРВИ с явлениями верхнечелюстного синусита и пузырьковыми высыпаниями на коже лица или слизистой оболочке твердого неба.
Еще в 5 случаях (6,1%) боли в зоне проекции верхнечелюстной пазухи и спинки носа носили характер ноюще-тянущих с провокацией или усилением при некоторых движениях мимических мышц лица. Интенсивность в отличие от невралгических болей была невелика. Исследование лицевой мускулатуры позволило выявить миофасциальные ТТ в области круговой мышцы глаза у 3 больных и в области большой скуловой мышцы у 2 больных.
Трое больных (3,6%) жаловались на жгучие приступообразные боли максимальной интенсивности по ВАШ в половине носа, в области глазного яблока и ниже орбиты. Приступы сопровождались слезотечением и ринореей из половины носа, в области крыла носа и внутреннего угла глаза обнаруживались ТТ, зон снижения кожной чувствительности выявлено не было. Дебют заболевания совпадал с переохлаждением и риновирусной инфекцией. Ин-
галяция 10% лидокаинового спрея в течение 1-2 мин купировала приступ. Таким образом, эти 3 случая расценены как типичная невралгия НРН - синдром Чарлина (Шарлена), а курс лечения включал антиэпилептические препараты, согласно национальным рекомендациям, в сочетании с ингаляцией ли-докаинового спрея в болезненную половину носа.
Четверо из 24 человек связывали дебют болевого синдрома с переохлаждением (сквозняк, кондиционер) или ОРВИ и отмечали провокацию приступа интенсивным вдохом через нос, что может указывать на наличие ТТ на слизистой носового хода. У остальных 20 лиц появление боли отмечено после ринохирургических вмешательств: гайморотомии, септопластики, конхотомии, полипэктомии. Появление такой формы боли маскировалось в ближайшем послеоперационном периоде обычным но-цицептивным болевым синдромом, связанным с хирургической травмой тканей, и привлекало внимание спустя 2-3 нед после операции, когда при обычном течении процесса боли уже стихают.
При лечении описанного варианта невралгии НРН препараты группы атиконвульсантов типа карбамазепина оказываются малоэффективны. Напротив, учитывая явно вторичный характер этих болей, связанный с повреждением мелких веточек НРН, назначали пациентам пероральные нестероидные противовоспалительные препараты в обычных дозах в сочетании с ингаляциями лидокаиново-
го спрея дважды в день пятидневным курсом. Как правило, достигался стойкий положительный эффект, однако в 3 случаях отсутствия эффекта повторный ЛОР-осмотр выявлял продолженное течение синусита, и пациенты продолжали лечение под наблюдением оториноларинголога.
Полученные данные иллюстрируют два клинических варианта невропатии НРН: типичный невралгический и стертый гиперпатический. Вероятно, различия наблюдаемой картины связаны с калибром компрометированного сегмента: повреждение самого нерва проявляется классической формой невралгии, а заинтересованность мелких концевых ветвей вызывает иные формы невропатических ощущений: гиперпатию и дизестезию [9].
Помимо разницы ощущений для классического типа страдания более характерно наличие ТТ [10], а для второго варианта - наличие зоны гипестезии. Важно подчеркнуть, что такие факторы, как переохлаждение и вирусная инфекция с равной частотой вызывают описанные феномены: из 82 человек у 3 отмечали типичный ход заболевания, а у 4 развивалась иная картина. Вместе с тем у пациентов после ринохирургических вмешательств наблюдали только второй тип невралгии, что, по-видимому, связано именно с характером воздействия на слизистую оболочку полости носа и околоносовых пазух.
Лидокаинизация носового хода эффективное средство диагностики и купирования болевого синдрома [11], а для лечения в первом случае целесообразно применение антиэпилептических препаратов [12, 13], а при гиперпатическом варианте - нестероидных противовоспалительных средств.
Невралгия носоресничного нерва достаточно частая форма прозопалгии у больных ринологическо-го профиля; встречается в виде типичной болевой либо гиперпатической формы, особенно характерной в качестве осложнения ринохирургии. Диагностика основана на детальной характеристике боли и неврологическом осмотре. Медикаментозное лечение эффективно, но различается в обоих случаях.
3. Карлов В.А. Неврология лица. М.: Медицина, 1991; 288. / Kar-lov V.A. Nevrologija lica. M.: Medicina, 1991; 288. [in Russian]
4. Болевые синдромы в неврологической практике / Под ред. А.М.Вейна. М.: МЕДпресс-информ, 2001; 368. / Bolevye sindro-my v nevrologicheskoj praktike / Pod red. A.M.Vejna. M.: MED-press-inform, 2001; 368. [in Russian]
5. Камчатнов П.Р. Невропатическая боль: проблемы и решения. НейроNEWS. 2009; 4: 45-47. / Kamchatnov P.R. Nevropatiches-kaja bol': problemy i reshenija. NejroNEWS. 2009; 4: 45-47. [in Russian]
6. Love S., Coakham H. B. Trigeminal neuralgia: pathology and pathogenesis. Brain. 2001; 124: 12: 2347-2360.
7. Гречко В.Е. Неотложная помощь нейростоматологии. 1981; М.: 41. / Grechko V.E. Neotlozhnaja pomoshh' nejrostomatologii. 1981; M.: 41. [in Russian]
8. Кунельская Н.Л., Тардов М.В., Царапкин Г.Ю., Артемьев М.Е., Якимов В.О., Заоева З.О. Структура болевых синдромов лица после ринохирургических вмешательств. Журнал оториноларингологии и респираторной патологии. 2014; 20: 3: 97-100. / Kunel'skaja N.L., Tardov M.V., Carapkin G.Ju., Artem'ev M.E., Jaki-mov V.O., Zaoeva Z.O. Struktura bolevyh sindromov lica posle rino-hirurgicheskih vmeshatel'stv. Zhurnal otorinolaringologii i respira-tornoj patologii. 2014; 20: 3: 97-100. [in Russian]
9. Данилов А.Б. Габапентин (Нейронтин) в лечении нейропатиче-ской боли. Клиническая фармакология и терапия. 2004; 13: 4. / Danilov A.B. Gabapentin (Nejrontin) v lechenii nejropaticheskoj boli. Klinicheskaja farmakologija i terapija. 2004; 13: 4. [in Russian]
10. Товажнянская Е. Л. Невралгия тройничного нерва: современные аспекты комплексной терапии. Междунар. неврол. журн. 2010; 3 (33): 141-145. / Tovazhnjanskaja E. L. Nevralgija trojnichnogo nerva: sovremennye aspekty kompleksnoj terapii. Mezhdu-nar. nevrol. zhurn. 2010; 3 (33): 141-145. [in Russian]
11. Attal N., Cruccu G., Haanpaa M. et al. EFNS guidelines on pharmacological treatment of neuropathic pain. European Journal of Neurology. 2006; 13: 1153-1169. [in Russian]
12. Wiffen P.J., McQuay H.J., Moore R.A. Carbamazepine for acute and chronic pain. Cochrane Database Syst. Rev. 2005; 3: CD005451.
13. Степанченко А. В., Шаров М. Н. Применение габапентина при лечении обострений невралгии тройничного нерва. Боль. 2005; 3: 8: 58-61. / Stepanchenko A. V., Sharov M. N. Primenenie gabapentina pri lechenii obostrenij nevralgii trojnichnogo nerva. Bol'. 2005; 3: 8: 58-61. [in Russian]
Сведения об авторе:
Тардов Михаил Владимирович - д.м.н., ведущий научный сотрудник Московского научно-исследовательского клинического института оториноларингологии им. Л.И.Свержевского Департамента здравоохранения г. Москвы
Читайте также:


