Психические расстройства и невралгия
Невралгия – это поражение периферических нервов, сопровождающееся интенсивной болью в области иннервации определенного нерва. При появлении симптомов следует сразу обратиться за медицинской помощью. Прогноз при раннем начале лечения благоприятный.
Причины развития заболевания
Невралгия развивается как у взрослых, так и у детей, в результате различных причинных факторов. Они разнятся при разных локализациях поражения. Основные причины следующие: доброкачественные и злокачественные новообразования, возникающие в области шейного отдела позвоночника; остеохондроз и дегенеративные изменения межпозвоночных дисков; подагра и травмы шейных позвонков.
Поражения нервов часто носят инфекционный характер. Возбудителями могут выступать как вирусы, так и бактерии. Например, в большинстве случаев межреберное поражение представлено герпетической невралгией.
Предрасполагающие факторы к развитию заболевания:
- гиподинамия, приводящая к нарушениям мышечного тонуса;
- ожирение и избыточная масса тела;
- хронические инфекционные очаги в организме: гайморит, кариес, пульпит и др.;
- сахарный диабет и другие нарушения обмена веществ;
- хронический алкоголизм;
- у женщин – беременность;
- хронический стресс или острые стрессовые ситуации (психосоматика невралгии еще изучается специалистами).
У конкретного пациента могут одновременно присутствовать несколько факторов риска возникновения заболевания. В этом случае, лечение должно быть направлено на устранение каждого из них.
Классификация патологии
В зависимости от типа возникновения, болезнь подразделяется на идиопатическую и вторичную. Идиопатическая выставляется пациентам в том случае, если установить конкретную причину развития симптоматики не удается. Вторичные нарушения возникают на фоне какого-либо заболевания: герпетической инфекции, злокачественной опухоли и др.
В неврологии используют разделение патологии по типу течения:
- острая – протекает с выраженным болевым синдромом постоянного или приступообразного характера;
- хроническая – проявляется периодическими рецидивами симптомов.
У большинства пациентов острая невралгия переходит в хроническую форму из-за несвоевременного обращения к врачу.
Симптоматика
Заболевание полисимптоматическое. Основная жалоба – боли. Их локализация зависит от того, какой нерв поражен. Кроме боли отмечаются чувствительные, двигательные и вегетативные нарушения. В симптоматике заболевания выделяют позитивные и негативные признаки.
Позитивные симптомы включают в себя:
Основным негативным симптомом является гипалгезия – снижение болевой, тактильной и температурной чувствительности. Помимо болевых ощущений, в области иннервации пораженного нерва возникают двигательные нарушения. Они чаще имеют характер парезов, сопровождаясь снижением мышечной силы, реже – параличей.
Тригеминальная невралгия встречается чаще всего. Тройничный нерв иннервирует кожу лица, обеспечивая тактильную, температурную и другие виды чувствительности. Основные клинические проявления приступа невралгии следующие:
- резкая, интенсивная, острая боль — локализуется со стороны пораженного тройничного нерва;
- вегетативные нарушения в виде слезотечения, слюно- и потоотделения.
Болевые ощущения при тригеминальном поражении могут возникать при разговоре, бритье или движении челюстями. При изменениях в нижнечелюстной ветви нерва, нарушения развиваются в жевательной мускулатуре – спастические сокращения или подергивания.
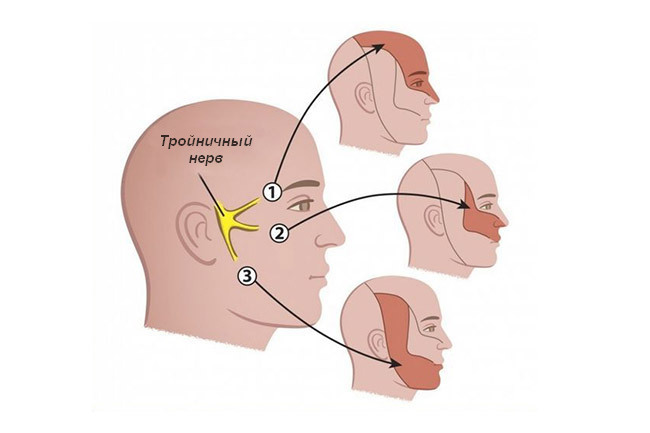
Тройничный нерв и зоны его иннервации
Невралгия тройничного нерва протекает длительно. У больного отмечаются периоды ремиссии и рецидивов. Обострения возникают на фоне провоцирующих факторов: переохлаждения, повышенной физической нагрузке, стресса и др. При комплексной терапии удается добиться стойкой ремиссии без клинических проявлений.
Нерв иннервирует барабанную полость, язык, мышцы глотки, околоушную слюнную железу и миндалины. Часто развивается на фоне инфекционных болезней – острого или хронического тонзиллита, гриппа и др.
Основная жалоба – боль в области уха, языка или мягкого неба. Она носит острый характер и возникает без связи с какими-либо факторами, продолжается несколько минут. При сильной боли дополнительно отмечаются вегетативные реакции: потеря вкусовой чувствительности или ее извращение, нарушения глотания и др.
Симптомы поражения языкоглоточного нерва развиваются не только спонтанно, но могут быть связаны с разговором, зеванием или глотанием. К провоцирующим факторам относят прием горячей или холодной пищи, раздражающей нервные окончания.
Основная причина развития – воспалительные болезни ЛОР-органов. Проявляется острой болью в области глазницы, корня языка и зубов верхней челюсти, которая может переходить на область виска и шеи, затрудняя диагностику.
Симптомы чаще возникают в ночное время, продолжаясь несколько минут. У некоторых больных боль сохраняется несколько часов. Патология часто протекает в хронической форме и характеризуется частыми обострениями, развивающимися на фоне инфекционных болезней, переутомления и пр.
Основное проявление – боль по ходу пораженного межреберного нерва. Она усиливается при движениях туловищем, вдохе, кашле и т. п. Характер боли интенсивный, вплоть до невозможности разговаривать или двигаться.
Признаки межреберной невралгии возникают на фоне:
- интенсивных физических нагрузок;
- затяжного кашля;
- длительного сохранения неудобной позы;
- воспалительных болезней органов дыхания;
- остеохондроза и других патологий грудного отдела позвоночника.
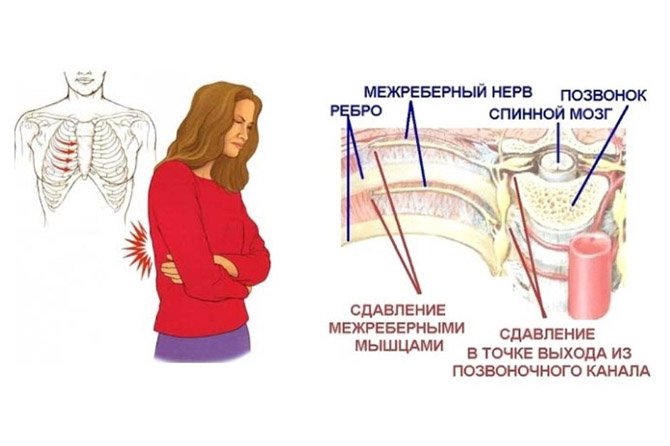
Межреберная невралгия
При возникновении боли в области грудной клетки следует проводить дифференциальную диагностику. Врачи исключают пневмонию, плевриты и пневмоторокс, характеризующиеся схожими клиническими проявлениями, усиливающимися при движениях и кашле.
Как понять, болит сердце или это невралгия?
Как правило при стенокардии и инфаркте миокарда интенсивность болевых ощущений не зависит от движений и сопровождается характерными изменениями на электрокардиограмме.
Герпетическая инфекция у новорожденных, детей и взрослых – частая причина развития невралгии. Заболевание развивается на фоне заражения организма вирусом герпеса 3 типа (Varicella zoster). Возникающее поражение нервной системы связано с обострением инфекционного процесса на фоне иммунодефицитного состояния.
Особенность течения патологии при герпесе – локализация болей я в области возникновения кожных высыпаний и их сохранение на протяжении нескольких недель или месяцев. Характер боли различный: тупой, колющий, режущий, стреляющий и др.
При герпетическом поражении у больного выражена аллодиния. Характерный признак болезни – наличие на кожном покрове герпетической сыпи, которая имеет вид небольших пузырьков, заполненных прозрачной жидкостью.
Диагностические мероприятия
Определяет невралгию только врач. Для подбора терапии требуется установить причину развития заболевания. Диагностические мероприятия проводятся по следующему алгоритму:
- Сбор жалоб и анамнеза заболевания.
- Клиническое обследование с использованием опросников для определения характера боли.
- Лабораторные и инструментальные методы исследований.
Во время сбора анамнеза, невролог узнает особенности возникновения болевых ощущений, их характер, а также факторы, провоцирующие появление боли. Важно выявить ее локализацию, распространенность и длительность. При опросе выявляют имеющиеся нарушения: мышечную слабость, появление парестезий и др., а также сопутствующие заболевания.
При клиническом обследовании врач определяет характер боли. В случае поражения нервных структур она невропатическая, т. е. локализуется в анатомической области иннервации конкретного нерва. Это позволяет отличить ее от психогенной или мышечной невралгии. При неврологическом осмотре определяются нарушения чувствительности, снижение мышечной силы и рефлексов. Для определения интенсивности боли используют специальные шкалы и диагностический опросник невропатической боли.

Изменения в лабораторных анализах типичны для невралгий, возникающих на фоне инфекции. При клиническом исследовании крови определяют увеличение количества лимфоцитов и ускорение скорости оседания эритроцитов. В биохимическом анализе увеличивается уровень С-реактивного белка и фибриногена. Выявленные отклонения указывают на воспалительный процесс в организме.
Инструментальные методы обследования используют для выявления причины поражения нервов. При подозрениях на остеохондроз, доброкачественные или злокачественные опухоли, а также травматические изменения проводят компьютерную или магнитно-резонансную томографию. Для оценки структурной целостности нервов используют электродиагностические исследований с вызванными потенциалами.
Подходы к терапии
Пациенты с интенсивным болевым синдромом интересуются, что принимать при невралгии для облегчения состояния. Врачи не рекомендуют заниматься самолечением, так как оно чревато прогрессированием основной болезни и развитием ее осложнений. Терапия комплексная, направлена на:
- устранение основного заболевание;
- устранение болевого синдрома с помощью лекарственных средств и немедикаментозных методов;
- проведение хирургических и малоинвазивных вмешательств при неэффективности консервативных подходов.
Основу терапии составляют лекарства из различных фармакологических групп, которые назначаются врачом с учетом имеющихся у больного показаний и противопоказаний.
Стандартные обезболивающие таблетки из группы нестероидных противовоспалительных средств при невралгиях не эффективны. Для терапии используют несколько групп препаратов:
- Противосудорожные – Габапентин, Финлепсин, Тебантин и т. д. Используются в качестве первой линии терапии при поражении любых нервов. Дозировка подбирается индивидуально. При использовании Габапентина увеличение дозы прекращают на уровне 3600 мг в сутки, так как ее дальнейшее повышение не влияет на эффективность.
- При низкой эффективности противосудорожных препаратов используют трициклические антидепрессанты, например, Амитриптилин. Они снижают выраженность хронического болевого синдрома и предупреждают психические расстройства.
- Миорелаксанты (Мидокалм, Баклофен) используют при мышечном компоненте болевого синдрома, когда наблюдаются нарушения тонуса отдельных групп мышц.
- Местные обезболивающие мази и гели (Фастум-гель, Дип рилиф и др.) имеют ограниченную эффективность.
- Для улучшения состояния нервных структур назначают препараты с витаминами группы В – Нейрорубин, Мильгамма и пр.
- При необходимости могут использоваться опиоиды или Трамадол. Наркотические анальгетики используют при интенсивной боли, приводящей к полной трудовой и социальной дезадаптации человека. Использование Трамадола и опиоидов начинают с минимальных терапевтических дозировок.
Что можно сделать в домашних условиях и какие препараты лучше принимать?
Врачи не советуют заниматься самолечением, так как основное заболевание, приводящее к невралгии, может быстро прогрессировать, и осложнятся.
Физиолечение подбирают в зависимости от локализации поражения. При изменениях в тройничном нерве в период ремиссии используют массаж воротниковой зоны, парафиновые аппликации, рефлексотерапию и иглоукалывание. В острую стадию болезни физиотерапевтические методики ограничены – возможен лекарственный электрофорез с анестетиками и витаминами, а также ультразвуковое воздействие на область поражения с глюкокортикостероидами.
При поражении межреберного нерва используют одностороннее УФ-воздействие, а также электрофорез с Лидокаином. Обезболивающий эффект наблюдается при проведении аппликаций грязью, сероводородных или радоновых ванн, а также массажа.
Физиотерапевтическое воздействие дополняют лечебной физкультурой и плаванием. Это позволяет избежать атрофии иннервируемых мышц. Упражнения подбираются в соответствии с уровнем физической подготовки больного и степени тяжести заболевания.
Использовать методы народной медицины и гомеопатию запрещено. Указанные способы терапии не имеют доказанной эффективности и безопасности, в связи с чем не должны применяться при любом типе невралгии.
Для облегчения болевых ощущений используют методы электростимуляции: хроническую электростимуляцию периферических нервов и спинного мозга. Для их проведения проводят имплантацию нейростимулятора, обеспечивающего постоянное воздействие на структуры нервной системы.
Чем опасна невралгия
Длительно сохраняющийся болевой синдром приводит к тому, что человек становится раздражительным, у него отмечается лабильность настроения и тревожное расстройство. Отрицательные эмоции могут провоцировать соматическую патологию – стенокардию, артериальную гипертензию и др. Это обуславливает снижение работоспособности и социальную дезадаптацию.
Патология без лечения приводит к стойкой депрессии. Больной может долгое время не обращаться за медицинской помощью, пытаясь самостоятельно справиться с болевыми ощущениями с помощью нестероидных анальгетиков. Депрессивное расстройство имеет тенденцию к прогрессированию, влияя на личную и профессиональную жизнь.
Прогноз и профилактика

Прогноз при невралгии вторичного характера благоприятный. Выявление причин ее развития и подбор терапии для устранения основной болезни позволяет обеспечить выздоровление пациента и избежать развития осложнений.
Сколько длится заболевание?
Врачи отмечают срок в 2-4 недели, в зависимости от характера патологии. Попытки самостоятельной терапии или несоблюдение назначений врача ухудшает прогноз, так как болезнь может быстро прогрессировать.
При первичном поражении нервной системы подобрать эффективное лечение трудно. Возможно добиться стойкой ремиссии, при которой симптомы заболевания будут отсутствовать.
Рекомендации, позволяющие уменьшить риск повреждения нервов, следующие:
- Исключить вредные привычки – табакокурение, употребление спиртных напитков и наркоманию.
- Регулярно заниматься физической активностью, адекватной по уровню спортивной подготовки человека.
- Обеспечить рациональное питание, богатое белком, витаминами и микроэлементами.
- При наличии заболеваний внутренних органов и нервной системы своевременно лечить их, соблюдая назначения врача.
- Нормализовать режим сна и бодрствования (продолжительность ночного сна не должна быть менее 8 часов).
- При беременности встать на учет в женской консультации и регулярно посещать гинеколога.
- Не заниматься самолечением с использованием медикаментов или методов народной медицины.
Основная причина развития патологии – инфекционные заболевания и травматические повреждения. Их предупреждение, а также раннее выявление и назначение комплексной терапии позволяет добиться полного выздоровления и избежать негативных последствий.
Важнейшими неврологическими симптомами являются симптомы поражения черепно-мозговых нервов, изменения рефлекторной сферы, расстройства чувствительности, двигательных функций и речи.
Среди поражения черепно-мозговых нервов большое значение имеют так называемые глазные симптомы.
У здорового человека зрачки глаз имеют равномерную величину и правильную круглую форму. Они автоматически сужаются под действием света (реакция зрачков на свет) и при фиксации взгляда на близких или отдаленных предметах (реакция зрачков на конвергенцию и аккомодацию).
При органических заболеваниях мозга наблюдается патологическое сужение зрачков, их неравномерность и неправильная форма. Нарушаются реакции на свет и на аккомодацию. Постоянным симптомом прогрессивного паралича является отсутствие реакции зрачков на свет при сохранности реакции на аккомодацию и конвергенцию (симптом Аржиль-Робертсона).
В некоторых случаях в результате поражения зрительного нерва может развиваться снижение остроты зрения вплоть до полной слепоты.
Далее следует отметить нарушение симметрии лица, чаще всего вследствие сглаженности носогубной складки, различную ширину глазных щелей и отклонение языка от средней линии при высовывании, что также наблюдается вследствие поражения черепно-мозговых нервов.
При нервных и психических заболеваниях наибольшее значение имеет исследование так называемых сухожильных рефлексов, вызываемых постукиванием по сухожилиям определенных мышц (рефлексы коленные, с ахиллова сухожилия, с мышц предплечья) и кожные рефлексы (брюшные, подошвенные).
При заболеваниях центральной нервной системы рефлексы могут изменяться как в сторону их понижения или утраты (например, отсутствие коленных рефлексов при сухотке спинного мозга), так и в сторону их повышения, выражением чего является увеличение размаха движения голени при вызывании коленных рефлексов.
При этом следует иметь в виду, что симметричное понижение или повышение рефлексов на обеих сторонах тела (правой и левой) не всегда является болезненным признаком.
В отличие от этого неравномерность рефлексов указывает на поражение нервной системы. Точно так же особенно резкое повышение рефлекса, доходящее до частых ритмичных повторных движений в ответ на однократное раздражение, является болезненным признаком и носит название клонуса или клонических подергиваний.
Кроме того, при болезненных изменениях центральной нервной системы могут возникать новые рефлексы, не вызываемые у здоровых людей, которые поэтому носят название патологических рефлексов и указывают на органическое поражение спинного или головного мозга.
Наиболее важным из патологических рефлексов является рефлекс Бабинского, представляющий патологическое извращение подошвенного рефлекса, наблюдающегося в норме. Он заключается в том, что при раздражении подошвы разгибается большой палец. На аналогичные болезненные изменения указывают также рефлексы Бехтерева и Россолимо. Рефлекс Бехтерева вызывается постукиванием по тылу стопы, рефлекс Россолимо – легким ударом по подошвенной стороне пальцев ноги; как в том, так и в другом случае наблюдается подошвенное сгибание пальцев.
Расстройства чувствительности могут проявляться в повышении ее, когда обычные раздражения воспринимаются чрезвычайно остро или болезненно, или, наоборот, в понижении ее, доходящем иногда до полной потери ощущений. Наблюдаются также разнообразные неприятные, необычные ощущения, возникающие без видимого раздражения, которые носят название парестезий. Так, иногда больные ощущают чувство покалывания или мучительного жжения под кожей.
Расстройства двигательных функций при нервных и психических заболеваниях возникают вследствие нарушения определенных отделов нервной системы и выражаются в полной утрате движений конечности (паралич) или более или менее значительном ограничении возможности движений (парез).
Расстройства двигательных функций проявляются также в излишних, непроизвольных движениях, которые не могут быть преодолены или задержаны больным и которые носят название гиперкинезов. Сюда относятся дрожание, подергивание, судороги. Среди этих двигательных расстройств наибольшее значение имеют судорожные движения, которые могут возникать периодически и охватывать большую часть мускулатуры тела, приобретая характер судорожного припадка.
Различают судороги тонические и клонические, являющиеся основными элементами эпилептического припадка. Тонические судороги выражаются в длительном сокращении и напряжении мышц, вследствие чего происходит фиксация той или иной части тела в определенном положении, не зависящем от воли больного. Клонические судороги выражаются в попеременном напряжении и расслаблении мышц, в результате чего происходят подергивания конечностей или туловища.
Наряду с излишними движениями (гиперкинезами) при заболеваниях мозга наблюдается и общая недостаточность двигательных функций, характерная так же, как и большинство гиперкинезов, для поражения подкорковых мозга. При этом бросается в глаза общая медлительность движений, их неловкость, сопровождающаяся большим, чем в норме напряжением мышц. На всем облике больного как бы лежит отпечаток общей скованности, чему способствует неподвижность лицевой мускулатуры – так называемое маскообразное лицо. Такого рода расстройства наблюдаются при энцефалите, при травмах мозга и некоторых других органических заболеваниях.
Расстройства движений нередко сопровождаются нарушением походки, иногда нарушается также способность координировать движения или удерживать равновесие, что в первую очередь отражается на походке. Расстройство координации и равновесия выражается, в частности, в неустойчивости и пошатывании при стоянии с закрытыми глазами (симптом Ромберга).
Нарушение двигательных функций может сказываться в утрате способности производить различные сложные, хотя бы и хорошо знакомые, заученные движения. Больной не может зажечь спичку, завести часы и т.п. Это происходит не вследствие параличей, а в результате поражения определенных центров коры мозга, работа которых необходима для координирования отдельных простых движений в сложные двигательные акты, какими являются, в частности, письмо и подавляющее большинство двигательных навыков, связанных с трудовыми процессами.
К расстройствам сложных функций, связанным с поражением определенных центров мозга, относятся расстройства узнавания предметов, что наблюдается при сохранности непосредственно воспринимающих аппаратов. При этом больной видит предмет, но не может узнать его по внешнему виду.
Расстройства речи также могут быть связаны с поражением определенных центров, расположенных в височной, лобной и теменной областях коры (у правшей – слева, у левшей – справа). Такие нарушения речи носят название афазии,проявляющейся в различных формах.
Органические изменения приводят также к нарушению произношения слов, к невозможности произносить слоги слов в определенной последовательности, вследствие чего речь становится как бы смазанной, к спотыканию на отдельных слогах (дизартрия), что особенно характерно для прогрессивного паралича.
В некоторых случаях больные временно полностью теряют способность речи в результате болезненных нарушений психики. Такое состояние носит название мутизма (немоты – лат.) И наблюдается чаще всего при шизофрении и истерических реакциях.

Невралгия относится к сильной стреляющей боли, которая возникает из-за поврежденного или раздраженного нерва. Невралгия может поражать любую часть тела, вызывая легкую или сильную боль. Некоторые лекарства и хирургические процедуры могут эффективно лечить невралгию.
Тяжелая невралгия может повлиять на способность человека выполнять повседневные задачи и может повлиять на качество его жизни.
Невралгия имеет много возможных причин, в том числе:
- инфекции, такие как опоясывающий лишай, болезнь Лайма или ВИЧ
- давление на нервы костей, кровеносных сосудов или опухолей
- другие медицинские условия, такие как заболевание почек или диабет
- старение
В этой статье рассматриваются различные типы невралгии, их симптомы и доступные варианты лечения.
Типы невралгии
Медицинские работники делят невралгию на категории в зависимости от областей тела, на которые она влияет. Ниже приведены некоторые распространенные типы невралгии:
TN может вызвать стреляющую боль в лице.
Невралгия тройничного нерва (TN) вовлекает тройничный нерв в голове. Он имеет три ветви, которые посылают сигналы от мозга к лицу, рту, зубам и носу.
TN делится на два подразделения: тип 1 и тип 2.
Тип 1 TN вызывает болезненные ощущения жжения или поражения электрическим током в некоторых частях лица. Люди с ТН 1 типа испытывают нерегулярные эпизоды, которые возникают внезапно.
Продолжительность этих эпизодов варьируется у разных людей, но может длиться до 2 минут, согласно данным Национального института неврологических расстройств и инсульта.
Тип 2 TN производит постоянное, тупое ноющее ощущение на лице.
Точная причина TN остается неясной. Однако давление от увеличенного кровеносного сосуда может раздражать или даже повредить тройничный нерв.
Рассеянный склероз (MS) может привести к TN. MS является неврологическим расстройством, которое вызывает воспаление, которое повреждает миелиновую оболочку, окружающую нервные волокна в центральной нервной системе.
Постгерпетическая невралгия (PHN) является болезненным состоянием, которое поражает нервы кожи.
По данным Центров по контролю и профилактике заболеваний (CDC), PHN является наиболее распространенным осложнением опоясывающего лишая, поражающим около 10–13% людей, у которых оно развивается.
Опоясывающий лишай - вирусная инфекция, которая вызывает пузыри и болезненную кожную сыпь. Вирус ветряной оспы, который вызывает ветряную оспу, остается спящим в нервной системе и активизируется в более позднем возрасте, вызывая опоясывающий лишай.
Когда вирус реактивируется, он может вызвать воспаление нервных волокон. Это воспаление может привести к необратимому повреждению нерва, которое вызывает боль, даже после того, как инфекция стихает.
Эта форма невралгии поражает затылочные нервы, которые берут начало в шее и посылают сигналы в затылок.
Затылочная невралгия вызывает пульсирующую или стреляющую боль, которая начинается у основания черепа и распространяется вдоль кожи головы. Боль в затылочной невралгии может течь в заднюю часть глаз.
Затылочная невралгия имеет множество потенциальных причин, в том числе:
- внезапные движения головы
- напряженные мышцы шеи
- поражения или опухоли в шее
- воспаленные кровеносные сосуды
- инфекции
- подагра
- сахарный диабет
- травмы шеи

Периферическая невралгия, или периферическая невропатия, относится к боли, которая возникает из-за повреждения нерва в периферической нервной системе. Это включает в себя все нервные волокна за пределами головного и спинного мозга.
Периферическая невралгия может поражать один нерв или целые нервные группы.
Устойчивое повреждение периферической нервной системы может повлиять на нервы, которые контролируют движения мышц, передают сенсорную информацию и регулируют внутренние органы.
Периферическая невралгия может вызвать боль или онемение в руках, ногах, руках и ногах. Другие симптомы могут включать в себя:
- непроизвольное подергивание мышц или судороги
- потеря координации
- сложность выполнения сложных моторных задач, таких как застегивание рубашки или завязывание шнурков
- гиперчувствительность к прикосновению или температуре
- избыточное потоотделение
- желудочно-кишечные проблемы
- трудности с едой или глотанием
- трудно говорить
Межреберная невралгия поражает нервы, которые сидят чуть ниже ребер. Врачи называют мышцы в этой области межреберными мышцами.
Несколько потенциальных факторов могут способствовать межреберной невралгии, такие как:
- травмы или хирургические процедуры, связанные с грудной клеткой
- давление на нервы
- опоясывающий лишай или другие вирусные инфекции
Межреберная невралгия вызывает резкую, жгучую боль, которая поражает грудную стенку, верхнюю часть живота и верхнюю часть спины. Определенные физические движения, такие как дыхание, кашель или смех, могут усиливать боль.
Дополнительные симптомы могут включать в себя:
- стеснение или давление, которое обволакивает грудь
- покалывание или онемение в верхней части груди или верхней части спины
- подергивание мышц
- потеря аппетита
Диабетическая невропатия является наиболее распространенным осложнением диабета. Поскольку диабет поражает очень многих людей, показатели периферической невропатии в настоящее время начинают расти.
Симптомы включают потерю равновесия и онемения, покалывание и боль. Лучший способ предотвратить диабетическую невропатию - это довести уровень сахара в крови до приемлемого уровня.
Симптомы невралгии
В общем, невралгия вызывает интенсивные и отчетливые симптомы, в том числе:
- внезапные эпизоды сильной стреляющей или колющей боли, которая следует по пути поврежденного или раздраженного нерва
- постоянная ноющая или жгучая боль
- покалывание или онемение
- мышечная слабость
- потеря мышечной массы или атрофия
- непроизвольное подергивание мышц или судороги
Лечение невралгии
Варианты лечения невралгии варьируются в зависимости от типа и тяжести состояния.
Мази, местная нервная блокада и инъекции стероидов могут временно облегчать боль при легкой невралгии.
Лечение сильной боли при невралгии может потребовать рецептурных препаратов, хирургических процедур или того и другого.

Обезболивающие, как правило, не очень эффективны в борьбе с болью при невралгии. Медикаменты, которые могут лечить основные причины невралгии, включают в себя:
- противосудорожные препараты, такие как карбамазепин, топирамат и ламотригин
- антидепрессанты, такие как амитриптилин
- миорелаксанты, такие как баклофен
- мембраностабилизирующие препараты, такие как габапентин
Хирургия
Некоторые хирургические процедуры могут помочь уменьшить боль при невралгии, когда состояние не поддается лечению.
Микрососудистая декомпрессия: помогает удалить увеличенный кровеносный сосуд, воздействующий на нерв. Процедура включает в себя размещение мягкой прокладки между кровеносным сосудом и пораженным нервом.
Стереотаксическая хирургия: это неинвазивная процедура, которая направляет высококонцентрированные лучи в корень поврежденного нерва. Излучение нарушает передачу болевых сигналов в мозг.
Чрескожная баллонная компрессия: это включает в себя введение маленького баллона в пораженный нерв. Воздушный шар надувается, что приводит к контролируемому, преднамеренному повреждению нерва. Эта процедура не позволяет пораженному нерву посылать болевые сигналы в мозг. Тем не менее, последствия процедуры обычно стираются через 1-2 года.
Резюме
Невралгия вызывает болевые симптомы, которые различаются по продолжительности и степени тяжести. Помимо боли, невралгия может вызвать онемение, мышечную слабость и гиперчувствительность.
Если человек не получает лечения, невралгия может помешать его способности выполнять повседневные задачи.
Посоветуйтесь с врачом, чтобы определить лучший курс лечения для их определенных симптомов.
Читайте также:


