Ангионевроз при розацеа невролог

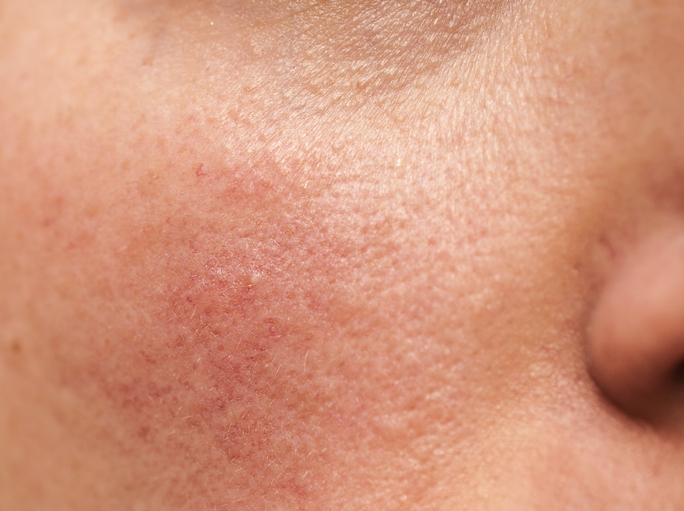
Малоизученное и крайне неприятное кожное заболевание умеет испортить нам существование — люди не могут прогуляться в солнечную погоду, вынуждены соблюдать диету, им перестает нравиться свое отражение в зеркале… Розацеа / розовые угри / ангионевроз — это хроническое кожное заболевание, проявляющееся высыпаниями на лице в виде папул, везикул и пятен. Длительно протекающее заболевание характеризуется гипертрофией среднего слоя кожи с увеличенной продукцией эластиновых волокон – с течением времени эти волокна заменяются соединитель-ной тканью и начинает формироваться фиброз. Внешне это представляет собой бугристую структуру кожи со стойко расширенными порами и сосудами.
Заболевание чаще всего поражает именно кожу лица: начинает словно расти от носогубных складок и распространяется на щеках и крыльях носа в виде расширенных мелких сосудов кожи и высыпаний в виде узелков и пузырьков (папулы и везикулы). В некоторых публикациях врачи отмечают осложнения вторичной флоры, но в своей практике я ни разу такого не видел – возможно, и правда существуют пациенты, у которых осложненная форма розацеа проявляется гнойничковыми элементами. Но если это полноценный гнойничковый процесс, то предположение неверно, и это явно не розацеа.
Формы и причины заболевания
И как очередную предположительную причину могу добавить сюда кателицидины — особые белки, которые негативным образом воздействуют на внутреннюю сосудистую стенку, что подтверждают исследования. Впрочем, и этому нет 100%-х доказательств.
Провоцирующие факторы
Отказ от курения для таких пациентов – это без вариантов. Именно эта вредная привычка становится одним из самых мощных факторов развития заболевания.

С этим тоже нужно быть очень внимательным — декоративную косметику, которая содержит агрессивные аллергические компоненты, можно сразу выкидывать. Пользоваться ею значит провоцировать заболевание.
Психологический портрет пациента с розацеа

Большинство из тех, кто обращается с такой проблемой, — женщины. Общим критерием в психологическом портрете всех пациентов с розацеа отмечается их легкая возбудимость, а один из признаков этого состояния — красный приподнимающий дермографизм. Это явление может быть непостоянным у одного и того же человека, но в период обострения розацеа мы можем наблюдать его проявления. Такой феномен перекликается с основным процессом на лице именно быстрым, активным расширением мелких кожных сосудов в результате конечного этапа стимулов, которые подает ЦНС. Поэтому человека надо, в первую очередь, успокоить и стабилизировать его психологическое состояние.
Варианты лечения
Учитывая все вышесказанное о психологии таких пациентов, одним из необходимых компонентов лечения здесь становится длительный прием успокоительных препаратов. Это и валериана, и седативные травяные сборы… При необходимости пациент должен и на ночь принимать седативные, которые может купить в аптеке без рецепта — тот же афобазол, например. Могу сказать совершенно точно — чем лучше мы будем устранять конфликт между отделами вегетативной нервной системы (симпатическим и парасимпатическим), тем проще будет работать с процессом на коже лица.
Каждый из вас может посмотреть, какие рекомендации дают в интернете людям с таким заболеванием — среди всех вы обязательно увидите применение топических стероидов, нестероидных противовоспалительных средств и проретиноидов. По-следний вариант — самый крайний, ведь проретиноиды достаточно токсичны и при приеме доставляют человеку массу неудобств (сухость всех слизистых, мощное воздействие на печень вплоть до изменения печеночных показателей в крови). То, о чем вы точно не читали, скажу я сам — порой приемы нетрадиционной медицины (диагностика по Фоллю, вегетативно-резонансный тест) дают возможность определить уровень нарушений в ЦНС и восстановить взаимоотношения отделов ЦНС. За счет этого мы вполне можем получить стихание процесса, что, естественно, облегчает коррекцию с помощью наружных средств. С помощью ВРТ-БРТ можно как определить направление поиска органа, который провоцирует подобные процессы, так и установить уровни нарушений в организме. И то, и другое потом можно подтвердить лабораторными исследованиями или другими методами — тем же МРТ. Это значительно упростит работу врача при коррекции внешних проявлений розацеа.
Не буду консервативным и скажу, что порой не обойтись и без совместной работы с психологом, причем с таким, который владеет приемами работы с подсознанием. Да и вообще, любая коррекция глубинных психологических проблем, будь то помощь психолога или ВРТ-БРТ сама по себе приводит к значительному облегчению состояния пациента.
Лет 15 назад ко мне обратилась пациентка — причиной обращения стало лечение волос. Взглянув на нее, я предложил заняться лечением розацеа — выраженность изменений на коже была такой сильной, что в яркий солнечный день эта женщина не могла появиться на улице без зонта. Все это приводило к выраженному обострению со всеми вытекающими — ей было очень непросто жить. Мне повезло — на тот момент она была готова работать только с одним специалистом, поэтому мы начали лечение. В него я включил регулярные курсы мезотерапии, коррекцию психологического состояния с помощью ВРТ-БРТ и минимальную коррекцию наружными препаратами. На фоне мезотерапии мы получали отличный эффект и не стали работать с психологом. Все лечение заняло около 2-х лет, и это считается хорошим результатом — иногда внезапно возникающее обострение на фоне нервно-эмоционального напряжения рушит все планы на светлое будущее, отчего приходится начинать все сначала. И это тоже часть нашей работы. Сейчас эта женщина даже не вспоминает о том, что когда-то страдала заболеванием — она до сих пор наблюдается у меня по вопросам коррекции эстетических проблем (все же впервые она пришла ко мне 15 лет назад!), но о том, что когда-то ее щеки становились свекольного цвета с высыпаниями, все мы уже и забыли.
Розацеа — это хронический процесс, поэтому, с точки зрения обычной медицины, полностью вылечить его нельзя. Хотя мои примеры говорят обратное. Этот процесс имеет свойство протекать с обострениями, поэтому, когда человек, который однажды вылечился, приходит ко врачу снова, никто этому не удивляется. И от врача здесь зависит слишком много — например, использование проретиноидов или топических стероидов стоит отложить как совсем крайнюю меру. А начать совсем с другого, чтобы привести психологическое состояние пациента в норму и лишь после этого заниматься коррекцией наружных проблем.
Розацеа (от лат. acne rosacea — розовые угри) – хроническое рецидивирующее заболевании, характеризующееся поражением кожи лица в виде эритемы и папуло-пустульных элементов. Признаками розацеа являются: покраснение, расширение поверхностных сосудов кожи лица, образование папул, пустул и в редких случаях – появление отека (III подтип).
До лечения
После лечения
Рис. Пациентка с диагнозом Розацеа.
Фотографии из коллекции врача-дерматовенеролога, косметолога Константиновой В.А.
ИНСТИТУТ АЛЛЕРГОЛОГИИ И КЛИНИЧЕСКОЙ ИММУНОЛОГИИ располагает:
- спектром услуг для точной диагностики заболеваний
- специальными программами лечения
- курсами эффективных процедур, проводимые специалистами нашего института более 10 лет
- консультации проводят врачи, имеющие ученые степени.
При выявлении сопутствующих заболеваний проводятся консультации со специалистами смежных областей (аллергологи-иммунологи, эндокринологи, неврологи, гастроэнтерологи), при необходимости проводятся консилиумы с Докторами медицинских наук.

Новый подход в терапии розацеа и купероза - лечебно-профилактические курсы инъекционных процедур полиревитализантами с витаминами, антиоксидантами, гиалуроновой кислотой, дающий более выраженный и стойкий эффект.
Симптомы

Лечение должен проводить врач-дерматовенеролог (дерматолог). Некорректно подобранные и проведенные манипуляции могут ухудшить картину заболевания и привести к осложнениям.
Клиническое проявление розацеа обычно возникают на лице, реже симптомы могут появляться на других местах кожного покрова (шея, ушные раковины, грудь).
На начальных стадиях симптомы розацеа могут появляться периодически, в дальнейшем носят постоянный характер.
Заболеваемость женщин значительно чаще, чем заболеваемость мужчин, но для лиц мужского пола оно несет более серьезные последствия, вызывая осложнения.
Розацеа встречается примерно у 12% населения планеты, наиболее подвержены ей лица с очень светлой кожей и рыжеволосые в возрасте от 39 до 55 лет (лиц преклонного возраста, детей розацеа поражает крайне редко).
Все симптомы розацеа можно разделить в зависимости от подтипа заболевания:
Подтип (эритемато- телеангиоэктатический)
Отмечается периодическое покраснение кожи в области лба, носа, щек, подбородка.
Спровоцировать приступ покраснения кожи могут следующие факторы:
- контакт с холодной или горячей водой
- стрессовые ситуации
- физическое перенапряжение
- употребление алкоголя
- употребления очень горячих напитков
- резкая смена температурных показателей
Симптомы заболевания проходят через некоторое время, поэтому многие пациенты не обращаются за медицинской помощью.

При появлении данных симптомов, важно обратиться к врачу-дерматовенерологу! Чем раньше вы начнете лечение, тем быстрее Вы получите эффект от лечения!
Подтип (папуло-пустулезный)
Рис. Пациент с диагнозом Розацеа, папуло-пустулезная. Фотография из коллекции академика Сергеева Ю.В.
На фоне гиперемии лица начинают появляться:
- папулы и пустулы, которые могут располагаться группами и исчезать через несколько месяцев
- отечность кожи в области лба, на участках над бровями
- чувствительность к солнечным лучам
- папуло-пустулезными высыпания поражают всю кожу лица, могут поражать волосистую часть головы, область груди, очень редко- кожу спины
- образование буро-красных узлов и папул, которые имеют тенденцию к слиянию и образованию обширных конгломератов
- наблюдается утолщение отдельных участков кожи из-за чего она выглядит бугристой (кожа напоминает апельсиновую корку)
- происходит утолщение кожи отдельных частей лица (носа, лба, ушных раковин), эти симптомы розацеа практически не встречаются у женщин (развиваются в основном у мужчин)
Подтип глазной (офтальморозацеа)

Окулярная розацеа может провоцировать возникновение кератита, что может привести к потере зрения.
Классификация
- L71.1 - Ринофима
- L71.8 - Другой вид розацеа
- L71.9- Розацеа неуточненного вида
Причины
Розацеа представляет собой ангионевроз, локализующийся преимущественно в зоне иннервации тройничного нерва.
Сегодня причины розацеа так до конца и не изучены, но существуют факторы, которые могут играть определенную роль в развитии розацеа:
- Наследственный фактор.
- Воздействием клещей рода Демодекс.
- Заболевания желудочно-кишечного тракта (взаимосвязь розацеа с Helicobacter pylori) и дисфункция пищеварительного тракта.
- Воздействие внешних факторов: употребление спиртных напитков, кофе и пряностей.
- Психоэмоциональный фактор (эмоциональные стрессы, психоневротические расстройства).
- Нарушение гормонального равновесия.
- Воздействие различных химических агентов (крема, мази, лосьоны).
Диагностика
ИНСТИТУТ АЛЛЕРГОЛОГИИ И КЛИНИЧЕСКОЙ ИММУНОЛОГИИ располагает фундаментальной базой, позволяющей провести весь комплекс диагностических и лечебных мероприятий.
Врач-дерматовенеролог (дерматолог) обычно устанавливает диагноз по характерной клинической картине. При необходимости проводится всестороннее обследование пациента, направленное на выявление возможных причин возникновения заболевания.
Лабораторно-инструментальное обследование направлено на выявление причины заболевания:
- Дерматоскопия.
- Биохимический анализ крови.
- Клинический анализ крови, клинический анализ мочи.
- Гормональный профиль.
- Соскоб с кожи лица (количественное определение клещей рода Демодекс).
Консультативную помощь Вам могут оказать смежные специалисты, опытные врачи.
- Гастроэнтеролог
- Гинеколог
- Эндокринолог
- Невролог
Лечение
Розацеа – хроническое заболевание, которое требует длительного, регулярного лечения с использованием комплексной системной и наружной терапии.
Выбор тактики лечения при розацеа зависит от:
- длительности заболевания,
- степени выраженности клинических проявлений,
- наличия хронических заболеваний,
- эффективности ранее проводимой терапии.

Основная задача – устранение покраснения кожи, ее сухости, профилактика папулезных и гнойничковых проявлений, улучшение кровоснабжения и питания кожи в проблемных областях (центральная часть лица и периоральная область).
Врачи дерматологи института выделяют несколько этапов лечения розацеа:
Первый этап:
- Проведение основной терапии (с учетом индивидуальных особенностей), направленной на снятие обострения:
- комплексное назначение системной медикаментозной терапии;
- наружная терапия включает: лосьоны, кремы и мази.
Внимание! Категорически противопоказано самостоятельное использование при розацеа гормональных мазей и кремов, т.к. постепенно возникает привыкание к ним и, в дальнейшем, формируется уже стероидная розацеа (вызванная применением стероидных средств).
Второй этап:

Процедуры должен проводить врач-дерматовенеролог (дерматолог). Некорректно подобранные и проведенные манипуляции могут ухудшить картину заболевания и привести к осложнениям.
Просим Вас не заниматься самолечением на основании данных сети Интернет!
Телефон отделения: +7 (495) 695-56-95
Диета при розацеа
- Кисломолочные продукты (творог, кефир, молоко, нежирная сметана, ряженка);
- Нежирные сорта мяса (курица, индейка, телятина), желательно готовить на пару или в рукаве
- Овощи, особенно все виды капусты, кабачки, патиссоны -желательно есть сырыми или полусырыми
- Фрукты (гипоаллергенные)
- Ягоды (гипоаллергенные, не слишком кислые)
- Долгие углеводы (крупы: гречка, овес, ячмень).
- Растительное масло (любое в небольшом количестве)
- Сухофрукты (в качестве десерта)
- Зелень
- Рыба (нежирные виды)
- Хлеб ржаной или цельнозерновой
- Жирные сорта мяса
- Специи
- Снеки (чипсы, сухарики)
- Копченые продукты
- Соленья
- Легкие углеводы (торты, пирожные, булочки, любые другие виды выпечки, конфеты)
- Кофе и крепкий чай
- Консервированные продукты
- Спиртные напитки
- Фаст-фуд
Ангионеврозы — это группа заболеваний периферических сосудов, обусловленных локальным нарушением регуляции сосудистого тонуса. Основными клиническими симптомами являются боль, изменение цвета, температуры, чувствительности и трофики кожных покровов поражённой области. В процессе диагностики опираются на клинические данные, результаты гемодинамических и микроциркуляторных исследований (ангиографии, УЗДГ, капилляроскопии, реовазографии). Консервативная терапия осуществляется с использованием сочетания сосудистых и витаминных фармпрепаратов, дополняется физиотерапией и санаторным лечением. По показаниям проводится удаление вовлечённых в патологический процесс симпатических узлов.
МКБ-10
- Причины ангионеврозов
- Патогенез
- Классификация
- Симптомы ангионеврозов
- Осложнения
- Диагностика
- Лечение ангионеврозов
- Прогноз и профилактика
- Цены на лечение
Общие сведения

Причины ангионеврозов
Расстройством может возникать первично как самостоятельная нозология или вторично, в качестве отдельного синдрома основного заболевания. К расстройству вазомоторной регуляции приводят неблагоприятные внешние воздействия, обменные и эндокринные нарушения. Основными этиофакторами выступают:
- Переохлаждение. Этиологическую роль играет сильное переохлаждение конечностей, лица с признаками обморожения. Воздействие низких температур на периферические нервы и нервные окончания провоцирует к их повреждение и последующую дисфункцию.
- Травмы. Повреждения тканей конечностей сопровождается компрессией сосудисто-нервных пучков, травмированием нервных волокон с нарушением их регулирующей функции. В некоторых случаях ангионеврозы являются следствием неполного восстановления нервных стволов после травмы нерва.
- Интоксикации. Провоцирующим фактором может выступать токсическое воздействие солей свинца, паров ртути, ядохимикатов, никотина, алкоголя. Вазомоторная дисрегуляция возможна вследствие отравления угарным газом.
- Вибрация. Ангионевроз является одной из классических составляющих вибрационной болезни. Сосудистые нарушения обусловлены регуляторной дисфункцией нервного аппарата, возникающей при длительных повторных воздействиях вибрации.
- Гормональные нарушения. Отдельные ангионеврозы связывают с расстройством функции надпочечников (гиперкортицизмом), щитовидной железы (гипотиреозом). Поскольку женщины заболевают существенно чаще мужчин, определённую роль отводят женским половым гормонам.
У некоторых пациентов вегето-сосудистый невроз развивается как профессиональное заболевание. Наиболее подвержены риску возникновения патологии работники, подвергающиеся воздействию сразу нескольких неблагоприятных факторов. Например, ремонтники, укладчики дорог трудятся в условиях вибрации, холода, повышенной механической нагрузки на верхние конечности с возможной микротравматизацией пальцев.
Патогенез
Нервная регуляция сосудистого тонуса осуществляется многоуровневой системой, включающей нервные окончания, периферические нервы, симпатические ганглии, вегетативные центры головного мозга. Уровень и механизм возникновения функциональных нарушений, обуславливающих ангионеврозы, неясен и имеет свою специфику в каждом конкретном случае. Преимущественно поражаются мелкие артерии дистальных отделов: пальцев, ушных раковин, носа, щёк.
Дисрегуляция тонуса приводит к избыточной дилатации или спазму сосудов. В первом случае ток крови замедляется, диаметр сосудов увеличивается, они наполняются кровью, что обуславливает местную гиперемию (покраснение), гипертермию (повышение температуры) кожных покровов. Из-за повышения проницаемости сосудистой стенки возникает отёк тканей. Во втором случае просвет сосудов и кровенаполнение уменьшаются, что сопровождается бледностью и похолоданием кожи в месте дисциркуляции. При длительном течении наблюдаются трофические изменения, происходящие в тканях вследствие нарушения микроциркуляции.
Классификация
По этиологическому признаку ангионеврозы подразделяются на холодовые, посттравматические, токсические, нейрогенные, вибрационные и т. п. В клинической практике большое значение имеет определение основного патогенетического компонента вазомоторных расстройств. В соответствии с указанным критерием ангионеврозы классифицируют на:
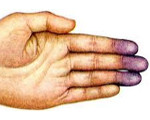
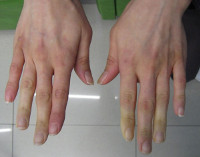
- Спастические. Преобладает чрезмерное увеличение тонуса артерий, приводящее к сужению их просвета. Наиболее распространёнными заболеваниями данной группы являются синдром Рейно, акропарестезии, болезнь Рейля, акроцианоз.
- Дилатационные. Вазомоторные нарушения заключаются преимущественно в понижении сосудистого тонуса, расширении просвета артерий. Ангионеврозы этой группы включают болезнь Митчелла, синдром Мелькерссона-Розенталя, розацеа.
- Сочетанные. Наблюдается чередование вазоспастических и дилатационных состояний. К сочетанным поражениям относится синдром мраморной кожи (ливедо).
Симптомы ангионеврозов
Клиническая картина большинства вегето-сосудистых неврозов складывается из болезненных пароксизмов вазоконстрикции и/или дилатации. Продолжительность приступа варьирует от 2-3 минут до нескольких часов. Изменения носят локальный характер, охватывают один или несколько пальцев, ушную раковину, нос, иногда – всю стопу, кисть, лицо. Каждое заболевание отличается определенными особенностями пароксизмов, течением патологического процесса. Вторичные ангионеврозы сопровождаются симптоматикой, характерной для основного заболевания.
Синдром Рейно составляет 70-80% всех пароксизмальных нарушений кровообращения конечностей. Проявляется ангиоспастическими эпизодами, провоцируемыми психоэмоциональным перенапряжением, холодом, курением. В типичном случае изменения охватывают IV и II пальцы кистей и стоп, реже — нос, наружное ухо, подбородок. Указанные части тела холодеют, приобретают белую окраску. Пациенты жалуются на онемение, а затем — на жжение, боль. В межприступный период отмечается похолодание, гипергидроз, цианотичность пальцев стоп, кистей.
Акроцианоз проявляется цианотичным оттенком кожных покровов, симметрично возникающим в дистальных отделах конечностей при их опускании, пребывании в холоде. Определяется влажность кожи, пастозность тканей. Подъём и согревание конечности приводят к восстановлению её здорового состояния.
Эритромелалгия (болезнь Митчелла) характеризуется ангиодилатационными пароксизмами с жгучим болевым синдромом, гиперемией, отёчностью. В большинстве случаев изменения возникают в большом пальце стопы, реже — в обеих стопах одновременно. Возможно поражение кистей, носа, ушей, женской груди. Эритромелалгическая атака провоцируется сдавлением (обувью, одеждой, одеялом), перегревом, свисанием конечности. Между приступами сохраняются остаточные сосудистые изменения, наблюдаются трофические нарушения.
Болезнь Мелькерссона-Розенталя отличается постоянством клинических проявлений, локализацией патологических изменений в пределах лицевой области. Сосудистая дилатация носит перманентный характер, сопровождается нарушением оттока крови. Результатом является стойкий отёк губ, синюшность, припухлость и складчатость языка. Прочие части лица (веки, щёки) поражаются намного реже. Ангионевроз сочетается с невритом лицевого нерва.
Розацеа выражается в постоянной гиперемии носа, щек, подбородка, лба. В зоне покраснения обнаруживаются сосудистые звездочки, эритематозные высыпания. Стойкое расширение сосудистой сети со временем приводит к припухлости, шероховатости, уплотнению кожи. Возможно поражение параорбитальной зоны и век.
Ливедо возникает вследствие спастико-атонического состояния капиллярной сети. Проявляется чередованием бледных и синюшных участков кожи, напоминающим мраморный рисунок. Типичная локализация ливедо — кожа голеней, бёдер. Патология характерна для молодых женщин.
Осложнения
Перманентные и пароксизмальные нарушения кровоснабжения тканей поражённой области со временем приводят к формированию трофических расстройств. Возникает сухость, повышенная ранимость кожи, ломкость ногтей. В запущенных случаях формируются длительно незаживающие рецидивирующие трофические язвы. Возможно появление стойких сенсорных расстройств: гипестезии (понижения чувствительности кожи), гиперпатии (патологического восприятия внешних раздражителей). Розацеа периорбитальной локализации осложняется поражением глаз, развитие розацеа-кератита опасно прогрессирующим снижением зрения.
Диагностика
Ангионеврозы диагностируются на основании клинических данных, осмотра невролога, сосудистого хирурга. Исследование лежащих в их основе гемодинамических нарушений осуществляется в межприступном периоде и в ходе выполнения провокационных проб. С целью выявления или исключения вторичного характера сосудистого невроза может потребоваться консультация ревматолога, токсиколога, генетика, эндокринолога, флеболога. Диагностика ангионеврозов, обусловленных профессиональной деятельностью, производится профпатологом. Основными составляющими диагностического поиска являются:
- Опрос и осмотр. В ходе опроса выясняют частоту, продолжительность, характер пароксизмов, провоцирующие факторы, наличие вредных привычек, неблагоприятных условий труда.
- Лабораторные исследования. Диагностическую значимость имеет определение уровня катехоламинов крови, ревматоидного фактора. По показаниям выполняется исследование концентрации гормонов щитовидной железы (тироксина, трийодтиронина), кортизола.
- Оценка гемодинамики. Позволяет оценить состояние крупных и средних сосудов, исключить их органическую патологию. Применяется дуплексное сканирование, УЗДГ сосудов конечностей, ангиография. Отсутствие патологических изменений подтверждает диагноз ангионевроза.
- Исследование микроциркуляции. Выявляет характерные изменения (спазм, дилатацию) микроциркуляторного русла. Производится методами капилляроскопии, лазерной допплерографии, реовазографии, термографии. На начальных этапах заболевания в межпароксизмальном периоде патологические изменения могут отсутствовать.
- Провокационные пробы. Обычно используются холодовая и тепловая пробы. Исследование микроциркуляции в условиях действия провоцирующего фактора показано при отсутствии объективных изменений в периоде между приступами.
Ангионеврозы дифференцируют с полиневропатиями, рожистым воспалением, панникулитом, ангиокератомами при болезни Фабри. В случае выраженного отёка требуется исключение лимфостаза. Дифдиагностика с органическими сосудистыми заболеваниями (эндокринными ангиопатиями, облитерирующим атеросклерозом, эндартериитом, амилоидозом, васкулитом) проводится по данным гемодинамических исследований.
Лечение ангионеврозов
Поскольку патогенетические механизмы точно не определены, терапия носит преимущественно симптоматический характер. Консервативное лечение осуществляется комплексно с применением медикаментозных, физических, физиотерапевтических методов. При его малой эффективности возможны хирургические вмешательства. Основными направлениями комплексной терапии являются:
- Купирование пароксизма. При вазоконстрикции производят согревание конечностей, введение сосудорасширяющих препаратов: спазмолитиков, симпатолитиков. При вазодилатации для улучшения оттока крови конечности придают возвышенное положение, осуществляют осторожное введение сосудосуживающих средств (адреналина).
- Межпароксизмальная фармакотерапия. Для предупреждения повторных приступов при спастических формах применяют спазмолитики, ганглиоблокаторы, агонисты кальция, дезагреганты. Дилатационные ангионеврозы являются показанием к назначению сосудосуживающих фармпрепаратов, кофеина. В комплексном лечении используют витамины группы В, рутин, аскорбиновую кислоту.
- Физиотерапия. Рекомендована в период между пароксизмами. Применяется гальванизация, дарсонвализация, рефлексотерапия, грязелечение. Показано санаторно-курортное лечение с сероводородными, радоновыми водами.
- Удаление симпатических ганглиев. При недостаточной эффективности консервативных методик проводится грудная или поясничная симпатэктомия. Операция позволяет уменьшить число и выраженность вазомоторных приступов.
При незначительной выраженности клинических проявлений акроцианоза, ливедо терапия не требуется. В случае розацеа эффективно лазерное лечение, криотерапия, фотокоагуляция дилатированных сосудов. При болезни Мелькерссона-Розенталя дополнительно назначают глюкокортикостероиды, по показаниям выполняют хирургическую декомпрессию лицевого нерва.
Прогноз и профилактика
Ангионеврозы не представляют опасности для жизни пациента, но имеют длительное хроническое течение. Лечение облегчает состояние больных, позволяет сохранять трудоспособность, улучшает качество жизни. Прогноз вторичных сосудистых неврозов зависит от успешности терапии базового заболевания. Акроцианоз во многих случаях самостоятельно разрешается при достижении половой зрелости. Первичные превентивные меры сводятся к исключению травм, интоксикаций, неблагоприятных физических факторов, профессиональных вредностей, поддержанию нормального гормонального фона. Вторичная профилактика включает изменение условий работы, отказ от курения, избегание вынужденного положения конечности, переохлаждения, перегревания, стрессовых ситуаций.
Читайте также:


