Рассеянный склероз 3 тесла
Диагностика рассеянного склероза как медицинская проблема
Одной из самых актуальных проблем современной неврологии является проблема диагностики и дифференциальной диагностики демиелинизирующих заболеваний нервной системы и, прежде всего, рассеянного склероза.
В эпоху доказательной медицины клинический диагноз должен быть верифицирован, то есть наличие заболевания должно быть лабораторно и инструментально подтверждено.
МРТ и рассеянный склероз
Различные методы диагностики обладают разным уровнем доказательности при различных заболеваниях. Речь идёт прежде всего о методах с широкими возможностями, к которым относится и МРТ. Достоверен ли метод МРТ при диагностике рассеянного склероза? При демиелинизирующей патологии достоверность метода достигает 80% и более. Повышение достоверности возможно за счёт использования различных режимов томографии, повторных (динамических) исследований, повышения мощности технических устройств.
Чем мощнее – тем лучше? О мощности томографов различного типа читайте здесь
Однако ещё более важным аспектом МРТ-диагностики рассеянного склероза следует признать необходимость унифицикации подхода к оценке выявляемых в центральной нервной системе изменений. Такой подход становится возможным при соблюдении критериев диагностики того или иного заболевания в случаях, когда они разработаны.
Для диагностики рассеянного
склероза на современном этапе
существуют критерии МакДональда
Для диагностики рассеянного склероза на современном этапе существуют критерии МакДональда (2005) – параметры, позволяющие максимально надёжно трактовать полученное МР-изображение головного мозга. Они учитывают общее количество очагов (9) и их распределение по территории – юкстакортикально (не менее 1), паравентрикулярно (не менее 3) и инфратенториально (не менее 1). Ещё одним параметром, указывающим на рассеянный склероз, выступает наличие очагов, накапливающих гадолиниевый контраст.
МР-симптомы рассеянного склероза
Накопление контраста (особенно в виде незамкнутого кольца по контуру очага) существенно повышает вероятность констатации рассеянного склероза даже при небольшом общем количестве очагов (менее 9).
Зачем пациенту при подозрении на рассеянный склероз проходить МРТ шейного и грудного отделов позвоночника?
Тем не менее, в 2010 критерии МакДональда были пересмотрены, изменения в них коснулись общего количества очагов (оно уменьшилось, что едва ли можно считать положительным моментом) и их расположения (добавился критерий наличия очагов в спинном мозге). Последний момент, безусловно, повышает надёжность диагностики рассеянного склероза (при соблюдении остальных критериев), однако предполагает дополнительное выполнение исследования на уровне шейного и грудного отделов спинного мозга, троекратно увеличивая тем самым нагрузку на врача и аппаратуру, а также, безусловно, существенно повышая финансовые затраты пациентов (даже при бесконтрастном исследовании).
Введение критериев МакДональда пересмотра 2010 года вызвало дискуссии как среди неврологов, так и среди специалистов в области лучевой диагностики. До настоящего времени нет единой точки зрения на предпочтительность более ранних или более поздних критериев, и многие специалисты настроены благосклонно именно к критериям 2005 года. В то же время критерии 2010 года являются официальными.
Даже прибор мощностью в 1 Тесла при соблюдении
критериев диагностики является высокоинформативным
и, чаще всего, достаточным для МР-диагностики
рассеянного склероза
«по сравнению с предыдущим исследованием
должны быть подкреплены цифрами
О динамике рассеянного склероза
К сожалению, выполнение указанного алгоритма диагностики и внесение критериальных таблиц в заключение выполняются крайне редко. А ведь ясно, что эра доказательной медицины в XXI веке требует максимально повышать эффективность диагностики и использовать единые подходы к этому процессу - как для клиницистов, так и для специалистов инструментально-лабораторной диагностики, верифицирующих диагноз.
При наличии широких возможностей, предоставляемых современной наукой и техникой, важно соблюдать стандартизированный подход к диагностике рассеянного склероза. Помнить об актуальности выявления рассеянного склероза, о влиянии данной патологии на жизнь пациента, об ответственности врача на любом этапе постановки диагноза.
Наиболее информативным дополнительным методом диагностики рассеянного склероза является магнитно-резонансная томография (МРТ) головного и спинного мозга, позволяющий прижизненно визуализировать в высокой детализацией анатомические структуры нервной системы и объективно качественно/количественно проанализировать выявленные патологические изменения. Минимальный объём исследования должен содержать режимы Т2/PD, Т1 до и после введения контрастного средства, FLAIR, которые обычно дополняют режимом DWI для исключения ишемических нарушений [Sicotte N.L., 2011].
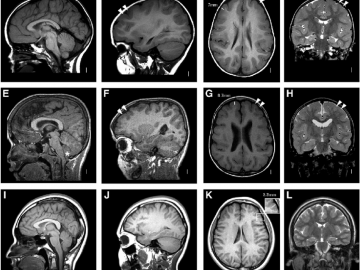
МРТ при условии адекватного выполнения на аппарате с достаточной (1,5–3 Тесла) напряженностью магнитного поля является очень чувствительным методов в выявлении церебральных и спинальных очагов в белом веществе при рассеянном склерозе, которые гиперинтенсивны на T2 и FLAIR, их характерная морфология, паттерн распределения или вовлечение определенных структур позволяют поддержать диагноз рассеянный склероз (см табл. и рисунок). В то же время важно помнить об их неспецифичности и возможности развития очень похожих изменений при многих других заболеваниях. Из практически особенно важных аспектов следует обратить внимание на то, что едва ли не наиболее частая причина дифференциальной диагностики рассеянного склероза по МРТ изменениям — гипоксически-ишемическая болезнь мелких сосудов, особенно у лиц среднего и пожилого возраста, среди которых весьма распространена.
Инфратенториальные: четвертый желудочек, мозжечковые ножки, продолговатый мозг, интраксиальный сегмент тройничного нерва, пиальная и вентрикулярная поверхность моста.
Исходя из этого важно помнить, что из супратенториальных очагов для рассеянного склероза типичны юкстакортикальные очаги (с вовлечением U-волокон), очаги в мозолистом теле и проводящих путях, прилегающих к области тригонума (коллатерального треугольника) и височным рогам боковых желудочков, а из инфратенториальных очагов — на дне четвертого желудочка, мозжечковых ножках, продолговатом мозге, интрааксиальном сегменте тройничного нерва и на пиальной и вентрикулярной поверхности моста (то есть на периферии). Не менее важно обнаружение очагов в спинном мозге, которые для гипоксически-ишемических васкулопатий не характерны, а при рассеянном склерозе часто обнаруживаются в шейном отделе и мозговом конусе.
При первично прогрессирующем рассеянном склерозе время от времени выявляют диффузное несильное усиление сигнала от спинного мозга в режимах PD/T2 на протяжении более 3 сегментов. МРТ-признаки, не типичные для рассеянного склероза, суммированы в табл. 2. [Aliaga E.A., Barkhof F., 2014].
А | Б |
В | Г |
Д | Е |
Рисунок. Типичные для рассеянного склероза изменений на МРТ: одновременное присутствие контрастируемых и неконтрастируемых очагов (А и Б); юкстакортикальные очаги (В); перивентрикулярные очаги (Г), инфратенториальные очаги (Д), очаги в спинном мозге (Е). Собственные наблюдения Хайбуллина Т.И, Гранатова Е.В., Бабичевой Н.Н., Аверьяновой Л.А.
Энциклопедия по рассеянному склерозу нуждается в вашей посильной поддержке. Помогая данному проекту, вы вносите свой вклад в борьбу с рассеянным склерозом!
Общая информация
Магнитно-резонансная томография (МРТ) – неинвазивный метод исследования головного, спинного мозга или других участков тела. В настоящее время это самый чувствительный метод визуализации, наиболее подходящий для диагностики рассеянного склероза и контроля течения болезни. МРТ помогает много узнать о причинах, лежащих в основе патологии заболевания.
В отличие от компьютерной томографии (КТ) или обычного рентгена, в МРТ-исследовании не используется излучение. Вместо него — магнитные поля и радиоволны, которые измеряют относительное содержание воды в тканях — как нормальных, так и повреждённых — в организме.
МРТ работает следующим образом:
- Очень сильное магнитное поле заставляет небольшой процент протонов водорода в молекулах воды выстраиваться в направлении магнитного поля. Процент этих протонов сам по себе мал, но этого оказывается достаточно, чтобы дать сильный сигнал, позволяющий начать работу с изображением.
- После того, как протоны водорода выстроились, радиоволны и некоторые дополнительные, но более слабые магнитные поля выбивают их из линии.
- Когда прекращается воздействие радиоволн, протоны снова выстраиваются в линию. Как только это происходит, резонансные сигналы протонов регистрируются техникой.
Существует несколько видов МРТ-сканирования, чаще всего используются Т1-и Т2-взвешенные сканирования – различие между ними заключается в длительности воздействия радиоволн. Компьютерные программы преобразуют полученные во время сканирования данные в изображение ткани тела в каком-либо сечении.
Показывает ли мрт рассеянный склероз 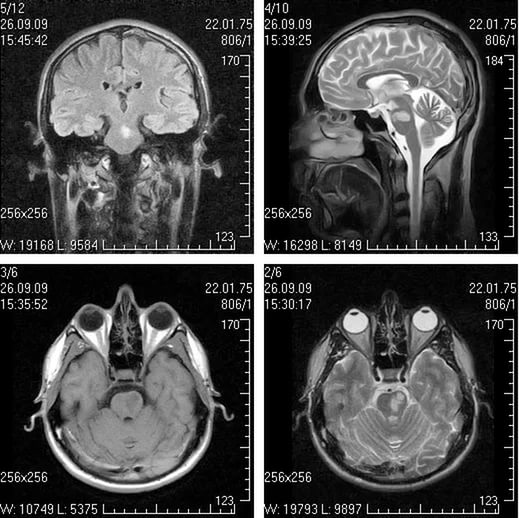
Поскольку слой миелина, защищающего волокна нервных клеток, является жировым, он отталкивает воду. В тех местах, где этот слой повреждён из-за рассеянного склероза, разрушаются жировые клетки. Из-за их исчезновения ткань содержит больше воды, чем должна. Она отображается на скане МРТ или в виде яркого белого пятна, или затемненной области в зависимости от используемого типа сканирования.
- Количество поражений, зарегистрированное во время проведения первого МРТ головного мозга (или спинного) может помочь врачу оценить риск повторной демиелинизации у пациента. Как следствие, понять развитие рассеянного склероза до такой степени, что его можно будет диагностировать клинически в будущем. Некоторые из методов лечения рассеянного склероза могут задержать начало повторной демиелинизации у людей, уже однажды её переживших.
- МРТ также позволяет обнаружить повторное возникновение явления демиелинизации в организме даже при отсутствии дополнительных симптомов – и тем самым помочь подтвердить диагноз как можно раньше.
После того, как поставлен диагноз, не нужно никаких дополнительных МРТ исследований в диагностических целях. Однако последующие сканирования имеют важное значение для отслеживания хода заболевания и принятия решений, касающихся лечения. Например, невролог может определить скорость развития заболевания по данным МРТ, а также узнать о клинических симптомах и наличии рецидивов заболевания у человека. Это поможет выяснить, насколько эффективно текущее лечение или нет ли необходимости его корректировать.
Специалисты в области здравоохранения расходятся во мнениях по поводу того, как часто следует делать МРТ в целях выявления рассеянного склероза. Большинство из них рекомендует проводить исследование ежегодно.
Если есть такая возможность, все исследования лучше проводить с помощью одного и того же аппарата — это поможет рентгенологу и лечащему врачу сравнивать полученные результаты.
Т1-взвешенное сканирование головного мозга, усиленное с помощью гадолиния (вводится внутривенно для повышения чувствительности сканирования) позволяет получить сведения о заболевании путем выделения воспалённых областей. Так как молекулы гадолиния достаточно велики, они, как правило, не могут пройти гематоэнцефалический барьер (клеточный слой вокруг кровеносных сосудов в головном и спинном мозге, который предотвращает попадание веществ из кровотока в центральную нервную систему). Тем не менее, при наличии воспаления, гематоэнцефалический барьер нарушается и гадолиний может попасть внутрь и выделить воспаленные участки.
- Эти области воспаления проявляются в качестве активных поражений, а это означает, что они являются новыми или увеличиваются в размерах.
- T1-взвешенные изображения также показывают темные области, которые, как полагают, являются индикатором мест повреждения нерва.
T2-взвешенные изображения предоставляют информацию о тяжести заболевания и о имеющихся повреждениях тканей (имеется в виду общая площадь поражения, т.е. старые, и новые повреждения).
Технология FLAIR (режим инверсии-восстановления с редукцией сигнала от свободной жидкости) подходит для более точного исследования поражений головного мозга, связанных с рассеянным склерозом.
МРТ спинного мозга помогает выявить патологии в мозге, а также диагностировать рассеянный склероз. С помощью картины мрт можно понять, что повреждение произошло в разных частях центральной нервной системы (распространение очагов в пространстве) в разные моменты времени (распространение во времени).
Хотя есть и другие типы сканирования, которые применяются в целях диагностики, выше описаны те из них, что наиболее часто используются в клинической практике.

Контрастный агент, содержащий гадолиний, часто вводят в вену перед проведением процедуры МРТ. Гадолиний используется для выявления областей активного воспаления, которые могут быть связаны с рассеянным склерозом. Существует несколько видов агентов на основе гадолиния. При исследовании органов людей с рассеянным склерозом или вероятностью его наличия агенты используются часто. Это помогает точнее определить активное воспаление в головном мозге.
В сентябре 2015 года Агентство Министерства Здравоохранения и социальных служб США сообщило, что небольшое количество контрастного вещества может сохраняться в мозге у некоторых людей, получивших несколько доз. Необходимы дополнительные исследования, которые позволят установить, не склонны ли одни контрастные вещества к образованию остаточных явлений более, чем другие. И хотя в настоящее время нет никаких данных о том, что остатки вещества могут каким-либо образом навредить, Агенство заявило о своем намерении изучить этот вопрос для предотвращения возможных рисков.

Национальное общество больных рассеянным склерозом созвало рабочую группу. Она состоит из исследователей, специалистов по лечению рассеянного склероза, радиологов, людей с данным заболеванием и других заинтересованных сторон. Целью работы является рассмотреть вопросы, касающиеся безопасности контрастных веществ. Основная задача – дать страдающим заболеванием и поставщикам медицинских услуг более полную информацию и руководство к действию. Этим же вопросом озаботились не только в Агентстве, но в других организациях, например, Консорциум центров лечения рассеянного склероза.
Агентство Министерства здравоохранения и социальных служб США рекомендует поставщикам медицинских услуг и пациентам воздержаться от использования гадолиния для обычных МРТ. Воздержаться в случаях, когда в применении контрастного вещества нет необходимости. Средства по-прежнему необходимы для диагностики и чтобы прояснить такие ситуации, как, например, возникновение аномальной активности болезни или быстрое ухудшение.
Что я должен сделать, если врач дал направление на МРТ?
Ответ: Спросите у своего врача, осведомлён ли он о предписании Агентства, касающемся гадолиния, и действительно ли гадолиний необходим в исследовании, которое вам назначено.
Что произойдёт, если я сделаю несколько МРТ с применением контрастного вещества?
Ответ: На данный момент нет никакой информации о возможном риске для здоровья. Рабочая группа исследователей занимается этим вопросом и пытается выяснить причины сохранения остатков гадолиния и понять, могут ли они причинить вред здоровью.
Сила магнита, используемого в аппарате МРТ, имеет важное значение для качества изображений. Сила магнитного поля измеряется в Теслах (Т).
- У большинства обычных аппаратов МРТ этот показатель составляет 1.5 T или 2.0 Т.
- У аппаратов МРТ открытого типа сила магнитного поля меньше 1,5 Т, из-за чего получаемые изображения не лучшим образом подходят для диагностирования рассеянного склероза, но эти аппараты могут пригодиться тем, кто плохо переносит исследование в устройствах закрытого типа.
- Аппараты МРТ, используемые для научно-исследовательских целей, имеют гораздо более высокий показатель Т.
Магнитно-резонансная томография головного и спинного мозга занимает лидирующую позиции в процедуре определения и дифференциации рассеянного склероза в медицинских учреждениях СПб и Ленинградской области. Рассеянный склероз (РС) - это хроническое, на данный момент полностью не поддающееся лечению, поступательно развивающееся заболевание центральной нервной системы, Проявляется оно разнообразным образом, в частности, дефектами зрения, патологией двигательной, чувствительной и координаторной сферы и нарушением функции органов малого таза. Эта патология атрибутируется к категории демиелинизирующих заболеваний, и ее диагностикой и лечением занимается врач невролог.
Если сомневаетесь, запишитесь на бесплатную консультацию
или проконсультируйтесь по телефону
Исследования в области РС начали проводиться с 1830 года. К сожалению, это заболевание настолько быстро прогрессирует, что за последнее столетие количество больных рассеянным склерозом значительно увеличилось. В 1985 году на 100 тысяч жителей Санкт-Петербурга приходилось 39,6 человек больных, а уже в 2000 году стало 50,6 больных на 100 тысяч населения СПб. Исторически эта болезнь носит название рассеянный склероз, потому что еще в конце 19 века при патоморфологическом исследовании врачи видели на нервных окончаниях изменения, которые характерны для больных с простыми атеросклеротическими изменениями. Назвали этот недуг рассеянным, потому что атеросклеротические бляшки разбросаны по всему головному и спинному мозгу. Но нужно понимать, что с медицинской точки зрения эта болезнь не имеет ничего общего с атеросклерозом. Механизм его развития связан с действиями иммунной системы на нервные волокна.
Миелин - это белок, который окутывает нервные стволы и способствуют проведению нервных импульсов. При его поражении нарушается проведение нервных импульсов по нервным стволам. Иммунная система человека устроена таким образом, что, когда в организм проникает какой-то патогенный фактор, в организме вырабатываются защитные антитела, которые должны связать этот патогенный фактор и, обезвредив его, вывести из организма. У человека на введение антигена вырабатывается антитело, и образуется комплекс антиген-антитело. Сам по себе этот комплекс, в общем-то, безвреден. Но при рассеянном склерозе вирус, вызывающий его, имеет сильное внешнее сродство к белку миелина. Поэтому, когда иммунная система вырабатывает защитные антитела, чтобы связать вирус, получается так, что эти антитела становятся агрессивными к собственному миелину. Комплекс антиген-антитело осаждается на каком-то определенном участке миелина, вызывая в этом месте сосудистые воспалительные процессы.
Диагностика рассеянного склероза

Воспаление сосудов возникает не сразу. Если активность вируса в настоящий момент невелика, и количество антител не в колоссальном количестве выброшено сразу в кровь, то процесс развития рассеянного склероза на этой стадии может приостановиться. Иногда даже развивается ре-миелинизация, то есть восстановление миелина в этой части. В этот момент клинические симптомы рассеянного склероза исчезают. Человек опять чувствует себя здоровым. Такая фазовость болезни и быстро проходящая симптоматика - одна из характерных особенностей рассеянного склероза.
Время латентного периода от начала заболевания до уже бурной клинической картины иногда составляет от 5 до 10 лет. В это время человек уже болен, но организм еще сам как-то умудряется справляться с этим демиелинизирующим состоянием. Поэтому в латентной форме диагностика рассеянного периода по симптомам не возможна. Признаки рассеянного склероза будут видны только на МРТ головного мозга с контрастным усилением. А раннее выявление данного недуга крайне важно в его успешной терапии замедления и продления качества жизни. Если человек не получает специфического лечения на ранних этапах, демиелинизация набирает скорость, количество антител увеличивается, поражения миелина становятся более глубокие, и в этих участках уже образуются склеротические бляшки.
Какую МРТ сделать при подозрении на рассеянный склероз
Признаки рассеянного склероза выявляют во время проведения МРТ головного мозга. Делать такое обследование нужно на высокопольном томографическом аппарате мощностью индукции не менее 1,5 Тесла, чтобы шаг сканирования был не более 2 мм. Тогда диагносты не пропустят даже самых мелких очагов возникновения РС. В идеале МРТ головного мозга при подозрении на рассеянных склероз проводят с контрастированием. Инъекция красящего препарата максимально увеличивает контрастность тканей, а по характеру накопления и отдаче контраста врачи могут судить о том, являются ли очаги поражения рассеянным склерозом или другой формой демиелинизирующих заболеваний.
Рассеянный склероз на МРТ без контраста будет виден только своими крупными очагами на поздней стадии, когда есть уже клинические проявления. Также при нативном протоколе сканирования его можно спутать с другими патологическими состояниями. На МРТ снимках очаги, указывающие на демиелинизацию, могут иметь совершенно разный генезис. Например, это может быть:
- нейроинфекции
- отравление токсическими веществами
- резидуальный фон, например, перенесенные вирусные инфекции матери во время беременности.
Причин для картины демиелинизации, схожей с рассеянным склерозом, много, и особенно в латентной форме, его легче всего распознать и дифференцировать на МРТ с контрастированием.
Предлагаем Вам запись на услугу экспертное заключение по снимкам МРТ
Мы подберем Вам клинику, где опытные врачи проведут расшифровку МРТ онлайн по имеющимся у Вас снимкам и предоставят свое экспертное заключение по вероятности и точности первичного диагноза. Закажите услугу МРТ второе мнение онлайн, и МРТ снимки оценят ведущие специалисты в Санкт-Петербурге, Москве и зарубежом!
Как часто нужно делать МРТ при рассеянном склерозе
В МРТ диагностике рассеянного склероза специалистам очень критично оценить динамику процесса. Соответственно, одного МРТ исследования головного мозга недостаточно. Поэтому неврологи часто дают направление не серию обследований. Делается первое контрольное исследование, а затем повторное МРТ исследование через 3-6 месяцев. Серия томографий может доходить до 4-5 процедур в течение 1,5-2 лет. Здесь для точности интерпретации важно проводить диагностику на одном и том же аппарате, чтобы технические особенности поля томографа не повлияли на качество оценки снимков. По серии МРТ головного мозга медики будут искать признаки диссеминация во времени и в количестве очагов РС.
МРТ спинного мозга при рассеянном склерозе
Дебютирует рассеянный склероз в подавляющем большинстве случаев в тканях головного мозга, но со временем, прогрессируя, его очаги проникают и в спинномозговые структуры. Поэтому при подозрении на этот недуг невропатологи назначают не только МРТ головного мозга, но и МРТ спинного мозга. Магнитно-резонансное исследование спинного мозга при рассеянном склерозе проводят по протоколу с контрастным усилением. Обычно очаги демиелинизации в зоне спинного мозга очень мелкие, и врачам нужно контрастное усиление, чтобы их визуализировать.
Видно ли на МРТ рассеянный склероз
Квалифицированный невролог Вам честно скажет, что для выставления диагноза рассеянный склероз одного МРТ исследования головного мозга все-таки недостаточно, но без него не обойтись. Рассеянный склероз - это грозная аномалия, и диагносты медицинских центров стремятся понаблюдать за больным, прежде чем поставить такой диагноз. Для точной диагностики РС необходимо наличие в комплексе:
- специфических жалоб
- специфического анамнеза
- клинической картины
- изменений в неврологическом статусе
- наличие изменения по МРТ головного мозга
- данные анализа крови - олигоклональный IgG в ликворе и сыворотке крови.
Только комплекс данных признаков позволяет говорить с достаточно высокой долей вероятности о наличии диагноза рассеянного склероза.
МРТ картина рассеянного склероза
Признаки рассеянного склероза на МРТ головного мозга манифестируют себя следующим образом:
- появлением новых очагов и увеличением старых;
- во время обострения проведение МРТ головы с контрастом будет приводить к тому, что очаги демиелинизации будут накапливать контраст причудливым кольцевым способом.
Как выглядит рассеянный склероз на МРТ фото?
| МРТ здорового головного мозга | признаки РС на МРТ головного мозга |
 |
Рассеянный склероз симптомы
Рассеянный склероз поражает мозговые структуры головы и позвоночника. Поэтому у пациента могут развиваться самые разные симптомы:
- дефекты чувствительности, например, утрата тактильности, покалывания, жжение
- появление мышечного дефанса, вялость в тонусе, слабость в руке и в ноге
- сбои в зрительной функции
- нарушение мочеиспускания.
ВНИМАНИЕ! При обострении рассеянного склероза симптомы появляются и держутся более суток, а потом резко исчезают. Это важный признак, который является основанием для обращения к неврологу .
Симптоматика рассеянного склероза у каждого пациента имеет уникальную комбинацию, продиктованную локацией участков поражения. Кроме того, проявлений РС может подолгу не быть, или они могут появляться спонтанно и спорадически в самое разное время. Эти же симптомы также могут быть вызваны и другими заболеваниями, поэтому не стоит сразу списывать каждое изменение своего состояния с этм недугом. Чтобы четко диагностировать рассеянный склероз, нужно сделать МРТ головного мозга с контрастом и с его результатами записаться на прим к неврологу.
Причины возникновения рассеянного склероза
До сих пор в медицине нет единого мнения о причинах возникновения рассеянного склероза. Была установлена практически не вызывающая сомнения роль вируса герпеса в развитии данного демиелизирующего заболевания. Герпес - очень большая группа так называемых замедленных вирусов. Еще в юном возрасте, когда дети болеют детскими инфекциями, такими, как корь, паротит, краснуха, происходит снижение иммунного барьера. Именно в это время ребенок подвержен проникновению вируса-герпеса в организм. Долгие годы он сидит инкогнито в нашем теле, и только когда человек достигает уже взрослого возраста, возникает вторичный иммунодефицит, вирус может реактивироваться и вызывать развитие клиники рассеянного склероза.
Вторая причина, которая обусловливает развитие рассеянного склероза, это генетическая предрасположенность миелина к разрушению. По непонятным пока причинам у некоторых людей действительно есть склонность к более быстрому разрушению миелина в теле, чем обычно. Считается, что рассеянный склероз не является наследственной патологией, но бывают ситуации, когда несколько членов семьи страдают таким демиелизирующем расстройством.
Третья причина - это географический фактор. Было отмечено, что наибольшее число случаев рассеянного склероза регистрируется в странах с холодным и влажным климатом, поэтому жители Санкт-Петербурга находятся в зоне риска этой патологии по климатическому показателю.
Если сомневаетесь, запишитесь на бесплатную консультацию
или проконсультируйтесь по телефону
Какое обследование нужно пройти при рассеянном склерозе?
Постановка диагноза рассеянный склероз занимает время - обычно это 2 года. Триада обследований, которые нужно для финальной диагностики РС, включает в себя:
- серия МРТ головного мозга с контрастом и МРТ спинного мозга с контрастом. Обычно их делают с периодичностью 3-6 месяцев для оценки динамики возникновения очагов и бляшек.
- данные лабораторного анализа - олигоклональный IgG в ликворе и сыворотке крови
- консультация у невролога.
Только по МРТ диагнозу рассеянный склероз не ставится. Томограммы могут показать проявления мозговой диемилизации, и по характеру очагов и их локализации рентгенологи могут только предположить присутствие РС у пациента. Окончательную диагностику проводит врач невролог на базе истории болезни, жалоб от пациента, результатов лабораторных тестов и данных магнитно-резонансной томографии.
Ваш невролог может рекомендовать сделать МРТ головного мозга и МРТ спинного мозга с контрастным усилением. Если стоит вопрос дифференциации рассеянного склероза от оптикомиелита (болезнь Девика), потребуется сделать МРТ глазных орбит.

Первичный толчок в развитии этого демиелизирующей патологии играет вирус герпеса, полученный в детстве в результате таких инфекционных заболеваний, как корь и краснуха. Когда происходит во взрослом возрасте снижение иммунного барьера, вирус реактивируется.
Актуальность проблемы лечения рассеянного склероза вызвана тем, что этот недуг ведет к инвалидизации больных. Основная задача неврологов при лечении РС - сделать так, чтобы обострения наступали как можно реже, чтобы были более длительные ремиссии и, соответственно, позднее наступала инвалидизации.
Терапия рассеянного склероза в первую очередь определяется стадией, на которой в настоящий момент больной находится. Есть две стадии РС - фаза обострения и период ремиссии. Когда идет стадия обострения, есть ухудшение состояния пациента, практически все препараты, которые применяются на стадии ремиссии, больному противопоказаны. Когда вирус проник в организм, он это сделал на фоне иммуносупрессии. В организме начинается борьба между иммунной системой и вирусам, и развивается иммуноагрессия. Поэтому введение любых иммуномодуляторов может только ухудшить состояние больного. Лечение больных с рассеянными склерозом в период обострения проводится в стационаре. Каждому пациенту подбирается индивидуальная схема терапии.
В стадии ремиссии обычно назначают препараты, поддерживающие его иммунологический статус. Когда обострение РС снято, врачи должны начать меры по поддерживанию иммунитета, чтобы вирус опять не имел возможности ре-активироваться. Поэтому больные рассеянным склерозом постоянно на любой стадии вынуждены принимать те или иные препараты, и их жизнь становится медикозависимой. При правильном приеме препаратов ремиссию врачи могут продлить на 1-2 года.

- Завалишин, И.А. Рассеянный склероз. Избранные вопросы теории и практики / И.А. Завалишин. — М., 2000.
- Панов А.Г. Диагностика рассеянного склероза и энцефаломиелита/ А.Г.Панов, А.П. Зинченко. Л.:Медицина, 1970.
- Гусев Е.И., Демина Т А., Бойко А Н. Рассеянный склероз. М., Нефть и газ. 1997.
- Barkhof F. Роль магнитно-резонансной томографии в диагностике рассеянного склероза // в кн.: "Рассеянный склероз: клиническиеаспекты и спорные вопросы" под ред А. Дж. Томпсона, К. Полмана, Р.Холфельда. Санкт-Петербург, Политехника, 2001.
- Тотолян Н А. Рассеянный склероз: диагностика и лечение с позиции доказательной медицины. // Мир медицины. 2000. - № 5-6.
- Завалишин И.А. Рассеянный склероз: итоги и перспективы изучения. // Ж. неврол. и психиатр. 1982. - № 2.
- Хондкариан О.А. Рассеянный склероз/ О.А.Хондкариан, И.А.Завалишин, О.М.Невская-М.: Медицина, 1987.
- Miller D.H. Magnetic resonance imaging in monitoring the treatment of multiple sclerosis: concerted action guidelines / D.H.Miller, F.Barkhof, I.Berry et al. // J.Neurol.Neurosurg.Psychiatry.- 1991.- Vol.54, N8.
Последние статьи об МРТ и КТ

В клиниках Санкт-Петербурга томографию мозга проводят по двум основным протоколам - МРТ головного мозга без контраста (она же нативная магнитно-резонансная томография) и МРТ головного мозга с контрастным усилением. В 70% случаев бесконтрастного обследования достаточно для того, чтобы провести диагностику.
МРТ головного мозга при эпилепсии - это специальная программа сканирования, которая позволяет диагностировать причины этого пароксизмального состояния. Врачи определяют эпилепсию (альтернативное название - пароксизмальное эпилептическое расстройство) как хроническое заболевание головного мозга,
Сделать МРТ головного мозга в медицинских клиниках Санкт-Петербурга можно на магнитно-резонансных томографах мощностью от 0,2 до 3 Тесла открытой, полуоткрытой и закрытой конфигурации. Модель томографа влияет на то, как проходит томография головы с точки зрения скорости обследования; детальности МРТ снимка; необходимости помещения пациента в закрытое пространство.
Читайте также:


