Рассеянный склероз австралийские ученые
Рассеянный склероз – аутоиммунное заболевание, при котором иммунная система человека по неизвестным причинам начинает атаковать миелин. Так называется вещество, образующее защитную оболочку нервных волокон. В зависимости от того, где возник очаг поражения, будут отличаться симптомы.
В России, по последним данным Минздрава на 2017 год, было зарегистрировано 80,5 тысячи больных рассеянным склерозом, или 54,8 случая заболеваний на 100 тысяч населения. Каждый год этот список пополняется на несколько тысяч человек. Так, в 2016 году пациентов с таким диагнозом насчитывалось 77,9 тысячи, или 53,1 на 100 тысяч населения.
Одновременно специалистам становится более очевидным факт роста истинной заболеваемости рассеянным склерозом и другими аутоиммунными заболеваниями как в России, так и во всем мире. «Примерно каждый десятый житель развитых стран в настоящее время страдает тем или иным аутоиммунным заболеванием, –
Однако это лишь гипотезы, достоверной причины так и не найдено. Поэтому, кроме рекомендации вести здоровый образ жизни, врачи бессильны дать какой-либо более дельный совет, чтобы предупредить развитие болезни.

Здоровое питание и здоровый образ жизни вполне могут стать преградой для заболевания, но вряд ли защитят от него полностью
По словам Волкова, действительно есть выводы, что рассеянный склероз практически не встречается у североамериканских индейцев, коренных жителей Африки, австралийских аборигенов, низкая частота заболеваний в Китае, Индии и Японии. В России это коренные народности Сибири и Дальнего Востока. По данным Минздрава, наиболее низкий коэффициент заболеваний – в Дальневосточном федеральном округе (25,8 на 100 тысяч населения) и Северо-Кавказском (27,2 на 100 тысяч населения). Но это опять-таки может означать лишь недостаточную диагностику в этих регионах.
По его словам, в настоящее время в России зарегистрировано около двух десятков препаратов, изменяющих течение рассеянного склероза, которые врачи и пациенты сокращенно называют ПИТРС. Условно их разделяют на две группы: для лечения умеренной активности болезни и для терапии высокоактивного рассеянного склероза (препараты первой и второй линии).
Кроме того, пациентам в зависимости от симптомов часто требуется помощь других специалистов – окулистов, отоларингологов, урологов, психотерапевтов, реабилитологов. Иногда требуется физическая терапия, чтобы восстановить движения при ходьбе.
На данный момент болезнь считается неизлечимой. Существующие препараты лишь продлевают ремиссии, позволяя человеку как можно дольше избегать инвалидности. Хотя периодически в новостных лентах появляются сообщения о новом чудо-лекарстве. Так, буквально в начале марта журнал Nature Biomedical Engineering сообщил о новом способе лечения: ученые Университета штата Юта создали иммунотоксин, подавляющий развитие аутоиммунных заболеваний. Лечение сработало на мышах, но сможет ли оно помочь человеку?
По его словам, новым лекарственным средством становится только та молекула, которая прошла все фазы исследования и разработки, доказала свою эффективность и безопасность. Зачастую с момента открытия молекулы до ее выхода на рынок проходит 15 лет. В среднем только одно научное открытие из тысячи становится лекарственным средством.

80,5 тысячи больных рассеянным склерозом, или 54,8 случаев заболеваний на 100 тысяч населения было зарегистрировано в России в 2017 году
По данным аналитической компании RNC Pharma, примерно 40% денежного объема, который тратится на препараты для лечения рассеянного склероза в России, приходится на отечественных производителей. И большую часть рынка занимают так называемые дженерики (дешевые препараты–копии более дорогих лекарственных средств). В денежном выражении оригинальные препараты занимают 39% этого рынка, а в упаковках и того меньше – только 24%.
Тем не менее пациенты все же испытывают сложности с получением лекарств. По данным Всероссийского союза пациентов, примерно 35% пациентов с рассеянным склерозом жалуются на недоступность получения лечения. Президент Общероссийской общественной организации инвалидов–больных рассеянным склерозом Ян Власов оценивал дефицит бюджета программы в 2018 году в 7 млрд рублей.
Кроме того, в этом году вступил в силу новый порядок обеспечения пациентов с редкими заболеваниями лекарствами. Согласно постановлению правительства от 26 ноября 2018 года № 1416, лекарства должны быть выданы пациенту не позднее 20 рабочих дней со дня его включения в регистр пациентов. Если же он покидает свой регион менее чем на полгода, то весь запас лекарств ему выдают с собой. Если больше полугода – то на месяц, и передают данные о нем в тот регион, в который пациент уезжает.
Как заметил Волков, следует признать, что лекарственное обеспечение в России лучше, чем в странах постсоветского пространства, и даже лучше, чем в странах Восточной Европы. Однако проблемы зачастую кроются не в финансовых ресурсах, которые тратит государство, а в организационных аспектах.
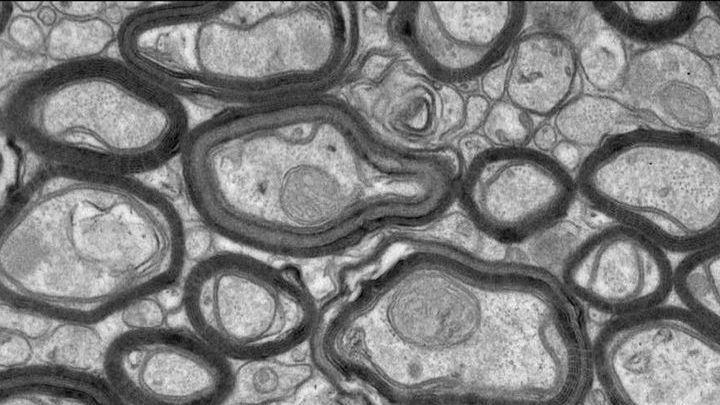
Новый синтетический пептид TDP6 помогает восстановить миелиновые оболочки, повреждённые РС.
Фото David Gonsalvez/University of Melbourne.

Новый пептид меньше и более эффективен в восстановлении миелина, чем природный фактор роста BDNF.
Фото David Gonsalvez/University of Melbourne.


Рассеянный склероз (РС) – заболевание, при котором иммунная система по ошибке атакует миелин, вещество из которой строится оболочка нервных волокон. Эта оболочка защищает нейроны в нервной системе.
Подобно короткому замыканию оголённых электрических проводов потеря миелина приводит к "короткому замыканию" нервов, что в итоге оборачивается потерей связи между мозгом и телом. В результате у человека с РС ухудшаются двигательные навыки и когнитивные способности.
Согласно статистике, более двух миллионов человек во всём мире страдают от такого недуга. Большинство случаев диагностируется в возрасте 20-40 лет, между тем специалисты отмечают, что заболевание может затронуть совсем юных и пожилых людей. Также РС в три раза чаще диагностируется у женщин, чем у мужчин (специалисты объяснили, чем это может быть вызвано).
Исследователи из Мельбурнского университета разработали синтетический пептид, помогающий миелину регенерировать. Такой пептид потенциально может замедлить прогрессирование заболевания и ухудшение состояния больных.
Если говорить о возможном лечении РС, то у исследователей есть несколько мишеней. Одно из направлений заключается в попытке остановить столь агрессивную реакцию иммунной системы на миелин. Другая цель учёных — замедлить ход заболевания. По этой причине они и ищут способ восстановить повреждённый миелин. Специалисты надеются сделать это при помощи лекарств, стволовых клеток и генной терапии.
Исследование австралийских учёных можно условно отнести ко второму лагерю.
Учёные сосредоточились на факторе роста под названием нейротрофический фактор из тканей мозга (BDNF). Дело в том, что он обладает нейрозащитными свойствами. Он также способствует образованию миелинового слоя (процесс называется миелинизацией).
В случае с миелинизацией BDNF действует через посредника (рецепторного белка на поверхности клеток, продуцирующих миелин). Рецепторный белок называется TrkB.
Как говорят учёные, специалисты могут улучшить восстановление миелина после его разрушения в головном мозге за счёт стимулирования TrkB на олигодендроцитах. Последние клетки продуцируют миелин.
Чтобы сделать это, необходимо нацелиться конкретно на TrkB. И сделать это можно за счёт имеющихся знаний о молекулярной структуре фактора BDNF. Последний взаимодействует с TrkB через специфическую последовательность аминокислот, собранные в петлеобразные структуры.
Отмечается, что ранее учёные уже пытались разработать способ лечения РС при помощи этого фактора роста, но оказалось, что с ним достаточно трудно работать. Причина в том, что BDNF — это относительно большая молекула, которая взаимодействует с несколькими рецепторами и довольно быстро разрушается в организме.

Чтобы устранить возникшие препятствия, учёные разработали синтетический пептид под названием TDP6. Он имитирует петлеобразные структуры BDNF. По сути пептид действует как уменьшенная, более управляемая версия природного фактора роста.
Во время испытаний на мышах учёные выяснили, что TDP6 лучше повышал регенерацию миелина, чем естественный BDNF. Он увеличивал количество олигодендроцитов — клеток, продуцирующих миелин.
Выяснилось к тому же, что вновь сформированные слои миелина были толще, чем миелин, восстановленный после разрушительного действия иммунной системы. В своей работе исследователи делают вывод, что TDP6 даже более эффективен в вопросе регенерации миелина, чем BDNF.
Также исследователи установили, что TDP6 не разрушается в организме грызунов даже спустя семь дней. То есть он может действовать достаточно долго.
Как отмечается в пресс-релизе исследования, стимулирование производства миелина в мозге может помочь людям с разными дегенеративными и неврологическими заболеваниями, не только с рассеянным склерозом.
Добавим, что, хотя результаты являются достаточно многообещающими, исследование находится на ранней стадии. Специалисты говорят, что в будущих работах они будут изучать, как именно синтетический пептид восстанавливает миелин. Также они намерены разработать улучшенные версии TDP6.
Результаты исследования представлены в издании Journal of Neuroscience.


Наш эксперт – главный внештатный невролог ФМБА России, руководитель ФНЦ экстрапирамидных заболеваний и психического здоровья ФГБУ ГНЦ ФМБЦ им. Бурназяна ФМБА России, доцент кафедры неврологии РМАНПО, кандидат медицинских наук Екатерина Бриль.
Иммунитет атакует
Рассеянный склероз – аутоиммунное заболевание, которое поражает оболочки нервных волокон головного и спинного мозга. По какой-то пока ещё точно не установленной причине организм больного рассеянным склерозом начинает атаковать сам себя.
На месте каждого такого повреждения возникает рубец – бляшка, которая мешает прохождению нервных импульсов. В результате больной человек сталкивается с различными неврологическими нарушениями – нога или рука может вдруг потерять чувствительность, перестать двигаться или начнёт двоиться в глазах, или появится головокружение. Какие симптомы будут у конкретного больного, зависит от того, в каком месте повреждены оболочки нервных волокон.
Болезнь северян
Конкретная причина, по которой иммунитет вдруг даёт сбой, до сих пор не установлена. Хотя существует несколько теорий. В развитии рассеянного склероза обвиняют некоторые вирусы, бактериальные инфекции, стрессы и генетическую предрасположенность к этому заболеванию. Но, поскольку определённый ген, отвечающий за возникновение рассеянного склероза, учёным выявить так и не удалось, специалисты предполагают, что в возникновении болезни могут быть повинны определённые комбинации генов.
На сегодняшний день известно лишь одно – рассеянный склероз чаще встречается у тех, кто живёт в странах с прохладным, влажным климатом. Чем дальше от экватора, тем больше распространённость болезни. Однако расовая принадлежность не так уж важна. Когда-то считалось, что рассеянный склероз практически не встречается в определённых этносах (например, среди азиатов или африканцев), но теперь болезнь выявляется практически во всех этнических группах. При этом последние исследования показали, что среди европейцев, рождённых и проживающих в Европе, риск рассеянного склероза велик, а европейцы, рождённые и проживающие, например, в Африке, болеют редко. По этой причине современные учёные связывают развитие рассеянного склероза с дефицитом витамина D.
Болезнь, как правило, начинается в молодом возрасте – от 18 до 40 лет, но может поражать и детей, и пожилых людей.

Важно!
Рассеянный склероз иногда называют болезнью талантливых людей. От этого заболевания страдал писатель Николай Островский. Есть больные рассеянным склерозом и среди нынешних знаменитостей:

Великий притворщик
Известный американский невропатолог Джон Курцке насчитал 685 симптомов рассеянного склероза. Но, увы, не нашёл ни одного признака, который мог бы указывать только на эту болезнь и не мог бы сопутствовать каким-либо другим заболеваниям. Среди наиболее типичных жалоб больных – снижение остроты зрения, мышечная слабость в руках или ногах, нарушения чувствительности, головокружение, двоение в глазах, расстройство мочеиспускания, утомляемость, эмоциональные нарушения.
Анализ крови тоже не даёт полной картины – изменения показателей, характерные для рассеянного склероза, могут встречаться и при других неврологических заболеваниях.
Поэтому, чтобы поставить диагноз, необходимо пройти МРТ головного и спинного мозга.
К сожалению, рассеянный склероз неизлечимое заболевание. Но это не значит, что больному нельзя помочь.
Для лечения обострений рассеянного склероза используются препараты из группы кортикостероидов, иногда иммуноглобулины. Такие лекарства назначают только в период обострения – принимать их постоянно нельзя из-за большого количества побочных эффектов.

Каков прогноз?
Существует несколько типов течения рассеянного склероза, поэтому болезнь может протекать по-разному. Ремитирующий тип заболевания считается самым частым. При этой разновидности болезни пациенты хоть и страдают от обострений, однако в начале болезни полностью восстанавливаются после них.
Для прогрессирующего типа характерно постоянное нарастание симптомов.
К сожалению, спустя 10–20 лет после начала заболевания даже при ремитирующем рассеянном склерозе происходит нарастание симптомов. Так, через 10 лет от начала болезни у половины пациентов возникают трудности в выполнении профессиональной деятельности, через 15 лет у 50% больных трудности в самостоятельном передвижении.
Впрочем, это не означает, что надежды нет, – в мире постоянно ведётся поиск средств против рассеянного склероза. Регистрируются новые препараты, которые способны изменять течение болезни.

Проверь себя
- Испытывали ли вы онемение либо тяжесть в какой-либо конечности, изменения функции мочевого пузыря, которые прошли до того, как вы обратились к врачу?
- Была ли у вас боль в глазах или потеря зрения, которые продолжались несколько дней или недель?
- Нарушалось ли цветовосприятие?
- Наблюдалось ли двоение в глазах, продолжающееся более суток?
- Было ли у вас головокружение или нарушение равновесия, продолжавшееся несколько дней?
Положительные ответы на эти вопросы – повод обратиться к врачу.
В Швеции молекулярные биологи, изучив образцы крови нескольких тысяч носителей рассеянного склероза, пришли к выводу, что эта нейродегенеративная болезнь связана с одной конкретной разновидностью герпеса. Ученые считают, что в организм пациентов проник один и тот же штамм этого вируса. Исследования опубликованы в научном журнале Frontiers in Immunology.
Ученые поясняют, что вирус герпеса относится к числу самых распространенных инфекций человека. Существует несколько различных видов этого вируса, которые поражают разные части тела. Так, вирус HHV1 вызывает простуду на губах, HHV2 проникает в половые органы, а вирусы HHV6 и HHV7 вызывают псевдокраснуху — непродолжительную лихорадку и сыпь. Если человек заражается этими вирусами, они остаются в его организме на всю жизнь, избавиться от них невозможно.
Достаточно долгое время герпес, в особенности HHV1, считался достаточно безобидным. Но исследования молекулярных биологов указывают на то, что его присутствие в организме способствует развитию болезни Альцгеймера, энцефалита, некоторых форм рака половых органов и других болезней.
По словам Хан, еще в начале 1980-х годов медики начали подозревать, что некоторые подтипы вируса герпеса могут быть связаны с рассеянным склерозом — аутоиммунной болезнью, при развитии которой иммунные клетки начинают атаковать миелиновую оболочку периферических нервов, которая изолирует их от окружающей среды.
Конкретный штамм
Изучая наборы антител, которые организм человека вырабатывает в ответ на появление вирусов в организме, Хан и ее коллеги связали рассеянный склероз с одной конкретной разновидностью герпеса. Как отмечают биологи, их молекулы адаптированы для борьбы с конкретными штаммами и разновидностями вируса. Это позволяет использовать их для того, чтобы получать информацию о том, с какими болезнями сталкивался организм того или иного человека в прошлом. В данном случае ученых интересовали антитела, которые соединяются с двумя важнейшими белками вируса герпеса — молекулами IE1A и IE1B. Эти молекулы делают вирус невидимым для защитных систем клетки и запускают процесс его самокопирования.
Структура этих ферментов, а также связанных с ними антител сильно различается даже для близкородственных штаммов вируса. Это позволяет использовать их для того, чтобы идентифицировать те подвиды герпеса, которые сейчас присутствуют в организме пациента. Опираясь на эту идею, ученые собрали образцы крови у восьми тысяч носителей рассеянного склероза и аналогичного числа здоровых людей, извлекли из них антитела и сравнили между собой.
Выяснилось, что организм больных примерно в 1,5 раза чаще содержал в себе следы одного конкретного штамма герпеса, HHV-6A. Этот подвид вируса HHV6 не вызывает псевдокраснухи и в целом мало проявляет себя в жизни человека. Однако он может проникать внутрь нервных клеток и заражать их, что нехарактерно для многих других штаммов герпеса.
При этом наличие антител к HHV-6A в организме здоровых людей, как показали дальнейшие наблюдения, почти удваивало шансы на развитие рассеянного склероза в последующие годы их жизни. В особенности это было характерно для тех добровольцев, которые заразились герпесом в детстве или юности. Все это говорит о том, что HHV-6A напрямую связан с развитием рассеянного склероза.
Штамм HHV-6B не вызывал подобных последствий, несмотря на то, что он тоже умеет заражать нейроны человека. Это, как заключает Хан, позволит ее команде выяснить, как именно герпес провоцирует рассеянный склероз, проследив за тем, как обе разновидности вируса меняют работу нервных клеток и других компонентов нервной системы.
Еще полвека назад рассеянный склероз был довольно редким заболеванием. Сегодня это большая социальная проблема. Миллионы заболевших по всему миру зафиксированы только в конце ХХ века. Многочисленные исследования позволили лишь приблизиться к пониманию причин эпидемии.
— Сегодня мы можем довольно точно говорить о том, что зачастую спусковым механизмом болезни становятся некоторые виды вирусов, психоэмоциональный стресс и плохая экологическая обстановка,— говорит профессор Ховард Вайнер из Гарвардского университета, один из ведущих мировых экспертов в области рассеянного склероза.— В последнее время мы научились лучше разбираться в природе заболевания и, значит, стали лучше лечить эту болезнь.
При этом болезнь имеет явный географический аспект: чем дальше от экватора живут люди, тем больше у них вероятность заболеть. Так что больше всего случаев рассеянного склероза фиксируется на севере США (почти 300 тысяч заболевших), в Канаде, Европе и в России. У нас этот диагноз поставлен 150 тысячам пациентам, но врачи уверены, что значительная часть людей просто не знает о своей болезни. О том, что делают наши медики, чтобы спасти тех, кто получил страшный диагноз, "Огоньку" рассказал профессор кафедры неврологии, нейрохирургии и медицинской генетики РНИМУ им. Н.И.Пирогова Алексей Бойко, который много лет занимал должность главного невролога Минздрава РФ.

— Алексей Николаевич, насколько сегодня распространено это заболевание?
— В мире сейчас живет уже более 2 млн людей с установленным диагнозом "рассеянный склероз". В России склерозом больны не менее 150 тысяч именно молодых людей, и это становится важной медико-социальной проблемой. Больных становится больше с каждым годом, и это связано, во-первых, с лучшей диагностикой — точный диагноз ставится на самых ранних стадиях развития патологического процесса. Во-вторых, появились эффективные методы лечения, такие больные сегодня намного дольше живут, соответственно их число увеличивается.
— 150 тысяч пациентов — это много или мало по сравнению с другими странами?
— Сейчас в России мы фиксируем от 30 до 70 случаев на 100 тысяч населения, это средние уровни. При этом распространенность заболевания зависит от многих факторов, например от этнического состава региона, особенностей организации медицинской помощи, в том числе от возможности раннего выявления. Например, в некоторых регионах России пока нет МРТ-прибора с необходимой мощностью для точной диагностики и контроля над состоянием больных рассеянным склерозом, поэтому выявленных случаев там меньше.
— В каких регионах случаев заболевании больше?
— Традиционно много случаев регистрируют в северных и центральных регионах европейской части страны, но в последнее время увеличивается количество случаев в южных областях, в том числе в северокавказских республиках, а также в Восточной Сибири и на Дальнем Востоке. Вообще, в целом в мире чаще болеют европейские народы, в Азии это заболевание встречается значительно реже.
— Действительно ли болезнь за последние десятилетия помолодела? С чем это связано?
— Болеют рассеянным склерозом чаще молодые люди в возрасте от 18. Сейчас все больше случаев болезни у детей и подростков, которые в итоге болеют много-много лет. Молодых пациентов с таким диагнозом становится все больше, особенно в развитых странах, так как это одна из болезней цивилизации, связанная с изменениями в нашем иммунитете, которые происходят под гнетом техногенных воздействий на организм человека.
— Можно сказать, что заболевание провоцирует среда больших городов?
— Так однозначно ответить сложно. Предрасположенность к таким аутоиммунным заболеванием была всегда, но сейчас, под влиянием сотни факторов, эта предрасположенность реализуется намного чаще.
— Можно ли выделить какой-то слой населения, который более подвержен рассеянному склерозу? Есть какие-то работы в этом отношении?
— Знаете, в целом это люди из разных социальных групп, но среди них много внешне очень красивых и талантливых молодых людей. Еще в прошлом веке описали симптом "красивости" при рассеянном склерозе. Возможно, это как раз связано с генетической предрасположенностью. Возможно, имеется особая, тонкая организация души.
— Есть какие-то данные о генетических маркерах, связанных с развитием заболевания?
— По последним данным, предрасположенность к рассеянному склерозу формируется при наличии более 200 генетических вариантов, маркеров или аллелей, которые приходят и от матери, и от отца. А реализуется она под влиянием внешних факторов. Например, это могут быть инфекции. Есть так называемые условно-патогенные вирусы, с которыми организм человека без предрасположенности может сосуществовать длительное время, а в данном случае они провоцируют развитие заболевания. Еще в списке катализаторов болезни можно назвать недостаток витамина D, другие факторы, влияющие на взаимодействие нервной и иммунной системы. Кратко выражаясь, болезнь могут спровоцировать инфекции и психоэмоциональный стресс.
— Рассеянный склероз описан еще в прошлом веке. Что изменилось в лечении в последнее время?
— Раньше это был, откровенно говоря, приговор. Наше старшее поколение, которое жило в СССР, знает это заболевание по жизни писателя Николая Островского, написавшего ранее популярную, а сейчас незаслуженно забытую книгу "Как закалялась сталь". Он болел и умер в молодом возрасте от рассеянного склероза. Раньше это была реальная угроза скорой инвалидности в молодом возрасте. Умные, талантливые, образованные молодые люди полностью выпадали из общественной и личной жизни, становились обузой для семьи и общества. Это был кошмар для человека и любящих его родственников. Но в последние 20 лет осуществлен такой прогресс в лечении заболевания, что этот факт ВОЗ признала как одно из наивысших достижений современной медицины.
— С чем это связано?
— В арсенале врача-невролога еще в 2005 году было всего пять иммуномодулирующих препаратов для лечения рассеянного склероза, к 2010-м — девять, а сегодня уже 15. Важнейшим условием успешного лечения болезни стал индивидуальный подбор так называемых препаратов, изменяющих течение рассеянного склероза.
— Что значит индивидуальный подбор в данном случае?
— Речь идет о той самой персонализированной медицине, которая сейчас считается наиболее перспективной. Наша кафедра вместе с коллективом центра в 2013 году была награждена премией правительства и мэра Москвы за цикл известных во всем мире научно-практических исследований по персонализированному подбору терапии рассеянного склероза, включая фармакогенетические исследования, то есть подбор препаратов на основе исследований генома человека. Сейчас стоит вопрос о внедрении научных разработок в повседневную работу неврологов.
— Что собой представляют подобные препараты? Что они изменяют в организме?
— Иммуномодулирующие препараты позволяют снизить активность патологического процесса, контролировать его, сделать так, что это хроническое заболевание оказывает минимальное влияние на здоровье человека. Надо отметить, что такие препараты действуют как "лекарство-скальпель": если точно попадает в цель, то приводит к прекрасным результатам. Но надо их знать, знать все показания и противопоказания, подбирать с учетом анамнеза болезни и жизни пациентов, состояния других систем, с учетом рисков, поэтому это высокоэффективное, высокоточное и очень дорогостоящее лечение во всем мире подбирается в специализированных клиниках.
— Что врачи считают хорошим результатом, если победить болезнь нельзя?
— Хороший результат — когда на протяжении длительного времени нет ни клинических, ни томографических проявлений патологического процесса. Можно ли сказать, что это "излечение" от рассеянного склероза? Нельзя, а кто так говорит — люди, мало знающие эту проблему. Но можно и нужно сейчас разработать такой план лечения и наблюдения, чтобы контролировать все проявления патологического процесса и вовремя воздействовать на него так, что влияние на здоровье человека будет минимально. Поэтому важнейшая задача государства, руководства страны и регионов обеспечить пациентам доступность этих препаратов. Пациент с рассеянным склерозом должен получать тот препарат, который ему подобрали врачи и который ему помогает. Очень важно, чтобы врач, назначающий лечение, имел высокую квалификацию.
— Вопрос о врачах высокой квалификации особенно актуален после того, как был закрыт единственный в России специализированный центр по лечению рассеянного склероза, куда приезжали лечиться со всей страны. После этого люди вышли с протестом на улицы. Будет ли создана какая-то головная клиника?
— На этот вопрос ответа пока нет. Во всех странах подбором терапии, специализированной помощью занимаются врачи и медицинские сестры, которые имеют специальную квалификацию в этой области. Такие центры имеются во всех европейских городах, в Москве он был создан в 1998 году, а по его образцу затем более чем в 70 городах страны. Есть региональные и университетские центры. В Москве такой центр просуществовал до 2014 года. Это была настоящая университетская клиника, успешно работавшая более 15 лет. Сейчас департамент здравоохранения Москвы считает, что постановку диагноза и подбор лечения при рассеянном склерозе может осуществлять любой невролог. Это противоречит международной практике. В Москве организовано пять амбулаторных отделений для больных рассеянным склерозом, по окружному принципу, специализированного стационара уже нет. Посмотрим, как эта система будет работать в дальнейшем. Сейчас задача — сохранить и улучшить систему оказания помощи больным рассеянным склерозом, которая была в Москве до 2014 года.
— Сегодня во всем мире много говорят о проблеме гипердиагностики рассеянного склероза. Есть ли аналогичная проблема у нас? С чем она связана?
— Проблема есть и у нас, и очень важная. Так как появились эффективные методы лечения рассеянного склероза, врачи, особенно нейрорадиологи, могут чаще склоняться к диагнозу РС, чем к другому диагнозу, при котором нет таких успехов в лечении, чтобы дать надежду пациентам. К сожалению, препараты работают только в случае достоверного рассеянного склероза, то есть они высокоспецифичны, что подчеркивает необходимость точной, дифференциальной диагностики уже на ранних стадиях заболевания.
— Недавно в Москве проходил фестиваль "Ради себя. Ради свободы", посвященный борьбе с рассеянным склерозом. В чем суть подобных мероприятий и чем они могут помочь пациентам?
— Такие фестивали проводятся уже много лет во всех цивилизованных странах. Их организуют пациентские организации больных РС, чтобы обратить внимание общества на эту проблему. Это, с одной стороны, праздник, который призван показать, насколько талантливы и адаптированы могут быть люди с таким хроническим заболеванием, а с другой — он ставит вопросы перед обществом о том, чем еще можно им помочь. Всегда такие мероприятия проводятся при активном участии и поддержке врачей-неврологов. Например, недавно совместная конференция американских и европейских неврологов в Бостоне приветствовала команду парусника, составленную исключительно из молодых людей с этим диагнозом, которые пересекли Атлантический океан из Лиссабона в Бостон и приняли участие в данной научно-практической конференции. И более 7 тысяч врачей стоя приветствовали команду отважных пациентов, показавших, что эти люди готовы решать самые сложные задачи.
Справка
Что такое рассеянный склероз?
Рассеянный склероз — болезнь молодых. Обычно такой диагноз ставят в 20-40 лет. Из-за чего начинается заболевание — до сих пор загадка. В какой-то момент собственный иммунитет начинает атаковать клетки нервной ткани, разрушая их защитную оболочку. В итоге нервные импульсы не проходят и в мозгу образуются мертвые области — так называемые бляшки. Они чередуются со здоровыми участками, оказываясь рассеянными в разных местах. В зависимости от того, где они образовались — в спинном или головном мозге,— у человека появляются первые симптомы болезни — снижение зрения, чувство онемения рук или ног, нетвердость походки и так далее. Далее болезнь прогрессирует и зачастую приводит человека в инвалидное кресло.
Известный американский невропатолог Джон Куртцке в середине прошлого века насчитал 685 симптомов рассеянного склероза, и ни один из них не является эксклюзивным, характерным именно для этого заболевания. Поэтому сегодня диагноз ставят только после исследования с помощью МРТ.
Сегодня в мире рассеянным склерозом болеет уже более 2 млн человек. Задача ученых — исследовать все стороны этой болезни, прежде всего ее воздействие на когнитивные способности, которые страдают в первую очередь и приводят молодых людей к недееспособности.
Точно в цель
В лечении рассеянного склероза фармакологи за последнее десятилетие смогли добиться прогресса
Болезнь выводит из строя людей в молодом возрасте, что ложится на плечи государства дополнительным экономическим бременем. Поэтому за последние годы рынок препаратов, приостанавливающих развитие рассеянного склероза, стал одним из самых динамичных. В недавнем отчете аналитического агентства BMIResearch говорится, что к 2018 году рынок препаратов для лечения рассеянного склероза превысит 18 млрд долларов, при том что компании, создавшие оригинальные препараты, можно сосчитать по пальцам. Пока основной игрок на рынке — США, производящие 60 процентов всех препаратов. За ними следует Канада, Германия, Франция и Израиль, но в последнее время этой проблемой активно занимаются и в Азии, где раньше рассеянного склероза фактически не было, но за последние годы он вошел в перечень самых частых неврологических заболеваний среди молодежи.
Современные лекарства могут заметно тормозить развитие болезни, но у них есть целый ряд недостатков. Во-первых, они довольно токсичные и постоянно их принимать нельзя, во-вторых, они очень дороги (в России лечение обходится в 30-40 тысяч рублей в месяц), в-третьих, они не излечивают болезнь, а только приостанавливают ее течение.
— Рассеянный склероз — заболевание, причины которого до конца неизвестны, а механизмы развития связаны с нарушением регуляции многих звеньев иммунного ответа,— говорит вице-президент по международному развитию компании BIOCAD, занимающейся разработкой отечественных препаратов от болезни, Роман Иванов,— поэтому до сих пор не создано лекарственных средств, гарантированно излечивающих пациентов с рассеянным склерозом. Вместе с тем за последние годы был достигнут значительный прогресс: появились лекарственные препараты, эффективность и безопасность которых значительно выше, чем у препаратов, считающихся стандартом лечения. Большой интерес вызывает и принципиально новый механизм действия антител к белку LINGO-1, которые, как предполагается, могут стать первым лекарственным препаратом, способствующим восстановлению поврежденной миелиновой оболочки нервных волокон.
Таким образом, если препараты первого поколения останавливают разрушение оболочки нейронов, то в будущем ученые надеются научиться восстанавливать пораженные участки нервной системы. Другое направление — предотвращение заболевания. В Гарвардской школе, например, разрабатывают прививку от рассеянного склероза. Связана эта работа, как ни странно, с изучением работы кишечника. Сегодня признано, что этот орган — крупнейший в организме — является важной частью иммунной системы.
— Сегодня можно точно сказать, что победа над рассеянным склерозом не за горами,— говорит один из ведущих мировых экспертов в области рассеянного склероза Ховард Вайнер из Гарварда.— В основе лечения лежит индивидуальный подход с учетом особенностей генетики пациента. Есть надежда, что будет разработана стратегия, позволяющая стимулировать естественные иммунные резервы кишечника, что позволит защитить от рассеянного склероза. Думаю, что в целом речь идет о 5-10 годах работы.
Визитная карточка
Алексей Бойко — профессор кафедры неврологии, нейрохирургии и медицинской генетики РНИМУ им. Н.И. Пирогова, президент Конгресса Российского комитета исследователей рассеянного склероза РОКИРС (RUCTRIMS), много лет занимал должность главного невролога Минздрава РФ.
Читайте также:



