Рассеянный склероз и грыжа поясничного отдела позвоночника

Смотрите внимательно, что происходит при рассеянном склерозе с Вашей спиной Осанкой.
Вот Вам поставили диагноз — РС. Это, кстати говоря, еще ничего не значит.
Рассеянный склероз — тяжело диагностируется.
А даже если Вам уже точно,точно поставили РС.
Это конечно немного грустнее, но тоже еще не повод …….
Так вот я хочу сказать, что в том случае, когда у Вас точно, точно РС, у Вас скорей всего начнутся проблемы с походкой.
Как следствие, Вы будете вынуждены при ходьбе все время смотреть под свои ноги, что бы не споткнутся, таким образом, шейный отдел позвоночника уже будет работать как-то иначе, чем до нарушения Вашей походки.
А если Вы еще и начнете ходить с тростью или двумя тростями, то здесь возможно начнется изменение в области плечевого пояса и грудного отдела.
Я например, когда просто смотрю на себя в зеркало, то вижу, что мое правое плечо немного выше левого и как-то выпирает вперед. Без сомнения это результат ходьбы с тростью.
А так как Вам тяжело ходить и с тростью и без трости Вы будете вынуждены много сидеть и рано или поздно начинаете чувствовать проблемы в поясничном отделе позвоночника.
Справедливости ради, стоит отметить, что некоторые люди с РС через 15 лет болезни, позволяют себе утреннею пробежечку километров на 5-7. К сожалению это не моя история течения РС.
Но если Вы в РС — новичок, не стоит раньше времени складывать руки/ноги, а стоит побороться за свою природную физиологию.
Конечно, если есть возможность, хорошо бы поделать массаж. Я не буду Вам рекомендовать какого-либо конкретного мануальщика или массажиста, но если Вы уверены, что Вам не навредят и финансовое положение позволяет, то конечно массаж спины как правило показан при рассеянном склерозе.
- Как Вариант можно попробовать массажное оборудование Nuga Best эту тему я достаточно ярко осветил ЗДЕСЬ.
- Возможно, Вам будет полезна структурная интеграция. Это как раз случай, когда Вам за несколько сеансов сделают ноги одинаковой длинны, плечи одинаковой высоты, таз прямой как был у Вас когда-то. Процедура довольно болезненная, но терпимая.
Скорей всего, что через время Ваши нарушения с осанкой, опять вступят в свою силу, но на какое-то время почувствуете себя ровнее. - Плаванье?
Если можете — плывите. Я пару раз в год плаваю в речке, если получится, пойду в бассейн, но вообще бассейн — это куча проблем, прежде всего организационных.
Таким образом, я спасаюсь самыми простейшими упражнениями для спины, большую часть из которых Вы можете посмотреть на моем Видео ролике.
Надеюсь, что мне удастся сделать ряд видео роликов и разместить на своем канале You Tube
Следующий мой пост мы будем делать хлебный квас без дрожжей.
Выполняйте упражнения, плавайте, ходите.
Желаю Вам Правильной осанки, не смотря на Ваш Рассеянный Склероз.
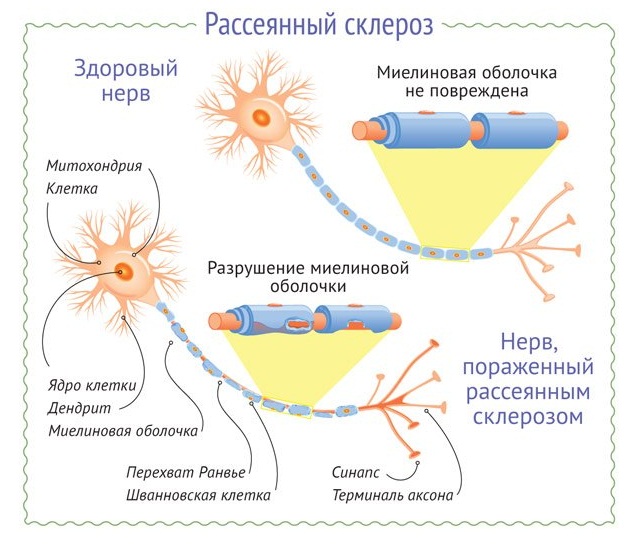
Наверное, каждый из вас, когда-нибудь слышал о болезни под названием рассеянный склероз. Ему подвержено, в основном, молодое поколение. О его причинах, клинических симптомах, методах диагностики и терапевтических мероприятиях мы и поговорим в этой статье.

Безболезненная, уникальная методика доктора Бобыря
Дешевле, чем мануальная терапия
Мягко, приятно, нас не боятся дети
Только с 20 по 31 июля! Записывайтесь сейчас!
Склероз позвоночного столба является хронической патологией, его течение прогрессирующее, а прогноз нельзя назвать благоприятным. Это заболевание считается демиелинизирующим, поскольку оно поражает миелиновые оболочки нервных волокон центральной и периферической нервной систем. При этом мягкие ткани, окружающие позвоночник, замещаются соединительной тканью. Защитная миелиновая оболочка при этом воспаляется и разрушается, вызывая нарушение координации двигательных актов, боль в спине, нарушение акта мочеиспускания и дефекации в виде недержания, а также некоторые другие клинические проявления.
Медицинская наука в наши дни не стоит на месте, постоянно прогрессирует, однако все причины, приводящие к развитию склероза, полностью так и не изучены. Основными причинными факторами являются:
- инфекционные процессы, вызванные вирусами или бактериями;
- наследственная предрасположенность;
- негативное действие токсических продуктов, а также ионизирующей радиации;
- нежелательное в геологическом плане место жительства больного человека;
- травматические повреждения позвоночного столба;
- хронические стрессовые ситуации, депрессивные состояния;
- нарушения диетического режима;
- наличие различных аутоиммунных патологий;
- длительное применение разных гормональных препаратов, относящихся к ряду контрацептивов.
Курильщики, а также люди, инфицированные вирусом Эпштейна – Барра также подвержены значительному риску заболеть рассеянным склерозом. При этом следует отметить, что выяснение причины болезни даже после ее развития бывает очень и очень сложно.
Как уже было сказано, на ранних стадиях болезнь может никак не проявлять себя либо имитировать клиническую картину других заболеваний. Первые симптомы, на которые жалуются пациенты с рассеянным склерозом, - снижение кожной болевой и температурной чувствительности, возникновение онемения определенных участков тела, чувство бегания мурашек по коже. Зачастую больные отмечают снижение мышечной силы в конечностях, появление тремора, шаткости во время ходьбы. Очень характерна для данного заболевания боль в области позвоночного столба различной степени интенсивности, которая усиливается во время двигательной активности, а также может иррадиировать в другие части тела больного человека.
К тому же, может возникать постоянное чувство усталости, которое не проходит даже после полноценного сна, конечности зачастую становятся тугоподвижными, отмечается двоение в глазах всего окружающего. Также часто отмечается ухудшение качества зрения, нистагм глазных яблок, проявления эпилептических приступов.
У представителей мужского пола очень часто отмечается снижение качества и силы потенции, уменьшается сексуальное влечение. Также у больных в запущенных стадиях может наблюдаться нарушение акта мочеиспускания и дефекации (вариант недержания), нарушение памяти вплоть до полной амнезии.
При подозрении на данный патологический процесс нужно сразу же обратиться к специалисту, которым в данном случае является врач – невролог. Он полностью расспросит и осмотрит вас, после чего назначит все необходимые диагностические методы, к которым относятся как лабораторные анализы, так и современные инструментальные методы исследования.
При данной патологии берут кровь на клиническое исследование, а также на предмет выявления специфических антител, проводят забор и анализ ликвора, а также выполняют МРТ и методику вызванных потенциалов.
Для лечения назначают кортикостероиды, противовоспалительные обезболивающие препараты, лекарства, защищающие структуру хрящей суставов, а также различные витаминные комплексы.
Нейромидин – это особый препарат, который не относится ни к миорелаксантам, ни к обезболивающим, ни к противовоспалительным средствам. Его нет ни в одном международном и отечественном протоколе лечения острой боли в спине, и тем более – когда боль вызвана дискогенными осложнениями остеохондроза (протрузиями и грыжами). Стоимость Нейромидина достаточно высока, и превышает 1000 рублей. Разберемся: применение Нейромидина при грыже позвоночника действительно помогает, или же это просто трата денег впустую?
Все без исключения консервативные способы лечения помогают только лишь снять боль и увеличить объем движений в спине, но при этом — это не свидетельство радикального излечения. Это результат уменьшения воспаления, боли и отека, улучшения кровоснабжения окружающих тканей и снижения мышечного тонуса. Грыжа вновь проявит себя, возможно, она увеличится, и эти методы консервативного лечения перестанут помогать. Тогда спасет только операция.
Современная спинальная нейрохирургия
К счастью, в странах Европы, Израиле, США – подход совсем другой. Если есть показания, то пациент оперируется без боли, и зачастую в тот же день, или на следующий, покидает стационар на собственных ногах. Качество жизни у него сохраняется. Ему не запрещается сидеть в течение многих дней, и он не вынужден справлять большую нужду стоя. Поэтому там современную операцию считают лучшим, быстрейшим и эффективным средством радикального лечения. Кстати, врачи многих страны Восточной Европы, например, Чехии, показывают отличные результаты лечения грыж оперативным путем при довольно скромных затратах.
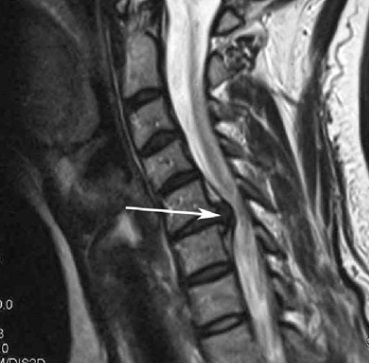
Грыжа шейного отдела на МРТ.
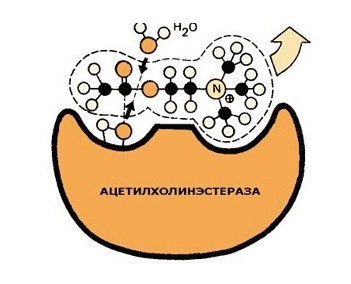
Механизм действия препарата
Показания к применению: можно ли применять при грыжах?
Поэтому применять Нейромидин следует там, где есть дефект нейромышечной передачи (например, слабость и вялость мышц, когда есть наследственный дефицит ацетилхолина). Это миастения и различные мистеноподобные синдромы.
Обширная группа показаний – это различные параличи и парезы, когда нейроны очень плохо генерируют импульс, и тогда нужно на периферии, в месте подхода аксона нерва к мышце хоть как-то его усилить. Это бульбарные параличи, парезы с двигательным дефицитом.
Наконец, вследствие влияния на гладкую мускулатуру Нейромидин показан при низком тонусе кишечника и для лечения атонических запоров.
Конечно, нет. Вспомним, что:
- замедление сердечных сокращений и расширение сосудов на периферии;
- снижение артериального давления;
- усиление перистальтики кишечника;
- сокращение мышц желчного пузыря, бронхов и матки;
- улучшенная секреция пищеварительного сока;
- стимуляция работы слезных и потовых желез, а также уменьшение зрачков, в связи с влиянием на парасимпатическую часть глазодвигательного нерва.
Кроме этого, ацетилхолин является нервным медиатором внутри центральной нервной системы, и циркулирует внутри головного мозга. Его дефицит может вызвать болезнь Альцгеймера, и поэтому Нейромидин может ещё применяться, как препарат, помогающий замедлить прогрессирование симптомов этого заболевания.
Как видно, никакого отношения к грыже межпозвонковых дисков это средство не имеет, и иметь не может. Его механизм действия лежит вне влияния на воспаление, боль, отек и мышечный спазм, который и имеет место при протрузиях и грыжах.
Побочные эффекты и противопоказания
Нейромидин — это серьезный препарат. Если его применять в высоких дозах, то может быть боль за грудиной, рвота, головокружение, головная боль. У женщин может повышаться тонус матки. Поскольку стимулируются мускариновые холинорецепторы, то в качестве симптомов передозировки у пациентов может быть диарея, потливость, сердцебиение, появится избыточное отхождение мокроты, вплоть до признаков бронхоспазма, могут возникать даже и судороги.
Перечень противопоказаний для приёма Нейромидина также достаточно внушительный. Это беременность, период грудного вскармливания, а также детский и подростковый возраст, включая 18 лет. Препарат категорически запрещен у пациентов с:
- эпилепсией;
- головокружениями и вестибулопатиями;
- с синдром слабости синусового узла и редкими сердечными сокращениями, при наличии брадикардии;
- при бронхиальной астме и стенокардии;
- при непроходимости кишечника, или обструкции мочевыводящих путей;
- препарат категорически запрещен у пациентов с наличием язвенной болезни желудка и двенадцатиперстной кишки и особенно — в стадии обострения.
Существует и перечень заболеваний, когда Нейромидин применять по показаниям можно, но с большой осторожностью. Это различные обструктивные заболевания легких, бронхит и, тиреотоксикоз, болезни сердечно-сосудистой системы, при наличии панических атак, и кардионевроза, поскольку препарат может снижать порог судорожной готовности.
Категорически запрещается употреблять в процессе лечения алкоголь, поскольку количество побочных эффектов препарата совместно с этиловым спиртом усиливается. На фоне лечения Нейромидином пациент не должен водить автотранспорт, а также работать на производстве при наличии факторов риска, поскольку препарат не может гарантировать быстроту психомоторных реакций и хорошей концентрации внимания
Взаимодействия с другими лекарствами
Также Нейромидин может взаимодействовать с другими лекарственными средствами. Он усиливает свой седативный эффект, если вы применять с препаратами, угнетающими центральную нервную систему, например со снотворными препаратами, транквилизаторами из группы бензодиазепинов или совместно с барбитуратами. Напомним, что известный представитель барбитуратов — фенобарбитал входит в состав Валокордина и Корвалола, которые продаются без рецепта. Если сочетать прием Нейромидина с бета-адреноблокаторами, которые уменьшают частоту сердечных сокращений и работу сердца, то возникает риск брадикардии, коллаптоидного и обморочного состояния.
Формы выпуска и аналоги
Нейромидин содержит действующее вещество — ипидакрин, выпускается он в виде таблеток, а также раствора для инъекций. Таблетки продаются в упаковке по 20 мг № 50, а раствор для инъекций – в виде двух дозировок. Первая — 5 мг на миллилитр, а вторая втрое более концентрированная: 15 мг на миллилитр ипидакрина. В одной упаковке находятся 10 ампул.
Применять Нейромидин при полинейропатии желательно, в среднем, по одной таблетке от одного до 3 раз в день, курс лечения — от одного до 2 месяцев. В случае тяжелых миастенических кризов вводят внутривенно Нейромидин по одному или два мл, то есть до 30 мг раствора 1,5%, а затем переходят на таблетированную форму.
При тяжелых параличах пациенту назначают по 1 таблетке 3 раза в сутки длительным курсом, до 6 месяцев. При наличии атонии кишечника дозировка такая же, одна таблетка 2-3 раза в сутки, но курс короткий — не более 2 недель. Максимальная суточная доза не должна составлять более 10 таблеток, Или 200 мг.
Сам Нейромидин стоит недешево: одна упаковка таблеток, которую хватит на две недели применения (1 таблетка 3 раза в день) стоит, в среднем 1350 руб. Производит Нейромидин латвийская компания Олайнфарм.
Аналогом является словацкий (НВМ-фарма) препарат Ипигрикс (1100 рубля за такую же упаковку), а также отечественный Аксамон. Выпускает его Пик – фарма, по средней цене 1263 руб. за упаковку в 50 табл.
Заключение
Таким образом, нет никаких показаний к применению Нейромидина при остеохондрозе и его осложнених дискогенного характера, которыми являются протрузии и грыжи. Механизм действия Нейромидина совсем иной. Он не влияет на тонус поперечно-полосатой мускулатуры, на асептическое воспаление, которое вызывано постоянным трением грыжей мягких тканей.
Он не влияет на боль, на отёк, на выброс биогенных аминов в зоне компрессии грыжей нервных структур. В этом случае необходимо воспользоваться теми препаратами, которые непосредственно разрывают патологический каскад реакций. Отек снимают нестероидные противовоспалительные средства, например, Мовалис или Кетонал, а с мышечным спазмом Успешно борется Мидокалм или Сирдалуд. Назначать при грыжах Нейромидин — это примерно то же самое, как лечить голод сном.

Заболевания позвоночника весьма распространены среди населения разной возрастной категории. Они могут иметь разную этиологию, но в любом случае существенно снижают качество жизни человека, а иногда и вовсе могут привести к инвалидности или даже смерти. Одним из опасных заболеваний центральной нервной системы считается рассеянный склероз позвоночника, который имеет хроническое течение, выраженную симптоматику и не всегда благоприятный прогноз. Рассеянный склероз позвоночника: что это такое, каковы причины и симптомы болезни, какое лечение поможет облегчить самочувствие больного и какого прогноза можно ожидать от лечебной терапии? Попробуем разобраться!
Что это за болезнь
При формировании склероза происходит воспаление защитной оболочки с последующим ее разрушением. Такие процессы ведут к нарушениям в работе ЦНС, что вызывает изменение координации движений, боль в позвоночном столбе, недержание мочи, тремор и другие характерные признаки.
Узнайте, что миозит мышц спины тоже может иметь аутоиммунные причины.
Как проявляется миозит грудных мышц, можно ли его вылечить.
Склероз позвоночника относиться к прогрессирующим аутоиммунным заболеваниям воспалительного происхождения. Опасность болезни заключается в том, что она имеет довольно многообразную клинику, которую легко спутать с другими неврологическими патологиями.
Рассеянный склероз позвоночника протекает в двух фазах – период обострения и ремиссии. В первом случае симптоматика более выраженная, а при ремиссии она отсутствует или проявляется незначительными нарушениями.
Причины
Несмотря на возможности современной неврологии, точная причина склероза позвоночника до конца не изучена, но все же есть некоторые предположения, по которым может проявляться болезнь:
- вирусные или бактериальные инфекции;
- наследственность;
- влияние токсических веществ и радиации;
- геоэкономическое место проживания;
- травмы позвоночника;
- частые стрессы, депрессии;
- аутоиммунные нарушения;
- погрешности в питании;
- длительный прием оральных контрацептивов.
В группе риска к развитию склероза позвоночника находятся курящие люди, а также те, кто заражен вирусом Эпштейна—Барра. При подозрении на рассеянный склероз установить причину можно не всегда.
Симптомы
Распознать болезнь на ранних стадиях развития довольно сложно, поскольку она может иметь скрытое течение или напоминать другие заболевания. Одни из первых признаков: нарушение чувствительности, появление онемения конечностей, покалывания. У больного повышается тонус мышц, уменьшается сила в руках и ногах, нарушается координация движений, присутствует тремор рук, пошатывание при ходьбе.
Характерным симптомом болезни является боль в позвоночнике, которая может иметь разную интенсивность, усиливаться при любых движениях, распространяться на другие участки тела. При данном заболевании часто диагностируются остеосклеротические очаги позвоночника (см. остеосклероз), которые вызывают появление уплотнений в мягких тканях. Помимо этого, по мере прогрессирования болезни присутствуют и другие выраженные симптомы, среди которых:
Знаете ли вы, что артроз позвоночника также сопровождается развитием тугоподвижности.
Какие первые симптомы артроза шейного отдела, какие методы лечения применяют.
Почему важно своевременно диагностировать унковертебральный артроз, как от этого зависит лечение.
Симптомы могут развиваться на протяжении многих лет, проявляться в меньшей или большей степени. Их тяжесть определяют по шкале EDSS. Минимальные показатели равны 0 баллов. Если по шкале 1–4.5 балла, это говорит о прогрессировании болезни, но возможности самообслуживания. Когда речь идет о 7 и больше баллах по шкале, это значит, у человека присутствует глубокая степень повреждения ЦНС, что ведет к необратимой инвалидизации.
Диагностика
При проявлении первых признаков болезни, врач невролог проводит осмотр пациента, изучает историю болезни, собирает анамнез. Для получения более точной картины болезни назначается ряд лабораторных и инструментальных исследований:
- Магнитно-резонансная томография (МРТ).
- Метод вызванных потенциалов — измерение импульсов мозга как реакции на зрительные и слуховые раздражители.
- Люмбальная пункция.
- Анализы крови.
- Анализ на антитела.
При необходимости врач назначает и другие методы обследования, которые помогут поставить заключительный диагноз, определить степень повреждения позвоночника и нервной системы в целом.
Методы лечения
Склероз поясничного отдела позвоночника относится к неизлечимым заболеваниям, поэтому для улучшения общего самочувствия и замедления прогрессирования болезни врачи назначают симптоматическое лечение. Терапия состоит из приема нескольких групп препаратов:

- Гормонотерапия (пульс-терапия) — включает применение больших доз лекарств короткими курсами.
- Препараты магния и калия.
- Иммуносупрессоры.
- β-интерфероны.
- Антидепрессанты.
- Миорелаксанты.
- Хондропротекторы.
- Витаминотерапия.
- Ноотропные препараты.
- Противоэпилептические лекарства.
Любой препарат для лечения склероза позвоночника назначается врачом индивидуально для каждого больного. Помимо медикаментозной терапии, больным рекомендуется санаторно-курортное лечение, различные физиопроцедуры, массаж, лечебное питание, физкультура и ЛФК. Питание при склерозе позвоночника должно быть полезным, витаминизированным, не содержать излишнее количество жиров.
Важно! Комплексный подход к лечению, соблюдение всех рекомендаций врача поможет продлить ремиссию.
Прогноз на жизнь
Комплексное лечение позволит существенно улучшить качество жизни больных, замедлить прогрессирование болезни, продлить жизнь больному. Прогноз при данном заболевании зависит от периода, когда была диагностирована болезнь, возраста больного, степени повреждения позвоночника и ЦНС в целом. При правильно подобранной терапии, вероятность выхода на инвалидность можно свести к минимуму, а продолжительность жизни увеличить до 40 лет. При частых обострениях болезни, масштабном поражении ЦНС, срок жизни не превышает 5–15 лет, а при обычном течении – инвалидизация, как и смерть, может наступить впервые 20 лет с момента начала болезни.
Рассеянный склероз позвоночника – опасное и неизлечимое заболевание, которое не только снижает работоспособность, но и приводит к инвалидности и даже смерти. Снизить риск его развития поможет периодическое медицинское обследование, проходить которое должен каждый человек не реже чем 1 раз в год.
Дополнительно о рассеянном склерозе смотрите в видео:
Рассеянный склероз с вовлечением в процесс спинного мозга может проявляться в виде сегментарного утолщения позвонков, чаще в шейном отделе.

Заболевание вызывает жесткость и скованность в позвоночного столба.
Причины
Распространенной причиной, вызывающей данное заболевание является износ замыкательных пластин тел позвонков, что происходит также и при остеохондрозе.
Замыкательные пластины, расположены на верхней и нижней части каждого позвонка (за исключением области крестца), и находятся в непосредственном контакте с межпозвоночными дисками.
Склероз позвоночника связан со снижением кровоснабжения этих костных структур.
Симптомы
- изменение в координации движений,
- онемение и/или слабость в руках и ногах,
- покалывание в конечностях,
- дрожь в конечностях,
Снижение концентрации внимания, потеря слуха, ухудшение памяти, депрессия также могут быть результатом склероза позвоночника.
Симптоматика при данном заболевании позвоночной кости включает в себя трудности в положении сидя, стоя или боль при сгибании, поворотах и подъеме объектов. При поражении шейного отдела, человек может испытывать сильную боль в шее и руках. В случае, болезни поясничного отдела, пациент страдает от болевых ощущений в пояснице и ногах. Однако, некоторые люди могут не испытывать таких симптомов.
Диагностика
Диагностирование происходит с помощью таких методов, как рентгенография, магнитно-резонансная томография (МРТ) и компьютерная томография (КТ).
Склероз позвонков и увеличение плотности костной ткани может быть идентифицирован с помощью специального теста на плотность.
Анализы крови и генетические тесты проводятся, чтобы убедиться в отсутствии любого другого заболевания.
Лечение
В настоящее время от болезни пока не удается полностью избавиться. Тем не менее, комплексная терапия способна уменьшить развитие заболевания и облегчить симптомы, связанные с ним. Назначенное лечение зависит от индивидуальности каждого человека, конкретного случая и стадии прогрессирования. Общие методы включают назначение препаратов для поврежденной костной ткани и иммуномодуляторов.
Помимо лекарств людям, страдающим от склероза позвоночного столба, может потребоваться физиотерапия и реабилитационные процедуры. Некоторым пациентам возможно даже потребуется поддержка со стороны диетологов. Хирургия может быть вариантом только в определенных случаях, связанных с очаговыми поражениями.
Склероз позвоночника - это результат множества дегенеративных изменений костной ткани и центральной нервной системы, что приводит к появлению неврологических и физических проблем, которые требуют пристального внимания и немедленного обращения к врачу. Ранняя диагностика и своевременное лечение имеет решающее значение для предотвращения прогрессирования подобных заболеваний.
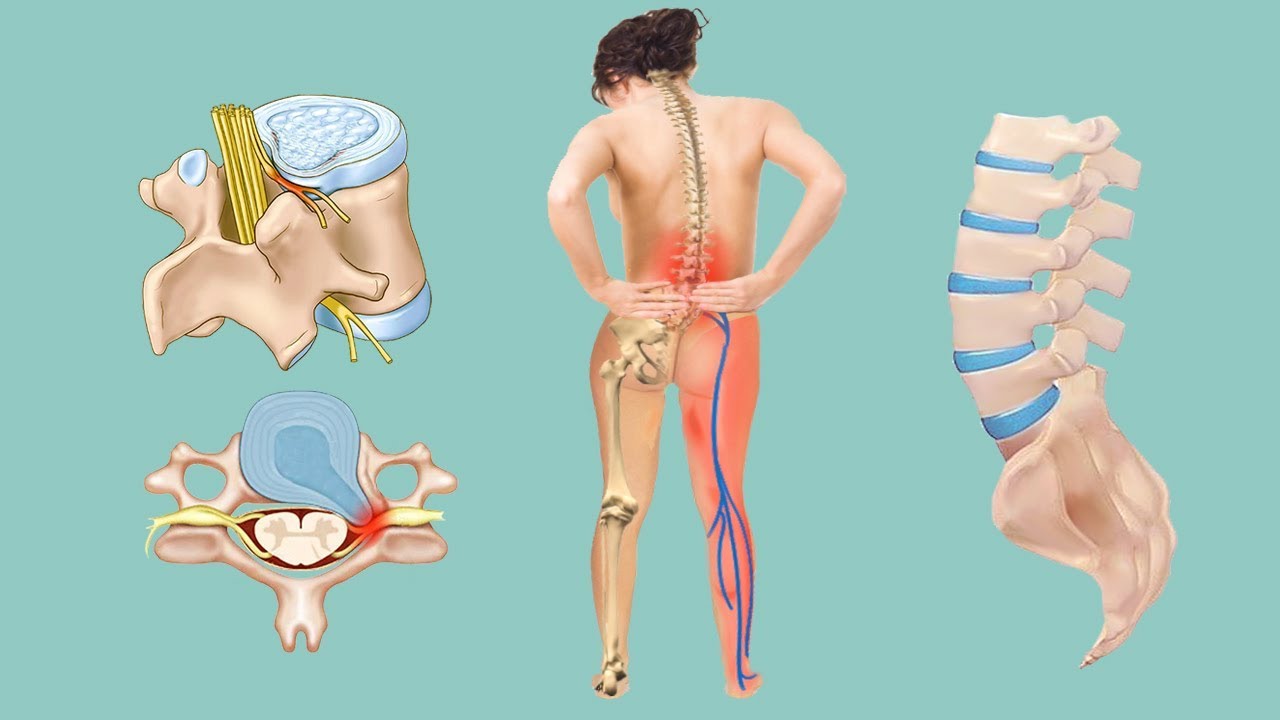
В настоящее время грыжа позвоночника поясничного отдела диагностируется даже у молодых людей в возрасте 20 – 25 лет. Это связано с тем, что молодое поколение ведет малоподвижный образ жизни с отсутствием регулярных физических нагрузок на поясничные мышцы. Межпозвоночная грыжа поясничного отдела является осложнением длительно протекающего пояснично-крестцового остеохондроза. Это дегенеративное дистрофическое заболевание начинается в возрасте 18 – 20 лет и постепенно приводит к тому, что фиброзное кольцо диска полностью разрушается. Находящееся внутри него пульпозное ядро выходит наружу. Это и есть грыжа диска поясничного отдела позвоночника, которая провоцирует постоянное воспаление, раздражение окружающих тканей, развитие ишемии корешковых нервов и кровеносных сосудов.
Все эти дегенеративные дистрофические изменения приводят к тому, что постепенно начинает разрушаться соседний диск. Компрессия корешковых нервов и их ответвлений провоцирует нарушение иннервации внутренних органов полости малого таза и живота. Начинаются запоры, диареи, гиперфункция мочевого пузыря, эректильная дисфункция у мужчин, бесплодие или ранний климакс у женщин, варикозное расширение вен нижних конечностей, геморрой и т.д. Все эти осложнения запущенного остеохондроза, при котором сформировалась грыжа межпозвоночного диска поясничного отдела, можно исключить, если проводить раннее комплексное лечение.
В настоящее время разработаны методики, позволяющие лечить грыжу диска без хирургической операции. Это мануальная терапия в сочетании с лечебной гимнастикой, кинезиотерапией, тракционным вытяжением позвоночного столба, иглоукалыванием и т.д. Единственная ситуация, когда невозможно помочь пациенту без хирургической операции – это секвестрирование грыжевого выпячивания – отрыв части пульпозного ядра или полный его выход из фиброзного кольца и скольжение вдоль позвоночного столба. При таком состоянии облегчить состояние пациента сможет только хирургическая операция.
Своевременное обращение к врачу при развитии позвоночной грыжи позволяет проводить лечение консервативными методами. При появлении боли в области поясницы не игнорируйте её, обратитесь к врачу и пройдите полноценное обследование. С помощью рентгенографического снимка и МРТ обследования можно поставить точный диагноз.
Причины межпозвонковой грыжи поясничного отдела позвоночника
Межпозвонковая грыжа поясничного отдела является осложнением остеохондроза. Это дегенеративное дистрофическое заболевание постепенно разрушает фиброзное кольцо межпозвоночного диска. Оно утрачивает свою эластичность и прочность, обезвоживается. Затем на его поверхности начинают появляться отложения солей кальция. Это препятствует нормальному процессу диффузного питания межпозвоночного диска. Следующая стадия остеохондроза – это протрузия. При неё фиброзное кольцо забирает часть жидкости из пульпозного ядра, которое расположено внутри него. Пульпозное ядро утрачивает свою массу и амортизационную способность. При этом межпозвоночный диск утрачивает свою физиологическую высоту и увеличивается по площади. Начинается компрессионное давление на окружающие мягкие ткани. Начинается процесс компрессии корешковых нервов и их ответвлений. Это негативно сказывается на иннервации некоторых частей тела. Могут страдать функции внутренних органов брюшной полости и малого таза.
Следующий этап развития дегенеративного дистрофического заболевания позвоночного столба – экструзия. На этом этапе фиброзное кольцо уже полностью обезвожено. Оно трескается и на его поверхности формируются остеофиты. При значительной физической нагрузке, например, при подъеме тяжести или скручивании туловища происходит нарушение целостности фиброзного кольца. Образуется сквозная трещина, но в таком месте, где выход пульпозного ядра сдерживается расположенной рядом продольной или короткой желтой связкой.
Межпозвонковая грыжа поясничного отдела позвоночника формируется под влиянием следующих патогенных причин:
- ведение малоподвижного образа жизни с отсутствием регулярных физических нагрузок на мышечный корсет спины и преимущественно сидячей работой;
- наличие избыточного веса, связанного с недостатком физической активности или алиментарный тип ожирения;
- тяжелый физический труд с большими нагрузками на спину (грузчики, строители, маляры, отделочники, штукатуры, спортсмены тяжелоатлеты);
- травмы спины, такие как компрессионный перелом тела позвонка, трещина остистого отростка, вывих или подвывих, растяжение или разрыв связочного и сухожильного аппарата, ушибы с образованием гематом и т.д.;
- инфекционные поражения тканей позвоночника и расположенных рядом мышц (туберкулёз, сифилис, полиомиелит);
- нарушение процессов кровоснабжения, например, на фоне острой или хронической сердечно-сосудистой недостаточности;
- неправильная постановка стопы с последующим искривлением голеней и бедер, что влечет за собой неравномерное распределение амортизационной нагрузки по позвоночному столбу;
- деформирующий остеоартроз тазобедренного, коленного или голеностопного сустава;
- дистрофия мышечного волокна в области ягодиц, бедра, голени и поясницы;
- разрушение крестцово-подвздошных сочленений костей и симфизит у женщин;
- нарушение осанки (сутулость, сглаживание естественных кифозов и лордозов, сколиоз);
- болезнь Бехтерева, системная красная волчанка, склеродермия и другие ревматоидные процессы;
- нарушение правил эргономики рабочего пространства и спальной зоны (такое расположение тела в статическом напряжении, при котором нарушается процесс диффузного питания межпозвоночных дисков);
- врожденные патологии;
- дисплазия хрящевой ткани системного характера;
- недостаточность в рационе питания некоторых нутриентов и микроэлементов;
- остеомаляция и остеопороз, особенно развивающиеся на фоне гормональной дисфункции в период климактерической менопаузы у женщин.
Это далеко не полный перечень причин развития межпозвоночной грыжи диска в пояснично-крестцовом отделе позвоночника. В ряде случаев остеохондроз является идиопатическим заболеванием с неуточненной причиной. В половине случаев виной становятся возрастные дегенеративные процессы в организме человека.
Клинические симптомы межпозвоночной грыжи поясничного отдела
Первые симптомы грыжи поясничного отдела распознать совсем не сложно. Обычно она появляется у пациентов с хроническим дегенеративным дистрофическим заболеванием позвоночного столба (остеохондрозом). У них присутствуют постоянные тупые или тянущие боли в области поясницы.
Симптомы грыжи поясничного отдела позвоночника возникают остро в момент её появления:
- резкая, пронизывающая боль, которая в буквальном смысле этого слова сковывает движения, парализует;
- тут же появляется выраженная мышечная слабость в ногах;
- мышцы в области поясницы сильно напряжены, болезненны при пальпации;
- человек не может самостоятельно нагнуться, разогнуть спину, повернуться на другой бок в положении лежа.
Это первые клинические признаки, при которых необходимо срочно лечь на спину на твёрдую поверхность и попытаться расслабить чрезмерно напряженные мышцы. К врачу следует обратиться в ближайшие часы. Если грыжевое выпячивание ущемлено связочным, сухожильным или мышечным аппаратом, то может начаться ишемия и вторичный некроз тканей.
Спустя несколько часов развиваются неврологические симптомы межпозвоночной грыжи поясничного отдела:
- онемение по ходу пораженного корешкового нерва;
- резкая стреляющая боль по всей ноге на стороне поражения;
- нарушение работы кишечника, вырождающееся в отсутствии перистальтики, запоре;
- нарушение функции мочевого пузыря (учащенное мочеиспускание или его задержка);
- нарушение кровоснабжения мягких тканей нижней конечности (проявляется в виде похолодания и бледности кожных покровов);
- снижение чувствительности и появление парестезий (покалывания, ощущения ползающих мурашек и т.д.).
Появление неврологических признаков – это повод для экстренного обращения к неврологу. Если своевременно не оказать пациенту медицинскую помощь, то могут развиваться различные осложнения.
Для диагностики используется рентгенографический снимок, который позволяет исключить вероятность повреждения костной ткани. Также назначается МРТ обследование – оно позволяет увидеть локализацию грыжевого выпячивания пульпозного ядра и размеры.
Чем опасна позвоночная грыжа поясничного отдела
Позвоночная грыжа поясничного отдела без своевременного лечения опасна для здоровья и жизни пациента. Самое часто осложнение – стеноз спинномозгового канала. На фоне этого состояния могут возникать парезы и параличи нижних конечностей.
Очень часто при поясничной грыже у человека формируется ряд сосудистых патологий:
- варикозное расширение вен нижних конечностей;
- геморроидальные узлы в прямой кишке и в области анального отверстия;
- атеросклероз нижних конечностей;
- облитерирующий эндартериит и т.д.
Могут нарушаться функции кишечника. При полной компрессии корешкового нерва возникает паралич толстого или тонкого кишечника. Это состояние может привести к летальному исходу.
У мужчин поясничная грыжа часто становится причиной эректильной дисфункции, а у женщин вызывает опущение матки, нестабильность менструального цикла, ранний климакс и т.д.
Как лечить грыжу позвоночника поясничного отдела без операции
Перед тем, как лечить грыжу поясничного отдела, нужно провести комплексное обследование. Диагностику и лечение грыжи позвоночника поясничного отдела без операции проводит врач невролог или вертебролог.
Официальная медицина для лечения грыжи поясничного отдела позвоночника без операции использует ряд фармакологических препаратов:
- нестероидные противовоспалительные средства позволяют устранить процесс воспаления, спровоцированный раздражающим действием вещества пульпозного ядра;
- хондропротекторы призваны восстановить нарушенную целостность фиброзного кольца, однако они бесполезны, поскольку при отсутствии полноценного диффузного обмена между хрящевыми тканями межпозвоночного диска и окружающими мышечными волокнами эти вещества просто не попадают в место назначения;
- витамины группы B – способны поддерживать работоспособность нервного волокна при длительной компрессии и ишемии;
- никотиновая кислота – усиливает местный кровоток в мелких капиллярах;
- миорелаксанты – необходимы для устранения спазма мышц и восстановления кровоснабжения пораженной области.
В большинстве случаев подобное лечение грыжи диска поясничного отдела носит исключительно симптоматическое лечение. Устраняется боль и воспаление и пациент выписывается к труду. На самом деле позвоночный диск продолжает разрушаться.
Но существует и более эффективная методика того, как лечить грыжу позвоночника поясничного отдела – это мануальная терапия в сочетании с лечебной гимнастикой и кинезиотерапией. О том, как это происходит, поговорим далее в статье.
Лечение позвоночной грыжи поясничного отдела
Лечение грыжи поясничного отдела с помощью методов мануальной терапии начинается с проведения процедуры тракционного вытяжения позвоночного столба. при этом увеличиваются межпозвоночные промежутки, создаются условия для восстановления целостности фиброзного кольца.
Далее для лечения грыжи позвоночника поясничного отдела разрабатывается индивидуальный курс терапии для каждого пациента. Он может включать в себя следующие методики лечения межпозвоночной грыжи поясничного отдела:
- массаж и остеопатию – для улучшения эластичности мягких тканей и усиления микроциркуляции крови и лимфатической жидкости в очаге поражения;
- кинезиотерапию – для купирования спазма мышц и повышения их тонуса, восстановления физиологического кровоснабжения;
- лечебную гимнастику для активации процесса диффузного питания хрящевых тканей позвоночника;
- физиотерапию и лазерное воздействие для ускорения процесса выздоровления;
- иглоукалывание – для активации процесса регенерации тканей за счет использования скрытых резервов организма.
Лечение позвоночной грыжи поясничного отдела с помощью методов мануальной терапии всегда проводится индивидуально. Поэтому нужно искать в своем городе опытного мануального терапевта и обращаться за помощью к нему.
Имеются противопоказания, необходима консультация специалиста.
Читайте также:




