Рассеянный склероз в шейном отделе спинного мозга

Рассеянный склероз шейного отдела позвоночника представляет собой патологию центральной нервной системы (ЦНС), при которой поражается белое вещество спинного мозга. Болезнь может не давать о себе знать. На ранних стадиях при рассеянном склерозе болит шея или появляются другие симптомы, которым обычно не придается никакого значения. Причины состояния бывают различные, например атеросклероз сосудов шейного отдела.
Определение патологии
Склероз позвоночника не является заболеванием. Он является симптомом какой-либо болезни позвоночного столба и возникает в межпозвонковых соединениях. Наиболее часто этот симптом становится проявлением остеохондроза шейного отдела. Вследствие склероза происходит демиелинизация нервных волокон. Это повреждение миелиновой оболочки, которое приводит к нарушению проведения нервного импульса.
Что может послужить его причиной?
Склероз позвоночника шейного отдела может возникать в результате ряда причин. Все они вызывают разрастание соединительной ткани в шейном отделе позвоночника. Первопричиной всех процессов провоцирующих склероз позвоночника является нарушение кровообращения в виде его снижения. Чаще всего его провоцирует атеросклероз шейного отдела позвоночника, который в свою очередь провоцируется продолжительной гиподинамией и нерациональным питанием.
Узнайте, когда возникают боли в позвоночнике и о каких заболеваниях они говорят.
Предрасполагающими к заболеванию факторами могут быть:
Клиническая картина
При прогрессировании дегенеративно-дистрофических процессов на уровне шейного отдела первыми проявлениями могут быть головная боль и дискомфорт в области поражения, а также повышение АД при незначительных нагрузках.
Затем через некоторое время может отмечаться нарушенная координация движений, потеря равновесия, что проявляется шаткостью походки. Повышение АД может привести увеличению внутриглазного давления, что, в свою очередь, ведёт к снижению остроты зрения. Могут возникать такие заболевания зрительного аппарата, как миопия (близорукость), глаукома.
Внимание! Снижение зрения может привести к потере зрения на одном глазу (преходящая слепота).
В симптоматику патологии также входит неврологическая клиника, проявление которой наступает позже. Пациенты жалуются на слабость в конечностях, их похолодание. Они не в состоянии выполнять те физические нагрузки, что выполняли раньше. Также возникает онемение рук и ног (верхних конечностей чаще). Возможно их дрожание.
Склероз сопровождается постоянной слабостью, раздражительностью или апатией, беспричинным появлением чувства страха или тревоги, потерей массы тела, а также снижением интеллекта, нарушением запоминания, рассеянностью внимания.
Методы диагностики
Для подтверждения диагноза и выявления основного заболевания, спровоцировавшего данный процесс, проводится ряд обследований организма. В первую очередь проводиться опрос пациента и сбор анамнеза, также исследуется нарушение нервной проводимости. Затем проводятся инструментальные и лабораторные исследования.
Прочитайте, почему развивается остеопения позвоночника, какие у нее симптомы.
Как появляются опухоли позвоночника, их симптомы.
В чем отличия различных видов опухолей позвоночника, признаки патологии.
Методы, применяемые для выявления патологии:
- Общий анализ крови (ОАК). Для определения степени воспалительного процесса в организме, а также аллергии (эозинофилы);
- Исследование цереброспинальной жидкости на выявление белка и иммуноглобулинов G;
- Магнитно-резонансная томография с внутривенным контрастированием проводится для выявления очагов демиелинизации.
Способы лечения
Для улучшения состояния хрящевой ткани используют хондропротекторы (Хондролон, Атрепарон). Они затормаживают процессы её разрушения и способствуют её восстановлению.
Для снятия воспаления применяют нестероидные противовоспалительные средства (НПВС): Диклофенак, Ибупрофен, Напроксен.
Анальгетики помогают сгладить болевой синдром, если их эффективность мала, то используют новокаиновые блокады совместно с глюкокортикоидами.
Обязательно следует придерживаться здорового питания, вести активный образ жизни, регулярно выполнять утреннюю гигиеническую гимнастику и лечебную физкультуру. При наличии атеросклероза шейного отдела необходимо употреблять только те продукты, которые содержат полезные жиры, участвующие в обменных процессах.
Подробнее о развитии рассеянного склероза и его лечении смотрите в видео:
Осложнения патологического процесса
При неправильном лечении или игнорировании заболевания могут возникать различного рода осложнения:
- глаукома;
- протузии (выпячивание межпозвоночного диска);
- грыжи (выпячивание смещенного межпозвоночного диска).
Главное – помнить, что склероз шейного отдела позвоночника не заболевание, а лишь состояние, которое является проявлением болезни (в большинстве случаев – остеохондроза). Если правильно и своевременно взяться за его лечение, то процесс может остановиться и подвижность позвоночного столба восстановиться.
Рассеянный склероз относится к патологическим состояниям, поражающим центральную нервную систему, особенно белую субстанция спинного мозга. О возможных причинах его развития мы и поговорим в данной статье.

Безболезненная, уникальная методика доктора Бобыря
Дешевле, чем мануальная терапия
Мягко, приятно, нас не боятся дети
Только с 20 по 31 июля! Записывайтесь сейчас!
Большинство пациентов не знают, когда у них начался патологический процесс, поскольку начальные стадии могут протекать без каких-либо клинических симптомов. Первыми признаками обычно стают болевые ощущения в области шеи, а также некоторые другие не столь важные симптомы, на которые в большинстве случаев не обращают внимания.
Есть большое количество причинных факторов, которые могут привести к данной патологии. В ходе всех этих заболеваний происходит увеличение количества соединительнотканных волокон в области шейного отдела позвоночника. Зачастую происходит это из-за того, что ухудшается местное кровообращение, спровоцированное атеросклерозом сосудов, питающих данную анатомическую область.
Также выделяют ряд причин, приходящих к склерозу, среди которых можно выделить:
- перенесенные вирусные инфекции, возбудителями которых были герпес, грипп или парагрипп. Часто они заканчиваются фиброзированием пораженной ткани или органа;
- наличие аллергических реакций в анамнезе, вследствие чего в крови циркулируют чужеродные агенты, а также собственные клетки, обеспечивающие иммунную защиту, которые приводят к склерозу тканей позвоночника;
- длительное нахождение тела в условиях низких температур окружающей среды, вследствие чего могут проявляться вышеперечисленные вирусные или бактериальные патологии;
- травматические повреждения, которым подвергались ткани в области шейного отдела позвоночника. Это касается переломов и вывихов, которые стали причиной развития дистрофических и дегенеративных изменений;
- эндокринные заболевания, к примеру, метаболическое ожирение или сахарный диабет;
- период беременности и родов, а также ранний послеродовый период, когда в организме женщины происходят кардинальные нарушения, иммунная защита ослабевает, а нагрузка на позвоночный столб, наоборот, увеличивается;
- возраст после пятидесяти также относится к ряду причинных факторов развития данной патологии.
Если на начальных стадиях не было проведено своевременное лечение, то дегенеративный процесс в данном отделе позвоночника может стремительно прогрессировать и приводить к появлению головных болей, дискомфорта в области шеи, повышения артериального давления. боль в спине также является характерным симптомом данной патологии.
Спустя некоторое время может присоединяться нарушение координации двигательной активности, невозможность постоянно удерживать равновесие, вследствие чего походка больного человека становится шаткой. Наряду с артериальным очень часто повышается и внутриглазное давление, из-за чего может ухудшаться качество зрительной функции (появление миопии, глаукомы, гиперметропии).
Еще позже дополняет клиническую картину болезни неврологическая симптоматика. К ней можно отнести слабость в ногах, быстрое их замерзание. На поздних стадиях больному очень тяжело выполнять даже несложные физические упражнения. Руки при этом периодически сильно немеют, дрожат, появляется чувство ползания мурашек.
Также следует отметить появление слабости, апатии, раздражительности, больного постоянно сопровождает чувство тревоги и необъяснимого страха. Ухудшается уровень интеллекта, характеристики памяти и внимания.
Прежде, чем начать лечение, обязательно следует обратиться к квалифицированному врачу, который расспросит вас, осмотрит, назначит ряд лабораторных и инструментальных методов обследования. Обязательно проводится клинический анализ крови и мочи для выявления воспалительной реакции, протекающей в организме, исследуется ликвор, в котором может быть обнаружен иммуноглобулин G, а также повышение концентрации белка. Также практически во всех случаях выполняют МРТ мягких тканей позвоночника.
КАК ВЫГЛЯДИТ РАССЕЯННЫЙ СКЛЕРОЗ НА МРТ
Для РС характерно типичное распределение очагов в белом веществе головного мозга, которое помогает отличить их от сосудистых изменений. Для этого заболевания типичны поражения мозолистого тела, дугообразных волокон, височных долей, мозгового ствола, мозжечка и спинного мозга. Такое распределение очагов нехарактерно для других заболеваний. При ангиопатии возможны поражения ствола мозга, однако они обычно симметричны и располагаются центрально, в то время как очаги при рассеянном склерозе локализованы по периферии.
Наиболее типичные вопросы, которые задает себе практически любой рентгенолог во время анализа МРТ:
- Могу ли я заподозрить ли рассеянный склероз?
- Являются ли эти поражения белого вещества результатом патологических изменений мелких сосудов, как у пациентов, страдающих гипертонией?
- Или необходимо думать о других, менее типичных причинах их возникновения?
Чтобы ответить на эти вопросы, при исследовании поражений белого вещества необходимо принимать во внимание следующие моменты:
- Многие заболевания нервной системы могут проявляться так же, как рассеянный склероз, и клинически, и на МРТ.
- Для большинства случайно обнаруженных поражений белого вещества будет обнаружена их сосудистая природа.
- Список возможных диагнозов при обнаружении очагов в белом веществе является весьма длинным
Даже если у пациента имеются клинические признаки рассеянного склероза, необходимо как можно более тщательное изучение изменений белого вещества, чтобы решить, действительно ли эти изменения позволяют заподозрить демиелинизирующий процесс, или они являются случайными находками, возникновение которых обусловлено возрастом.
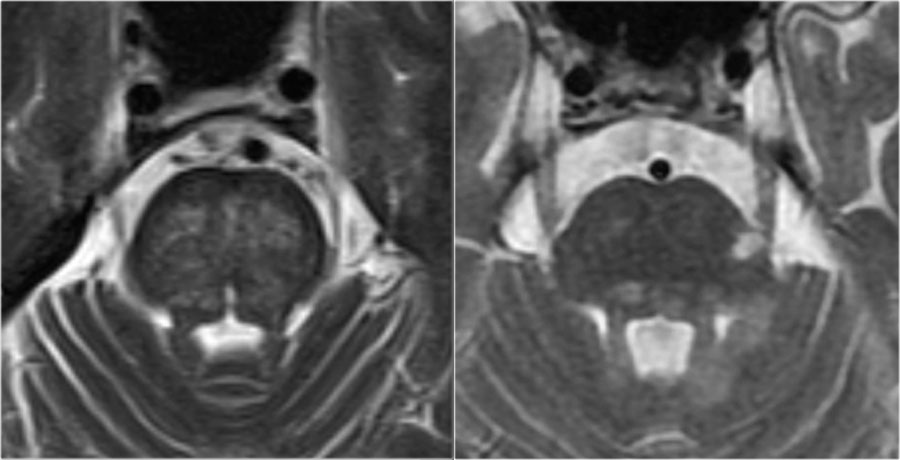
На изображениях продемонстрированы типичные отличия между сосудистыми поражениями и рассеянным склерозом на МРТ головного мозга. Слева – на Т2 ВИ определяется типичный сосудистый очаг в стволе мозга, с поражением поперечных волокон Варолиева моста. Справа на аксиальном Т2 ВИ визуализируется поражение мозгового ствола у пациента с РС в виде гиперинтенсивного очага, расположенного на периферии (часто очаги могут располагаться вблизи или непосредственно в стволовом тракте тройничного нерва, или около края четвертого желудочка).
ЧТО ПОКАЗЫВАЕТ МРТ ПРИ РАССЕЯННОМ СКЛЕРОЗЕ И ДРУГИХ БОЛЕЗНЯХ БЕЛОГО ВЕЩЕСТВА
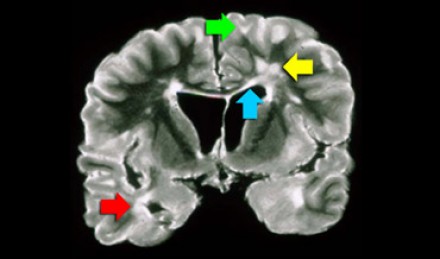
Расположение очагов в белом веществе бывает разным, поэтому диагноз напрямую зависит от того, в каких именно отделах белого вещества обнаружены очаги. Здесь желтой стрелкой отмечены неспецифические глубокие изменения белого вещества, которые могут наблюдаться при многих заболеваниях, например сосудистого характера. Для рассеянного склероза в данном случае являются характерными следующие изменения:
- Поражение височной доли (красная стрелка)
- Юкстакортикальные поражения в непосредственной близости к коре (зеленая стрелка)
- Поражение мозолистого тела (синяя стрелка)
- Перивентрикулярные очаги (вблизи желудочков мозга)
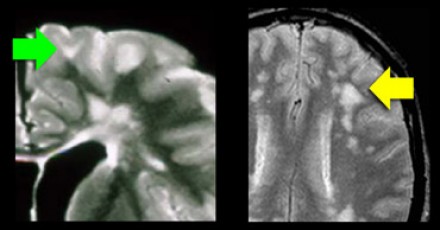
Поражение височной доли также является характерным для рассеянного склероза. В противоположность этому, при гипертензионной энцефалопатии очаги располагаются в лобной и теменной долях; локализация их в затылочной доле не является типичной, а в височных долях они никогда не обнаруживаются. Только при церебральной аутосомно-доминантной артериопатии с субкортикальными инфарктами и лейкоэнцефалопатией (CADASIL) наблюдается раннее поражение височных долей.
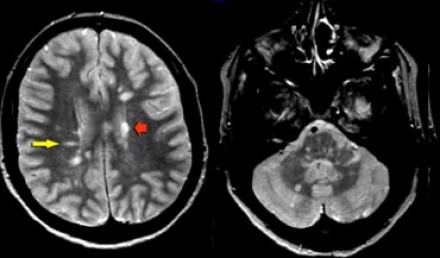
На представленных МР-томограммах типичными для РС являются следующие изменения:
- Очаги продолговатой формы, ориентированные перпендикулярно желудочкам мозга (пальцы Доусона)
- Усиление сигнала от данных очагов после введения контраста
- Множественность поражений и их расположение вблизи желудочков
МРТ с контрастным усилением при рассеянном склерозе
Диагностика рассеянного склероза на ранних сроках осуществляется путем контрастного усиления этих очагов, сохраняющегося в течение месяца после их возникновения, что является другим типичным признаком РС. Наличие в одно и то же время усиливающихся и не усиливающихся при контрастировании очагов объясняется диссеминацией их во времени. Отек с течением времени регрессирует, в итоге остаются лишь небольшие центрально расположенные участки гиперинтенсивного на Т2 ВИ сигнала.
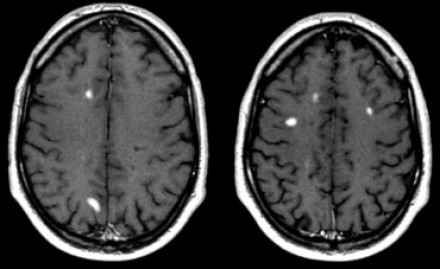
На МР-томограммах (исследование сделано через три месяца после клинического дебюта) определяются типичные признаки рассеянного склероза:
- Множественные очаги, накапливающие контраст
- Большая часть этих очагов вплотную прилежит к коре: они должны быть расположены в области дугообразных волокон
- Все эти очаги являются недавно возникшими, поскольку контрастное усиление очагов при введении препаратов гадолиния наблюдается только в течение месяца (диссеминация во времени).
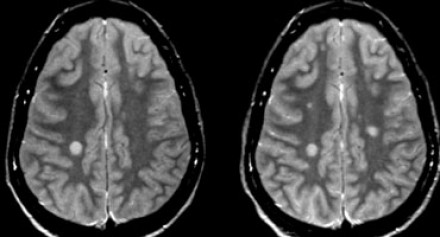
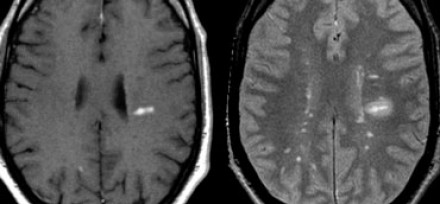
Возникновение новых очагов на МР-томограмме отображает процесс диссеминации во времени. Пациенту была выполнена МРТ через три месяца после клинического дебюта РС. На томограмме слева виден единичный очаг, в то время как на МР-томограмме справа, выполненной через три месяца, определяются два новых очага.
МРТ спинного мозга при рассеянном склерозе
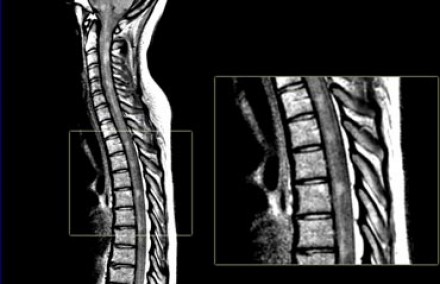
Поражение спинного мозга при рассеянном склерозе: на сагитальной МР-томограмме спинного мозга (слева) определяются очаги, характерные для РС — относительно небольшие поражения, расположенные по периферии. Чаще всего они обнаруживаются в шейном отделе позвоночника, имеют длину меньше чем два позвоночных сегмента. Кроме того, визуализируются очаги и в мозговом стволе: их сочетание с поражениями спинного мозга и мозжечка является признаком, крайне полезным в ранней диагностике рассеянного склероза.
Поражение спинного мозга не характерно для большинства других заболеваний ЦНС, за исключением острого диссеминированного энцефаломиелита, болезни Лайма, проявлений системной красной волчанки, саркоидоза. Обратите внимание, что представленные выше томограммы являются взвешенными по протонной плотности — эта последовательность имеет важное значение в стадировании РС. Сигнал от спинного мозга на изображениях, взвешенных по протонной плотности, однородно низкоинтенсивный (как от ликвора), вследствие чего на этом фоне очаги РС становятся контрастными по отношению к спинномозговой жидкости и спинному мозгу, что позволяет определить рассеянный склероз по МРТ.
Рассеянный склероз под микроскопом
КАК ОТЛИЧИТЬ РАССЕЯННЫЙ СКЛЕРОЗ И СОСУДИСТУЮ ЭНЦЕФАЛОПАТИЮ
Ниже в сводную таблицу собраны наиболее характерные типы расположения очагов при рассеянном склерозе и при изменениях сосудистого происхождения. Различия касаются расположения очагов и характеристик контрастирования.
ВТОРОЕ МНЕНИЕ ПРИ РАССЕЯННОМ СКЛЕРОЗЕ
Нередко дифференцировать рассеянный склероз и другие виды очаговых изменений белого вещества бывает сложно даже опытному специалисту, не говоря о молодых врачах. В таких случаях можно получить дополнительную консультацию врача МРТ, специализирующегося на демиелинизующих заболеваниях и других патологических изменениях нервной системы. Второе мнение специализированного рентгенолога помогает избежать врачебных ошибок и сделать диагноз более достоверным и точным. Кроме того, неврологам необходимо описание МРТ при рассеянном склерозе, выполненное по современным стандартам. Второе мнение можно получить с помощью Национальной телерадиологической сети — эта система обмена диагностическими исследованиями завоевала репутацию надежного помощника, особенно если врачи сталкиваются со сложными или неясными случаями.
ВАРИАНТЫ РАССЕЯННОГО СКЛЕРОЗА
Выше мы рассмотрели МРТ картину при типичной форме рассеянного склероза. Однако, существуют несколько нетипичных форм заболевания, которые обязательно нужно иметь в виду.
Опухолеподобная (псевдотуморозная) форма РС
При этой форме рассеянный склероз на МРТ выглядит как крупный очаг, оказывающий обычно менее выраженное объемное воздействие, чем можно было бы ожидать при таких размерах поражения.
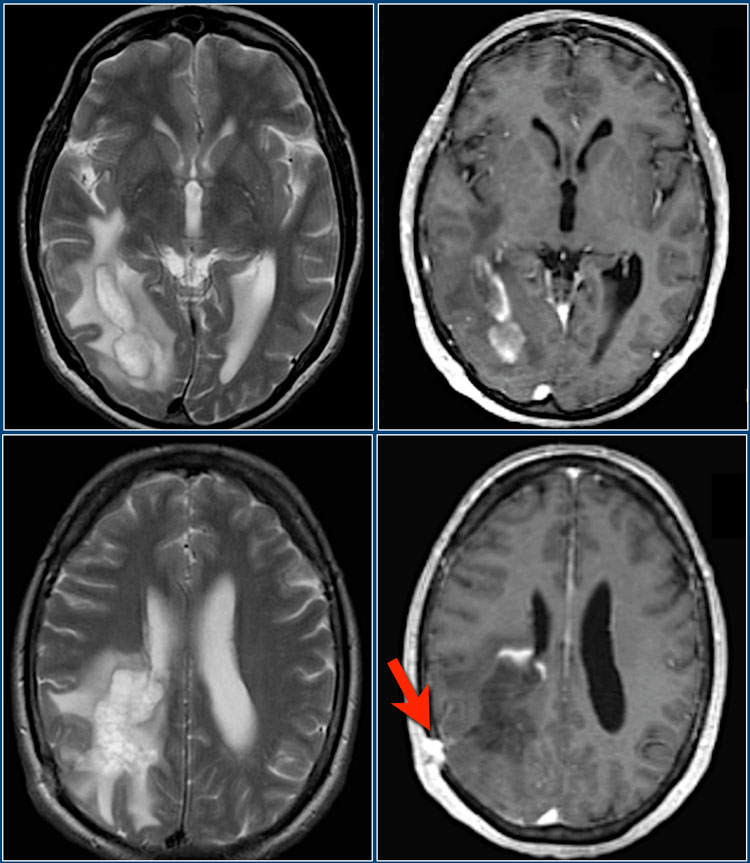
Данные Т1 и Т2 взвешенные МР-томограммы получены у 39-летнего мужчины с подостро возникшей гемианопсией. В этом случае потребовалась биопсия для дифференциальной диагностики между глиомой и демиелинизирующим процессом. Красной стрелкой отмечена зона биопсии.
Имеется перифокальный отек, но относительно слабо выражено объемное воздействие. Путем биопсии было подтверждено димиелинизирующее заболевание. Контрастное усиление по типу незамкнутого кольца с гипоинтенсивным сигналом на Т2 ВИ постконтрастных томограммах и низким кровотоком характерно для демиелинизации.
Как ясно из вышеизложенного, опухолевоподобную форму рассеянного склероза легко перепутать с опухолью. Одна из распространенных ошибок неопытных рентгенологов — заключение о наличии опухоли тогда, когда на самом деле имеется псевдотуморозный РС. В таких случаях всегда важно помнить про возможность повторной консультации снимков МРТ опытными рентгенологами.
Концентрический склероз Бало
Концентрический склероз Бало является редким демиелинизирующим заболеванием, характеризующееся возникновением чередующихся очагов демиелинизации и участков с сохранением миелина, имеющих вид завитков.
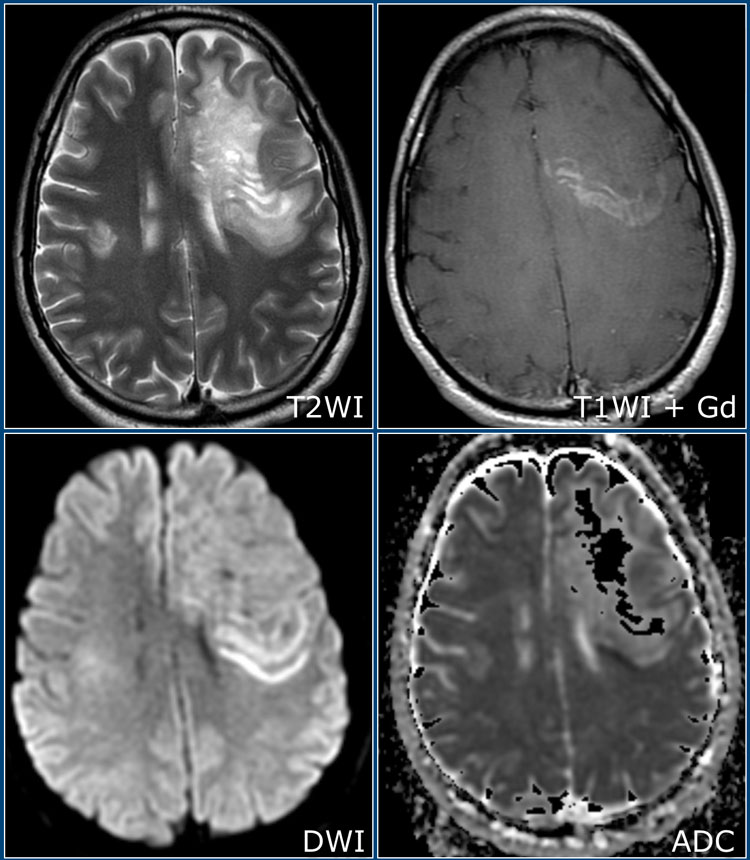
Оптикомиелит Девика
Очень важно учитывать возможность наличия оптикомиелита (болезнь Девика), особенно у пациентов с двухсторонним поражением зрительных нервов. Оптикомиелит – это болезнь, при которой обычно поражаются зрительные нервы и спинной мозг, при этом в головном мозге определяются незначительные изменения. Болезнь Девика нужно предполагать при выявлении распространенных поражений спинного мозга (на протяжении более чем трех сегментов), дающих низкий сигнал на Т1, в сочетании с утолщением спинного мозга за счет отека. На аксиальных томограммах очаги поражения обычно занимают большую часть спинного мозга, что нетипично для РС, при котором очаги имеют меньший размер и расположены по периферии.
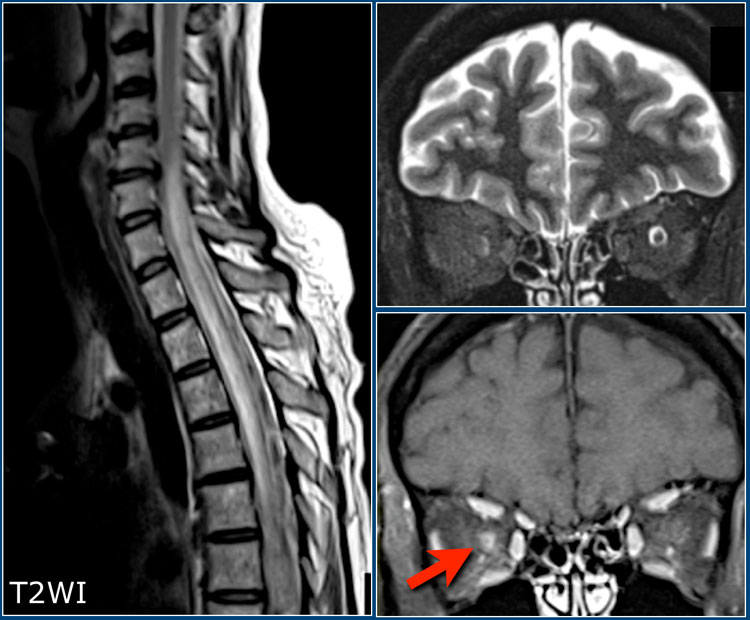
На сагиттальных Т2-взвешенных изображениях спинного мозга у пациента с оптикомиелитом визуализируется продольно ориентированный очаг поражения спинного мозга в сочетании с его отеком.
Острый диссеминированный (рассеянный) энцефаломиелит (ОДЭМ)
ОДЭМ является заболеванием, с которым необходимо проводить дифференциальную диагностику при рассеянном склерозе. ОДЭМ является монофазным, иммунно-обусловленным демиелинизирующим процессом, который часто возникает у детей в результате инфекции или после вакцинации. На МРТ при ОДЭМ обнаруживаются диффузные и относительно симметричные очаги поражения в белом веществе, расположенные супра- и инфратенториально, одновременно усиливающиеся при контрастировании. Также практически всегда наблюдается поражение серого вещества коры головного мозга и подкорковых ганглиев, таламусов.
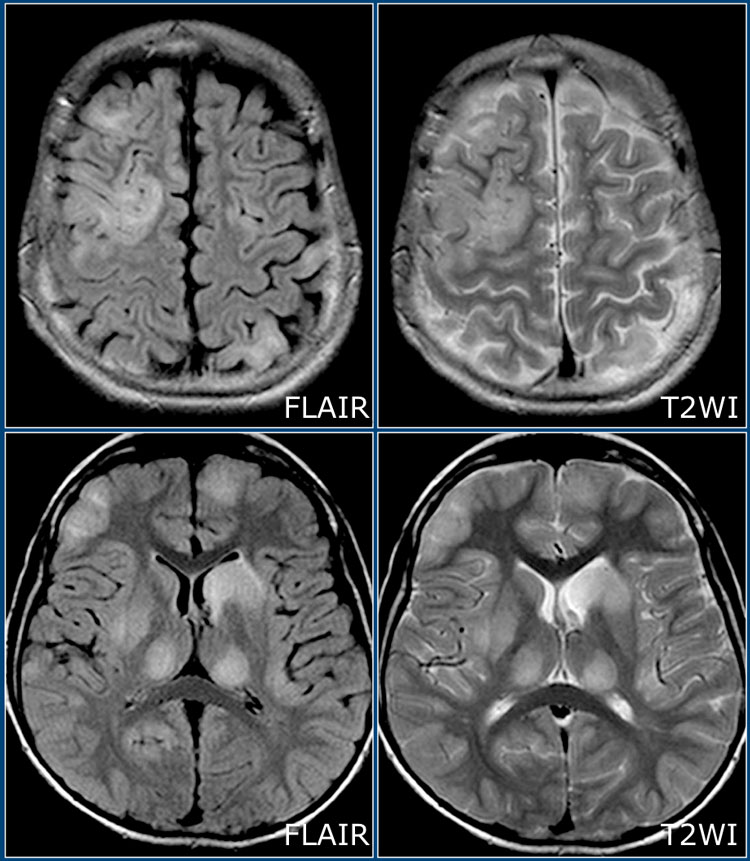
На изображениях представлены аксиальные FLAIR и T2 взвешенные томограммы, выполненные подростку, страдающему острым рассеянным энцефаломиелитом. Обратите внимание на распространенное поражение коры и подкорковых ядер, в том числе, таламусов.
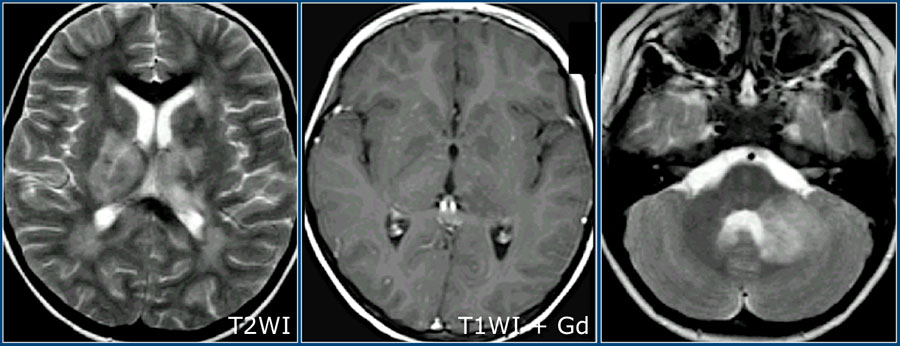
Здесь можно видеть другой случай ОДЭМ. Обратите внимание на поражение базальных ганглиев.
ДИФФЕРЕНЦИАЛЬНАЯ ДИАГНОСТИКА РАССЕЯННОГО СКЛЕРОЗА И ОДЭМ
| ОДЭМ | РС | |
| МРТ головного мозга | Нечеткие поражения | Пальцы Доусона |
| Локализация поражений | Таламус | Юкстакортикально |
| Контрастное усиление | Неравномерное/отсутствует | Локальное |
| Характер поражений | Протяженные, отек | Множественные, мелкие |
| Контрольные исследования | Разрешение | Новые очаги |
Более подробно с дифференциальной диагностикой рассеянного склероза можно познакомиться в этой статье.
РАССЕЯННЫЙ СКЛЕРОЗ: КРИТЕРИИ МАКДОНАЛЬДА
Для постановки диагноза, а также для сведения к минимуму ошибки МРТ при рассеянном склерозе необходимо исключить похожие заболевания и продемонстрировать диссеминацию поражений во времени и пространстве.
Диссеминация в пространстве:
- Наличие одного и большего количества очагов, дающих гиперинтенсивный сигнал на Т2, как минимум в двух из четырех областях в ЦНС: перивентрикулярно, юкстакортикально, инфратенториально или в спинном мозге.
- Для заключения о рассеянном склерозе не требуется контрастное усиление очагов после введения препаратов гадолиния.
Диссеминация во времени:
- Появление новых очагов на Т2 или вновь возникших поражений, накапливающих контраст (препараты гадолиния) на контрольной МРТ по сравнению с изначальным исследованием, независимо от того, когда оно было выполнено.
- Одновременное возникновение бессимптомно протекающих, усиливающихся после введения препаратов гадолиния, и не усиливающихся очагов.
Критерии Макдональда были рекомендованы в 2001 году международной группой (исследователей) и пересматривались дважды: в 2005 и 2010 годах.
а) Терминология:
1. Сокращения:
• Рассеянный склероз (PC)
2. Определения:
• Первичное демиелинизирующее заболевание центральной нервной системы, характеризующееся наличием множества очагов поражения различной локализации и давности
б) Визуализация:
1. Общие характеристики:
• Наиболее значимый диагностический признак:
о Сопутствующие очаги поражения головного мозга, локализующиеся в перивентрикулярных, подмозолистом отделах мозга, стволе мозга и белом веществе мозжечка
• Локализация:
о Изолированное поражение спинного мозга (10-20%):
о Наиболее часто поражаются шейные сегменты спинного мозга
- 2/3 очагов поражения спинного мозга
о Дорзолатеральные отделы спинного мозга
о Не соответствует границе серого и белого вещества
• Размеры:
о 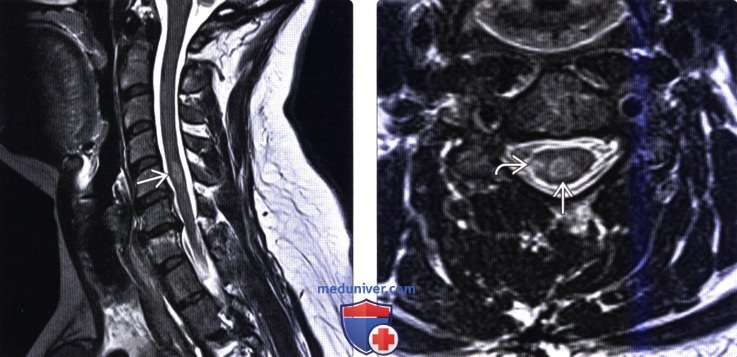
(Слева) Сагиттальный срез, Т2-ВИ: фокальное усиление интенсивности сигнала в толще шейного отдела спинного мозга на уровне С5. Спинной мозг умеренно увеличен в объеме соответственно размерам характерного демиелинизирующего очага поражения.
(Справа) Аксиальный срез, Т2-ВИ: гиперинтенсивные в Т2-режиме очаги демиели-низации в центральных и периферических участках спинного мозгам. Гиперинтенсивность Т1-сигнала не позволяет судить о возрасте очага, активности демиелинизирующего процесса, выраженности отека или явлений воспаления.
в) Дифференциальная диагностика рассеянного склероза:
1. Интрамедуллярная опухоль спинного мозга:
• Увеличение объема спинного мозга
• Поражение всего поперечника спинного мозга
• Перитуморозный отек
• Диффузное или частичное контрастное усиление
• Кистозный ± геморрагический компоненты
2. Идиопатический поперечный миелит:
• Центральная локализация поражения
• Протяженность поражения — 3-4 сегмента
• Поражение >2/3 поперечника спинного мозга
• Различная степень контрастного усиления
• Отсутствие сочетанных интракраниальных очагов
• Диагноз исключения
3. Оптиконейромиелит:
• Аутоиммунное воспалительное заболевание, характеризующееся поражением миелиновых оболочек волокон зрительного нерва и спинного мозга
• Ограниченное поражение головного мозга
• Продольно распространенная (> 3 позвоночных сегментов) гиперинтенсивность Т2-сигнала спинного мозга + контрастное усиление сигнала зрительных нервов
• Изменение Т2-сигнала захватывает весь поперечник спинного мозга
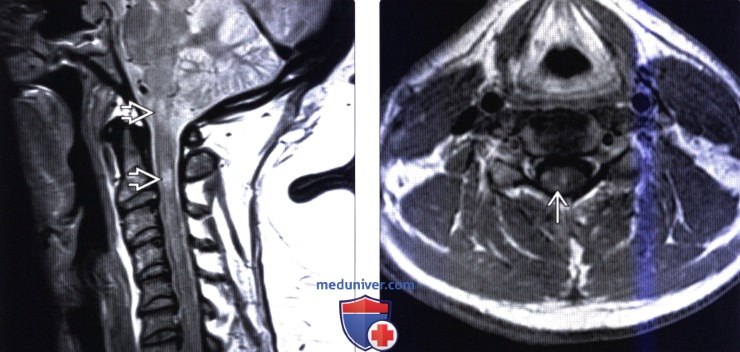
(Слева) На PD FSE МР-И шейного отдела спинного мозга видны характерные овоидной формы гиперинтенсивные интрамедуллярные очаги демиелинизации, не сопровождающиеся значительным увеличением объема спинного мозга.
(Справа) Аксиальный срез, Т1 -ВИ с КУ шейного отдела спинного мозга: фокальное периферическое контрастное усиление сигнала в области множественных активных очагов демиелинизации.
г) Патология. Общие характеристики:
• Этиология:
о Аутоиммунный клеточно-опосредованный воспалительный процесс с поражением миелиновых оболочек аксональных волокон центральной нервной системы:
- Инфекционные агенты могут играть как первичную, так и вторичную роль:
Гуморальный механизм: перекрестная реактивность между инфекционными и собственными антигенами
о Возможно, существует связь между PC и нарушением венозного оттока из полости черепа на фоне множественных стриктур экстракраниальных вен:
- Нарушение дренирования СМЖ в венозную систему у пациентов с PC приводит к достаточно сложным гемодинамическим нарушениям → хроническая цереброспинальная венозная недостаточность (ХЦСВН):
Множественные заместительные шунты с высокой частотой рефлюкса крови как в интракраниальных, так и в экстракраниальные сегментах венозной системы
Нарушение позиционного механизма регуляции венозного оттока от головного мозга
- Формированию бляшек предшествует ↑ скорости и объема церебрального кровотока и ↓ среднего времени транзита (по сравнению с базовыми значениями в периоды ремиссии заболеваниями)
- Ранее эти изменения считались признаками локального нарушения кровотока, связанного с воспалительными и нейродегенеративными процессами:
На сегодняшний день их также связывают с обнаруженными недавно выраженными стенозами экстракраниальных вен, дренирующих головной и спинной мозг
• Генетика:
о PC может быть наследственным заболеванием, развивающимся на фоне сложного взаимодействия генетических факторов и факторов внешней среды
- Ориентировочный риск развития заболевания у родных братьев и сестер пробанда составляет 3,0-5,0%, если один или оба родителя болеют PC, то этот риск возрастает до 29,5%
- Риск развития заболевания у детей лица, страдающего PC, составляет 2-3%, если больны оба родителя, риск выше
• Сочетанные изменения:
о Сочетанные изменения головного мозга присутствуют у 90% пациентов с поражением спинного мозга
о Нейрофиброматоз 1 типа
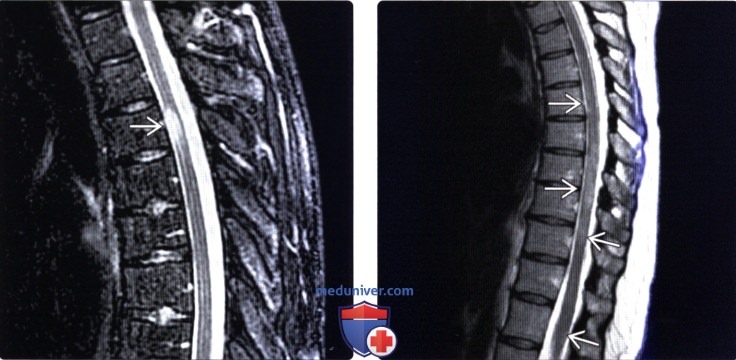
(Слева) Сагиттальный срез, STIR МР-И: одиночный очаг демиелинизации в толще грудного отдела спинного мозга, не сопровождающийся значимым увеличением объема спинного мозга. STIR-режим более чувствителен в отношении диагностики очагов PC по сравнению с Т2-режимом, однако и артефактов в этом режиме бывает больше.
(Справа) Сагиттальный срез, Т2-ВИ грудного отдела спинного мозга: множественные интрамедуллярные очаги усиления сигнала.
д) Клинические особенности:
1. Клиническая картина рассеянного склероза:
• Наиболее распространенные симптомы/признаки:
о Поражение спинного мозга может протекать бессимптомно
о Парестезии
• Другие симптомы/признаки:
о Слабость мышц
о Гиперрефлексия
о Нарушение походки
о Тазовые нарушения
• Динамическое наблюдение за пациентами включает периодические неврологические обследования с целью оценки прогрессирования заболевания и MPT-исследование головного и спинного мозга для оценки активности заболевания
2. Демография:
• Возраст:
о Пик дебюта заболевания приходится на возраст 20-40 лет
о Дебют заболевания в возрасте младше 1 8 лет встречается в 3-5% случаев
• Пол:
о Женщины болеют несколько чаще мужчин (1,7:1):
- У мужчин чаще встречается ПР и ВП формы PC
- У женщин - ВР форма PC
о Одинаково часто у мужчин и женщин встречается ПП форма PC
• Этническая предрасположенность:
о Более высок риск заболевания у представителей восточно-европейских народов
• Эпидемиология:
о Заболеваемость выше в северных широтах земного шара:
- 30-80 на 100 тыс. населения на севере США и Европы
- 6-14 на 100 тыс. населения на юге США и Европы
- 1 на 100 тыс. населения в экваториальных странах
3. Течение заболевания и прогноз:
• Доброкачественная форма (20%):
о Полный регресс после 1-2 эпизодов обострения заболевания
о У ряда пациентов через 10-15 лет ремиссии отмечается прогрессирование заболевания
• Возвратно-ремиттирующая (ВР) форма (25%):
о Ярко выраженные периоды обновления или усугубления имеющейся симптоматики, сменяющиеся периодами полного или частичного ее регресса
о У 90% пациентов по истечение 25 лет развивается прогрессирующая форма PC
• Вторично-прогрессирующая (ВП) форма (40%):
о Является следующей стадией ВР формы
о Усугубление неврологического дефицита и функциональной недостаточности
о Неполные и нечастые ремиссии
• Первично-прогрессирующая (ПП) форма (12%):
о Постоянное прогрессирование заболевания:
- Часты моторные нарушения
- Первичное поражение спинного мозга
- Отсутствие ярких периодов обострения
• Прогрессирующе-ремиттирующая (ПР) форма (3%):
о Клиника аналогична ПП PC
о Включает яркие периоды обострения, которые не сменяются периодами регресса симптоматики
о Высокий уровень летальности
4. Лечение рассеянного склероза:
• Препараты, нивелирующие клиническую симптоматику и сопутствующие воспалительные изменения ЦНС:
о Внутривенная и пероральная терапия преднизолоном
о Плазмаферез:
- При отсутствии эффекта от глюкокортикоидов
о Интерферон β (интерферон β-1b, интерферон β-1а):
- Иммуносупрессия
о Глатирамера ацетат:
- Синтетический протеин, являющийся аналогом белкового компонента миелина
- Является субстратом для Т-лимфоцитов
о Митоксантрон:
- Подавление функции Т- и В-лимфоцитов
• Симптоматическая терапия, включающая обезболивание, купирование мышечных спазмов, лечение утомляемости, депрессии, эректильной дисфункции и тазовых нарушений:
о Холинолитики
о Мягкие миорелаксанты
е) Диагностическая памятка:
1. Следует учесть:
• МРТ головного мозга, включающая FSE Т2-ВИ мозолистого тела:
о Наличие перивентрикулярных очагов, очагов в подмозолистой области, стволе мозга или белом веществе мозжечка являются характерными признаками PC
• Выраженность атрофии серого вещества спинного мозга коррелирует с выраженностью функциональной недостаточности
2. Советы по интерпретации изображений:
• Для подтверждения диагноза лучевые находки обязательно должны коррелировать с соответствующими клиническими и лабораторными данными
• Острая фаза PC может напоминать клинику новообразования спинного мозга
ж) Список использованной литературы:
1. Bigi S et al: Outcomes After Early Administration of Plasma Exchange in Pediatric Central Nervous System Inflammatory Demyelination. J Child Neurol. ePub, 2014
2. De Stefano N et al: Spinal cord imaging in multiple sclerosis: Filling the gap with the brain. Neurology. 83( 15): 1306-7, 2014
3. Kearney H et al: Spinal cord grey matter abnormalities are associated with secondary progression and physical disability in multiple sclerosis. J Neurol Neurosurg Psychiatry. ePub, 2014
4. Russi AE et al: The meninges: new therapeutic targets for multiple sclerosis. Transl Res. ePub, 2014
5. Schlaeger R et al: Spinal cord gray mattekatrophy correlates with multiple sclerosis disability. Ann Neurol. 76(4):568-80, 2014
6. Tallantyre EC et al: Clinico-pathological evidence that axonal loss underlies disability in progressive multiple sclerosis. Mult Scler. 16(4):406-11,2010
7. International Working Group for Treatment Optimization in MS: Treatment optimization in multiple sclerosis: report of an international consensus meeting. EurJ Neurol. 11(1):43-7, 2004
- Вернуться в оглавление раздела "Лучевая медицина"
Редактор: Искандер Милевски. Дата публикации: 20.8.2019
Читайте также:




