Рассеянный склероз цереброспинальной формы что это такое

Есть предположения, что это заболевание относится к аутоиммунным, не исключают влияния генетических факторов и образа жизни, стрессов.
Цереброспинальная форма ремиттирующего течения рассеянного склероза характеризуется поражением нервных клеток как головного, так и спинного мозга, но РРС иногда локализован только в головном или позвоночном отделах.
Но если Вы пока не в теме, если Вам только поставили диагноз рассеянный склероз, настоятельно рекомендую Вам прочитать два коротких поста на моем блоге:
уверяю Вас все не так грустно, как кажется на первый взгляд.
Типы течения болезни
Выделяют несколько характерных типов течения болезни:
- Ремиттирующая форма рассеянного склероза, при которой периодически происходят обострения заболевания, сменяющиеся периодами ремиссии. Приступы могут продолжаться от 24 часов до нескольких недель. В периоды ремиссии (они могут длиться месяцы и даже годы) состояние больного остается стабильным, как у вполне здорового человека, симптомы не проявляются и болезнь не оказывает существенного влияния на качество жизни человека. Этим типом РС страдают до 90% пациентов, но по прошествии 10-15 лет болезнь может начать прогрессировать.
- Для вторично-ремиттирующей формы поначалу также характерно возникновение периодических приступов, но рецидивирующее течение рассеянного склероза сопровождается устойчивыми нарушениями в работе ЦНС, а вот приступы могут ослабнуть или вовсе исчезнуть.
Симптоматика и диагностика
Первичная диагностика при ремиттирующем течении рассеянного склероза базируется на тщательном анализе симптоматики клинической картины, дополняемой результатами МРТ и пункции цереброспинальной жидкости. В период рецидива характерно повышение уровня иммуноглобулинов и лейкоцитов, что легко определяется при анализе крови.
Лечение
Необходимо при появлении первых признаков заболевания, особенно в подростковом и юношеском возрасте, без промедления обратиться за помощью к врачу для постановки диагноза. Важно сразу определить, что это ремиттирующий рассеянный склероз, а не другая, сравнительно легкая болезнь или обычное недомогание.
Полностью РС вылечить невозможно, практикуется лишь поддерживающая терапия, вполне способная купировать приступы и сохранять высокое качество жизни пациента на протяжении десятилетий, не подвергая его жизнь угрозе.
При постановке диагноза в возрасте 14-20 лет болезнь можно назвать доброкачественной, если же заболевание наступило в возрасте после 40 лет, его течение может быстро прогрессировать с неблагоприятным прогнозом.
К методам лечения относят:
- Медикаменты: иммуномодуляторы, гормональная терапия, ноотропные средства, цитостатики и другие ЛС.
- Физическую активность, лечебную гимнастику и физкультуру.
- Народные средства в качестве поддерживающей терапии.
Сочетается симптоматическое лечение и поддерживающая терапия с целью максимально продлить периоды ремиссии. Необходимо избавиться от вредных привычек, соблюдать здоровый образ жизни, бороться с лишним весом. РРС – не приговор; хотя полного излечения пока достичь не удается, с этим диагнозом можно жить полноценной жизнью.
Следующий пост будет о необходимости физической активности при рассеянном склерозе с конкретными ссылками на демонстрацию упражнений в видео формате.
Рассеянный склероз – сложное заболевание, поражающее нервную систему. Происходит разрушение миелиновой оболочки нервных окончаний, а на ее месте возникают склеротические образования, которые состоят из соединительной ткани. Возникшие бляшки не дают нервным импульсам свободно поступать к органам из головного мозга.
Следствием недуга становится слабость в мышцах, переходящая в паралич. Скорость прогрессирования определяет продолжительность жизни.
Заболевание поражает молодежь от 15 до 40 лет. Очень мало шансов заболеть в более старшем возрасте.
Причины
Точных причин возникновения рассеянного склероза в настоящее время не названо, но есть предположения, на которых основаны факторы, приводящие к проблеме:
- Генетика. Неправильное сочетание генов разрушает иммунную систему.
- Внешние факторы. Это может быть сильный стресс, неблагоприятные условия жизни, злоупотребление вредными привычками, а также в результате радиационных излучений, ультрафиолета.
Вызвать заболевание может и сочетание генетических факторов с внешними.
Некоторые специалисты считают, что рассеянный склероз передается по наследству, но многочисленные исследования показали, что процент возможной передачи болезни от родителей к детям не превышает 10%.
В зоне риска находятся люди:
— перенесшие сильные нервно-психические напряжения;
— проживающие в северных районах и испытывающие нехватку витамина D, поступающего в организм с появлением солнечных лучей;
— курящие длительное время и получающие большие дозы никотина;
— привившиеся от гепатита В;
— имеющие пониженный уровень мочевой кислоты;
— перенесшие вирусные и бактериальные заболевания.
Рассеянный склероз чаще образуется у женщин, особенно во время вынашивания ребенка. В этом случае, малыш также находится в ситуации риска.
Симптомы
Насчитывается около 50 симптомов рассеянного склероза, из-за чего установить правильный диагноз в начале заболевания удается редко. Проявляется недуг у каждого заболевшего индивидуально, и предсказать дальнейшее течение его практически невозможно.
Чаще всего рассеянный склероз проявляется так:
Данное заболевания изменяет поведение и способствует снижению интеллекта. В теплое время года симптомы усиливаются.
Диагностика болезни
Самостоятельное обнаружение рассеянного склероза невозможно, поскольку заболевание очень схоже по признакам с различными нарушениями нервной системы.
После сбора анамнеза (жалобы пациента и внешние признаки) врач назначает обследование со сдачей анализов и обязательной магнитно-резонансной томографии, которая позволяет увидеть места скопления рубцовых изменений миелиновой оболочки.
Но если болезнь находится в стадии прогрессирования, рубцовые очаги не видны, так как для их появления требуется определенное время. Исходя из этого, МРТ назначается не чаще, чем 2 раза в год.
Анализ на иммуноглобулины, находящиеся в спинномозговой жидкости, покажет их количество. Для болезни характерно их повышение.
Также при наличии рассеянного склероза, в крови пациента наблюдается повышение лейкоцитов.
В комплексе все эти мероприятия позволяют точно диагностировать места поражения спинного и головного мозга, а также определить форму заболевания.
Цереброспинальная форма
В зависимости от участка, который подвергается поражению, выделяют формы рассеянного склероза:
- церебральная — образуется при повреждении некоторых участков головного мозга;
- спинальная – поражает спинной мозг;
- цереброспинальная – форма при которой затронуты отделы и головного, и спинного мозга.
Многие специалисты считают эти 
формы стадиями поражения мозговых участков, возникающими у одного заболевшего человека.
Цереброспинальная форма – самый распространенный вид рассеянного склероза.
В самом начале заболевания в нервной системе образуется многоочаговость, которая вызывает симптомы пирамидальных и мозжечковых поражений спинного и головного мозга, затрагивает зрительный и вестибулярный аппараты. Часто это форма начинается с ретробульбарного неврита.
Получение инвалидности зависит от определенных течений заболевания:
- Доброкачественный склероз. Этот вид считается излечимым. Начинается резко, с сильными приступами, которые постепенно ослабевает. Это дает возможность поврежденным участкам восстанавливаться.
- Ремитирующий. Часто встречающийся вид. Периоды обострения сменяются стойкой ремиссией, во время которой пораженные ткани восстанавливаются. К инвалидности такой вид, как правило, не приводит.
- Первично прогрессирующий. Состояние начинает ухудшаться с первых приступов, человек быстро теряет работоспособность, получая инвалидность.
- Вторично прогрессирующий. Ухудшение происходит постепенно, но все же ведет к инвалидности (в течение 5 лет).
Заболевание рассеянный склероз очень коварно, его течение и последствия непредсказуемы. Однако прогнозировать развитие болезни помогают данные, получены путем МРТ.
Лечение
Еще пару десятилетий назад рассеянный склероз считался приговором, ведущим к неминуемой гибели. Но медицина сумела создать методы, позволяющие заболевшему поддерживать здоровье и жить практически полноценной жизнью. К сожалению, препаратов способных полностью вылечить недуг еще не изобрели.
Существует несколько методов лечения рассеянного склероза:
- Медикаментозное (иммуномодулирующие препараты, цитостатики, ноотропы, диуретики и другие);
- Лечебная физкультура;
- Лечение стволовыми клетками;
- Народные методы (укусы пчел и их продукты, лечебные травы).
Сочетая все методы можно длительное время поддерживать здоровье, не допуская инвалидности.
В зависимости от этапов развития заболевания лечение делится на типы:
- Замедление прогрессирующих процессов;
- Уменьшение тяжести заболевания во время обострений;
- Симптоматическое лечение;
- Реабилитация, увеличивающая периоды ремиссии.
Все необходимые процедуры назначает специалист. Не стоит заниматься самолечением и перед применением народных средств также необходимо проконсультироваться в лечащим врачом.
Профилактические меры
Каких-то специфических процедур для профилактики рассеянного склероза не существует. Необходимо поддерживать здоровое состояние организма, отказаться от алкоголя и курения, рационально питаться, не допускать ожирения, а также проводить профилактику против инфекционных и вирусных заболеваний.

![]()
Cпособы диагностики рассеянного склероза на ранней стадии![]()
Симптомы и лечение сирингомиелия![]()
Симптомы и лечение мышечной гипотонии![]()
Причины и лечение детского невроза![]()
Головные боли в затылке — почему происходят и…![]()
Каким должен быть нормальный уровень холестерина?
Существует ли риск инсульта?
- часто
- иногда
- редко
- часто
- иногда
- редко
- врожденный порок
- клапанные нарушения
- инфаркт
- каждый год
- раз в жизни
- никогда
Инсульт достаточно опасное заболевание, которому подвержены люди далеко не только старческого возраста, но и среднего и даже совсем молодого.
Инсульт – чрезвычайная опасная ситуация, когда требуется немедленная помощь. Зачастую он заканчивается инвалидностью, во многих случаях даже смертельным исходом. Помимо закупорки кровеносного сосуда при ишемическом типе, причиной приступа может стать и кровоизлияние в мозг на фоне повышенного давления, иначе говоря геморрагический инсульт.
Ряд факторов увеличивает вероятность наступления инсульта. Не всегда виновны, например, гены или возраст, хотя после 60 лет угроза значительно возрастает. Тем не менее, каждый может что-то предпринять для его предотвращения.
1. Избегайте гипертонии
Повышенное артериальное давление является основным фактором угрозы развития инсульта. Коварная гипертония не проявляется симптомами на начальном этапе. Поэтому больные замечают ее поздно. Важно регулярно измерять кровяное давление и принимать лекарства при повышенных уровнях.
2. Бросьте курить
Никотин сужает кровеносные сосуды и повышает артериальное давление. Опасность инсульта у курильщика вдвое выше, чем у некурящего. Тем не менее, есть и хорошие новости: те, кто бросают курить, заметно снижают эту опасность.
3. При избыточной массе тела: худейте
Ожирение - важный фактор развития инфаркта мозга. Тучные люди должны задуматься о программе похудения: есть меньше и качественнее, добавить физической активности. Пожилым людям стоит обсудить с врачом, в какой степени им полезно снижение веса.
4. Держите уровни холестерина в норме
5. Ешьте здоровую еду
6. Умеренное потребление алкоголя
Чрезмерное употребление алкоголя увеличивает гибель пострадавших от инсульта клеток мозга, что не допустимо. Полностью воздерживаться необязательно. Стакан красного вина в день даже полезен.
7. Двигайтесь активно
Движение иногда лучшее, что можно сделать для своего здоровья, чтобы сбросить килограммы, нормализовать артериальное давление и поддержать эластичность сосудов. Идеальны для этого упражнения на выносливость, такие как плавание или быстрая ходьба. Продолжительность и интенсивность зависят от личной физической подготовки. Важное замечание: нетренированные старше 35 лет должны быть первоначально осмотрены врачом, прежде чем начать заниматься спортом.
8. Прислушивайтесь к ритму сердца
Ряд заболеваний сердца способствует вероятности инсульта. К ним относятся фибрилляция предсердий, врожденные пороки и другие нарушения ритма. Возможные ранние признаки проблем с сердцем нельзя игнорировать ни при каких обстоятельствах.
9. Контролируйте сахар в крови
Люди с диабетом в два раза чаще переносят инфаркт мозга, чем остальная часть населения. Причина заключается в том, что повышенные уровни глюкозы могут привести к повреждению кровеносных сосудов и способствуют отложению бляшек. Кроме того, у больных сахарным диабетом часто присутствуют другие факторы риска инсульта, такие как гипертония или слишком высокое наличие липидов в крови. Поэтому больные диабетом должны позаботиться о регулировании уровня сахара.
10. Избегайте стресса
Иногда стресс не имеет ничего плохого, может даже мотивировать. Однако, продолжительный стресс может повысить кровяное давление и восприимчивость к болезням. Он косвенно может стать причиной развития инсульта. Панацеи от хронического стресса не существует. Подумайте, что лучше для вашей психики: спорт, интересное хобби или, возможно, упражнения на расслабление.
Что такое рассеянный склероз? Причины возникновения, диагностику и методы лечения разберем в статье доктора Новиков Ю. О., остеопата со стажем в 39 лет.

Определение болезни. Причины заболевания
Рассеянный склероз (РС) является одним из частых хронических аутоиммунных заболеваний центральной нервной системы (ЦНС).
Распространенность РС высока и делится на зоны с высокой, умеренной и низкой встречаемости заболевания. Высокая распространённость отмечена в Северной Америке и Северо-Западной Европе.
В мире выявлено около 2 млн больных РС. В нашей стране в различных областях количество заболвших РС колеблется от 2 до 70 больных на 100 000 человек, причём значительно реже болезнь встречается в Средней Азии и Закавказье. В крупных промышленных районах и городах заболеваемость выше, чем в сельской местности, у лиц мужского и женского пола она одинакова.
- начало болезни в молодом возрасте, обычно между 20 и 35 годами (в отдельных случаях заболевают люди и более молодого, и более старшего возраста);
- многосимтомность;
- полиморфизм (многообразность) проявлений;
- прогрессирующее течение с весьма типичной наклонностью к ремиссиям и новым обострениям. [1][2]
Причина возникновения РС точно не установлена. Высказывалось мнение об инфекционной природе этого заболевания. Такое предположение основывается на случае острого развития заболевания с повышением температуры и свойственными инфекционным заболеваниям изменениям ликвора и крови, а также патоморфологических данных.
В настоящее время известно, что возбудителем РС может являться нейтропный фильтрующийся вирус, идентичный вирусу рассеянного энцефаломиелита.
В основе демиелинизации (избирательного поражения головного мозга) лежит аутоиммунный процесс. Пути передачи инфекции не выяснены. Заражения непосредственно от больного не происходит. Возможность контактного пути распространения болезни следует считать маловероятным. [3] [4]
Симптомы рассеянного склероза
При всём многообразии и изменчивости расстройств, свойственных РС, можно выделить основную, наиболее частую, типичную его форму—цереброспинальную.
Обычно заболевание цереброспинальной формой РС начинается в молодом возрасте. Эта форма характеризуется:
- сочетанием пирамидных и мозжечковых расстройств;
- нередким поражением зрительных нервов;
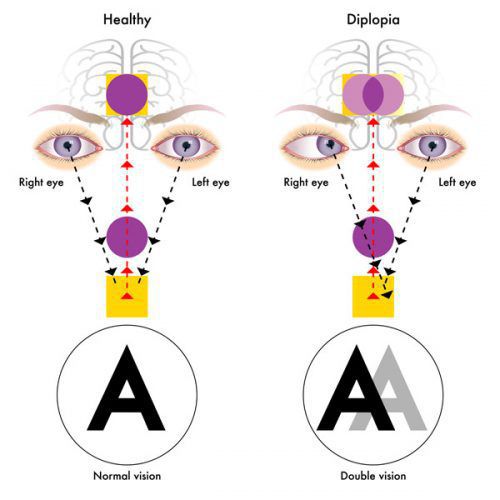
- иногда преходящей диплопией (раздвоение видимых объектов);
- ремиттирующим течением (повторные ремиссии).
Развитие пирамидных и мозжечковых расстройств обусловлено частым образованием очагов воспаления в боковых столбах спинного мозга, мозговом стволе и ножках мозжечка.
Наиболее ранними симптомами являются:
- утрата брюшных рефлексов;
- утомляемость и слабость ног;
- лёгкое интенционное дрожание в руках;
- нистагм (неконтролируемое ритмичное движение глаз).
Нередко начальным изолированным расстройством является поражение зрения, развивающееся по типу так называемого ретробульбарного неврита (острое воспаление зрительного нерва). При этом возникает слепота или скотома (слепой участок в поле зрения) того или иного глаза.

Поскольку процесс локализуется не в соске зрительного нерва, а в его стволе (ретробульбарно), то на глазном дне в течение иногда довольно длительного срока изменений не обнаруживается.
При значительном поражении поперечника зрительного нерва утрачивается прямая реакция зрачка слепого глаза на свет при сохранённой реакции сужения его в случае освещения другого глаза (содружественная реакция зрачка).
Для ретробульбарного неврита при РС характерно выпадение центральных полей зрения (центральная скотома), так как бляшки развиваются обычно внутри ствола зрительного нерва. В отличие от этого при ретробульбарном неврите сифилитической этиологии или при воспалении придаточных полостей носа чаще наблюдается концентрическое сужение полей зрения, так как воспалительный процесс развивается с наружной поверхности зрительного нерва — с его оболочек.

Через известный срок при РС обнаруживаются изменения глазного дна — побледнение соска зрительного нерва (атрофия). Типичным для РС является преимущественное побледнение височных половин сосков зрительных нервов. Утрата зрения может быть полной или частичной, одно- или двусторонней. Через некоторое время обычно наступает улучшение, но процесс может и нарастать. Двусторонняя слепота отмечается редко.
Наиболее ранними мозжечковыми расстройствами является:
- интенционное дрожание в руках, обнаруживаемое при пальце-носовой пробе;
- расстройство почерка;
- нистагм глазных яблок при отведении в стороны.
Резко выраженный нистагм (иногда не только горизонтальный, но и вертикальный или ротаторный), зависящий от пораженпя мозжечка, расстройства речи (скандированная речь) и дрожание головы или туловища являются уже признаком далеко зашедшего процесса.
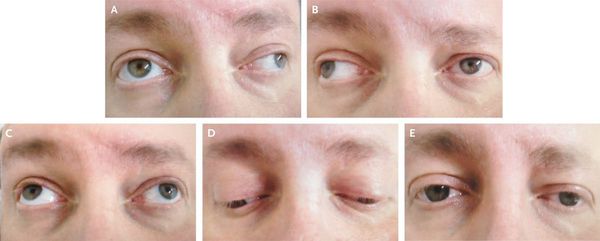
Развиваются и другие мозжечковые симптомы — адиадохокинез (невозможность быстрой смены противоположных движений — сгибания или вращения), шаткая походка и др.
Иногда, наряду с выраженными симптомами пирамидного поражения, отмечаются и симптомы поражения периферического двигательного неврона: утрата сухожильных рефлексов конечностей, атрофии мышц.
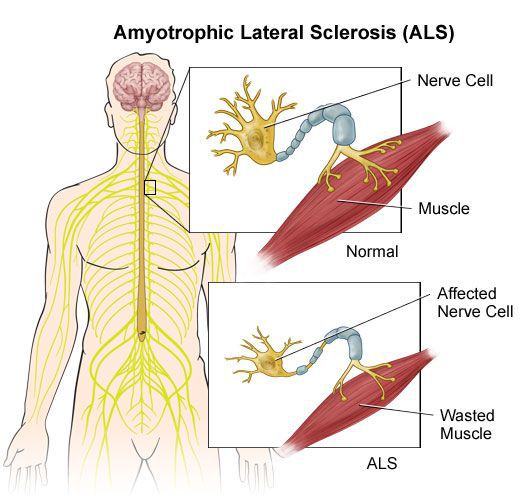
Нарушения чувствительности не столь выражены, как двигательные расстройства. Своеобразной парестезией (ощущение жжения, мурашек, покалывания) при РС является возникающее при резком сгибании головы к груди ощущение электрического тока, как бы пробегающего по позвоночнику вниз, с иррадиацией в ноги, иногда в руки. В некоторых случаях наблюдаются нарушения суставно-мышечного и вибрационного чувства в нижних конечностях. Значительно реже расстраивается поверхностная чувствительность.
Из черепномозговых нервов, кроме зрительных, чаще поражаются отводящий и глазодвигательный нервы. Паралич глазных мышц обычно имеет преходящий характер и выражается лишь диплопией, которая может быть начальным симптомом заболевания.
Нередки поражения тройничного, лицевого и подъязычного нервов. Развитие склеротических бляшек в надъядерных отделах кортико-нуклеарного пути может стать причиной возникновения псевдобульбарного синдрома, а в мозговом стволе — развития бульбарных симптомов (симптомы поражения черепных нервов).
Нарушения функций тазовых органов являются нередкими симптомами РС. Встречаются следующие нарушения:
- императивные (внезапные и неподавляемые) позывы, учащения, задержки мочи и стула;
- недержание, неполное опорожнение мочевого пузыря, приводящее к уросепсису — характерны для боле поздних стадий.
Нередки нарушения функции половой системы. Эти проблемы могут одновременно являться функциональными нарушениями тазовых органов, а также могут быть самостоятельными симптомами.
Психические нарушения редки. Деменция и выраженные формы психического расстройства свойственны лишь поздним периодам заболевания и обусловлены множественными и распространенными очагами в коре и подкорковых образованиях больших полушарий.
Патогенез рассеянного склероза
Для того, чтобы понять механизм развития РС, необходимо ознакомиться с патологической анатомией данного заболевания.
При микроскопическом исследовании обнаруживаются заметные и достаточно характерные изменения, выявляемые с наибольшим постоянством в спинном мозгу, мозговом стволе и полушариях головного мозга. Видны множественные бляшки различной величины (от точечных до весьма массивных, которые, к примеру, занимают весь поперечник спинного мозга), рассеянные преимущественно в белом веществе. Такая множественность и разбросанность очаговых изменений и определяет название болезни.
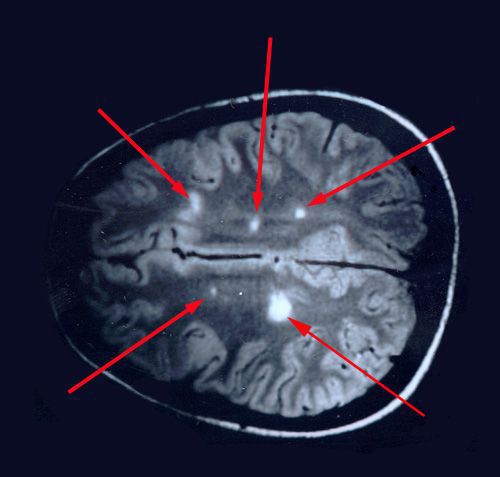
Отдельные бляшки имеют округлую форму, они нередко сливаются и создают изменения сложных очертаний. Цвет бляшек на разрезе розовато-серый (недавно образовавшиеся очаги) или серый, желтоватый (старые очаги).
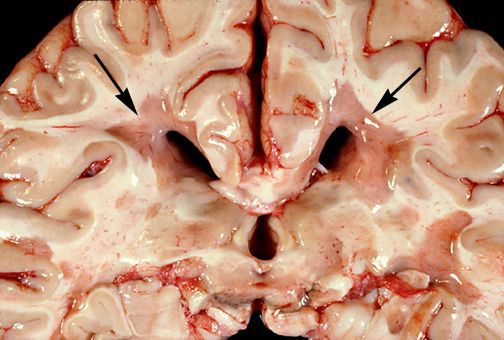
При разрезе бляшки определяется их большая плотность по сравлению с нормальной мозговой тканью. Эти уплотнения, склерозирование бляшек дало возможность охарактеризовать заболевание как склероз.
При микроскопии на первый план выступают изменения миелиновых волокон. В области очага, бляшки, в белом веществе наблюдаются в той или иной степени распад миелиновой оболочки, покрывающей нервные волокна центральных проводников, причём осевой цилиндр нередко остаётся неповреждённым.
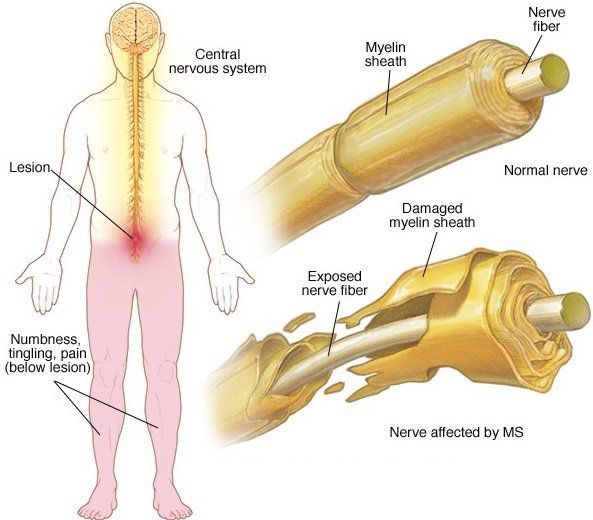
В остром периоде, при наличии отёка и инфильтрации, в очаге поражения нарушается проводимость по нервным волокнам. В дальнейшем, при условии гибели осевых цилиндров, возникают необратимые, стойкие выпадения.
После периода острого воспаления оказывается, что осевые цилиндры частично сохраняют свою целостность и проводимость, иногда даже наблюдается ремиелинизация нервных волокон. В результате наблюдается не только ремиссия, но даже и вполне удовлетворительное восстановление отдельных утраченных ранее функций, что очень характерно для РС.
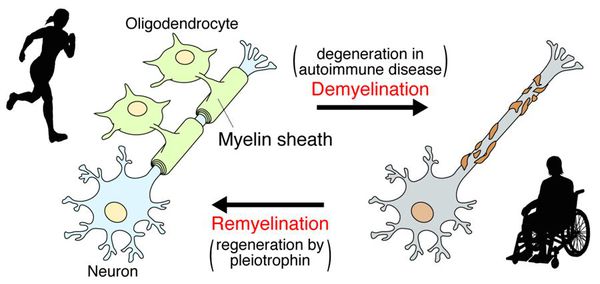
Образование новых воспалительных очагов определяет ухудшение и возникновение новых симптомов. [2] [5]
Классификация и стадии развития рассеянного склероза
Строгой и общепринятой классификации РС нет. Некоторые авторы предлагают подразделять РС по клиническому течению, другие по локализации процесса. [9]
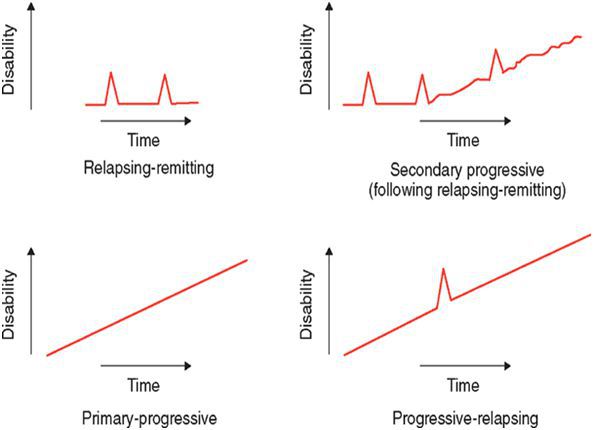
По характеру течения выделяют:
- ремитирующую форму — характеризуется редкими обострениями, чередующимися с ремиссиями, иногда длящимися годами, причём поражённые участки мозга восстанавливаются как частично, так и полностью;
- первично прогрессирующую — незаметное начало и медленное, но необратимое нарастание симптоматики;
- вторично-прогрессирующую — сначала напоминает ремитирующую, но на поздних стадиях характерен переход в прогрессирующую форму;
- прогрессирующе-ремитирующую — редкая форма, когда заболевание, начинаясь с ремитирующего течения, переходит в первично-прогрессирующее.
По локализации поражения мозга:
- церебральная — страдает пирамидная система;
- стволовая — наиболее тяжёлая форма РС, быстро приводящая больного к инвалидности;
- мозжечковая — церебеллярные нарушения, часто сочетается с поражением ствола мозга;
- оптическая — страдает зрительная система;
- спинальная — поражается спинной мозг, возникают тазовые расстройства и спастический нижний парапарез;
- цереброспинальная форма — наиболее распространённая, характеризуется большим количеством склеротических бляшек в головном и спинном мозге, клинически выявляются мозжечковые и церебральные нарушения, патология зрительной, вестибулярной и глазодвигательной систем.
По стадиям РС делят на:
- острую стадию, которая длиться первые две недели обострения;
- подострую, длящуюся два месяца от начала обострения и является переходной стадией к хроническому прогрессированию заболевания;
- стадию стабилизации, при которой в течение трёх месяцев не наблюдается обострений.
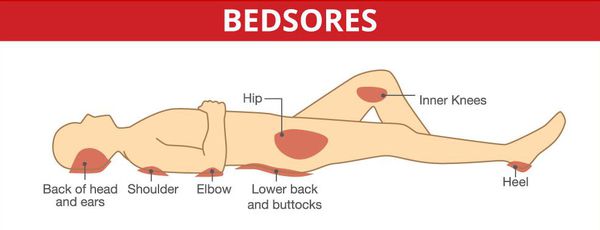
Осложнения рассеянного склероза
Серьёзными осложнениями, особенно при спинальных формах, являются пролежни и глубокие нарушения тазовых органов.
Неблагоприятно могут протекать также острые и подострые случаи с поражением жизненно важных отделов мозгового ствола.
Неврологический статус пациента напрямую зависит от его иммунитета. Зачастую появляется повышенная утомляемость, развивается мышечная слабость, головокружение. В стадии прогрессирования отмечается атаксия (нарушение координации и произвольных движений), значительное уменьшение физических и особенно двигательных возможностей конечностей с развитием спастики (двигательные нарушения в связи с повышенным тонусом мышц).
Весьма часто резко снижается острота зрения, теряется чёткость изображения, уменьшаются поля зрения, происходит искажение цветов, диплопия, развивается амблиопия и стабизм (косоглазие).
У пациентов зачастую возникает раздражительность, неустойчивость настроения, в некоторых случаях эйфория, неадекватное отношение к своему состоянию.
При РС нередки когнитивные нарушения — снижение памяти, концентрации внимания, нарушение пространственной ориентации.
Также при РС появляются тазовые нарушения — задержка мочеиспускания и длительные запоры, впоследствии больной теряет возможность контролировать процессы опорожнения кишечника и мочевого пузыря. В результате неполного опорожнения мочевого пузыря возникают урологические заболевания, вплоть до уросепсиса.
Вышеперечисленные осложнения требуют особого внимания, так как именно они могут стать причиной смертельного исхода для больного. [15] [16]
Диагностика рассеянного склероза
При вероятном РС, наряду с полным неврологическим осмотром, необходимо проводить исследование головного и спинного мозга при помощи МРТ. Этот способ исследования является наиболее информативным дополнительным методом диагностики. С его помощью можно обнаружить участки изменённой плотности в белом веществе головного мозга (очаги демиелинизации и глиоз). [10]
Исследование зрительных вызванных потенциалов, применяемое для определения степени сохранности некоторых проводящих путей, может также являться одним ранних диагностических критериев.
При изучении ликвора информативным считается метод изоэлектрического фокусирования спинномозговой жидкости, позволяющий выделить олигоклональные группы IgG.
Для диагностики РС широко используются критерии, предложенные Международной экспертной группой. [11]
Читайте также:








