Дифференциальная диагностика дцп таблица
а) Точная диагностика ДЦП. Диагностика ДЦП основана преимущественно на клинических проявлениях. Практические параметры, разработанные совместно Американской академией неврологии и Обществом детской неврологии (Ashwal et al., 2004), предполагают следующие диагностические шаги: (I) сбор анамнеза; (II) неврологический осмотр и оценка развития для определения не только моторного развития, но и когнитивных функций и развития речи и поведения; (III) нейровизуализация.
Нейровизуализация, в особенности МРТ, все чаще играет решающую роль. ДЦП преимущественно характеризуется повреждениями головного мозга, которые могут быть идентифицированы методом МРТ приблизительно в 75% случаев, и в меньшей степени мальформациями головного мозга, которые составляют около 10% случаев (Krageloh-Mann и Horber, 2007). Задачей нейровизуализации является поиск признаков таких повреждений или мальформаций, топография и распространенность которых объясняют неврологические симптомы и тяжесть клинических проявлений.
Электромиография, которая может пролить свет на механизмы заболевания (Harrison, 1988; Kanda et al., 1988), не используется в практической диагностике, не считая случаев, когда необходимо исключить другие заболевания, характеризующиеся, как и ДЦП, некоторой слабостью и гипотонией. Точный диагноз ДЦП во многом зависит от знаний нормального развития и его вариантов. Относительно легко рано исключить диагноз ДЦП в случае, если характеристики развития младенца не отличаются от нормы. Важна ранняя диагностика: разработана система ранней диагностики (Prechtl et al., 1997) для выявления ДЦП, с помощью оценки видеозаписи спонтанных движений новорожденных и ранних движений младенцев.
Многократно зарегистрированные скручивающие движения и отсутствие развития непоседливых движений в течение первых трех месяцев расцениваются как высоко чувствительный и специфичный признак развития ДЦП. Тем не менее, данная методика не позволяет дифференцировать различные подтипы ДЦП.
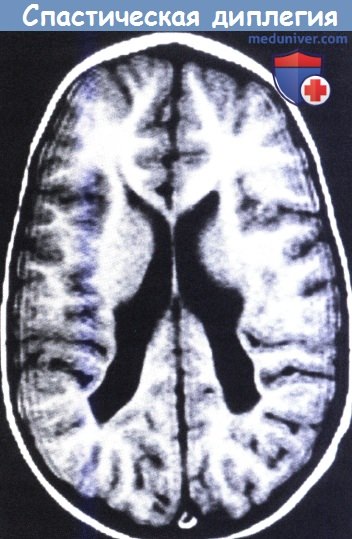
МРТ в Т2-режиме у ребенка со спастической диплегией. Задние рога боковых желудочков неравномерно расширены и вокруг них определяется утрата белого вещества.
Данный снимок характеризует позднюю стадию перивентрикулярной лейкомаляции и отмечается преимущественно у недоношенных детей.
б) Дифференциальная диагностика ДЦП. Дифференциальная диагностика специфических типов ДЦП уже обсуждалась. В данной главе рассматриваются только проблемы диагностики, типичные для большинства видов ДЦП.
Основную диагностическую ценность представляет дифференцировка прогрессирующих и стабильных неврологических нарушений, особенно поддающихся лечению, от ДЦП. Во всех случаях нужно исключать опухоли спинного мозга шейной локализации и медленно растущие опухоли головного мозга (Haslam, 1975).
Многие метаболические и гередодегенеративные заболевания характеризуются медленным течением, и их клиническая манифестация может имитировать все типы ДЦП. Например, лейкодистрофии могут изначально не отличаться от спастической диплегии, а атаксия-телеангиоэктазия по своим проявлениям не отличима от непрогрессирующих атаксий (Aicardi et al., 1988). Некоторые случаи допа-чувствительной дистонии могут симулировать диплегию или атетоидный ДЦП, и пробное лечение L-допой показано во всех случаях, когда анамнез и результаты исследований не исключают такой возможности. Болезнь Ли (Fryer et al., 1994), органические ацидемии (Gascon et al., 1994), митохондриальные заболевания (Tsao et al., 1994) и синдром карбогидрат-дефицитных гликопротеинов (Jaeken и Carchon, 1993; Stibler et al., 1993) также могут имитировать любой тип ЦДП, а дифференцировка стабильных и прогрессирующих метаболических нарушений становится чрезвычайно сложна, то есть может потребоваться рассмотрение показаний для проведения исследований.
Диагностика прогрессирующих неврологических заболеваний может проводиться с помощью лабораторных исследований. Тем не менее, они должны проводиться только в случаях с клиническим обоснованием. Иногда результаты лабораторных исследований могут вводить в заблуждение. Одному пациенту с параплегией, вызванной врожденной опухолью спинного мозга, на основании псевдодефицита арилсульфатазы А, в течение нескольких лет ставился диагноз метахроматической лейкодистрофии (Aicardi, собственные наблюдения).
Пациентам с задержкой умственного развития без двигательных аномалий часто ставится диагноз ДЦП в связи с тем, что в обеих ситуациях нормальные этапы развития запаздывают. Тем не менее, это не дает оснований оценивать всех детей с ДЦП как умственно отсталых.
Гипотония часто встречается при большинстве ранних случаев ДЦП, а также при других заболеваниях, которые нередко ошибочно диагностируются как ДЦП. Синдром Прадера-Вилли особенно легко перепутать с ДЦП, так как он характеризуется задержкой умственного развития, затруднениями глотания, угнетением дыхания и часто низкой массой при рождении (Wharton и Bresman, 1989). Данное обстоятельство касается также врожденной миотонической дистрофии, которая в действительности часто существует одновременно с гипоксической энцефалопатией, вызванной ранней асфиксией в результате поражения дыхательных мышц (Rutherford et al., 1989).
Повышенный тонус, который часто является ранним симптомом нескольких форм ДЦП, может встречаться также у младенцев с другими заболеваниями у здоровых в остальных отношениях младенцев (PeBenito et al., 1989). Повышенный тонус разгибателей шеи особенно часто предшествует ДЦП (Amiel-Tison et al., 1977; Ellenberg и Nelson, 1981). Выявлено, что это относится лишь к случаям сочетания других аномалий с переразгибанием шеи и туловища (Touwen и Hadders-Algra, 1983). Заметное повышение тонуса при гиперрефлексии может симулировать диплегию или тетраплегию, но в таких случаях отмечается прогрессирующее улучшение, а тактильные стимулы часто приводят к выраженной гипертонической реакции с апноэ.
Особое внимание уделяется повышенному тонусу туловища как показателю развития младенцев с низкой массой тела при рождении без последующего формирования ДЦП (Georgieff и Bernbaum, 1986; Georgieff et al., 1986).
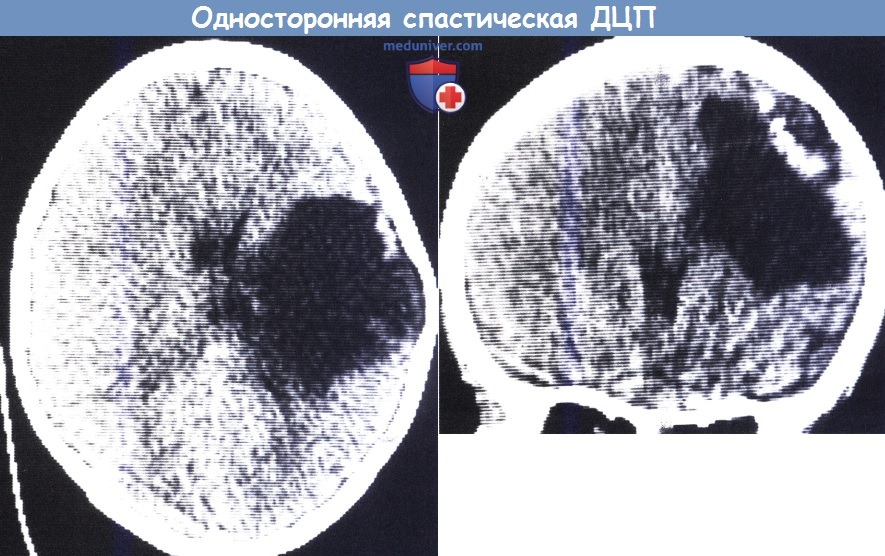
Кистозное размягчение в бассейне левой средней мозговой артерии у 6-летней девочки с правосторонней врожденной гемиплегией:
КТ (сверху — аксиальная проекция, снизу — фронтальная проекция).
Заметно расширение свода черепа, истончение кости на уровне полости и области кальцификации сверху и снаружи от повреждения.
в) Диагностические сложности и ранняя диагностика ДЦП. Как говорилось ранее, диагностика ДЦП проводится на основании клинических проявлений, то с учетом развития типичной клинической картины лишь с течением времени, ранняя диагностика может быть затруднена. Аномалии неврологических признаков могут иметь транзиторный характер; асимметрия позы и тонуса, гипервозбудимость и гипер- или гипотония могут выявляться у младенцев без аномалий головного мозга. Такие проявления транзиторны более чем в 90% случаев (Michaelis et al., 1993). Транзиторная дистония встречается у некоторых здоровых младенцев в течение первого года жизни (Willemse, 1986; Deonnaet al., 1991), обычно поражает одну или более конечностей, не затрагивает туловище или шею, проявляется после 4-х месячного возраста и оказывает незначительное воздействие на активность ребенка.
Изменения клинической картины или проявлений ДЦП также могут быть источником диагностических проблем, особенно при хореоатетоидном и атаксическом ДЦП, когда гипотония зачастую является ранним признаком. Дискинетический ДЦП может быть ошибочно диагностирован у детей с гипотонусом и стереотипными движениями. У младенцев, у которых в дальнейшем выявляется задержка умственного развития без ДЦП, и наличием ранних неврологических признаков, такие как гипотония, повышенная возбудимость и неустойчивость двигательных навыков, может быть ошибочно диагностирован спастический ДЦП. У большинства младенцев с гемиплегией асимметрия движений становится заметной только после 4-6 месяцев, даже если известно о наличии повреждения.
Диагностика ДЦП может быть отсрочена у детей с вариантами нормального развития. Продемонстрировано, что диагностика спастической диплегии была значимо отсрочена у детей с гипотонией нижних конечностей и осевых мышц. Функцию рук, например, невозможно оценить до развития функций кисти, и легкие изменения становятся заметны только после формирования более сложных двигательных навыков.
Наконец, следует особо отметить, что анамнез аномальных факторов, оказывавших воздействие во время беременности, рождения или периода новорожденности в отсутствие объективных признаков не может служить основанием для диагностики ДЦП, несмотря на то, что они могут подтверждать диагноз ДЦП.
Редактор: Искандер Милевски. Дата публикации: 10.12.2018
СМОТРЕТЬ ДРУГИЕ КЛИНИЧЕСКИЕ РЕКОМЕНДАЦИИ
Год утверждения 2016
Профессиональные ассоциации:
- Союз педиатров России
Оглавление
1. Краткая информация
Детский церебральный паралич (ДЦП) - обусловленные не прогрессирующим повреждением и/или аномалией развития ЦНС стабильные нарушения моторики и поддержания позы, ведущие к двигательным дефектам.
ДЦП – полиэтиологичное заболевание.
Ведущая причина – повреждение/аномалии развития головного мозга плода и новорожденного с формированием патологического мышечного тонуса при сохранении позотонических и нарушение цепных установочных выпрямительных рефлексов.
Главное отличие ДЦП от других центральных параличей – время воздействия патологического фактора.
До 80% внутриутробных поражений мозга отягощается интранатальной патологией.
Более 400 биологических и средовых факторов влияет на развитие плода.
Внутриутробные причины ДЦП:
- острые или хронические экстрагенитальные заболевания матери;
- приём лекарств во время беременности;
- профессиональные вредности;
- алкоголизм родителей;
- стрессы;
- психологический дискомфорт;
- физические травмы во время беременности.
Факторы риска ДЦП:
- инфекционные агенты;
- маточные кровотечения;
- аномалии плацентарного кровообращения;
- предлежание или отслойка плаценты;
- иммунологическая несовместимость крови матери и плода.
Факторы высокого риска ДЦП:
- слабость сократительной деятельности матки;
- стремительные или затяжные роды;
- кесарево сечение;
- длительный безводный период;
- ягодичное и тазовое предлежание плода;
- длительное стояние головки в родовых путях;
- инструментальное родовспоможение;
- преждевременные роды;
- многоплодная беременность.
Нет абсолютно достоверных доказательств связи ДЦП с:
- родовой асфиксией;
- внутричерепной родовой травмой без предшествующего дефекта развития плода;
- наследственной предрасположенностью;
- генетической патологией.
Часто за ДЦП стоят недифференцированные генетические синдромы, особенно при атаксических и дискинетических формах ДЦП.
В мире 2-3,6 случая на 1 000 живых новорожденных, в РФ - 2,2-3,3 случая ДЦП
- у недоношенных детей - 1%;
- при массе менее 1500 г - 5-15%;
- при экстремально низкой массе тела - 25-30%.
- одноплодная беременность - 0,2%;
- двойня - 1,5%,
- тройня - 8,0%,
- четырёхплодная - 43%.
В последние 20 лет тенденция к снижению частоты ДЦП при многоплодных беременностях плодами низкой и экстремально низкой массы.
G80.0 - Спастический церебральный паралич
G80.1 - Спастическая диплегия
G80.2 - Детская гемиплегия
G80.3 - Дискинетический церебральный паралич
G80.4 - Атаксический церебральный паралич
G80.8 - Другой вид детского церебрального паралича
- Детский церебральный паралич: спастическая диплегия.
- Детский церебральный паралич: спастический правосторонний гемипарез.
- Детский церебральный паралич: дискинетическая форма, хорео-атетоз.
- Детский церебральный паралич: атаксическая форма.
Классификации ДЦП (по Семёновой К.А., 1978)
- Двойная гемиплегия
- Гиперкинетическая форма
- Атонически-астатическая форма
- Гемиплегическая форма
Классификация ДЦП (по Бадаляну Л.О. с соавторами, 1988г.)
- Спастические формы (гемиплегия, диплегия, двусторонняя гемиплегия)
- Дистоническая форма
- Гипотоническая форма
- Спастические формы (гемиплегия, диплегия, двусторонняя гемиплегия)
- Гиперкинетическая форма
- Атаксическая форма
- Атонически-астатическая форма
- Смешанные формы (спастико-атаксическая, спастико-гиперкинетическая, атактико-гиперкинетическая)
Стадии развития ДЦП (по Семёновой К.А.,1976):
- ранняя - до 4-5 месяцев
- начальная резидуальная - с 6 месяцев до 3 лет
- поздняя резидуальная - старше 3 лет.
В международной клинической практике двусторонняя (двойная) гемиплегия - квадриплегия или тетрапарез.
Функциональная классификация ДЦП (GMFCS, по Palisano R. с соавторами, 1997)
Учитывает степень развития моторики и ограничения движений по возрастным группам:
- до 2 лет
- 2 - 4 лет
- 4 - 6 лет
- 6 - 12 лет
- 12 до 18 лет.
Уровни развития больших моторных функций:
I – ходьба без ограничений;
II– ходьба с ограничениями;
III – ходьба с ручными приспособлениями для передвижения;
IV– самостоятельное передвижение ограничено, возможны моторизированные средства передвижения;
V– полная зависимость от окружающих – перевозка в коляске/инвалидном кресле.
Применяются специализированные шкалы оценки спастичности и отдельных функций.
- 3/4 всех спастических форм;
- двустороннее поражение конечностей, в большей степени нижних;
- раннее формирование деформаций и контрактур;
- часто с сопутствующей задержкой психического и речевого развития;
- псевдобульбарный синдром;
- патология черепных нервов с атрофией дисков зрительных нервов, дизартрией, нарушениями слуха;
- умеренное снижение интеллекта;
- преимущественно у недоношенных;
- характерные изменениями при МРТ головного мозга.
Спастический тетрапарез или двойная гемиплегия (G80.0):
- тяжёлая форма ДЦП;
- нередко с формированием вторичной микроцефалии;
- двусторонняя спастичность, в равной степени выраженная в верхних и нижних конечностях, либо преобладание в руках;
- широкий спектр сопутствующей патологии;
- последствия повреждений черепных нервов (косоглазие, атрофия зрительных нервов, нарушения слуха, псевдобульбарный синдром);
- выраженные когнитивные и речевые дефекты;
- эпилепсия;
- раннее формирование тяжёлых вторичных ортопедических осложнений;
- резкое ограничение самообслуживания.
Спастический односторонний ДЦП (G80.2):
- односторонний спастический гемипарез;
- иногда задержка психического и речевого развития;
- рука, как правило, страдает больше;
- возможен спастический монопарез;
- иногда фокальные эпилептические приступы;
- ведущая причина - геморрагический инсульт (чаще односторонний) и врождённые аномалии;
- запаздывание возрастных двигательных навыков.
Дискинетический ДЦП (G80.3), атетоидный и дистонический варианты:
Атаксический ДЦП (G80.4):
- низкий тонус мышц;
- атаксия;
- высокие сухожильные и периостальные рефлексы;
- нередкие речевые расстройства в форме мозжечковой или псевдобульбарной дизартрии;
- нарушения координации в виде интенционного тремора и дисметрии при целенаправленных движениях;
- ведущая причина - преимущественное повреждение мозжечка, лобно-мосто-мозжечкового пути, лобных долей при родовой травме, гипоксически-ишемическом факторе или аномалиях развития;
- интеллектуальный дефицит от умеренного до глубокого;
- дифференциальная диагностика с наследственными заболеваниями.
2. Диагностика
Симптомы и степень функциональных нарушений зависят от размера и топографии повреждений головного мозга, интенсивности и длительности лечения и реабилитации.
Ведущий симптом - спастичность встречается в 80% случаев.
- снижение мышечного тонуса и нарушение координации (атаксический ДЦП),
- непостоянный характер изменений тонуса (дискинетический ДЦП).
При всех формах ДЦП:
- патологические тонические рефлексы, особенно при перемене положения тела и вертикализации;
- патологическая синкинетическая активность при произвольных движениях;
- нарушение координаторных взаимодействий мышц синергистов и антагонистов;
- повышение общей рефлекторной возбудимости – выраженный стартл-рефлекс.
Все нарушения формируют патологический двигательный стереотип.
При спастических формах ДЦП закрепляется привычная установка конечностей с развитием суставных контрактур, прогрессирующего ограничения функциональных возможностей.
Повреждения головного мозга могут исходно сопровождаться когнитивными и сенсорными нарушениями, судорогами.
Осложнения формируются преимущественно в позднюю резидуальную стадию и включают:
- суставно-мышечные контрактуры;
- деформации и укорочение конечностей;
- подвывихи и вывихи суставов;
- сколиоз.
Двигательные нарушения ограничивают самообслуживание, усложняют образование и социализацию.
Магнитно-резонансная томография – самый эффективный метод диагностики поражений головного мозга на ранних стадиях.
Видео-ЭЭГ-мониторинг сна/бодрствования (ЭЭГ) определяет функциональную активность головного мозга.
Рентгенография костей скелета для выявления и оценки деформаций костно-суставной системы при спастичности мышц.
Консультация ортопеда показана всем пациентам с ДЦП с периодичностью, определяемой тяжестью двигательного дефекта и скоростью прогрессирования мышечно-скелетной патологии.
Для постановки ДЦП достаточно специфических не прогрессирующих двигательных нарушений при одном или нескольких факторах риска и перинатальных осложнений.
Дополнительные исследования при гемипарезе и признаках инсульта:
- факторы свёртывающей системы крови;
- полиморфизм генов коагуляции.
3. Лечение
По Европейскому консенсусу по лечению ДЦП (2009) выделяют несколько групп лечебных воздействий при спастических формах ДЦП
Пероральный миорелаксант толперизон 50 и 150 мг: в 3 приёма по 5 мг/кг/сут в 3 - 6 лет; 2–4 мг/кг/сут в 7–14 лет.
Пероральный миорелаксант тизанидин (в РФ не рекомендован до 18 лет) 2 и 4 мг: до 10 лет стартовая доза 1 мг 2 раза/день; старше 10 лет 2 мг 1 раз/день; max 0,05 мг/кг/сут, 2 мг 3 раза/день
При выраженной спастичности - баклофен 10 и 25 мг: начальная доза — 5 мг 3 раза/день при необходимости с увеличением каждые 3 дня: 10–20 мг/сут в 1–2 года; 20–30 мг/сут в 2–6 лет; 30–60 мг/сут в 6–10 лет, старше 10 лет не более 1,5–2 мг/кг.
Для антиспастического лечения - диазепам перорально 0,25 мг 2 раза/день.
Для снижения локальной спастичности рекомендуется ботулинический токсин типа А
Ботулинический токсин типа A-гемагглютинин комплекс (БТА)
Внутримышечное введение БТА локально, обратимо, дозозависимо снижает мышечный тонус на 3-6 и более месяцев.
В России зарегистрированы в педиатрии:
Расчёт дозы БТА основан на определении:
- общей дозы на введение;
- общей дозы на килограмм массы тела;
- количества единиц на мышцу;
- количества единиц на точку введения;
- количества единиц на килограмм массы тела на мышцу.
Ботокс 4-6 Ед/кг массы тела ребёнка; суммарная доза на одну процедуру – не более 200 Ед.
Диспорт:
- на 1-ю инъекцию не более 30 Ед/кг массы тела, суммарно не более 1000 Ед;
- максимальная доза для крупной мышцы 10-15 Ед/кг массы тела;
- максимальная доза для небольшой мышцы – 2-5 Ед/кг массы тела.
Дополнительно к антиспастическим препаратам по поводу дистонии и гиперкинезов:
- антиэпилептики;
- М- и Н-холинолитики;
- дофаминомиметики.
В России для коррекции сопутствующей патологии используют не имеющие доказанной эффективности:
- ноотропы;
- ангиопротекторы;
- корректоры микроциркуляции;
- препараты с метаболическими эффектом;
- витамины и витаминоподобные средства.
При неэффективности пероральных антиспастических препаратов и инъекций БТА рекомендуются нейрохирургические методы лечения спастичности:
- селективная дорзальная ризотомия;
- хроническая эпидуральная стимуляция спинного мозга;
- установка интратекальной баклофеновой помпы.
4. Реабилитация
Методы физической реабилитации:
- массаж;
- лечебная гимнастика;
- лечебная гимнастика с приёмами торможения патологических рефлексов и активации физиологических движений (методики Войта, Бобат и др.);
- аппаратная кинезиотерапия;
- роботизированная механотерапия;
- метод динамической проприоцептивной коррекции в специализированных костюмах Адели, Гравистат, Атлант.
Физиотерапевтические методы для уменьшения спастичности:
- аппликация грязей;
- парафин;
- озокерит;
- водные процедуры и др.
Электрофизиологические методы:
- электростимуляция;
- электрофорез с лекарственными веществами.
Снижение спастичности при ДЦП – первый шаг к повышению функциональной активности и требует дальнейших целенаправленных функциональных методов реабилитации.
Функциональная терапия - приоритетный метод для не сопровождающихся изменением мышечного тонуса по спастическому типу форм ДЦП.
Не имеющие доказательств эффективности и безопасности альтернативные методы:
- акупунктура;
- иглорефлексотерапия;
- мануальная терапия;
- остеопатия;
- иппотерапия;
- дельфинотерапия;
- йога;
- методы китайской традиционной медицины.
5. Профилактика и диспансерное наблюдение
Антенатальная профилактика для снижения интранатального повреждения ЦНС новорожденного:
- улучшение соматического здоровья матерей;
- профилактика акушерско-гинекологической патологии, преждевременных родов и осложнённого течения беременности;
- своевременное выявление и лечение инфекционных заболеваний матери;
- пропаганда здорового образа жизни обоих родителей.
Постнатальная профилактика ДЦП:
- использование корпоральной контролируемой гипотермии;
- контролируемое использование стероидов у недоношенных;
- интенсивные мероприятия по снижению гипербилирубинемии и профилактике дискинетических форм ДЦП.
Оптимальное оказание помощи пациенту с ДЦП:
- мультидисциплинарный подход команды специалистов медицинского, педагогического и социального профиля;
- фокус внимания на потребностях пациента и членов его семьи.
Медицинские и социальные аспекты реабилитации:
- передвижение, поддержание позы и двигательная активность ребёнка;
- коммуникация;
- сопутствующие заболевания;
- повседневная активность;
- уход за ребёнком;
- качество жизни пациента и членов семьи.
Целенаправленное наблюдение педиатром и неврологом ребёнка с отягощённым перинатальным анамнезом и задержкой психомоторного развития.
Оказание помощи новорожденным, угрожаемым по развитию ДЦП:
- начинается в роддоме;
- продолжает на 2 этапе – в специализированных отделениях детских больниц;
- наблюдение педиатра, невролога и специалистов на 3 этапе – амбулаторно в детских поликлиниках.
Ключевые принципы оказания помощи при ДЦП:
- ранее начало
- непрерывность и преемственность всех этапов реабилитации
- мультидисциплинарный подход.
При невозможности патогенетического воздействия на причину ДЦП основная задача - оптимальная адаптация ребёнка к существующему дефекту, основанная на принципах пластичности нервной системы.
6. Дополнительная информация, влияющая на течение и исход заболевания
Возможность самостоятельного передвижения и самообслуживания зависит от:
- типа и объёма двигательного дефекта;
- уровня развития интеллекта;
- мотивации;
- качества речевой функции;
- функции рук.
Уровень смертности находится в прямой зависимости от степени двигательного дефицита и сопутствующих заболеваний.
Предиктор преждевременного летального исхода - снижение интеллекта и неспособность к самообслуживанию:
- коэффициент интеллекта менее 20 - в половине случаев не доживают до 18 лет;
- коэффициент интеллекта более 35 - 92% пациентов живут более 20 лет.
Продолжительность жизни и прогноз социальной адаптации пациентов с ДЦП в значительной степени зависят от своевременного оказания медицинской, педагогической и социальной помощи ребёнку и его семье.
Самую многочисленную группу среди детей с нарушениями опорно-двигательного аппарата составляют дети с детским церебральным параличом.
При ДЦП, как правило, сочетаются двигательные расстройства, речевые нарушения и задержка формирования отдельных психических функций. Следует подчеркнуть, что не существует соответствия между выраженностью двигательных нарушений и степенью недостаточности других функций.
Психолого-педагогическое изучение детей с церебральным параличом представляет существенные трудности в связи с многообразием проявлений у них нарушений двигательного, психического и речевого развития. Двигательные нарушения в сочетании с нарушениями зрения и слуха, неразборчивая речь затрудняют организацию обследования ребенка и ограничивают возможности применения экспериментальных методик и тестовых заданий.
Психолого-педагогическая диагностика психофизических особенностей детей с ДЦП решает несколько задач. Наибольшие трудности представляет дифференциальная диагностика задержки психического развития и легкой умственной отсталости у дошкольников с церебральным параличом. Так же трудно дифференцировать умственно отсталых детей по степени тяжести интеллектуального недоразвития. Следует подчеркнуть, что у большинства детей с ДЦП потенциально сохранны предпосылки к развитию высших форм мышления, но множественные нарушения (движений, слуха, речи и т.д.), выраженность астенических проявлений, низкий запас знаний вследствие социальной депривации маскируют их возможности, что ведет к гипердиагностике умственной отсталости.
Дифференциальная диагностика умственного развития при ДЦП очень сложна, так как необходимо учитывать все факторы, определяющие психическое развитие этих детей, в том числе сенсорную и социальную депривацию, трудности организации речевого общения, моторные затруднения. Унифицированная система дифференциальной диагностики детей с ДЦП в настоящее время не разработана, попытки ее создания у нас в стране не имели успеха — слишком велико число факторов, которые необходимо учитывать. Наиболее объективной остается диагностика, основанная на длительном наблюдении в сочетании с экспериментальными исследованиями отдельных психических функций и изучением темпа приобретения новых знаний и навыков. Такой подход к изучению психолого-педагогических особенностей ребенка с ДЦП и его потенциальных возможностей требует, во-первых, больших затрат времени, а во-вторых, высокой квалификации специалистов, осуществляющих диагностику, глубокого знания клиники заболевания и особенностей психического и речевого развития детей с церебральным параличом. Часто задачу дифференциальной диагностики умственного развития детей с церебральным параличом удается решить только с началом школьного обучения.
Еще одна важная задача диагностики при ДЦП — комплексное изучение особенностей детей с целью разработки индивидуальных программ коррекционной работы с ними. В организации такого исследования важная роль принадлежит знакомству педагога, психолога, логопеда с медицинской документацией. Знание клинической картины, динамики изменения состояния ребенка под влиянием лечения, формы ДЦП, сопутствующих синдромов помогает специалисту правильно определить стратегию обследования, подобрать наиболее подходящие методики и материалы для предъявления ребенку, учесть клинические характеристики при качественном анализе результатов психолого-педагогического обследования.
Кроме того, задачей психолого-педагогической диагностики детей с церебральным параличом являются этапные исследования, позволяющие оценить изменения в состоянии ребенка под воздействием лечебных, коррекционных и воспитательных мероприятий, выявить не только положительные динамические изменения, но и недостаточный темп формирования новых умений и навыков, отсутствие положительной динамики в развитии психических процессов. Это дает возможность своевременно внести изменения в программу коррекционной работы с ребенком.
Составление заключения и психолого-педагогической характеристики по результатам обследования ребенка или подростка с церебральным параличом имеет некоторые особенности. В этих документах необходимо отразить не только уровень интеллектуального и речевого развития, но и такие важные для организации коррекционной работы показатели, как способ передвижения, уровень развития манипулятивной функции и навыков самообслуживания, наличие сопутствующих нарушений. В систематизации этих данных целесообразно придерживаться такой схемы.
1. Нарушения двигательной сферы:
- удерживает вертикальное положение (сидя, стоя);
- передвигается (в коляске, с костылями, с опорой на трость, самостоятельно в пределах помещения, самостоятельно на значительные расстояния);
- ведущая рука (правая, левая);
- развитие манипулятивной функции (резко ограничена; частично ограничена; не ограничена);
- участие пораженной руки в игре и процессах самообслуживания (функция отсутствует; выполняет поддерживающую роль; принимает участие в выполнении простых двигательных актов; принимает участие в выполнении сложных двигательных актов).
2. Уровень развития навыков самообслуживания:
- навыки личной гигиены: умывание, чистка зубов, расчесывание волос (не владеет; частично владеет; полностью владеет);
- самообслуживание в одевании и раздевании:
а) раздевание (не владеет; частично владеет; полностью владеет);
б) одевание (не одевается; одевается с помощью; одевается сам, кроме застегивания пуговиц и шнуровки обуви; одевается полностью);
- самообслуживание при приеме пищи (сам не ест; сам ест твердую пищу — хлеб, пряник; сам пьет из кружки; сам ест ложкой; полностью пользуется столовыми приборами).
3. Нарушения зрения (близорукость, аномалии рефракции, косоглазие, нистагм, ограничение взора вверх, ограничение полей зрения).
4. Нарушения слуха (степени снижения слуха).
Данные о нарушениях зрения и слуха специалист может получить из медицинской документации.
5. Степень разборчивости речи:
- из-за грубых нарушений звукопроизношения непонятна окружающим;
- понятна только близким людям;
- разборчивость речи несколько снижена;
- дефекты звукопроизношения не мешают пониманию речи ребенка.
Последнее изменение этой страницы: 2017-02-07; Нарушение авторского права страницы
Читайте также:


