Как обследовать ребенка с дцп
Логопедическое обследование детей, страдающих церебральным параличом, строится на общем системном подходе, который опирается на представление о речи как о сложной функциональной системе, структурные компоненты которой находятся в тесном взаимодействии. В связи с этим изучение речевого развития при ДЦП охватывает все стороны речи. Важно учитывать соотношение речевых и неречевых нарушений (неврологической симптоматики) в структуре дефекта и определить сохранные механизмы речи.
Комплексное всестороннее обследование особенностей развития речевых, психических функций, двигательной сферы, деятельности различных анализаторных систем позволит дать объективную оценку имеющихся недостатков речевого развития и наметить оптимальные пути их коррекции. Важным условием обследования и постановки диагноза является согласованность действий логопеда-дефектолога, невропатолога, врача ЛФК.
В ходе логопедического обследования детей с ДЦП используют следующие методы:
-изучение медицинской и биографической документации (сбор и анализ анамнестических данных);
-наблюдение за ребенком (в обычной и специально организованной ситуации);
-беседа с родителями и ребенком;
-визуальный и тактильный контроль (ощупывание артикуляционной мускулатуры в покое и в процессе речи);
-использование компьютерных игр при обследовании звукопроизношения, дыхательной и голосовой функций.
Прежде чем начинать обследование ребенка, важно всесторонне изучить медицинскую документацию (данные анамнеза) и проанализировать результаты обследования и заключение невропатолога (неврологический статус), эти данные желательно обсудить с врачом. Особенностью логопедического обследования и анализа структуры речевого дефекта детей с церебральным параличом является принцип соотнесения расстройств артикуляционной моторики с общими двигательными нарушениями. При ДЦП артикуляционная моторика, особенности дыхания и голосообразования оцениваются в соответствии с общими моторными возможностями ребенка (отмечаются даже незначительные двигательные расстройства).
Совместно с невропатологом логопед изучает особенности общей моторики ребенка (удержание головы, свободные повороты ее в стороны, сидение, вертикальное положение стоя, самостоятельная ходьба) и функциональные возможности кистей и пальцев рук (опорная функция, ладонный и пальцевой захват, манипуляции с предметами, выделение ведущей руки, согласованность действий рук, тонкие дифференцированные движения пальцев).
При определении ведущего неврологического синдрома и степени его проявления в артикуляционной мускулатуре и моторике (речедвигательного синдрома) логопед опирается на заключение невропатолога. При этом необходимо отметить отсутствие патологических тонических рефлексов или их наличие и влияние на дыхание, голосообразование и артикуляцию.
Важно, чтобы при логопедическом обследовании ребенок был совершенно спокоен, не плакал, не был испуганным. Если ребенок плачет, кричит, вырывается из рук, это может отразиться на изменении (повышении) тонуса мышц, и представление о двигательных и речевых возможностях, которое получит логопед, будет ложным. В ходе обследования проводится тщательный анализ тех положений и движений, которые могут облегчать или, наоборот, утяжелять речевую деятельность. Ребенка с тяжелыми двигательными нарушениями желательно уложить на удобную кушетку или ковер, проверив разные положения: на спине, на боку, на животе. В более легких случаях обследование проводится в положении сидя или стоя.
Как и при всяком комплексном обследовании, важно оценить особенности развития познавательной деятельности (внимания, памяти, мышления), сенсорных функций (зрительного, слухового и кинестетического восприятия), проявления эмоционально-волевой сферы.
Логопедическое обследование включает в себя сбор данных об особенностях доречевого, раннего речевого и психического развития ребенка до момента обследования. Опираясь на данные медицинской документации и беседы с родителями, выясняется время появления и характер крика, гуления, лепета, а затем первых слов и простых фраз.
Обследование артикуляционного аппарата начинается с проверки строения его органов: губ, языка, зубов, твердого и мягкого нёба, челюстей. При этом логопед определяет, насколько их строение соответствует норме.
Необходимо оценить состояние тонуса мышц артикуляционного аппарата в покое, при попытках к речевой деятельности, в процессе речи, при мимических, общих и артикуляционных движениях. Состояние мышечного тонуса в органах артикуляции (лицевой, губной и язычной мускулатуре) оценивается при совместном осмотре логопеда и невропатолога. У детей с церебральным параличом нарушения тонуса артикуляционных мышц характеризуются спастичностью, гипотонией или дистонией. Нередко имеет место смешанный характер и вариабельность нарушений мышечного тонуса в артикуляционном аппарате (например, в лицевой и губной мускулатуре может быть выражена гипотония, а в язычной — спастичность). Отмечается наличие или отсутствие гипомимии, асимметрии лица, сглаженности носо-губных складок, синкинезий, гиперкинезов лицевой и язычной мускулатуры, тремора языка, девиации (отклонения) языка в сторону, гиперсаливации.
Логопед оценивает непроизвольные движения артикуляционного аппарата во время еды (сосание, снятие пищи с ложки, питье из чашки, откусывание, жевание, глотание). Выясняются особенности нарушения акта приема пищи у ребенка: отсутствие или затруднение жевания твердой пищи и откусывания от куска; поперхивание и захлебывание при глотании.
Особое внимание обращается на состояние произвольной артикуляционной моторики. При проверке подвижности органов артикуляции ребенку предлагают различные задания по подражанию. Анализируя состояние подвижности речевых мышц, обращают внимание на возможность выполнения артикуляционных позиций, их удержания и переключения. При этом отмечаются не только основные характеристики артикуляционных движений (объем, амплитуда, темп, плавность и скорость переключения), но и точность, соразмерность выполнения движений, их истощаемость. Особенно подробно логопед оценивает объем артикуляционных движений языка (строго ограничен, неполный, полный); отмечается даже незначительное снижение амплитуды артикуляционных движений языка. У некоторых детей с ярко выраженными речедвигательными синдромами не удается даже пассивно вывести язык из полости рта. Проверяется возможность произвольного высовывания языка, боковых отведений, облизывания губ. удержания языка широким, распластанным, а затем узким, а также верхнего подъема, пощелкиваний и т. д. Оценивается степень и граница глоточного рефлекса (повышение или понижение). Логопед анализирует особенности движений губ (малоподвижные или достаточно подвижные) и нижней челюсти (открывание и закрывание рта, умение удерживать рот закрытым).
Оценка понимания обращенной (имирессивной) речи является важным этапом логопедического обследования. Логопед выявляет уровень понимания обращенной речи (различение интонации, ситуативное понимание, понимание речи на бытовом уровне, в полном объеме). Пассивный словарь проверяется на реальных предметах и игрушках, предметных и сюжетных картинках. При этом определяется, как ребенок понимает значение слова, смысл действия, простого и сложного сюжета, лексико-грамматических конструкций, последовательности событий.
При обследовании собственной (экспрессивной) речи ребенка выявляется уровень его речевого развития. Важно отметить возрастную сформированность лексической и грамматической сторон речи, усвоение различных частей речи, особенности слоговой структуры слов. У безречевых детей отмечается возможность использования ими различных невербальных средств общения: выразительной мимики, жестов, интонации.
При изучении произносительной стороны речи выявляется степень нарушения ее разборчивости (речь невнятная, малопонятная для окружающих; разборчивость речи несколько снижена, речь нечеткая, смазанная). Далее отмечаются особенности нарушений дыхания (поверхностное, учащенное, неритмичное), голоса (недостаточность силы и отклонения тембра голоса) и просодической организации речевого потока.
Подробно проверяется фонетико-фонематический строй речи. При обследовании звукопроизношения необходимо выявить умение ребенка произносить звуки изолированно, в слогах, в словах, в предложениях и особенно в речевом потоке. Следует отметить недостатки звукопроизношения: искажения, замены, пропуски звуков. Нарушения звукопроизношения сопоставляются с особенностями фонематического восприятия и звукового анализа. Важно отметить, определяет ли ребенок нарушения звукопроизношения в чужой и собственной речи; как он дифференцирует на слух нормально и дефектно произносимые им звуки.
В настоящее время разработаны приемы ранней диагностики дизартрических расстройств на основе оценки неречевых нарушений. Чем младше ребенок и чем ниже уровень его речевого развития, тем большее значение имеет анализ неречевых нарушений. Наиболее частым первым проявлением дизартрических расстройств является наличие псевдо-бульбарного (спастико-паретического) синдрома, первые признаки которого можно обнаружить уже у новорожденного. Прежде всего это отсутствие крика (афония) или его слабость, однообразие, непродолжительность. Крик может быть сдавленным или пронзительным, иногда имеют место отдельные всхлипывания или вместо крика — гримаса на лице. Почти у всех детей с церебральным параличом отмечается раннее проявление неврологической симптоматики в мускулатуре и моторике речевого аппарата. Наиболее Характерными являются следующие нарушения.
Патологические изменения в строении и функционировании артикуляционного аппарата. Нарушение тонуса и подвижности артикуляционных мышц:
в лицевой мускулатуре: наличие асимметрии, сглаженность носо-губных складок, опущение одного из углов рта перекос рта в сторону при улыбке и плаче; гипомимия; нарушение тонуса лицевой мускулатуры по типу спастичности, гипотонии или дистонии; гиперкинезы лица;
в губной мускулатуре: нарушение мышечного тонуса, резкое или незначительное ограничение подвижности губ; недостаточность смыкания губ, затруднение удержания рта закрытым, отвисание нижней губы, препятствующее плотному захвату соски или соска и вызывающее вытекание молока изо рта;
в мускулатуре мягкого нёба: провисание нёбной занавески (при гипотонии); отклонение увуля от средней линии;
в твердом нёбе: нёбо высокое, готическое, узкое, уплощенное, наличие в нем расщелины;
аномалии зубного ряда и прикуса.
Нарушения дыхания: инфантильные схемы дыхания (преобладание брюшного типа дыхания после 6 мес), учащенное, неглубокое дыхание; дискоординация вдоха и выдоха (поверхностный вдох, укороченный, слабый выдох); стридор.
Нарушения голосообразования: недостаточная сила голоса (тихий, слабый, иссякающий), отклонения тембра (назализованный, глухой, хриплый, сдавленный, напряженный, прерывистый, дрожащий); нарушение голосовых модуляций, интонационной выразительности голоса. Иногда отмечается асинхронность дыхания, голосообразования и артикуляции.
Нарушение акта приема пищи: сосания (слабость, вялость, неактивность, неритмичность сосательных движений; вытекание молока из носа), глотания (поперхивание, захлебывание), жевания (отсутствие или затруднение жевания твердой пищи), откусывания от куска и питья из чашки.
Гиперсаливация (постоянная или усиливающаяся при определенных условиях).
Оральные синкинезии (ребенок широко открывает рот при пассивных и активных движениях рук и даже при попытке их выполнения).
Отсутствие или ослабление рефлексов орального автоматизма (до 3 мес.), наличие патологических рефлексов орального автоматизма (после 3—4 мес).
С возрастом у ребенка с церебральным параличом все больше выявляется недостаточность голосовых реакций — крика, гуления, лепета. Длительное время крик остается тихим, мало модулированным, монотонным, без интонационной выразительности (не изменяется в зависимости от состояния ребенка). Часто крик имеет носовой оттенок. Звуки гуления и лепета отличаются однообразием, бедностью звукового состава, малой активностью, фрагментарностью.
На более поздних этапах развития в диагностике дизартрических расстройств все большее значение начинают приобретать речевые симптомы: качественная недостаточность голосовых реакций, стойкие нарушения звукопроизношения, речевого дыхания, голосообразования, просодики.
Проанализировав результаты обследования, логопед дает заключение, позволяющее судить о состоянии речевого развития ребенка на момент обследования. Логопедическое заключение (диагноз) ставится совместно логопедом и невропатологом.
Многих будущих родителей при планировании беременности интересует, что такое ДЦП. Это понятие определяет группу синдромов, основными проявлениями которых являются разнообразные нарушения двигательной функции человека вследствие поражения по разным причинам структур головного мозга.
Общая характеристика заболевания ДЦП
На полноценное развитие нервной системы плода в перинатальном периоде оказывают воздействие многие факторы.
В результате возникновения каких-либо заболеваний или патологических состояний у беременной женщины или плода происходит гибель нейронов развивающегося мозга ребенка, что неминуемо проявляется у него после рождения двигательными, координаторными, чувствительными, психическими и другими нарушениями.
Данные проявления входят в состав симптомокомплекса болезни и обычно обнаруживаются у ребенка непосредственно после рождения.
Тяжесть симптомов зависит от глубины поражения мозга. Со временем они не прогрессируют. При хорошем уходе адекватное лечение и реабилитация детей с ДЦП позволяет достичь хороших результатов в виде восстановления нарушенных функций, улучшения качества жизни, социализации.
Причины возникновения ДЦП

Повреждение головного мозга, приводящее к детскому церебральному параличу, является приобретенным. На вопрос, передается ли ДЦП по наследству, специалисты отвечают отрицательно.
Оно может быть совершенно разного происхождения и возникать в любой период внутриутробного развития и после родов. Вызывающие ДЦП причины можно разделить на 3 группы по времени их воздействия:
- Болезни матери, развивающиеся во время беременности.
- Патологии, возникающие во время родов.
- Заболевания и патологические состояния у ребенка в период новорожденности.

К этой группе причин относятся заболевания беременной женщины, приводящие к гипоксии или воспалительному повреждению всех органов и систем плода, в том числе и к ишемическому или инфекционному поражению головного мозга:
- Внутриутробные инфекции: цитомегаловирусная, герпесная инфекция, заболевание матери краснухой, сифилисом, токсоплазмозом во время беременности.
- Фетоплацентарная недостаточность.
- Выраженный резус-конфликт.
- Отслойка плаценты.
- Токсикоз у беременной, особенно поздний, сопровождающийся нефропатией, повышением артериального давления, отеками.
- Заболевания сердца, сосудов у матери: гипертоническая болезнь, ишемическая болезнь сердца, декомпенсированные пороки сердца, нарушения сердечного ритма.
- Заболевания крови у беременной женщины, например тяжелой степени железодефицитная анемия.
- Болезни органов эндокринной системы (гипофункция щитовидной железы, сахарный диабет).
- Многоплодная беременность.
- Многоводие или маловодие.
- Хромосомные аномалии у плода.
- Патологии развития пуповины и сосудов в ней.
- Вредные привычки у женщины во время беременности (курение, злоупотребление алкоголем, наркомания).
К ним относятся осложнения, возникающие во время родов:
- Неправильное положение плода: тазовое, поперечное.
- Дискоординированная родовая деятельность, стремительные или наоборот, затяжные роды.
- Клинически узкий таз.
- Длительный безводный период.
- Неверная тактика ведения родов.
- Применение таких приемов, как наложение акушерских щипцов или вакуум-экстракция плода.
- Родовая травма.
- Преждевременные роды.
- Асфиксия плода из-за тугого обвития пуповиной.
Чаще всего таким заболеваниям подвержены недоношенные, ослабленные дети:
- Асфиксия околоплодными водами.
- Гемолитическая болезнь у новорожденных вследствие резус-конфликта или несовместимости по группе крови с организмом матери.
- Инфекционные заболевания головного мозга (менингит, энцефалит, арахноидит и их сочетания), развивающиеся после родов.
- Аномалии развития сосудов головного мозга (аневризмы, мальформации), приводящие к развитию геморрагического или ишемического инсульта.
- Токсическое поражение головного мозга ребенка вследствие отравления медикаментами.
Клиническая картина и особенности развития детей с ДЦП

Первые признаки ДЦП у ребенка могут быть замечены врачами и родителями сразу после его рождения или в течение первых месяцев жизни. Когда приходит время появления в норме определенных навыков, обнаруживаются отсутствие или выраженная задержка физического, а впоследствии и психического развития.
Ребенок с данной патологией отличается по развитию от здоровых сверстников. Из-за поражения корковых и подкорковых структур мозга нарушается иннервация скелетной мускулатуры, а также многих органов и систем организма, что определяет особенности детей с ДЦП, приводит к развитию следующих симптомов:
- Патологический тонус мускулатуры. Может обнаружиться гипертонус, то есть напряженность, повышение тонуса мышц или гипотонус, при котором мышцы вялые, патологически расслабленные. При высоком тонусе конечности согнуты в суставах, их сложно разогнуть, со временем могут развиться контрактуры суставов.
Движения при этом резкие, асимметричные, дискоординированные. Нередко отмечается ходьба на носочках из-за гипертонуса. При гипотонии мышц конечность висит, сопротивления при воздействии на нее такая конечность не оказывает.
- При любой форме дистонии сила в мышцах снижена (парез) или совсем отсутствует (паралич) при выраженной стадии ДЦП, что делает невозможным нормальное функционирование конечностей.
При отсутствии нагрузки на мышцы конечности слабость в них нарастает, мышечные волокна далее не развиваются. Такая конечность со временем начинает выглядеть тоньше, становится короче, чем нормальная, формируются деформации скелета (сколиоз позвоночника, искривления тазовых костей, грудной клетки), в связи с чем затрудняется нормальное функционирование многих внутренних органов.
- У ребенка позже ослабевают безусловные рефлексы, характерные для новорожденных.
- При раздражении моторных отделов коры мозга может развиться симптоматическая эпилепсия с генерализованными судорожными приступами.
- Часто отмечаются нарушения зрения в виде развития косоглазия или близорукости по причине несовершенной иннервации глазных мышц при этом заболевании.
- Встречаются патологии слуха: тугоухость, глухота.
- Нарушения работы эндокринной системы в виде ожирения, нарушения темпов роста, гипотиреоза.
- Нарушение функций тазовых органов: непроизвольное мочеиспускание или дефекация, или задержка этих процессов.
- Очень часто патологии физического развития сопровождаются задержкой нервно-психического развития: может развиться разной степени выраженности умственная отсталость, нарушения речи в виде дизартрии при ДЦП, патологии восприятия, памяти, поведенческие отклонения (ранимость, сильная привязанность к ухаживающим людям).
- Иногда отмечаются сложности с глотанием пищи, сосанием груди из-за патологии мышц лица, глотки, гортани.
По тяжести проявления симптомов заболевания различают 3 степени тяжести ДЦП:
- Легкая степень: симптоматика минимальна, ребенок физически развивается с небольшой задержкой, психических отклонений почти нет. В этом случае дети могут обучаться со здоровыми сверстниками, освоить в дальнейшем любую профессию.
- Средняя степень тяжести: отмечаются отклонения и в физическом, и в умственном развитии. Больным нужна посторонняя помощь. При адекватном лечении и реабилитации возможна некоторая социализация таких людей.
- Тяжелая степень: больные – тяжелые инвалиды, себя обслуживать не способны, нуждаются в постоянном уходе.
Виды заболевания ДЦП
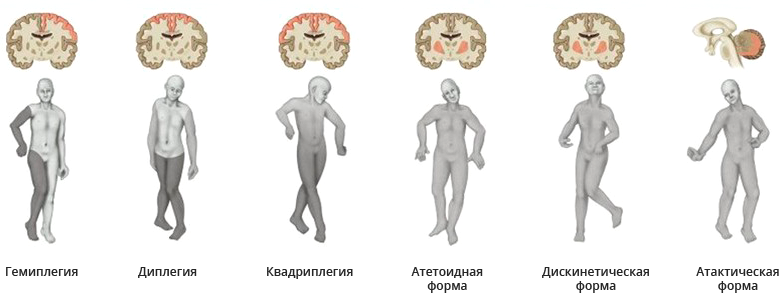
В зависимости от локализации патологического очага в головном мозге, заболевание по-разному проявляется. Различают следующие формы ДЦП, основанные на виде моторных нарушений:
- Спастическая тетраплегия. Это наиболее тяжелая форма ДЦП. Развивается она при выраженном поражении многих мозговых структур. Проявляется парезами или параличами всех конечностей, нарушениями речи, зрения, слуха, психическими отклонениями, часто выявляется эпилепсия.
- Спастическая диплегия. Ее называют еще болезнью Литтля по имени врача, описавшего ее. При этом самом распространенном типе заболевания основное проявление – это слабость мышц ног. Нарушения речи, глотания, нарушения нервно-психического развития при этой форме заболевания также встречаются, но выраженность их меньше. Поэтому такие дети могут обучаться и социализироваться.
- Гемиплегическая или гемипаретическая форма ДЦП проявляется односторонним поражением мышц конечностей, то есть – нарушение функций мышц только левой или только правой половины тела. Такие больные имеют характерную походку. Двигательные нарушения сочетаются с эпилепсией, реже – с задержкой нервно-психического развития.
- Дискинетическая форма характеризуется развитием у ребенка гиперкинезов, то есть непроизвольных движений в конечностях и других частях тела из-за поражения подкорковых структур.
Осложнения и продолжительность жизни детей с ДЦП
Сколько живут дети с ДЦП – зависит напрямую от ухода за ними. При недостаточно хорошем уходе, отсутствии лечения или восстановительных курсов могут развиться или прогрессировать нежелательные спутники детского церебрального паралича, усугубляющие клиническую картину и прогноз для развития и даже жизни ребенка:
Диагностика ДЦП

Заподозрить патологию становится возможным сразу после рождения ребенка при оценке его состояния неонатологом, выставляющим менее 5 баллов по шкале Апгар. Такой показатель можно считать положительным тестом на ДЦП.
Настороженность по данному заболеванию сохраняется в отношении недоношенных, маловесных детей, новорожденных с различными пороками развития, при задержке внутриутробного развития плода, серьезных заболеваниях матери.
При неврологическом осмотре, оценке неврологического статуса доктор выявляет:
- нарушения мышечного тонуса;
- асимметрию развития мышц и нормальных рефлексов с конечностей;
- наличие патологических рефлексов, клонусов конечностей;
- отсутствие контакта ребенка с матерью;
- отсутствие адекватной реакции на тактильные, звуковые и зрительные раздражители.
Для определения характера, локализации и выраженности поражения головного мозга применяют следующие методы:
- МРТ или КТ головного мозга позволяет оценить масштаб атрофии коры головного мозга, размер очага поражения, его местонахождение и вид (кровоизлияние, киста, ишемический очаг).
- Электроэнцефалограмма выявляет нарушения формирования и распространения биопотенциалов головного мозга, определяет наличие эпиактивности.
- Нейросонография (УЗИ) позволяет выявить смещение срединных структур мозга из-за какого-либо его повреждения.
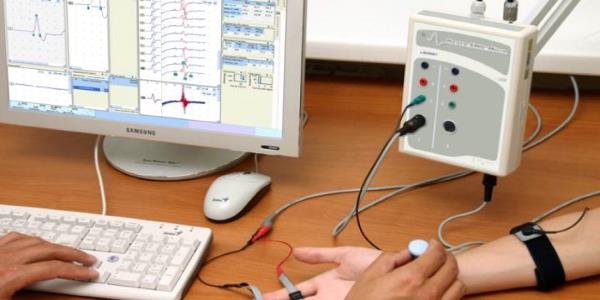
- Электромиография – метод исследования нервно-мышечной проводимости, выявления локализации ее поражения.
- Исследование глазного дна проводится врачом офтальмологом и может выявить атрофию зрительных нервов.
Клинические проявления заболевания могут напоминать симптомы других болезней. Чтобы правильно поставить диагноз ДЦП, после проведения всех необходимых исследований следует исключить такие патологии, как:
- Врожденные болезни обмена аминокислот, например фенилкетонурию, лейциноз.
- Наследственные патологии липидного обмена (лейкодистрофия).
- Мукополисахаридозы.
- Наследственные коллагенопатии (синдром Марфана).
- Нейрофиброматозы.
- Наследственные мышечные дистрофии (болезнь Штрюмпеля, спинальная амиотрофия).
- Врожденная миастения.
- Нейроэндокринные нарушения, например гипотиреоз.
Лечение и реабилитация больных с ДЦП

Детский церебральный паралич является неизлечимым заболеванием. Но в случае нетяжелого поражения головного мозга, при правильном уходе, своевременное адекватное лечение и реабилитация детей с ДЦП, постоянные занятия с ребенком позволяют достичь хороших результатов в восстановлении моторных, координаторных функций, развить речь, приспособиться к жизни с таким малышом в нормальном обществе, вырастить его самостоятельным, полноценным человеком.
Основные группы препаратов:
- Противосудорожные препараты – для лечения эпилепсии.
- Антиспастики – препараты для устранения патологического мышечного спазма, например баклофен, мидокалм. Изобретено такое приспособление для длительного введения препарата, расслабляющего мышцы при ДЦП, как баклофеновая помпа.
- Ботулинотерапия при ДЦП. Введение в патологически спазмированные мышцы ботулинического токсина оказывает длительное спазмолитическое действие.
- Анальгетики, спазмолитики для симптоматического лечения любого вида боли.
- Сосудистые, метаболические, витаминные, ноотропные препараты – для улучшения питания клеток головного мозга, нормализации передачи нервных импульсов между ними.
- Иногда требуются антидепрессанты, транквилизаторы.
Проведение операции может потребоваться при формировании выраженных контрактур: выполняют пластику сухожилий.
Из физиопроцедур чаще всего назначаются:
- электрофорез с лекарственными препаратами;
- электростимуляция пораженных нервов для улучшения проведения нервных импульсов по ним от мозга к мышцам;
- хвойные, радоновые, йодобромные ванны;
- оксигенотерапия;
- грязелечение.
Такие процедуры направлены на расслабление спазмированных мышц, улучшение общего самочувствия.
Анималотерапия (дельфино-, иппотерапия для детей с ДЦП) улучшает настроение больного, стимулирует работу структур головного мозга через богатые тактильные ощущения, получаемые ребенком при общении с животными, способствует развитию речи, двигательной сферы. Иппотерапия применяется при лечении ДЦП очень часто
Основное значение для реабилитации больных ДЦП имеют массаж, лечебная физкультура, применение специальных тренажеров, тейпирование при ДЦП и другие способы:
- Профессиональный массаж при ДЦП у детей и взрослых, который должны проводиться ежедневно, а также ежедневные занятия лфк при ДЦП. Это позволяет улучшить состояние мышц конечностей и туловища, улучшает кровообращение в пораженных тканях, заставляет мышцы работать: напрягаться и расслабляться.
- К специальному методу относится авторская методика ЛФК для детей с ДЦП по Д. Сандакову. Это техника выполнения упражнений больным, при которой специалист укладывает или усаживает ребенка определенным образом, затем перемещает центр его тяжести, что вынуждает пациента изменять положение тела, включая в работу разные мышцы, для удержания равновесия.
- Еще один вид воздействия – это логопедический массаж при ДЦП, помогающий улучшить речь в некоторых случаях.
- Техники остеопатии также имеет значение при ДЦП.
- Еще одним необычным способом лечения является аппликационная терапия или точечный массаж при ДЦП. Для улучшения кровотока в поврежденных мышцах конечностей, стимуляции нервных окончаний используются аппликаторы Ляпко. Это резиновые коврики или валики с закрепленными на них мелкими иголками из разных металлов (цинковые, медные, золотые, серебряные и другие).
- Эффективным способом реабилитации является механотерапия. Это использование разнообразных механических приспособлений для вертикализации неходячих больных (вертикализаторы), для фиксации суставов пораженных конечностей (пневмокомбинезоны). Также изобретены специальные тренажеры для детей с ДЦП.
- Тейпирование при ДЦП – это методика наложения специальных лент, фиксирующих пораженную мышцу. Метод этот безопасный, не связан с использованием лекарств. Тейпирование при ДЦП должен проводить сертифицированный специалист.
- Другие способы восстановления и компенсации нарушений двигательных функций: инвалидные коляски, ходунки, костыли, ортезы и другие.
- В реабилитации используются и специальные игрушки для детей с ДЦП: яркие, крупные с массажной поверхностью, чтобы задействовать сразу многие органы чувств.
Иглоукалывание, массаж, тейпирование при ДЦП и другие методики воздействия противопоказаны только при наличии повреждений кожи, пролежней, раздражений.
Социальная адаптация больных ДЦП
Основная роль в социализации больных принадлежит их родителям и другим близким людям.
Работа с такими детьми должна проводиться постоянно. Необходимо консультироваться, тесно взаимодействовать с такими специалистами, как реабилитолог, нейропсихолог, логопед.
Ребенок должен посещать специализированные учебные заведения (детский сад, школа), где проводится обучение детей с ДЦП, уделяется большое внимание особенностям развития таких детей, учитываются их слабые стороны, развиваются сильные. Например для возможности работы на компьютере используется специальная клавиатура для детей с ДЦП.
В результате своевременной диагностики, правильного подхода к лечению, реабилитации, постоянных занятий с ребенком, удается его социализировать, приспособить к жизни в обществе.
Читайте также:


