Невротомия при дцп отзывы
Добрый день, дорогие читатели. Возможно многие из вас столкнулись с тем, что адаптивные схемы лечения ДЦП, такие как медикаментозное лечение, массаж, ЛФК, кинезиотерапия, приводят к недолгому эффекту или дают минимальный результат. И вы с сожалением констатируете, что:
- нет улучшений в моторных функциях ребенка,
- нет прогресса в умственном и психическом развитии,
- нет положительной динамики в восстановлении функций органов, в частности органов таза и т.п.
В таких случаях на помощь приходит нейрохирургия. Нейрохирургия при ДЦП – чаще всего включает такие методики как селективная невротомия, ризотомия, электростимуляция спинного мозга. О них и пойдет речь.
Показания к нейрохирургии
Безусловно, нейрохирургия довольно радикальный метод лечения. И поэтому прибегать к нему нужно тщательно все взвесив, проконсультировавшись со специалистами и не один раз, и не с одним. Я позволю себе поделиться с вами лишь своим личным субъективным мнением. В случаях, когда адаптивные методы лечения не имеют значимых результатов, а мышечный тонус или гиперкинезы все больше и больше сковывают ребенка, движения вызывают боль – нужно прибегать к нейрохирургии. Иначе ухудшение состояния ребенка неизбежно. Прогресс спастического паралича приводит к воспалению эпидуральной клетчатки, влияющей на коллатеральное кровообращение. Нарушается венозный отток в шейных позвонках, что пагубно сказывается на спинном мозге в целом. Как альтернативу, прежде проводят минимум 2 блокады ботулотоксина, если и они не имеют необходимого эффекта, тогда вариантов больше нет.
Кстати, нужно знать, что хирургическое вмешательство возможно только по достижении ребенком 3-4 летнего возраста.
Эффективность методов
Селективная ризотомия – двухстороннее сечение корешков спинного мозга с патологическим ответом на электромиографию. Выполняется в затылочной и пояснично-крестцовой зоне. Перед операцией ребенку дополнительно проводят серию тестов и обследований. В частности, ультразвуковая допплерография и тепловизионное исследование обеспечивают диагностике информативность. И позволяют судить:
- о состоянии позвонков,
- скорости и полноте кровотока в позвоночных артериях,
- индексе Гослинга,
- степени сжатия корешков спинного мозга.
После вмешательства, прежде всего нивелируется спастика. Открывается доступ к двигательным корешкам, находящимся в позвоночном канале. Отсутствие повышенного мышечного тонуса и боли как бы освобождают ребенка, снимают общее нервное напряжение и высвобождают, не использованный в достаточной степени прежде, интеллектуальный потенциал. Большинство родителей замечают положительные изменения и в психическом состоянии ребенка. Упрощается уход за ребенком. Мало того, в разы увеличиваются возможности ребенка в самообслуживании.
Ризотомия может быть:
- Полной или зональной.
- Открытой (ламинэктомия) или закрытой.
Принцип сечения периферических нервов
Эта технология носит название — селективная невротомия, и считается эффективной при:
- деформации ступни;
- мышечной дистонии;
- частичных спастических парезах.
Чаще всего аномалии возникают на фоне гипертонуса трехглавой либо приводящих мышц нижних конечностей. В первом случае внимание фокусируется на большеберцовом нерве, во втором – запирательном.
На верхних конечностях метод используют только:
- при миогенных контрактурах в локтях, развившихся на фоне высоко тонуса в плечевых мышцах;
- при ограниченной амплитуде движения суставов запястья.
Для того что бы увидеть предполагаемый результат оперативного вмешательства и убедиться в правильности выбора тех или иных периферических нервов применяются инъекции анестетиков. Если результат такой блокады положительный, приступают к операции. Раньше процесс осуществлялся непосредственно на нервном стволе, где при интервенции под оболочку нерва происходило его сегментальное деление на фасцикулы. Сегодня технология трансформировалась, и операция проводится над оболочкой – только в волокнах периферических нервов. Цель:
- Отсечение фасцикул с деструктивными нейронами, утратившими функцию торможения.
- Снижение тонуса.
- Частичная денервация.
Повторный процесс обычно выявляет новые деструктивные фрагменты, реагирующие на импульсы патологическими реакциями. Инактивирование нервных окончаний, особенно результативно при имеющемся фасеточном синдроме в поясничной зоне. Поскольку при любом движении происходит нагрузка на суставы, провоцирующая боль.
Несмотря на то, что после избавления от деформаций и контрактур уменьшается спастичность, мнения специалистов, относительно эффективности операции противоречивы.
- Сложно выделить деструктивные волокна.
- При обширных двигательных патологиях требуется несколько операций.
- При вмешательстве в затылочной зоне случаются осложнения с дыханием.
- При ДЦП отмечается лишь частичный спад мышечного напряжения.
Инновационные решения
К инновационным методам я бы отнесла возможности функциональной нейрохирургии, она принципиально отличается от методов, описанных выше. И служит единственной цели – снижение спастики и гиперкинезов, увеличение двигательных возможностей человека. Но это уже другая история, познакомиться с ней можно будет в отдельной статье.
Выражаю надежду, что статья была вам интересна и полезна. Полученная информация позволит вам сформировать собственное мнение относительно традиционных методов лечения ДЦП и методов нейрохирургии.
Невротомией называется процедура хирургического пересечения нерва, использующаяся для устранения неврологической симптоматики. Иногда такую операцию проводят просто для купирования симптомов, а иногда она устраняет и само заболевание.
Технически проводить невротомию сложно, особенно если нужно пересекать малые нервы. Поэтому операцию проводят только опытные хирурги в условиях специализированных стационаров.
1 Что такое невротомия?
Хирургическая невротомия – технически сложная операция на нервах, при которой производят пресечение отдельных нервных пучков для предотвращения прохождения импульса по ним. Процедура в неврологии и нейрохирургии используется очень часто.
Отметим, что хирургическая невротомия является радикальным способом лечения и для ее проведения нужны весомые показания. Эта процедура назначается в тех случаях, когда консервативная терапия и другие, менее радикальные хирургические процедуры становятся неэффективны.

Локализация инъекций при проведении лечебной невротомии поясницы
Эффектами невротомии являются:
- купирование даже очень сильного болевого синдрома (в отдельных случаях могут оставаться фантомные боли);
- ликвидация спастических параличей практически в любом участке тела;
- ликвидация гиперкинезии.
Примерно в 70-80% случаев операция назначается для ликвидации болевого синдрома. В большинстве случаев купируются боли в нижних конечностях или позвоночнике (именно в этих частях тела чаще всего наблюдаются неврологические заболевания с выраженной болью).
Существует 3 основных показания к проведению хирургической невротомии. Так или иначе все они связаны с болевым синдромом, который является либо первичной проблемой (воспаление нерва), либо вторичной (как при повышенном мышечном тонусе).
Показания к проведению:
- Спастические параличи с повышением мышечного тонуса, возникшие после геморрагических или ишемических инсультов, черепно-мозговых травм или нейроонкологических патологий.
- Детский церебральный паралич, протекающий с повышенным мышечным тонусом и гиперкинезией, которые приводят к скованности в движениях.
- Тяжело протекающие истинные формы остеохондроза (не путать с термином, используемым в странах СНГ) и спондилоартроз.
Также процедура может использоваться при неврологических патологиях, протекающих с нарушением двигательных, секреторных или чувствительных функций. Чаще всего при лечении таких состояний оперируют только те нервы, что не сказываются на жизнедеятельности пациента (к таким нервам относятся межреберные, нервы нижнего сегмента голени).
к меню ↑
к меню ↑
Учитывая сложность процедуры и возможные последствия для пациента, не стоит удивляться наличию противопоказаний к ней.
- тяжелое состояние больного, истощение;
- лихорадка;
- инфекционные заболевания, включая сезонные (грипп, ОРВИ);
- высокая вероятность повреждения крупных сосудов при попытках оперировать нерв;
- период беременности на любом триместре (относительное противопоказание);
- терминальные стадии любых онкологических заболеваний;
- наличие у пациента нейроинфекции, токсического поражения нервной системы.
Иногда отдельные противопоказания игнорируются.
к меню ↑
Когда оперируются нервные узлы можно ожидать самых разных последствий, чаще всего связанных с неврологическими расстройствами. Однако возможны и другие осложнения, включая кровотечение или инфекцию.
- Нарушения двигательной или сенсорной функции, в редких случаях наблюдается нарушение секторных функций.
- Развитие кровотечения, включая массивное, при случайном повреждении сосуда, близко находящегося с оперируемым узлом.
- Занесение во время операции инфекционных патогенов в рану, из-за чего возможна инфекция мягких тканей или даже нервной системы.
- Повреждение прилегающих к оперируемому нерву других нервов, возможны даже ошибки со стороны врача, связанные с оперированием не того узла, который нужно (но это бывает крайне редко).
- Развитие устойчивого воспаления.
- Отсутствие лечебного эффекта, что обычно бывает с болью (источник боли ликвидируется, но возможны фантомные явления).
Вероятность развития последствий после невротомии увеличивается с возрастом пациента и зависит от локализации нервов, которые нужно пресечь. Больше всего проблем возникает с нервами вокруг позвоночного столба и с нервами мелкого калибра.
к меню ↑
2 К каким нервам чаще всего применяется?
Теоретически операцию можно применять к любым нервам, но некоторые узлы оперируются чаще всего. Связано это с тем, что некоторые виды нервных узлов чаще всего являются причиной неврологических расстройств.

Результаты лечения спастического синдрома с помощью невротомии
Чаще всего оперируются:
- чаще всего операцию проводят при невралгии тройничного нерва;
- нередко процедура проводится при поражении узлов (выходящих на лицевую область) в периферических отделах головы, а вот внутричерепной доступ используется редко, так как операция это технически сложная, и грозит осложнениями;
- рассечение узлов на шее и языкоглоточном нерве при болях на фоне неоперабельного рака языка или при незаживающих язвах на языке (в случае с язвами невротомия может привести к их рубцеванию);
- перерезание верхнего гортанного узла при гортанных спазмах;
- узел между большеберцовой мышцей и разгибателем большого пальца ноги при незаживающих язвах нижних конечностях на фоне варикозного расширения вен, тромбоангиита, тромбофлебитов или тромбозов;
- грудные узлы и нервы верхних конечностях при болевом синдроме (включая туннельный синдром).
Иногда процедуру проводят при писчем спазме (профессиональная болезнь писателей, бухгалтеров), но не всегда она дает должный эффект. В лечении писчего спазма многим больным может помочь банальная психотерапия.
к меню ↑
3 Хирургическое пересечение нерва: проведение операции
Процедура начинается с местного обезболивания, для чего могут использоваться любые соответствующие препараты. Очень часто процедуру проводят под обезболиванием по А. В. Вишневскому (классический способ при таких операциях).
Перед выделением нерва в него вводят Новокаин. После его выделения нерв подтягивают к выходному отверстию раны и единичным движением скальпеля перерезают. Пересечение в один прием считается наиболее выгодным, потому что только таким способом можно оставить наиболее гладкую поверхность поперечника узла. После пересечения узла производят послойное зашивание раневого кармана. Это классический способ невротомии.
Существует и более новый, сопряженный с меньшими рисками осложнений. Речь идет о радиочастотном методе.
к меню ↑
Проводится с помощью ультразвука. Выполняется введение электродов к поврежденному нерву. Преимуществом радиочастотного метода, помимо меньшего количества осложнений, является возможность пациента уже на 2-3 сутки после операции вернутся к привычному образу жизни.
Технически радиочастотная методика напоминает классическую невротомию. Деструкция нерва производится путем направленного воздействия ультразвуковыми волнами. Единственным серьезным минусом радиочастотного способа является его сравнительно высокая стоимость.
к меню ↑
4 Где делается и сколько стоит невротомия?
Процедура проводится в условиях профильных государственных стационаров или в частных клиниках.
Стоимость операции в среднем составляет 50 000 рублей (на конец 2018 года). В эту стоимость входит предварительная и послеоперационная консультация врача, наблюдение, сама процедура, оплата палаты и операционных расходников.
к меню ↑
5 Реабилитация после хирургического пересечения нерва
После окончания процедуры и сшивания краев раны пациенту накладывается медицинская шина. Микрохирургическая невротомия (она же селективная) делается амбулаторно, однако очень часто пациентов оставляют в больнице на 1-2 дня.
Для ускорения заживления назначается физиотерапия. На первое время могут быть назначены болеутоляющие средства (обычно в виде нестероидных противовоспалительных средств).
Если оперировались узлы конечностей, может быть назначена лечебная физкультура, разминка конечностей. В остальном особой реабилитации не требуется, кроме случаев пересечения важных и крупных нервных узлов (тогда реабилитацией должен заниматься врач-реабилитолог).
Консультации пациентов по вопросам детского церебрального паралича,
хирургическое и консервативное лечение ДЦП, спастических и вялых параличей.
Skype on-line: valery.umnov
5 отделение детского ортопедического института им. ТУРНЕРА
обсудить эту тему на форуме
Руководитель клиники – док. мед. наук УМНОВ ВАЛЕРИЙ ВЛАДИМИРОВИЧ.
Сотрудники:
научный сотрудник, канд.мед.наук А.В. Звозиль (нейрохирург)
научный сотрудник, канд.мед.наук Д.В. Умнов (ортопед )
научный сотрудник В.А. Новиков (ортопед)
старший научный сотрудник, канд.мед.наук Г.А. Икоева (невролог, специалист по двигательной реабилитации)
старший научный сотрудник, канд.психол. наук Г.В. Пятакова (психолог)
врач-невролог, канд.мед.наук О.В. Барлова
Заведующая отделением – Н.В. Никитина
Клиника является специализированным центром, в котором больным данного профиля оказывается многостороннее квалифицированное лечение двигательных нарушений, сопровождающихся ограничением движений (контрактурами), подвывихами и вывихами в суставах, высоким мышечным тонусом или отсутствием функции мышц.
Заболевания, при которых оказывается медицинская помощь:
- Детский церебральный паралич ( основной контингент – 95% больных )
- Двигательные расстройства после тяжёлой черепно-мозговой и спинальной травмы
- Двигательные нарушения после сосудистых, инфекционных и других заболеваний центральной нервной системы
- Спинно-мозговая грыжа
- Любые нейро-мышечные заболевания, сопровождающиеся наличием вялого паралича.
- Плоскостопие.
Оказываемые виды медицинской помощи:
- Консультация нейроортопеда, нейрохирурга, невролога с уточнением диагноза, формы и степени тяжести заболевания, оценка двигательных возможностей больного и формирование плана двигательной реабилитации.
- Диагностика нейро-мышечных нарушений с применением самой современной аппаратуры ( магнитно-резонансная томография, компьютерная томография, ультразвуковая диагностика, электронейромиография и др.).
- Консервативное лечение спастического паралича с применением снижающих тонус мышц препаратов ДИСПОРТ и БОТОКС.
- Консервативное лечение спастического паралича с применением уникального, разработанного в отделении способа снижения мышечного тонуса методом радиочастотной деструкции.
- Нейрохирургическое лечение, направленное на снижение мышечного тонуса как всей конечности (верхней и нижней), так и отдельных её сегментов.
- Ортопедо-хирургическое лечение контрактур и деформаций любой степени тяжести верхней и нижней конечностей.
- Сложные реконструкции тазобедренных суставов при подвывихе и вывихе бедра.
- Снабжение больных специальными аппаратами для обучения ходьбе.
- Обучение пациентов после хирургического лечения навыкам передвижения с помощью специалистов по двигательной реабилитации, а также уникального компьютеризированного комплекса ЛОКОМАТ.
- Впервые разработана и широко применяется лечебно-профилактическая методика хирургического лечения ПЛОСКОСТОПИЯ различной степени тяжести, которая позволяет не только получить хорошую форму стопы, но и сохранить подвижность всех её суставов.
Просторное отделение располагается в новом корпусе института, имеет прекрасные бытовые условия для пациентов в 2-4 местных палатах со всеми удобствами.
Раннее обращение для консультации в поликлинику института часто позволяет родителям избежать неверных шагов и предотвратить развитие непоправимых последствий неправильно выбранного лечения.
Комплексное квалифицированное хирургическое лечение в сочетании с последующей двигательной реабилитацией часто являются вынужденной, но единственно реальной возможностью значительно улучшить двигательные навыки пациентов, несмотря на естественные опасения больных и их родителей. Накопленный отделением уникальный для России столь значительный опыт хирургического лечения ( особенно таких наиболее сложных его разделов, как нейрохирургическое лечение высокого мышечного тонуса, реконструктивные операции при подвывихе и вывихе в тазобедренном суставе, исправление плоскостопия различной степени тяжести) позволяет дать надежду на освоение ходьбы многим больным, до настоящего времени считавшимся неперспективными.
Вы можете приехать для консультаций, которые проводит руководитель отделения доктор медицинских наук УМНОВ ВАЛЕРИЙ ВЛАДИМИРОВИЧ с 11.00. до 14.00. в любой четверг в поликлинике института. Запись на приём в регистратуре поликлиники с 9.00. или по телефону регистратуры 465-49-95. Телефон отделения – 3185414.
Наиболее многочисленной группой пациентов являются больные детским церебральным параличом (ДЦП). Основной причиной развития данного заболевания является внутриутробное поражение двигательных центров головного мозга, соответственно ведущим проявлением его являются двигательные нарушения различной степени тяжести. Многие больные, поступающие для лечения в клинике, не могут передвигаться из-за наличия выраженных контрактур, деформаций в суставах и высокого тонуса мышц, хотя потенциально способны к освоению
ходьбы (рис 1).

Рис.1.
Важнейшим фактором, препятствующим передвижению при ДЦП, является повышение мышечного тонуса, а также нарушение координации движений. Отмеченные симптомы могут несколько уменьшаться на фоне проводимого консервативного лечения (медикаменты, применение препаратов ботулотоксина, ЛФК и т.д.), однако это возможно лишь в раннем возрасте ( обычно до 5-6 лет) и часто в незначительной степени. В дальнейшем у многих пациентов на фоне сохраняющегося высоким тонуса мышц наступает их необратимое перерождение и укорочение, что приводит к ограничениям амплитуды движений в суставах (контрактура), искривлениям костей, развитию подвывихов и вывихов. Поэтому при спастическом параличе у больных с контрактурами и деформациями в суставах конечностей в возрасте обычно старше 4 лет основным методом лечения, направленным на улучшение двигательных возможностей, является хирургический. Именно поэтому он избран ведущим в деятельности клиники, и на него ориентированы остальные (консервативные) способы двигательной реабилитации.
Нехирургические способы снижения мышечного тонуса
Одним из современных методов временного снижения мышечного тонуса в настоящее время является введение в наиболее спастичные и функционально значимые мышцы препаратов ботулотоксина БОТОКС и ДИСПОРТ в рекомендуемых дозировках. Это позволяет временно снизить тонус спастичных мышц с помощью блокирования нервного импульса. Проведение на этом фоне двигательной реабилитации за время действия препарата ( в среднем 3-4 месяца) может дать хороший эффект. Это позволяет у части пациентов сформировать более правильный стереотип походки, а также улучшить функцию верхних конечностей, и этот результат может со временем частично закрепиться после прекращения действия препарата.
Однако у части больных функциональный результат введения препарата либо выражен минимально, либо отсутствует. Продолжительность его также значительно варьирует. Кроме того, отмечается различное воздействие препарата на отдельные мышечные группы, как по силе воздействия, так и по его продолжительности. У отдельных пациентов отмечается ухудшение двигательных возможностей, что может потребовать длительной реабилитации. Однако основным недостатком этого способа является его применение с возраста лишь 2 лет, когда высокий тонус мышц уже привёл к существенным необратимым их изменениям. Кроме того, количество мышц-мишеней ограничено предельно допустимой дозой препарата, что снижает эффективность лечения при множественных поражениях.
Эти недостатки явились поводом для разработки нового способа снижения мышечного тонуса, предложенного в отделении и прошедшего клиническую апробацию. Его сущность заключается в воздействии на двигательные точки мышц током специальной частоты, что приводит к снижению их активности с соответствующим снижением тонуса мышц. Основными преимуществами данного метода перед всеми остальными являются:
- Впервые появившаяся возможность снижать мышечный тонус у больных в возрасте до 2 лет, что может предотвратить значительные необратимые изменения в поражённых мышцах, образование контрактур и деформаций, а также улучшить двигательные возможности пациентов.
- Возможность воздействовать на неограниченное количество спастических мышц (как верхних, так и нижних конечностей) одновременно, что приводит к более выраженному общему противоспастическому эффекту.
- Количество повторных вмешательств, в отличие от методики с применением препаратов ботулотоксина, не ограничено.
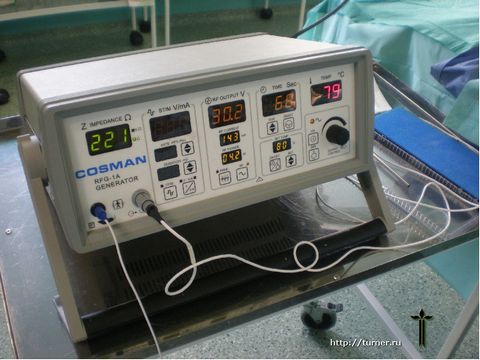
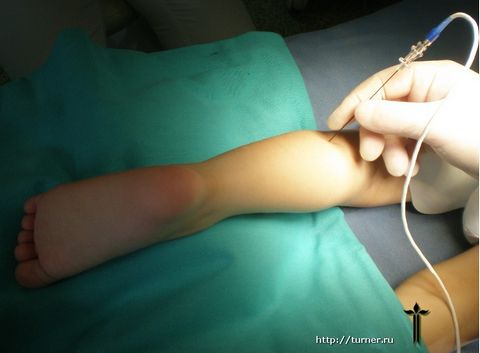
В случае, если консервативное лечение не приводит к ожидаемому результату, или эффективность его исчерпана, наиболее реальным способом улучшить двигательные возможности пациента является хирургическое лечение.
ОСНОВНЫЕ СПОСОБЫ ХИРУРГИЧЕСКОГО ЛЕЧЕНИЯ ДЦП
Применяются при следующих основных формах ДЦП – спастический гемипарез, спастический тетрапарез, спастическая диплегия, а также данные формы, сочетающиеся с гиперкинезами. Наличие контролируемого судорожного (эпилептического) синдрома не является противопоказанием для проведения хирургического лечения.
Ограничение движений (контрактура) может развиваться в любых суставах верхних и нижних конечностей. Для первых наиболее типичным являются приведение в плечевом суставе, сгибания в локтевом, внутренняя ротация предплечья, ладонное сгибание кисти, приведение к ладони I пальца – (рис.2), вторых – приведение и сгибание бедра, сгибание или переразгибание (рекурвация) коленного сустава, подошвенное сгибание (эквинус) стопы (рис.3). Остальные контрактуры встречаются реже, и в основном являются результатом неправильного лечения.
Рис.2 Фото предплечья и кисти больной И., 15 лет. Диагноз: последствия геморрагического инсульта, правосторонний спастический гемипарез.
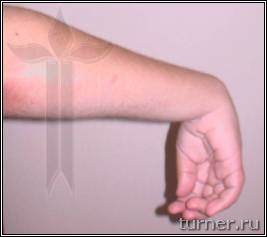
Рис.3. Типичная поза больного детским церебральным параличом.


А
Нейрохирургические операции, снижающие мышечный тонус
Дорзальная ризотомия
В тех случаях, когда тонус мышц высок во всех сегментах конечностей, мы широко применяем для его снижения способ дорзальной РИЗОТОМИИ на шейном или пояснично-крестцовом уровне .
Первый применялся всего в 8 случаях из-за относительной редкости тяжёлых поражений руки у перспективных в двигательном отношении пациентов (в основном после тяжёлой черепно-мозговой травмы).
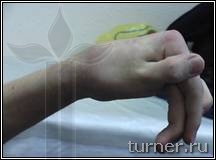
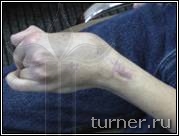
Достаточно часто применяемое в клинике хирургическое лечение контрактур и деформаций верхней конечности преследует целью улучшение её функции для выполнения необходимых бытовых манипуляций, а также косметики руки. Для снижения тонуса мышц, кроме ризотомии, применяем операции на нервах (так называемые селективные невротомии), а для улучшения функции кисти и пальцев широко используем пересадку сухожилий и мышц. Для выведения предплечья, кисти и пальцев в правильное положение используем также при необходимости операции на костях и суставах. В результате в большинстве случаев удаётся улучшить положение и функцию руки, приспособив её для выполнения необходимых манипуляций (рис.4)

А
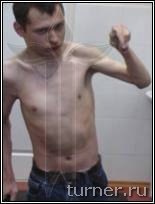
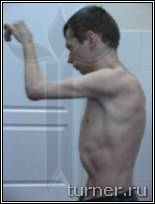
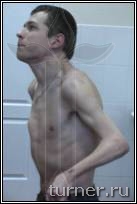
Рис.4 Фотографии больного В.: А - до операции (в возрасте 17 лет);
Б – через 1 год после операции-шейная дорзальная ризотомия (амплитуда активных движений в плечевом
и локтевом суставах).
В
В – вынужденное порочное положение кисти с качательными движениями пальцев до операции на кисти;
Г – положение кисти и амплитуда активных движений пальцев через 1 год после операции.
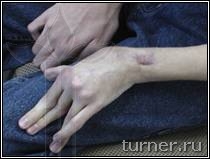
Г
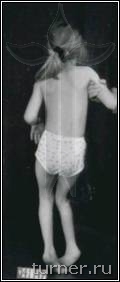
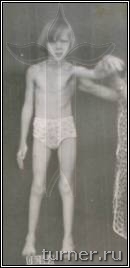
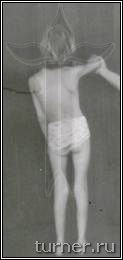
Поясничная дорзальная ризотомия (ПДР) является в настоящее время достаточно часто применяемым в нашей клинике стандартным вмешательством ( выполнено около 140 операций). Она позволяет значительно снизить тонус мышц нижних конечностей, а также степень выраженности других признаков спастического поражения, что создаёт совершенно новые выгодные условия для любой последующей двигательной реабилитации (как консервативной, так и хирургической). Такой эффект, в отличие от других способов снижения мышечного тонуса, продолжает действовать в течение всей жизни пациента, и даёт шанс на освоение ходьбы даже тем больным, у которых это ранее было невозможно.
Операция заключается в выделении у места вхождения в спинной мозг задних корешков, иннервирующих все мышцы нижних конечностей (по 7 с каждой стороны), разделение их на отдельные пучки, их тестирование и пересечение тех, которые вызывают высокий тонус мышц.
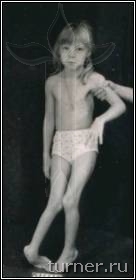
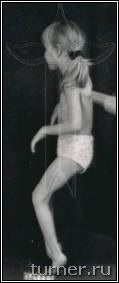
Для больных после данной операции являются характерными свободные мягкие движения в суставах ног, достаточно широкий шаг, хороший контроль пациента за движениями, значительное улучшение способности больного к выпрямлению туловища. Достижение подобных многогранных клинических результатов у столь тяжёлых больных очень проблематично при применении препаратов ботулотоксина, так как, кроме кратковременности, они лишь могут локально снизить мышечный тонус. Среди наших пациентов после операции на фоне двигательной реабилитации без последующей операции на сухожилиях и мышцах контрактуры были ликвидированы в 17-83% случаев в зависимости от сегмента конечности. Кроме этого, значительное уменьшение спастичности мышц позволяет не только сохранить, но даже улучшить их эластические свойства, что является эффективной профилактикой развития в дальнейшем контрактур и деформаций. В результате применения ПДР в последние годы в клинике значительно уменьшилась необходимость использования операций на сухожилиях и мышцах для устранения контрактур, что сохраняло все основные мышцы нетронутыми и позволяло использовать их для освоения ходьбы. Улучшение эластических свойств мышц давало возможность после ПДР исправлять без дополнительной операции даже очень тяжёлые сгибательные контрактуры коленных суставов с помощью гипсовых повязок. Значительный, а во многом уникальный, опыт применения ПДР согласно разработанным в клинике принципам лечения позволяет считать его в настоящее время наиболее эффективным способом коррекции спастичности у больных спастическими параличами независимо от их причины (рис.5-7).
А

Б
Читайте также:


