Что такое эпилептическая активность и почему она формируется

В современной диагностике различных неврологических заболеваний электроэнцефалографический мониторинг является основным методом исследования эпилептической активности. У больных эпилепсией регистрируются определенные волны колебаний, характеризующие эпилептиформную активность.
Для наиболее точного диагностирования исследование лучше проводить в период обострения, однако эпилептиформная активность регистрируется на ЭЭГ и в межприступном периоде с возникновением патологических волн, или комплексов волн, отличающихся от фоновой активности.
Это могут быть острые волны, одиночные пики или вспышки, которые длятся буквально несколько секунд. Для четкого диагностирования заболевания эпилепсии такая форма активности волн не является абсолютным основанием.
Данный термин применяется в двух случаях:
Связь с эпилептическими припадками могут иметь наследственные ЭЭГ-паттерны. Некоторые специфические комбинации имеют разные эпилептические синдромы.
Наличие на ЭЭГ эпилептиформной активности и паттернов эпилептического припадка, высокоамплитудные вспышки активности (более 150 мкВ) – важные признаки наличия эпилепсии.

ЭЭГ паттерны в клинической эпилептологии
Наиболее изученные паттерны:
- фокальные доброкачественные острые волны (ФОВ);
- фотопароксизмальная реакция (ФПР);
- генерализованные спайк-волны (во время гипервентиляции и в покое).
ФОВ чаще регистрируется в детском возрасте, в периоде между 4 и 10 годами, а ФПР у детей до 15-16 лет.
При ФОВ наблюдаются следующие негативные отклонения:
- отставание в умственном развитии;
- фебрильные судороги;
- развитие роландической эпилепсии;
- парциальная эпилепсия;
- расстройства психики;
- нарушения речи;
- различные функциональные расстройства.
Развивается примерно у 9%.
При наличии ФПР выявляются:
- фотогенная эпилепсия;
- симптоматическая парциальная эпилепсия;
- идиопатическая парциальная эпилепсия;
- фебрильные судороги.
ФПР наблюдается также при мигренях, головокружениях, синкопе, анорексии.

Частота ГСВ наблюдается у детей до 16 лет. У здоровых детей встречаются тоже очень часто, примерно в 3% случаев в возрасте до 8 лет.
Ассоциируются с первично генерализованными идиопатическими эпилептическими состояниями, например: синдром Говерса-Гопкинса или Герпина-Янца, пикнолепсия Кальпа.
Основа эпилептиформной активности
В основе эпилептиформной активности на уровне клеток происходит пароксизмальное смещение мембраны, из-за чего происходит вспышка потенциалов действия. За ними следует длительный период гиперполяризации.
Подобное действие происходит независимо от того, какая регистрируется эпилептиформная активность, фокальная или генерализованная.
Каждый из этих паттернов может наблюдаться и у фенотипически здоровых людей. Наличие данных паттернов не является четким основанием диагностики эпилепсии, но показывает возможность генетической предиспозии.
У некоторых пациентов эпилептиформная активность регистрируется только во время сна. Может быть спровоцирована некоторыми стрессовыми ситуациями, поведением самого человека.
Для четкого определения патологии можно спровоцировать приступ специальными раздражителями. Если во время сна пациенту провести световую ритмическую стимуляцию, то возможно выявить наличие эпилептиформных разрядов и паттерны эпилептического припадка.
Для генерации эпилептиформной активности необходимо вовлечение огромного числа нервных клеток – нейронов.
Выделяется 2 вида нейронов, которые в этом процессе играют важную роль:
Существуют некоторые исключения выраженной эпилептической активности, проходящей без приступов, но достигающей степени эпилептического статуса.
- синдром Ландау-Клеффнера;
- ESES;
- различные бессудорожные эпилептические энцефалопатии.
Процесс диагностирования
Для качественного диагностирования нужно учитывать эпилептиформные изменения при анализе ЭЭГ в совокупности с клиническими проявлениями и данными анамнеза.

Важно помнить, что электроэнцефалограмма имеет большую ценность для диагностирования, если сделана именно во время приступов у пациента.
Диагностическая ценность в периоде между приступами – низкая. У пациентов с неврологическими заболеваниями и у больных с неэпилептическими приступами эпилептиформная активность выявляется в 40% случаях.
Подход к терапии
Лечение должно назначаться только в случае наличия у пациента приступов, что подтверждает эпилептическую активность ЭЭГ.
При отсутствии приступов, даже на фоне патологических волн на ЭЭГ, лечение назначаться не должно, так как патологические изменения могут регистрироваться и без симптомов заболеваний нервной системы (наблюдается примерно у 1% здоровых людей).
При наличии синдрома Ландау-Клеффнера, ESES, различных бессудорожных эпилептических энцефалопатиях назначаются антиэпилептические препараты, так как эти заболевания вызывают нарушение памяти и речи, психические расстройства, у детей – задержку роста и трудности в обучении.


Эпилептическая активность — следствие изменения функции нейронов в эпилептическом очаге, а именно пароксизмального деполяризационного сдвига мембранного потенциала. Все нейроны эпилептического очага возбуждаются синхронно и синфазно. В результате возникает гиперсинхронный разряд, что проявляется на электроэнцефалографии особыми электрографическими феноменами. К ним относятся пик, или спайк, — короткий (не более 50-70 мс) острый потенциал разной, иногда гигантской (до 1000 мкВ) амплитуды и острая волна, длительность которой составляет 100-150 мс. Особенно информативны указанные феномены при их сочетании с последующей медленной волной: комплексы пик — волна и острая волна — медленная волна (рис. 1.9.12).
Эти разряды могут быть стойко фокальными, что позволяет идентифицировать эпилептический очаг или билатерально-синхронными при вовлечении в разряд неспецифических структур.
Выявляемость эпилептической активности на ЭЭГ возрастает при использовании определенных методических приемов. Ритмическая фотостимуляция — предъявление дискретных световых раздражений большой интенсивности частотой 4-50 в секунду, наиболее эффективны частоты 10-20 в секунду. При эпилепсии с фотосенситивностью ритмическая фотостимуляция может вызывать на электроэнцефалографии появление эпилептических феноменов. При фотосенситивной эпилепсии, относящейся к рефлекторной эпилепсии, указанный прием постоянно вызывает подобные изменения, что клинически может проявляться эпилептическим припадком (рис. 1.9.13).
Ритмическая световая стимуляция может вызвать и неспецифический ответ: усвоение в ЭЭГ ритма световых мельканий, билатерально-синхронные вспышки б-активности или спайков в проекционной затылочной коре, мышечные ответы — синхронные со вспышками света колебания вследствие сокращения мышц головы и шеи (фотомиоклонический ответ). Специфическим считается только фотоконвульсивный ответ: высоковольтные множественные пики и волны, комплексы пик-волна в лобных отведениях обоих полушарий или генерализованные (см. рис. 1.9.13).
Темновая адаптация — регистрация ЭЭГ у больных, находящихся в свето- и звуконепроницаемой камере в течение 60-90 минут.
Депривация сна — способ выявления эпилептической активности при записи ЭЭГ в покое после суточного лишения больного сна. Эпилептическая активность обнаруживается преимущественно у тех больных, которые во время записи электроэнцефалографии дремлют или засыпают, т.е. во время поверхностных стадий медленноволнового сна.
Отмена антиэпилептических препаратов даже у больных со стойкой медикаментозной ремиссией и отсутствием эпилептической активности в ЭЭГ может сопровождаться возвратом эпилептической активности и риском развития эпилептических припадков.
Для специальных целей может быть применена фармакологическая активация путем введения веществ, обладающих проконвульсантными свойствами (эвипан, бемегрид и др.).

Эпилепсией называют периодически повторяющиеся приступы, вызванные слишком сильными разрядами нейронов мозга. Но определить наличие у человека именно эпилепсии совсем непросто.
Единичные эпилептические припадки могут быть вызваны разными причинами: травмы мозга, опухоли, иные неврологические заболевания. Диагностика приступов включает в себя несколько разных способов, которые дополняют общую картину.
Методы выявления у взрослых
Как диагностировать эпилепсию? Такой диагноз врачи имеют право рассматривать уже после двух припадков. А чаще всего заболеванию подвержены подростки или пожилые люди (60+).

Как выявить эпилепсию на ЭЭГ?
Это один из самых информативных методов обследования при данном заболевании.
Суть его заключается в том, что на голове пациента крепятся специальные электроды, которые фиксируют активность нейронов мозга.
Различают две разновидности ЭЭГ: обычная и видео-мониторинг. При проведении обычной процедуры, больного укладывают горизонтально, в полутемной комнате, с закрытыми глазами.
Длительность ее составляет не более 20 мин. Но однократная энцефалограмма может быть не результативной.
Длительность видео-мониторинга может составлять от 3 до 10 дней, и проводится она только в стационаре. Наиболее точные результаты она может дать не позднее, чем через сутки после очередного приступа.
Видео-мониторинг проводят:
- при единичном приступе болезни;
- в случае повторяющихся ночных или утренних припадков;
- при планировании беременности;
- перед хирургическим вмешательством;
- в случае наследственной предрасположенности.
Чтобы выявить патологические изменения, больного просят быстро открывать и закрывать глаза, учащать или замедлять дыхание, резко включают и выключают свет. Все эти факторы провоцируют электрическую активность мозга, позволяя заметить возможные нарушения.

Эпилептиформная активность — это эпилепсия или нет?
Эпилептическая активность на электроэнцефалограмме может регистрироваться как в момент припадка, так и в спокойном состоянии.
Выражается она в виде одиночных вспышек, острых пиков или волн на графике. Высокоамплитудные колебания мозговой активности (150 мКВ и выше) являются признаками эпилепсии.
ЭЭГ при эпилепсии:
Показывает ли МРТ эпилепсию? Что такое МРТ 3 тесла по программе эпилепсия?
Эта процедура появилась позже, чем ЭЭГ, но уже завоевала популярность в диагностике эпилептической патологии. Проводят ее на аппаратах разной мощности: 1,5 тесла и 3 тесла.
Первый из них, считается менее мощным и рекомендуется для обследования детей и подростков, но не всегда дает точные результаты.

Второй – это самый сильный томограф, позволяющий выявить не только неврологические отклонения, но и увидеть метастазы при онкологии.
Также такой аппарат позволит определить причины, вызвавшие патологию, увидеть локализацию очагов поражения мозга.
Исследование проводится очень просто и практически не имеет противопоказаний. Перед ее проведением пациент должен снять с себя все металлические украшения, переодеться в специальную одежду.
Врач беседует с больным, а потом провожает в отдельное помещение, где находится прибор. Пациента укладывают на выдвижную кушетку и закрепляют ремнями.
Доктор отправляется в смежную комнату, а кушетка задвигается внутрь прибора. Сканирование мозга длится около 40 мин, после чего, полученные снимки распечатывают и анализируют.
Для получения более качественного снимка, может использоваться контраст (специальный препарат).
Он абсолютно безопасен для организма, но способен спровоцировать появление металлического привкуса во рту и похолодание конечностей.

Кроме аппаратных методов диагностики, применяют и лабораторные анализы. Для получения более полной картины, человек должен сдать биохимический и общий анализы крови, тест на глюкозу.
Это позволит определить наличие генетических отклонений в организме, исключить инфекционные болезни, отравление, сахарный диабет или анемия. Любое из них может проявиться в виде приступа, напоминающего эпилептический.

Для полноты картины врач часто проводит нейропсихологическое тестирование, включающее оценку внимания, восприятия, речи, памяти, реакции, эмоционального состояния.
Мнение специалиста формируется на основе опроса пациента, наблюдения его моторики, праксиса.
Тестирование состоит из множества упражнений, предлагаемых больному: на запоминание, узнавание, сортировку предметов и т. д.
- каковы формы и стадии заболевания;
- в чем заключаются последствия и осложнения болезни;
- возможны ли изменения и расстройства личности у пациента;
- присваивают ли больному человеку инвалидность;
- возможна ли профилактика недуга;
- какого образа жизни должны придерживаться эпилептики;
- что такое эпилептический синдром.
Как распознать эпилепсию другими способами? Дополнительно, невролог имеет право назначить еще несколько способов исследования.
К ним относятся:
- КТ (компьютерную томографию);
- неврологическое визуальное обследование (проверка рефлексов);
- ПЭТ (позитронно-эмиссионное исследование);
- сбор анамнеза;
- реоэнцефалография (реакция сосудов мозга на электрический ток);
- ЭХО-энцефалограмма;
- ангиография.
Дифференциальная диагностика припадка

Чтобы четко определить наличие эпилепсии, важно знать ее симптомы.
Признаки заболевания:
- проходящее расстройство сознания;
- существенные изменения в эмоциональной и психической сфере;
- судорожный синдром;
- приступообразные нарушения в работе внутренних органов.
Согласно классификации, разработанной и утвержденной в 1989 году, различают всего три вида припадков.
Ими являются:
- Симптоматические – проявляющиеся по причине поражения мозга либо другой серьезной патологии.
- Идиопатические – любой синдром, вызываемый наследственной предрасположенностью.
- Криптогенные – не выявленные в ходе диагностики.
Но существует и масса других (неэпилептических) приступов, которые необходимо строго дифференцировать. К ним относят нейрогенные, соматогенные и психогенные.
Эпилептический припадок бывает большим и малым. Первый, выражается очень ярко и имеет несколько стадий развития. За 1-3 дня, у больного появляется чувство тревоги, возможна агрессия или подавленность.
Сам приступ начинается с падения, сильных судорог, крика, выделения пены и остановки дыхания. Длится он около 5-7 минут, а потом постепенно стихает.
Второй (малый) характеризуется отсутствием длительной потери сознания. Человек остается стоять, но резко замирает на месте на несколько секунд, запрокинув голову. Такое состояние быстро проходит, а человек продолжает свои занятия.
Дифференциальная диагностика эпилепсии:
Формулировка заключения
На основании чего формируется диагноз эпилепсия? Точно диагностировать это опасное заболевание очень сложно. Потребуется тщательное обследование с помощью МРТ и ЭЭГ, сбор и анализ анамнеза, наблюдение за пациентом во время припадка.
Как выглядит эпилепсия? К частым проявлениям эпилепсии, предшествующим приступу относят:

Больной в течение нескольких секунд падает, кричит, теряет сознание, перестает дышать.
Потом наступает частичный паралич мышц, сопровождаемый судорожным синдромом.
Важно выяснить частоту подобных состояний, возможную наследственность, определить пораженный участок мозга.
Нередко врачи ставят диагноз эпилепсия ошибочно и назначают лечение, которое приносит больше вреда, чем пользы.
- От эпилепсии одинаково часто страдают и дети, и взрослые.
- Для диагностики необходимо пройти полный курс обследования, включающий МРТ, ЭЭГ, опрос, тестирование и лабораторные анализы.
- Наиболее информативным способом исследования считается видео ЭЭГ–мониторинг и МРТ.
- МРТ на аппарате, мощностью 3 тесла, более точно определяет не только эпилептические очаги, но и онкологические заболевания, метастазы.
- Не последнюю роль в определении патологии имеет выявление наследственности, наблюдение за протеканием приступа.
- Поставить диагноз эпилепсия очень сложно. Потребуется тщательное обследование.
Эпилептиформный синдром - это симптомокомплекс, который выражается в эпизодических приступах судорог и бесконтрольных движений. Припадок сопровождается ухудшением самочувствия и расстройством сознания. Такие проявления нередко возникают у детей. Подобное состояние у ребенка очень пугает родителей. Однако эписиндром не имеет никакого отношения к эпилепсии. Это состояние хорошо поддается коррекции и терапии.
Что это такое
Эпилептиформный синдром (эписиндром) - это общее название судорожных припадков, которые могут быть спровоцированы нарушениями работы головного мозга. Такое отклонение не является отдельным заболеванием, это лишь одно из проявлений разных патологий.
При эписиндроме приступы судорог возникают внезапно и так же неожиданно прекращаются. Они появляются как реакция центральной нервной системы на раздражители. При этом в головном мозге формируется очаг перевозбуждения.

Припадки исчезают навсегда после излечения основной патологии. Если это нарушение возникло в детском возрасте, то оно никак не сказывается на умственном и физическом развитии ребенка.
Отличие от эпилепсии
Очень важно дифференцировать эпилептиформный синдром от эпилепсии. Это две разных патологии, имеющие похожую симптоматику. Врачи выделяют следующие основные отличия между этими двумя заболеваниями:
- Эписиндром является одним из проявлений других болезней центральной нервной системы. Эпилепсия - это отдельная патология, которая протекает в хронической форме.
- Спровоцировать появление эписиндрома могут разные заболевания. Причиной эпилепсии в большинстве случаев является наследственная предрасположенность к данной патологии.
- При эписиндроме приступы возникают эпизодически. Эпилептические припадки могут беспокоить больного на протяжение всей жизни. При отсутствии систематической терапии судороги появляются очень часто.
- Для эписиндрома нехарактерно прикусывание языка и непроизвольное мочеиспускание во время приступа. Эти признаки присущи эпилепсии.
- Перед истинным эпилептическим припадком у пациента возникает состояние ауры. Это симптомы, которые предшествуют возникновению судорог. Перед началом приступа у больного появляется дискомфорт в теле, онеменение конечностей, головокружение, зрительные нарушения, изменение восприятия запахов. При эписиндроме припадок начинается всегда неожиданно, без предшественников.
Первые признаки эпилепсии в 70% случаев появляются еще в детстве. При длительном течении патологии у больного возникают нарушения психики. Для эпилептиков характерны частые перепады настроения, депрессии, ухудшение памяти и когнитивной функции. Эписиндром может развиваться как у детей, так и у взрослых. Он не сопровождается психическими отклонениями.
Этиология
Причины эпилептиформного синдрома у взрослых и детей несколько отличаются. Данная патология у ребенка чаще всего имеет врожденный характер. Ее вызывают различные неблагоприятные факторы, воздействующие на плод во внутриутробный период:
- инфекционные болезни у матери во время беременности;
- гипоксия плода;
- травмы при родах.
В редких случаях у детей отмечается приобретенный эписиндром. Судорожный приступ может возникнуть на фоне высокой температуры (более +40 градусов) или при недостатке в организме микроэлементов (калия, натрия).
У взрослых людей эписиндром чаще всего бывает приобретенным. Его могут спровоцировать следующие патологии:
- инфекции головного мозга (энцефалит, менингит);
- травмы черепа;
- демиелинизирующие патологии (рассеянный склероз и др.);
- опухоли мозга;
- геморрагический инсульт;
- нарушение функции паращитовидных желез;
- обильная потеря крови;
- отравление тяжелыми металлами и седативными лекарственными средствами;
- гипоксия вследствие утопления или удушения.
Нередко судорожные приступы появляются у людей, злоупотребляющих спиртным. Эписиндром развивается не только у хронических алкоголиков. Иногда для возникновения припадка достаточно однократного употребления чрезмерного количества спиртосодержащих напитков.
Код по МКБ
Международная классификация болезней рассматривает эписиндром как симптоматическую эпилепсию. Эта патология входит в группу заболеваний, сопровождающихся приступами судорог. Они значатся под шифром G40. Полный код эпилептиформного синдрома по МКБ-10 - G40.2.
Симптоматика
Эта патология может протекать с разнообразной симптоматикой. Проявления эпилептиформного синдрома зависят от локализации поражения головного мозга. Если очаг возбуждения возникает в лобных долях, то во время приступа появляются следующие симптомы:
- вытягивание рук и ног;
- резкое напряжение мышц всего тела;
- болезненный спазм жевательной и мимической мускулатуры;
- закатывание глаз;
- вытекание слюны изо рта.
Если зона поражения расположена в височной части мозга, то характерны следующие проявления:
- спутанность сознания;
- раздражительность или приподнятое настроение;
- боли в животе;
- лихорадка;
- тошнота и рвота;
- слуховые и зрительные галлюцинации.
Для поражения теменной части характерна преимущественно неврологическая симптоматика:
- онемение конечностей;
- расстройство координации движений;
- сильное головокружение;
- фиксация взгляда на одной точке;
- потеря пространственной ориентации;
- обморок.
При любой локализации очага возбуждения приступ сопровождается нарушением сознания. После окончания припадка пациент ничего не помнит и не может рассказать о своем состоянии.

Довольно часто такие припадки носят единичный характер. Если же приступы возникают систематически, то врачи диагностируют эпилептический статус.
Особенности эписиндрома в детском возрасте
Эпилептиформный синдром у детей в возрасте до 1 года протекает с ярко выраженной симптоматикой. Это связано с тем, что у младенцев центральная нервная система еще не до конца сформирована. Приступ у грудничков сопровождается следующими проявлениями:
- В начале припадка появляется сильное сокращение мышц всего тела. Происходит остановка дыхания.
- Ребенок плотно прижимает руки к грудной клетке.
- У младенца выбухает родничок.
- Мускулатура резко напряжена, а нижние конечности вытянуты.
- Малыш запрокидывает голову или совершает ритмичные кивки.
- Довольно часто приступ сопровождается рвотой и выделением пены изо рта.
Эпилептиформный синдром в более старшем возрасте сопровождается судорогами лица, которые затем переходят на все тело. Дети старше 2 лет могут внезапно просыпаться и ходить по комнате в бессознательном состоянии. При этом у них отсутствует реакция на какие-либо раздражители.

Диагностика
Необходимо отличить эписиндром от истинной эпилепсии. Поэтому очень важно провести точную дифференциальную диагностику.
Пациентам назначают МРТ головного мозга. Это обследование помогает выявить этиологию эпилептиформного синдрома. Очаги глиоза на снимке указывают на повреждение нейронов вследствие травмы или инсульта. Глиозными изменениями врачи называют разрастание вспомогательных клеток головного мозга. Обычно это отмечается после гибели нейронов.
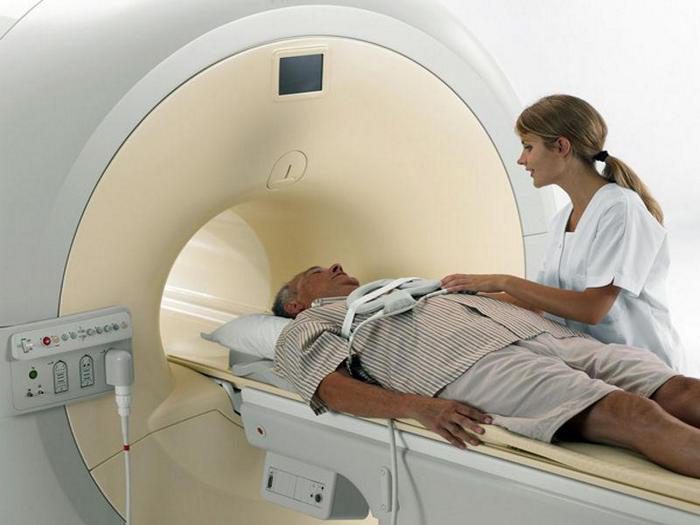
Важным методом дифференциальной диагностики является электроэнцефалограмма. При эписиндроме ЭЭГ может не показывать патологических изменений. Ведь очаги возбуждения в головном мозге появляются только перед приступом. При эпилепсии электрическая активность коры мозга повышена постоянно.
Методы терапии
Эписиндром исчезает только после устранения его причины. Поэтому необходимо пройти курс терапии основного заболевания. Одновременно проводят симптоматическое лечение эпилептиформного синдрома. Назначают следующие группы препаратов:
- Противосудорожные лекарства: "Карбамазепин", "Ламотриджин", "Депакин", "Конвулекс". Эти средства купируют судороги и уменьшают частоту припадков.
- Седативные препараты: "Фенибут", "Феназепам", "Элениум", "Атаракс". Эти средства успокаивают очаг возбуждения в головном мозге и расслабляют мышцы.
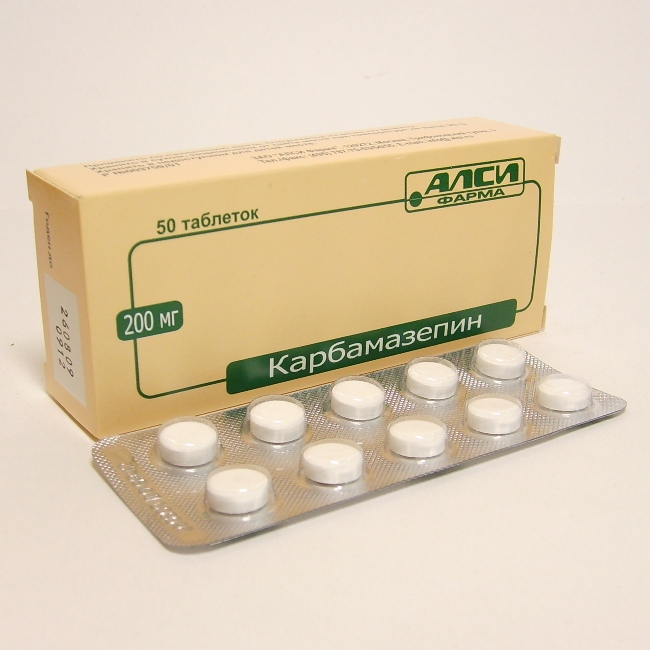
В качестве дополнительного метода лечения используют фитотерапию. Пациентам рекомендуется принимать отвары из фиалки, липы, пижмы, багульника. Эти лекарственные растения успокаивают центральную нервную систему.
При эпилептиформном синдроме пациентам показана диета. Из рациона следует исключить острые и соленые блюда, а также ограничить количество углеводов и белков. Такие продукты могут спровоцировать приступ. Рекомендуется уменьшить количество потребляемой жидкости.

В большинстве случаев эписиндром поддается консервативной терапии. Оперативное лечение применяется редко. Нейрохирургические операции проводят только при наличии новообразований в головном мозге.
Прогноз
Данное нарушение является лишь симптомом других заболеваний. Поэтому прогноз при эпилептиформном синдроме будет полностью зависеть от характера основной патологии. Если данное состояние спровоцировано инфекциями, то такие заболевания хорошо поддаются терапии антибиотиками. Если же причиной эписиндрома стала черепно-мозговая травма, рассеянный склероз или инсульт, то лечение может быть довольно продолжительным.
В целом эпилептиформный синдром имеет благоприятный прогноз. Если это нарушение возникло в детском возрасте, то к пубертатному периоду приступы обычно исчезают. Эписиндром не приводит к интеллектуальным нарушениям и не сказывается на умственном развитии ребенка. В большинстве случаев припадки бесследно проходят к 14-15 годам.

– Игорь Станиславович, как бы вы могли охарактеризовать этот ЭЭГ-паттерн?
– Это так называемый пятиточечный диполь, у которого высокоамплитудные негативные пик и волна сочетаются с менее амплитудными позитивными. По своему рисунку он очень напоминает комплекс QRSТ кардиограммы.
Паттерн очень функциональный, поэтому обладает рядом особенностей:
- располагается в определенных зонах. Как правило, это так называемая роландическая или центральная височная зона;
- возникает в определенном возрасте (средний возраст – 3 года), а также самостоятельно исчезает после пубертатного периода;
- имеет возрастную миграцию – то есть в более раннем возрасте паттерн регистрируется более затылочно, а потом перемещается более вентрально;
- в 35% случаев регистрируется исключительно во сне;
- может регистрироваться у родственников пациентов в детском возрасте, в том числе у здоровых;
- не провоцируется гипервентиляцией;
- может быть подавлен движением языка или контрлатеральной кисти.
– Какие неврологические нарушения и пограничные состояния ассоциируются с доброкачественными эпилептиформными разрядами?
Так же с ДЭРД ассоциирован ряд более тяжелых состояний – эпилептических энцефалопатий, с более тяжелым течением и тоже генетически детерминированных. К ним относятся: атипичная роландическая эпилепсия, синдром псевдо-Леннокса, приобретенная эпилептическая афазия, синдром Ландау-Клеффнера и эпилепсия с электрическим статусом фазы медленного сна.
Помимо этого, ДЭРД регистрируются при ряде дизонтогенетических состояний, не имеющих к эпилепсии особого отношения: это тики, синдром дефицита внимания с гипереактивностью, энурез. Дополнительно они могут выявляться при ряде приобретенных, органических патологий, например, таких как опухоли головного мозга, гидроцефалия, детский центральный паралич, фокальная эпилепсия с органическим повреждением головного мозга и ДЭРД.
Нужно отметить, что ДЭРД коморбидны с аутизмом и по данным различных исследований могут выявляться от 30 до 60% случаев. В 1,5% случаев они регистрируются у абсолютно здоровых детей, не имеющих никакой неврологической симптоматики.
Между тем, существует теория нарушения функционального созревания головного мозга. Согласно ей, когда происходит генетически детерминированный сбой, регистрируются ДЭРД. В зависимости от того, где и как они выявлены и как расположены, какая генетическая программа заложена, с такими нозологическими формами они и будут сочетаться.
Например, если заложена эпилептическая программа, это будет определенная форма эпилепсии. Если эпилептической программы нет, и защитный противосудорожный барьер работает у человека хорошо, то они могут быть коморбидны с любым другим генетически детерминированным заболеванием головного мозга: синдром дефицита внимания, гиперреактивность, тики. Это достаточно неспецифический паттерн.
– Требуется ли коррекция подобных состояний?
– Когда речь заходит о подходах к лечению, однозначной точки зрения нет. Мое мнение заключается в том, что лечить нужно именно эпилепсию, саму болезнь, пациента. Назначать терапию при наличии эпилептиформных изменений на ЭЭГ надо только в том случае, если врач абсолютно уверен, что они вызывают какие-либо патологические состояния у ребенка.
Если говорить об эпилептической энцефалопатии, то она должна четко соответствовать трем критериям:
- приобретенный регресс (в случае, если нет эпилептических приступов) – у ребенка нарушена речь в два или в три года;
- выявлена продолжительная активность на ЭЭГ;
- она должна быть достаточного индекса, на мой взгляд – не менее 50% от записи сна.
Эти условия являются показанием для назначения терапии. В некоторых случаях, на мой взгляд, она не требуется.
При наличии эпилептических приступов, терапия практически всегда обязательна. Однако и здесь есть исключения, например, при роландической эпилепсии существуют определенные условия, при которых терапию можно не назначать. Это связано с ее полной саморазрешаемостью.
Если говорить о лечении, то при эпилептической энцефалопатии, согласно международным стандартам, с высокой степенью доказательности препаратами выбора являются: вальпроаты, бензодиазепины, этосуксимид в сочетании с вальпроатами, АКТГ и глюкокортикоиды, а также кетогенная диета, некоторые виды хирургического лечения.
Препараты вальпроевой кислоты считаются базовыми в терапии доброкачественных фокальных эпилепсий, наиболее удачной в детском возрасте является форма препарата в виде микрогранул (хроносфера), что позволяет повысить комплаентность лечения.
Терапия в детском возрасте рассчитывается на вес ребенка, применяется длительно, в некоторых случаях пожизненно. Терапия вальпроатами может контролироваться уровнем концентрации препарат в плазме крови. Критериями ее эффективности являются отсутствие приступов, подавление эпилептиформной активности на ЭЭГ и улучшение когнитивных функций. Прекращение терапии возможно после не менее трех лет клинико-электроэнцефалографической ремиссии.
Читайте также:


