Дегидратационная терапия при эпилепсии

При необходимости вывести из организма избыток жидкости используются дегидратационные методы лечения. В результате такой терапии уменьшается количество воды в тканях мозга, снижается продукция ликвора, уменьшается венозный отток от черепа. Эффект достигается за счет применения особых препаратов.
Суть методики
Терапия дегидратационными методами направлена на выведение избыточной жидкости из организма. Такое лечение чаще является симптоматическим. Терапия проводится посредством внутривенного или внутримышечного введения специальных растворов. Они оказывают на организм мочегонное действие, благодаря чему и увеличивается объем выводимой из организма жидкости.
Лечебный эффект
За счет рациональных дегидратационных мероприятий врачам удается достичь сразу нескольких терапевтических эффектов. Основным из них является выведение лишней жидкости. Дополнительно такая терапия оказывает следующие действия:
- уменьшает количество внутрисосудистой жидкости;
- снижает сопротивление кровотоку в периферических тканях;
- снижает нагрузку на сердце;
- улучшает диффузию кислорода из альвеол в кровь;
- уменьшает сопротивление в малом круге кровообращения;
- восстанавливает клеточное дыхание и тканевой метаболизм.
Условия применения
У больных с тяжелыми черепно-мозговыми травмами применение препаратов Лазикс и Маннит осуществляется под контролем центрального венозного, внутричерепного и артериального давлений. При лечении остальных пациентов дегидратационные мероприятия проводят под строгим контролем состояния пациента во избежание обезвоживания. Под наблюдение берутся следующие показатели:
- водно-электролитный баланс;
- показатели осмолярности;
- кислотно-щелочное состояние крови.
Когда проводится дегидратационная терапия
Процедура дегидратации необходима для избавления организма от избытка жидкости. В связи с этим такая терапия имеет следующие показания:
- дезинтоксикационная терапия при острых отравлениях ядами, растворимыми в воде;
- уремическая интоксикация при острой почечной недостаточности;
- отеки при болезнях почек, сердца, печени, лимфатической системы;
- отеки конечностей;
- гипергидратация отдельных конечностей (вторичная глаукома, отек мозга или легких);
- отеки при синдроме предменструального напряжения.
Применяемые препараты
Для проведения дегидратационных мероприятий используют препараты, способные увеличить количество жидкости, выводимой из организма. Таким свойством обладают мочегонные средства. К ним относятся следующие виды диуретиков:
- осмотические;
- ингибиторы карбоангидразы;
- салуретики.
Основной эффект осмотических диуретиков – увеличение циркуляции крови в околопочечных тканях. Это улучшает функционирование почек, за счет чего стимулируется их фильтрующая функция. Следствием становится выведение избытка жидкости. Примеры осмотических диуретиков:
Медленное капельное или струйное введение в дозе 0,5 г/кг веса.
Струйные или капельные внутривенные инфузии в дозе 0,25-1 г/кг массы тела.
В результате применения ингибиторов карбоангидразы не происходит реабсорбция бикарбоната натрия. Из-за этого моча становится щелочной. В результате за натрием из организма выводится калий и вода. Примеры ингибиторов карбоангидразы:
Прием внутрь по 250-375 мг за сутки.
При отеках – 250 мг 1-2 раза за сутки.
Препараты из этой группы мочегонных действуют на всем протяжении восходящего отдела петли Генле. Вследствие их применения из организма выводятся натриевые и калиевые ионы, что и обеспечивает дегидратационный эффект. Дегидратацию проводят следующими салуретиками:
Внутривенное или внутримышечное введение в дозе 20-40 мг. Таблетки – 20-120 мг за сутки.
Внутривенные или внутримышечные инъекции, прием в виде таблеток. Дозировка – 20-60 мг с учетом массы тела.
Видео
Инфузионная терапия при дегидратации
Внимание! Информация, представленная в статье, носит ознакомительный характер. Материалы статьи не призывают к самостоятельному лечению. Только квалифицированный врач может поставить диагноз и дать рекомендации по лечению, исходя из индивидуальных особенностей конкретного пациента.
Нашли в тексте ошибку? Выделите её, нажмите Ctrl + Enter и мы всё исправим!
Основные принципы терапии:
1). Препарат должен соответствовать типу припадка (например, на абсансные припадки лучше действуют суксемид, антилепсин, на психические припадки — финлепсин и т.д.).
2). Необходимо соблюдать дозировку.
3). Принцип длительности и непрерывности. Снизить дозировку можно, только если припадков не было в течение 1 года, при нормальной ЭЭГ.
4). Принцип индивидуальности: нужно учитывать тип и частоту припадка (например, при ночных припадках — дозу повышать перед сном и т.д.).
5). Комплексный подход к лечению.
РЕЖИМ И ДИЕТА:
С лечебной целью больным эпилепсией предложены 4 вида диеты:
3). С резким ограничением жидкости,
4). Кетогенная (уменьшение белков и углеводов с заменой их жирами).
ПРОТИВОСУДОРОЖНАЯ ТЕРАПИЯ:
Препарат выбирается, исходя из 2-х критериев: эффективность при данном виде припадка и доступность для больного. Самые эффективные препараты, к сожалению, рядовому гражданину не по карману.
Фенобарбитал (таблетки 0,1): действует на все виды припадков, доступен среднестатистическому россиянину. Назначают по 1 таблетке 2 раза в день. Но имеет побочные эффекты: вызывает сонливость отеки, крапивницу, снижение сообразительности, памяти; при длительном применении может вызвать психоорганический синдром. Применяют также препарат, содержащие фенобарбитал: глюферал, смесь Серейского.
На большие припадки действуют: дифенин, гескамедин, бензонал.
Дифенин (таблетки по 0,117): предупреждает большие припадки. Назначают по 1 таб. 2-3 раза в день после еды. Возможны побочные эффекты: возбуждение, атаксия, головокружение, диспепсические расстройства, лихорадка.
На абсансные припадки действуют: суксилеп, антилепсин, триметин.
Суксилеп (таблетки по 0,25): применяют по схеме: начальная доза — 10мг/кг, в течение недели дозу повышают на 5 мг/кг в день, а затем переходят на поддерживающие дозы — 30мг/кг в сутки. Возможны побочные эффекты: головокружение, параноидально-галлюцинаторные симптомы, диспепсия.
На психические припадки действует
Финлепсин (таблетки): назначают сначала суточную дозу — 200-300мг, затем дозу постепенно повышают до 600-1200мг/сут. Делят дозу на 3-4 приема. Возможны побочные эффекты: головные боли, атаксия, нарушения речи, парестезии, галлюцинации, брадикардия, диспепсические явления, аллергические реакции.
Противосудорожное лечение ни в коем случае нельзя отменять внезапно, т.к. возможно резкое обострение вплоть до развития эпилептического статуса.
Все манипуляции должны производиться при надежной фиксации пациента:
Седуксен в/в (1-2 ампулы, т.е. 10-20мг) или гексенал в/м (5-10мл 5% р-ра).
Снижение внутричерепного давление путем кровопускания или спинномозговой пункции.
Если перечисленные мероприятия не помогли, больного переводят на управляемое дыхание с применением локальной гипотермии головного мозга.
Ввести сердечные средства и аналептики: кордиамин (1мл 1% р-ра), кофеин (1мл 10% р-ра).
Беречь больного от ушибов и от прикуса языка.
ДЕГИДРАТАЦИОННАЯ ТЕРАПИЯ:
Проводится для профилактики отека и набухания головного мозга. Назначаются диуретики, например:
Верошпирон (таблетки 0,025) — назначают по 1-2 таблетки 2 раза в день.
Триампур — принимают по 1 таблетке 2 раза в день.
РАССАСЫВАЮЩАЯ ТЕРАПИЯ:
Проводится курсами — 2 раза в год.
Лидаза: назначают по 1 мл р-ра (64 УЕ) в/м — всего на курс — 20 инъекций.
ВОССТАНАВЛИВАЮЩАЯ ТЕРАПИЯ:
Для восстановительной терапии применяют ноотропы, витамины (в основном, группы В), ангиопротекторы.
Аминалон — 2 таблетки (по 0,25) 2 раза в день.
Тиамина бромид (ампулы по 1 мл 3% р-ра) — по 1 мл внутримышечно 1 раз в день.
Трентал — 2 таблетки (по 0,1) 3 раза в день.
Лечение данной больной
3. Противосудорожная терапия:
Rp: Benzonali 0.1
S: по 2 таблетки 2 разав день.
4. Противоэпилиптическая терапия:
Rp: Phenobarbitali 0,1
S: по одной таблетке на ночь
5. Рассасывающая терапия:
Лидаза: назначают по 1 мл р-ра (64 УЕ) в/м — всего на курс — 20 инъекций
6. Витаминотерапия:
Вит В6 5% — 2,0 в/м № 5
Вит В1 6% — 2,0 в/м № 5
Вит В12 1000 в/м № 5
Причины
В развитии эпилепсии значительную роль играет генетическая предрасположенность и наследство. Так, если родители страдают заболеванием, у ребенка повышается вероятность развития недуга. Частота развития эпилепсии в семье при больных родителях – от 5% до 45%.
Кроме наследственности, в формировании очага играют роль приобретенные факторы. Прижизненные и внутриутробные причины возникновения эпилепсии:
- нарушение развития головного мозга во время формирования плода;
- склероз гиппокампа;
- сосудистые патологии головного мозга: атеросклероз, артериовенозные мальформации;
- черепно-мозговые травмы;
- опухоли и кисты мозга;
- нейродегенеративные заболевания;
- перенесенные инфекционные недуги;
- влияние острых интоксикаций: алкоголики и наркоманы больше подвержены припадкам, чем здоровые люди.

Диагностика
Диагностика эпилепсии включает инструментальное, общеклиническое и психологическое обследование. Инструментальное – это электроэнцефалография, общеклиническое – это осмотр у врача и непосредственная беседа с ним, а психологическое – беседа с психологом и психодиагностом, а также прохождение опросников и тестов.
Методы исследования
- спайковые разряды;
- комплексы спайковых волн и полиспайк-волны;
- острые волны;
- гипсаритмия;
- заостренные потенциалы во время сна;
- викет-спайки;
- ритмические средне-височные волны.
Кроме электроэнцефалографии диагностическую ценность имеет магнитно-резонансная и компьютерная томография.
Общеклиническое обследование включает осмотр и опрос врача. Эпилептолог или невролог просят описать психологическое состояние перед и после приступа и когда он начинается. Играют роль ответы родственников, так как именно они видят, что происходит с пациентом во время приступа: сам пациент в это время теряет сознание.
Психодиагностика включает исследование когнитивных функций. При эпилепсии изменяется личность: человек становится злопамятным, язвительным и ироничным. В эмоциональной сфере часто появляется дисфория. Мышление становится ригидным, малоподвижным, детализированным. Эпилептикам трудно отделять главное от второстепенного. Медленно переключается внимание. Больные склонны долго концентрироваться на эмоционально значимых вещах. Например, эпилептики на долгое время запоминают обиды.

Методы лечения
Принципы лечения эпилепсии:
- Назначение противоэпилептических препаратов.
- Определение необходимости применения диеты.
- Нейрохирургическая коррекция заболевания.
- Социально-психологическая реабилитация больных и семьи.
Перед врачами в лечении эпилепсии стоят такие цели:
- обезболить судороги;
- предотвратить рецидив нового приступа;
- уменьшить длительность приступов;
- уменьшить количество побочных эффектов от приема препаратов;
- восстановить психические функции или предотвратить их деградацию.
Медикаментозное лечение эпилепсии имеет такие принципы:
- Индивидуальность. Доза и режим подбирается индивидуально для каждого пациента.
- Комплексность. Целесообразно использовать препараты с комбинированным действием, которые оказывают комплексный эффект на судороги и психическую сферу пациента. С антиконвульсантами также назначаются метаболические средства, рассасывающая терапия и дегидратационные препараты.
- Непрерывность. Для успешного лечения эпилепсии, как правило, назначается монотерапия – пожизненный прием одного препарата. Его следует принимать постоянно, согласно режиму. При отмене средства повышается риск возникновения эпилептических припадков.
Однако 70% пациентов получают монотерапию, 25% – битерапию (два препарата) и 5% – тритерапию (три препарата). - Своевременность. Один припадок без специфической причины (стресс, психическое напряжение) не нуждается в противоэпилептической терапии.
- Постепенность. Лечение начинается с минимальной дозы антиконвульсантов. Со временем доза увеличивается до тех пор, пока припадки полностью не устраняться. Доза рассчитывается на вес и возраст пациента.
Однако главный принцип терапии эпилепсии – максимум эффективности при минимуме побочных явлений.
Лечение эпилепсии у взрослых предполагает прием таких антиконвульсантов:
- вальпроаты;
- карбамазепины;
- бензодеазепины;
- Барбитураты;
- сукцинимиды.
Рассасывающая терапия: гиалуронидаза, бийохинол. Дегидратационная терапия: магния сульфат, раствор декстрозы 40%, фуросемид. Метаболическая терапия: ноотропные средства, витамины, фитотерапия, фолиевая кислота.

При лечении эпилепсии применяется кетогенная диета. Врачи установили, что питание по этой диете уменьшает риск возникновения эпилептических припадков у детей и части взрослых. Основное положение кетогенной диеты – низкое содержание в пище углеводов при высоком содержании жиров.
Кетогенная диета включает такие продукты:
- сливочное масло;
- бекон;
- сливки с высоким содержанием жиров;
- растительное масло;
- майонез.
Диета только в том случае, когда медикаментозная терапия не дала эффекта – у организма сформировалась устойчивость к антиконвульсантам.
Хирургическое лечение применяется только в таких случаях:
- Симптоматическая эпилепсия появилась на фоне структурного очага в головном мозгу.
- Частота эпилептических приступов больше двух раз в месяц. Приступы приводят к дезадаптации больного, ухудшают его умственные способности.
- Сформировалась резистентность к противоэпилептической терапии при приеме не менее четырех препаратов.
- Эпилептические очаги возникают в областях мозга, которые не несут жизненно важных функций.
Цель операции – уменьшить частоту судорожных припадков и улучшить качество жизни пациента.
Этот пункт лечения состоит из таких позиций:
- Социально-педагогические аспекты. Они направлены на адаптацию больного к обществу, формирование личностных качеств и выработку жизненной позиции.
- Психологическая реабилитация. Направлена на восстановление сниженных психических функций и формирование эмоционально волевой устойчивости.
Профилактика последствий при эпилепсии:
- достаточное количество сна;
- отмена вредных привычек, физической и эмоциональной перегрузки;
- избежание перегревов на солнце, гипервентиляции и помещений с высокой температурой;
- уменьшение количество проведенного времени перед телевизором.
Не нашли подходящий ответ?
Найдите врача и задайте ему вопрос!
Причины
В развитии эпилепсии значительную роль играет генетическая предрасположенность и наследство. Так, если родители страдают заболеванием, у ребенка повышается вероятность развития недуга. Частота развития эпилепсии в семье при больных родителях – от 5% до 45%.
Кроме наследственности, в формировании очага играют роль приобретенные факторы. Прижизненные и внутриутробные причины возникновения эпилепсии:
- нарушение развития головного мозга во время формирования плода;
- склероз гиппокампа;
- сосудистые патологии головного мозга: атеросклероз, артериовенозные мальформации;
- черепно-мозговые травмы;
- опухоли и кисты мозга;
- нейродегенеративные заболевания;
- перенесенные инфекционные недуги;
- влияние острых интоксикаций: алкоголики и наркоманы больше подвержены припадкам, чем здоровые люди.

Диагностика
Диагностика эпилепсии включает инструментальное, общеклиническое и психологическое обследование. Инструментальное – это электроэнцефалография, общеклиническое – это осмотр у врача и непосредственная беседа с ним, а психологическое – беседа с психологом и психодиагностом, а также прохождение опросников и тестов.
Методы исследования
- спайковые разряды;
- комплексы спайковых волн и полиспайк-волны;
- острые волны;
- гипсаритмия;
- заостренные потенциалы во время сна;
- викет-спайки;
- ритмические средне-височные волны.
Кроме электроэнцефалографии диагностическую ценность имеет магнитно-резонансная и компьютерная томография.
Общеклиническое обследование включает осмотр и опрос врача. Эпилептолог или невролог просят описать психологическое состояние перед и после приступа и когда он начинается. Играют роль ответы родственников, так как именно они видят, что происходит с пациентом во время приступа: сам пациент в это время теряет сознание.
Психодиагностика включает исследование когнитивных функций. При эпилепсии изменяется личность: человек становится злопамятным, язвительным и ироничным. В эмоциональной сфере часто появляется дисфория. Мышление становится ригидным, малоподвижным, детализированным. Эпилептикам трудно отделять главное от второстепенного. Медленно переключается внимание. Больные склонны долго концентрироваться на эмоционально значимых вещах. Например, эпилептики на долгое время запоминают обиды.

Методы лечения
Принципы лечения эпилепсии:
- Назначение противоэпилептических препаратов.
- Определение необходимости применения диеты.
- Нейрохирургическая коррекция заболевания.
- Социально-психологическая реабилитация больных и семьи.
Перед врачами в лечении эпилепсии стоят такие цели:
- обезболить судороги;
- предотвратить рецидив нового приступа;
- уменьшить длительность приступов;
- уменьшить количество побочных эффектов от приема препаратов;
- восстановить психические функции или предотвратить их деградацию.
Медикаментозное лечение эпилепсии имеет такие принципы:
- Индивидуальность. Доза и режим подбирается индивидуально для каждого пациента.
- Комплексность. Целесообразно использовать препараты с комбинированным действием, которые оказывают комплексный эффект на судороги и психическую сферу пациента. С антиконвульсантами также назначаются метаболические средства, рассасывающая терапия и дегидратационные препараты.
- Непрерывность. Для успешного лечения эпилепсии, как правило, назначается монотерапия – пожизненный прием одного препарата. Его следует принимать постоянно, согласно режиму. При отмене средства повышается риск возникновения эпилептических припадков.
Однако 70% пациентов получают монотерапию, 25% – битерапию (два препарата) и 5% – тритерапию (три препарата). - Своевременность. Один припадок без специфической причины (стресс, психическое напряжение) не нуждается в противоэпилептической терапии.
- Постепенность. Лечение начинается с минимальной дозы антиконвульсантов. Со временем доза увеличивается до тех пор, пока припадки полностью не устраняться. Доза рассчитывается на вес и возраст пациента.
Однако главный принцип терапии эпилепсии – максимум эффективности при минимуме побочных явлений.
Лечение эпилепсии у взрослых предполагает прием таких антиконвульсантов:
- вальпроаты;
- карбамазепины;
- бензодеазепины;
- Барбитураты;
- сукцинимиды.
Рассасывающая терапия: гиалуронидаза, бийохинол. Дегидратационная терапия: магния сульфат, раствор декстрозы 40%, фуросемид. Метаболическая терапия: ноотропные средства, витамины, фитотерапия, фолиевая кислота.

При лечении эпилепсии применяется кетогенная диета. Врачи установили, что питание по этой диете уменьшает риск возникновения эпилептических припадков у детей и части взрослых. Основное положение кетогенной диеты – низкое содержание в пище углеводов при высоком содержании жиров.
Кетогенная диета включает такие продукты:
- сливочное масло;
- бекон;
- сливки с высоким содержанием жиров;
- растительное масло;
- майонез.
Диета только в том случае, когда медикаментозная терапия не дала эффекта – у организма сформировалась устойчивость к антиконвульсантам.
Хирургическое лечение применяется только в таких случаях:
- Симптоматическая эпилепсия появилась на фоне структурного очага в головном мозгу.
- Частота эпилептических приступов больше двух раз в месяц. Приступы приводят к дезадаптации больного, ухудшают его умственные способности.
- Сформировалась резистентность к противоэпилептической терапии при приеме не менее четырех препаратов.
- Эпилептические очаги возникают в областях мозга, которые не несут жизненно важных функций.
Цель операции – уменьшить частоту судорожных припадков и улучшить качество жизни пациента.
Этот пункт лечения состоит из таких позиций:
- Социально-педагогические аспекты. Они направлены на адаптацию больного к обществу, формирование личностных качеств и выработку жизненной позиции.
- Психологическая реабилитация. Направлена на восстановление сниженных психических функций и формирование эмоционально волевой устойчивости.
Профилактика последствий при эпилепсии:
- достаточное количество сна;
- отмена вредных привычек, физической и эмоциональной перегрузки;
- избежание перегревов на солнце, гипервентиляции и помещений с высокой температурой;
- уменьшение количество проведенного времени перед телевизором.
При необходимости вывести из организма избыток жидкости используются дегидратационные методы лечения. В результате такой терапии уменьшается количество воды в тканях мозга, снижается продукция ликвора, уменьшается венозный отток от черепа. Эффект достигается за счет применения особых препаратов.
Суть методики
Терапия дегидратационными методами направлена на выведение избыточной жидкости из организма. Такое лечение чаще является симптоматическим. Терапия проводится посредством внутривенного или внутримышечного введения специальных растворов. Они оказывают на организм мочегонное действие, благодаря чему и увеличивается объем выводимой из организма жидкости.
Лечебный эффект
За счет рациональных дегидратационных мероприятий врачам удается достичь сразу нескольких терапевтических эффектов. Основным из них является выведение лишней жидкости. Дополнительно такая терапия оказывает следующие действия:
- уменьшает количество внутрисосудистой жидкости;
- снижает сопротивление кровотоку в периферических тканях;
- снижает нагрузку на сердце;
- улучшает диффузию кислорода из альвеол в кровь;
- уменьшает сопротивление в малом круге кровообращения;
- восстанавливает клеточное дыхание и тканевой метаболизм.

Условия применения
У больных с тяжелыми черепно-мозговыми травмами применение препаратов Лазикс и Маннит осуществляется под контролем центрального венозного, внутричерепного и артериального давлений. При лечении остальных пациентов дегидратационные мероприятия проводят под строгим контролем состояния пациента во избежание обезвоживания. Под наблюдение берутся следующие показатели:
- водно-электролитный баланс;
- показатели осмолярности;
- кислотно-щелочное состояние крови.
- Песочный пирог с творогом: рецепты
- Повышена СОЭ в анализе крови - что это значит. Причины повышения показателя СОЭ у детей, беременных и взрослых
- МРТ под наркозом ребенку
Когда проводится дегидратационная терапия
Процедура дегидратации необходима для избавления организма от избытка жидкости. В связи с этим такая терапия имеет следующие показания:
- дезинтоксикационная терапия при острых отравлениях ядами, растворимыми в воде;
- уремическая интоксикация при острой почечной недостаточности;
- отеки при болезнях почек, сердца, печени, лимфатической системы;
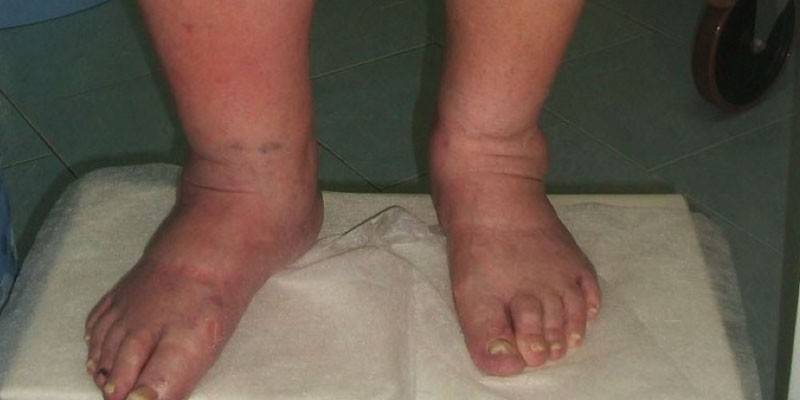
- отеки конечностей;
- гипергидратация отдельных конечностей (вторичная глаукома, отек мозга или легких);
- отеки при синдроме предменструального напряжения.
Применяемые препараты
Для проведения дегидратационных мероприятий используют препараты, способные увеличить количество жидкости, выводимой из организма. Таким свойством обладают мочегонные средства. К ним относятся следующие виды диуретиков:
- осмотические;
- ингибиторы карбоангидразы;
- салуретики.
Основной эффект осмотических диуретиков – увеличение циркуляции крови в околопочечных тканях. Это улучшает функционирование почек, за счет чего стимулируется их фильтрующая функция. Следствием становится выведение избытка жидкости. Примеры осмотических диуретиков:
Медленное капельное или струйное введение в дозе 0,5 г/кг веса.
Струйные или капельные внутривенные инфузии в дозе 0,25-1 г/кг массы тела.
В результате применения ингибиторов карбоангидразы не происходит реабсорбция бикарбоната натрия. Из-за этого моча становится щелочной. В результате за натрием из организма выводится калий и вода. Примеры ингибиторов карбоангидразы:

Эпилепсия − это довольно распространенное психически-нервное заболевание, которое проявляется в виде припадков и сопровождается клиническими и параклиническими симптомами. При этом перед приступом пациент может ничего не чувствовать, ведет привычный образ жизни. Единичные приступы еще не говорят о том, что у человека эпилепсия, только тщательное обследование у мануального терапевта в клинике своего города поможет точно поставить диагноз и подобрать методику лечения.

Диагностические методы
Начинать лечение можно только в том случае, если будет точно поставлен диагноз. Чтобы опровергнуть наличие болезни или подтвердить ее доктор может рекомендовать пройти ряд исследований:
- сбор и анализ анамнеза: какие у пациента сопутствующие недуги, когда и как произошел первый приступ;
- электроэнцефалография помогает зафиксировать суммарный импульс активности мозга при помощи специальных электродов, этот метод позволяет врачам точно определить, в каком мозге локализуется очаг заболевания в лобной или височной части, а может в затылке;
- УЗИ сосудов мозга поможет выявить места, где нарушено кровообращение;
- электрокардиография помогает определить активность сердечной мышцы в течение всего дня.
Дополнительно врачи могут назначить МРТ головного мозга и лабораторные анализы. Таким образом, они могут исключить у пациента наличие новообразований и других заболеваний, затронувших головной мозг, которые могут стать причиной приступов. Одним из таких заболеваний может быть глиоз.
Выбор способа
Чтобы доктору было легче подобрать лечение эпилепсии у взрослых и детей ему необходимо выяснить тип приступа эпилепсии. А выделяют их несколько:
- простые без потери сознания и сложные, которые сопровождаются нарушением сознания;
- парциальные развиваются постепенно, проходят с потерей сознания и без нарушений, изначально судороги могут возникать в одной группе мышц, а после распространяться по всему телу;
- генерализированные − сочетают сразу несколько типов приступов;
- фокальные обнаружить позволяет только инструментальная диагностика.
Только после того, как точно поставлен диагноз и выяснено, насколько болезнь поразила головной мозг, подбирается комплексное лечение, которое направлено не только на устранение симптоматики, но и на и уменьшение количества приступов.
Что касается юношеского возраста, то в этот период у подростков часто наблюдается миоклоническая эпилепсия или, как ее еще называют, синдром Янца. Она подразумевает идиопатический вид доброкачественного характера. Недуг возрастной и связан с переходным возрастом. Ребенку с таким диагнозом нужно принимать препараты, рекомендованные доктором, и полностью изменить свой образ жизни. Доказано, что прием вальапроатов дает хороший эффект. Монотерапия с их помощью помогает контролировать приступы.

Первая помощь во время припадка
Перед тем как ответить на главный вопрос, как вылечить эпилепсию навсегда, нужно узнать, как помочь человеку, если у него начался эпилептический приступ. Предугадать точно, когда он начнется, нельзя. Стыдиться болезни не нужно, ведь никто не застрахован от нее, важно рассказать о ней близким и знакомым, чтобы они были готовы оказать помощь, если вдруг на их глазах начнется приступ. Существует несколько правил, которым необходимо следовать:
Для человека, при котором случился приступ очень важно не паниковать, а быстро собраться и не дать ему травмироваться. Часто больные страдают от того, что в минуты приступа они не получили помощи от близких.
Лечение эпилепсии
Лечится ли эпилепсия? Ответить точно на этот вопрос нельзя, ведь у каждого пациента болезнь проявляется по-разному, да и поражение мозга может быть обширным или незначительным. Добиться стойкой ремиссии можно, если правильно подобрать комбинированное лечение, где будут присутствовать традиционные и народные методики.
Бесконечные исследования ученых доказали, что если болезнь выявить на ранней стадии и своевременно начать прием препаратов, то половина пациентов полностью забывают о приступах. У остальных больных обострение болезни отодвигается на 5 лет и более.
Оно базируется на приеме противоэпилептических препаратов и направлено на решение сразу нескольких задач:
- только после дифференциальной диагностики удастся подобрать адекватные препараты, эффективно помогающие избавиться от приступов и других проявлений патологии;
- нужно исключить поражения мозга, аневризмы и новообразования;
- обязательно исключить возможные провокаторы, которые могут спровоцировать очередной приступ, например, недосыпание, прием алкоголя и перенапряжения мозга;
- купировать приступ и эпилептический статус, а выполнить эту задачу под силу только медикаментам с противосудорожным действием, доказал свою эффективность препарат Трилептал.
Также важно контролировать во время припадка, чтобы пути дыхания были свободны, исключить прикусывание языка.

Терапия при эпилепсии предполагает постоянный превентивный прием лекарств. Именно с их помощью можно контролировать приступы эпилепсии. Но кроме этого больной должен следовать нескольким правилам:
- никакого самолечения и приема препаратов, которые не были назначены доктором;
- строго соблюдать все дозы и рекомендации врача;
- категорически нельзя прекращать терапию, если приступов нет длительный промежуток времени;
- если у больного есть признаки депрессии или наоборот, он слишком возбужден, то об этом следует предупредить доктора.
Если следовать всем рекомендациям и начать своевременно немедикаментозное или медикаментозное лечение, то о приступах можно вообще забыть.
Если у человека присутствуют эпилептические приступы, то ему советуют принимать:
- вальпроаты: Конвулекс, Депакин Хроно, Конвулекс Ретард;
- производные карбоксамида: Тимонил, Зептол;
- фенобарбитал: Люминал;
- фенитоиновые средства: Дифенин.
Препараты из группы барбитуратов, редко рекомендуются врачами и все потому, что у них много нежелательных проявлений. Чаще всего врачи рекомендуют принимать вальпроаты и производные карбоксамида. Минимальная доза первого типа препаратов составляет 100 мг, а максимальная 2500. Принимать лекарство нужно до 3 раз в сутки, но опять же дозировка и количество приемом для каждого пациента индивидуально.
Терапия подбирается с учетом формы и тяжести заболевания:
- Удобнее проводить ее с помощью медикаментов длительного воздействия на организм. Их можно принимать 1-2 раза в день. Среди их числа предпочтение отдаются таблеткам Тегретол, Депакин;
- При генерализированных припадках рекомендованы к приему Карбамазепин или один из вальпроатов. Если же поставлен диагноз идиопатическая эпилепсия, то только вальпроаты;
- Если наблюдается потеря сознания во время припадка, то выбор падает на Этосуксимид;
- Как показала практика, эффект дают новые современные медикаменты, в их числе Тиагабин и Ламотриджин, именно поэтому на них и останавливают выбор врачи в последнее время.
Если на протяжении 5 лет не наблюдается ни одного приступа, то это является основанием, чтобы приостановить терапию. Но резко бросать прием препаратов нельзя, нужно постепенно снизить дозировку, доводя ее до минимальной, а уже после полностью прекратить лечение.
Как без последствий избавиться от эпилепсии? Изменить кардинально жизнь. Исключить факторы, которые способны спровоцировать очередной приступ эпилепсии:
- никаких кинолент с яркими раздражающими психику эффектами;
- ограничить себя в посещении общественных мест, где ярко горят и мигают огни;
- сменить место работы, если она заставляет всегда быть в состоянии стресса и требует применения тяжелого физического труда;
- другие факторы, способные спровоцировать очередной приступ.

Важно придерживаться диеты:
- рацион должен быть полноценным, обогащенным витаминами и минералами;
- никаких горьких специй и солений;
- полностью убрать из рациона продукты, вызывающие аллергию;
- ограничить употребление жидкости, чтобы она не задерживалась в организме.
При эпилепсии полезно включить в рацион свежий репчатый лук. На начальном этапе лечения важно пить его сок. Его регулярное употребление сокращает продолжительность и частоту приступов.
Хирургическое вмешательство рекомендовано в нескольких случаях:
- если активно развивается мезиальный склероз;
- при прогрессировании атонических приступов, которые проходят без судорог;
- если больной теряет сознание при парциальном припадке с вторичной генерализацией;
- возникновение парциальных припадков с предшествующим им состоянием ауры.
Операции проводят пациентам, чтобы убрать новообразование, которое провоцирует развитие эпилепсии. В период после оперативного вмешательства проводят лобэктомию, убирают очаги с воспалением. После хирургического вмешательства более 50% пациентов отмечают, что у них исчезают приступы, но иногда могут наблюдаться и осложнения.
Очень сложно переносят эпилепсию дети грудного возраста. Они еще не привыкли к окружающей среде, а тут еще и патологические разряды в головном мозге. Чтобы приступить к терапии нужно понять, что же спровоцировало болезнь у новорожденного. Существует несколько причин:
- сложная беременность: гипоксия плода, гипогликемия, кислородное голодание мозга;
- наличие новообразования в головном мозге или другое поражение;
- инфекционные патологии, такие как менингит, энцефалит и другие;
- наследственность, эпилепсия может передаваться ребенку от родителей.

Иногда комплексное лечение не дает результатов, и требуется операция, например, если нужно удалить новообразование. В других случаях обязательно прописывается противосудорожное средство: Фенобарбитал или Карамазелин. Терапия у младенцев может быть длительной, но очень строгой. Никаких пропусков приема лекарств быть не должно. Только добросовестное соблюдение всех рекомендации подарит малышу шанс на полноценную жизнь.
Эпилепсия уже давно изучается учеными, они ищут эффективные методики для ее лечения. Доказано, что прием препаратов не всем пациентам подходит, так как они имеют противопоказания и побочные эффекты, поэтому приходится искать альтернативную терапию. К ней можно отнести:
- Гомеопатию. Она хорошо справляется с когнитивными сбоями, снижает тяжесть течения приступа и уменьшает негативное влияние противоэпилептических средств. Как самостоятельный вид терапии гомеопатия не используется. Среди большинства гормональных средств врачи отдают предпочтение таким: Нервохель, Псоринозель, Церебрум.
- Иглоукалывание. Этот метод используют не так давно, но он смог доказать, что благодаря нему приступы наблюдаются редко. Сеансы разрешается проводить, как взрослому, так и ребенку. Суть методики заключается в том, чтобы воздействовать на нейрогенные точки, что положительно сказывается на ЦНС.
- Магнитотерапия. Этот метод часто используется в неврологии, ведь доказано, что влияние магнитного поля на организм и его отдельные точки оказывает благоприятное воздействие на нервную систему.
- Лазеротерапия. Современный лазерный метод позволит улучшить общее состояние пациента, если курс пройдет успешно. Курс длится около полутора лет и состоит из трех этапов, проводимых через определенные промежутки времени. Каждому пациенту доктор подбирает свою индивидуальную схему.
Категорически запрещено использовать гипноз для лечения пациентов с эпилепсией, он может усугубить течение болезни.
Травяные настои
Часто приступы встречаются у алкоголиков, как правило, это последствия длительного отправления организма спиртным. Стоит только случиться первому приступу, как за ним придут и следующие, а все дело в том, что причина кроется в структурных изменениях головного мозга. Лекарственные препараты в сочетании с алкоголем могут нанести серьезный вред пациенту, поэтому рекомендуется использовать народные рецепты травников:
- 0,5 г дягиля утром, днем и вечером;
- пить настойку полыни;
- заварить сбор из овса, корня одуванчика, ячменя, цикория, ржи и желудей, предварительно очищенных, употребить напиток с целебными свойствами на протяжении дня;
- протирать ноги соком лимона.

Лечение эпилепсии при помощи народных средств давно зарекомендовало себя с хорошей стороны. Травники подобрали массу эффективных рецептов, с их помощью удается нормализовать кровоток в мозге, укрепить сосудистые стенки и улучшить общее состояние здоровья. Для устранения серьезных припадков у взрослых можно остановиться на таких сборах:
- корневища аира, девясил и лапчатку (все в одинаковом количестве), также потребуется омела белая, все смешать с водой в количестве 1000 мл, отправить на 10-15 минут на медленный огонь, принимать по 100 мл перед каждым приемом пищи;
- пустырник, валерианы корневища и добавить полыни и дягиля (количество в два раза больше), потомить на огне, пить по половинке стакана, перед тем как сесть и покушать;
- трава омелы, мелисса, липовые цветочки, сушеница болотная, вероника − все смешать, отобрать хорошую горсть сбора и залить 250 мл кипятка, оставить на полчаса, принимать по 1/2 стакана проснувшись и перед отходом ко сну.
- справляться с припадками помогут корни борщевика, которые заваривают кипятком, настаивают два часа и принимают по пол стакана трижды в день.
- приводит в норму обоняние пациента;
- нормализует процессы обмена;
- активизирует кровоток в мозге;
- улучшает проведение импульсов в нервах всех систем и тканей;
- нормализует процессы в мозге, в том числе улучшает память;
- не допускает развития инсульта;
- нормализует артериальное давление;
- способствует купированию припадков.
В составе препарата присутствует прополис, мускатный орех, чабрец и добавка Альпам 7.
Пить лекарство следует в обед по 10 капель. Разрешается применять в детском возрасте с первых дней жизни, но с особой осторожностью. Начинаться прием у детей должен с одной капельки.
Препараты, которые доктора часто назначают пациентам старшего возраста не подойдут женщинам во время беременности и грудничкам. А эти категории пациентов также страдают от припадков. Именно поэтому им необходимо подобрать более щадящий способ лечения, например прием трав, но и их должен назначать только доктор. У маленьких пациентов приступы чаще происходят из-за врожденных факторов. Поэтому народные средства принесут не сразу желаемый результат.

Детям с приступами эпилепсии можно давать абрикосовые ядра, количество соответствует возрасту ребенка. Утром натощак можно кушать косточки месяц, пропустить неделю, а после еще раз пройти курс. Некоторые родители отзываются о такой терапии положительно, они отмечают, что этот нестандартный способ дает положительный результат и не вредит здоровью.
Дополнительно с комплексным лечением детям дают марьин корень. Чтобы приготовить чудодейственный раствор нужно взять корень растения, помыть и залить водкой из расчета 50 г измельченного корня и 500 мл алкоголя, оставить на три недели. Давать настой нужно в соответствии с возрастом. Так 3-х летнему малышу будет достаточно 3 капель, которые предварительно растворяют в стакане воды.
Профилактика
Ни один из докторов не даст гарантии, что приступы не будут повторяться в будущем. Да существует много методов эффективного лечения, которые способны предотвращать приступы, но любой стресс может снова спровоцировать его. Возможно, придется использовать психотерапию, ведь она поможет справиться с припадками и научит пациента принять новые условия жизни легко и без последствий.
Соблюдать меры профилактики для людей с эпилепсией будет не лишним:
- привести в норму режим дня;
- избегать стрессовых ситуаций;
- исключить из рациона продукты, которые стимулируют нервную систему: чай, кофе, шоколад, полностью от них отказываться не обязательно, но сократить их количество;
- исключить употребление алкоголя, ведь он стимулирует нервную систему;
- бросить курение, ведь никотин также как и алкоголь активизирует нервную систему;
- полноценное питание, обогащенное витаминами и минералами, замедлит прогрессирование недуга;
- заняться спортом, например, медленный бег на свежем воздухе принесет только пользу;
- нормализовать сон, его продолжительность должна быть не менее 8 часов, если бывать по вечерам на улице, то уснуть будет легче.
Снимать приступ очень сложно, тем более, что каждый раз он может быть более сложным и менее непредсказуем. Родителям детей подросткового и младенческого возраста, взрослым, у которых наблюдаются приступы, нужно соблюдать все рекомендации доктора, и тогда ничто не будет мешать их полноценной жизни. Если не принимать вовремя лекарства и не проводить профилактику, то инвалидности не избежать, да и уровень жизни будет сильно снижен. Окончательно вылечить эпилепсию не получится, но убрать симптоматику и ее острые проявления можно, главное пить таблетки и соблюдать режим дня.
Читайте также:


