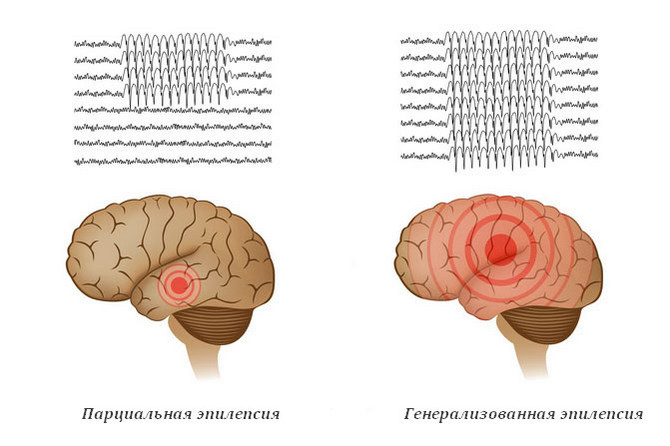
Генерализованных и парциальных эпилептических припадков
При эпилепсии в головном мозге больного нарушаются обменные процессы, и это приводит к эпилептическим припадкам. Приступы делятся на генерализованные и парциальные. Они различаются клиникой и механизмом развития. Приступ возникает, когда патологическое возбуждение в головном мозге доминирует над процессами торможения. Генерализованный эпилептический припадок отличается от парциального наличием аномального процесса в обоих полушарий. При парциальных приступах очаг возбуждения формируется только в одной зоне головного мозга, распространяясь на соседние ткани. Лечение заболевания зависит от вида и характера приступа.
Что такое эпилепсия?
Парциальная – это такой вид эпилепсии, при котором происходит поражение конкретной части головного мозга, нейроны подают патологические сигналы с нарушенной интенсивностью и распространяются на все аномальные клетки. В результате возникает приступ. Классификация парциальной эпилепсии по месту локализации пораженного очага выглядит следующим образом:
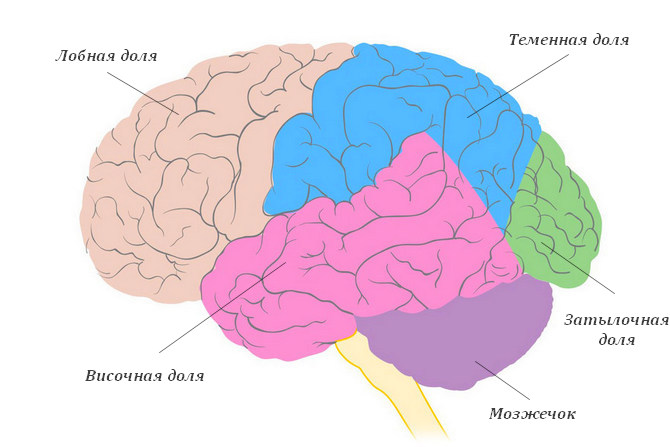
- височная – является одной из самых распространенных видов эпилепсии, ее выявляют почти у половины всех обратившихся к доктору пациентов;
- лобная – отмечается у трети больных;
- затылочная – составляет только 10% случаев;
- теменная – встречается редко и выявляется менее, чем у 1% пациентов.
Особенность парциальной эпилепсии заключается в том, что заболевание формируется в отдельной части головного мозга, все остальные его участки остаются неповрежденными. Чаще всего парциальная эпилепсия встречается у детей из-за внутриутробных аномалий развития плода или появившихся на свет после длительного кислородного голодания в результате сложных родов. У взрослых эпилепсия может возникнуть как вторичный недуг после перенесенных болезней или травм головного мозга. В этом случае эпилепсию называют симптоматической.
Причины возникновения заболевания
Симптоматическая эпилепсия развивается вследствие приобретенных или врожденных заболеваний. Она возникает по следующим причинам:
- гематомы;
- инсульт;
- злокачественные и доброкачественные новообразования;
- нарушения кровообращения в коре головного мозга;
- стафилококковые, стрептококковые и менингококковые инфекции;
- абсцесс;
- вирус герпеса;
- энцефалит и менингит;
- послеродовые травмы;
- врожденные патологические изменения;
- реакция организма на длительный прием лекарственных средств;
- черепно-мозговые травмы.

Кроме этого, эпилепсии может способствовать нарушение обменных процессов в организме, различные эндокринные заболевания, сифилис, туберкулез, коревая краснуха, длительное употребление алкогольных напитков и наркотических средств. Спровоцировать заболевание способны:
- неправильный образ жизни;
- патологическая беременность;
- сильная стрессовая ситуация.
Симптомы парциальной эпилепсии
Симптоматика, проявляющаяся при парциальных припадках, зависит от области поражения головного мозга. Она выражается следующим образом:
- Височная – эта доля мозга отвечает за эмоциональные процессы. Больной может испытывать тревогу, эйфорию или гнев. Происходит нарушение восприятия звука, искажается память. Индивид слышит музыку или определенные звуки. Он способен вспомнить давно забытые события.
- Лобная – руководит двигательными процессами. Во время парциального припадка пациент совершает стереотипные движения языком или губами. У него непроизвольно подергиваются конечности, двигаются кисти и пальцы рук. На лице происходят изменения мимики, глазные яблоки двигаются из стороны в сторону.
- Затылочная – в ней происходит обработка зрительных сигналов. Больной во время приступа видит цветные пятна, перед глазами появляются мушки, возникают мигающие огни. Кроме этого, он может не видеть часть предметов и явлений, они просто исчезают из поля зрения. После парциального припадка больного мучают сильные головные боли, напоминающие мигрень.
- Теменная – вызывает сенсорные припадки. Человек чувствует в некоторой части тела тепло, холод или покалывание. Часто возникает ощущение, что часть тела больного отделяется или увеличивается в размерах.
Иногда после парциальной эпилепсии может сразу начаться генерализованная. У больного появляются судороги, возникает паралич, теряется тонус мышц.
Диагностика заболевания
Для выставления диагноза врач проводит следующие мероприятия:
- Выслушивает рассказ свидетеля, который присутствовал при припадке пострадавшего. Сам больной при сложных парциальных судорогах часто не помнит о приступе. В простых случаях пациент может сам рассказать о своем самочувствии во время припадка.
- Проводится неврологический осмотр. У больного проверяют координацию движений, выполнение пальценосовой пробы, задаются вопросы по проверке интеллекта, проводится решение простейших логических задач.
- МРТ – необходима для диагностики эпилепсии с врожденными патологиями строения и различными опухолями мозга, кистозными образованиями, болезнями сосудов головы, рассеянным склерозом.
- ЭЭГ (электроэнцефалограмма) – определяют местонахождения очага и форму эпилепсии. В некоторых случаях проводят обследование несколько раз.
Учитывая все данные, которые были получены при исследовании, а также причины и симптомы парциальной эпилепсии врач выстраивает тактику лечения больного.
Терапия заболевания
При лечении симптоматической эпилепсии используют комплексный подход. Для этого проводят:
- своевременную и точную диагностику болезни;
- монотерапию – применяется один эффективный препарат;
- опытный путь подбора лекарственного средства;
- дозу препарата увеличивают до исчезновения симптомов заболевания;
- подбор другого медикаментозного средства при отсутствии эффекта.
Прекращают тогда лечение парциальной эпилепсии, признаки и симптомы когда перестанут появляться длительный промежуток времени. Терапию проводят амбулаторно или стационарно в зависимости от тяжести симптомов. При лечении преследуют следующие цели:
- предотвратить новые приступы;
- сократить длительность и повторяемость припадков;
- снизить побочные эффекты от препаратов;
- добиться отмены лекарственных средств.

Для лечения используют:
- ноотропы – влияют на нервный импульс головного мозга;
- антиконвульсанты – сокращают продолжительность приступа;
- психотропные препараты – нейтрализуют последствия расстройств неврологического характера.
В некоторых случаях длительный прием лекарственных средств не дает положительного эффекта, тогда проводят оперативное вмешательство. Оно показано при:
- опухолях;
- кистах;
- абсцессе;
- кровоизлиянии;
- аневризме.
При помощи операции производят рассечение участка, связывающее обо полушария, удаляют кисты, опухоли, иногда удаляют одно из полушарий. Прогноз оперативного вмешательства положительный, большая часть больных избавляется от симптомов фокальной эпилепсии.
Что такое парциальные приступы?
Фокальные или парциальные приступы характеризуются локализацией в одной части головного мозга. Местонахождения очага можно предположить по симптомам, которые присутствуют во время приступа. Они бывают с потерей сознания и без него. При простом парциальном приступе индивид не теряет сознания, ему присущи различные эмоции и ощущения. Внезапно у него возникает чувство радости, печали или гнева. Он чувствует различные вкусы и запахи, слышит и видит то, чего нет в действительности. При комплексном парциальном припадке у больного изменяется или полностью теряется сознание.

Состояние сопровождается конвульсиями, происходит судорожное искривление губ, начинается частое моргание, он может ходить по кругу. При этом пациент продолжает выполнять те же действия, которые были начаты до приступа. Иногда, особенно сложный приступ, начинается с ауры. Это характерные для конкретного индивида ощущения: неприятный запах или страх. Аура является для больного предупреждением о возникновении приступа. Поэтому он или его родные вполне способны принять определенные действия, направленные на снижение вероятности травмирования. Каждый раз приступ проявляется примерно одинаково.
Виды парциальных припадков
Все припадки делятся на:
1. Простые. Больной вовремя этих приступов не утрачивает сознание. К этой группе принадлежат следующие пароксизмы:
- Моторные – характеризуются мышечными судорогами, различными подергиваниями, возможны вращения тела и головы, отсутствие речи или произношение звуков, жевательные движения, облизывание губ, причмокивания.
- Сенсорные – проявляются чувством покалывания, наличием мурашек или онемением какой-то части туловища, ощущением неприятного привкуса во рту, отвратительного запаха, нарушением зрения: вспышки перед глазами.
- Вегетативные – происходит изменение цвета кожи: покраснение или побледнение, появляется учащенное сердцебиение, изменяется величина артериального давления и зрачка.
- Психические – возникает ощущение страха, изменяется речь, воспроизводятся картины, ранее услышанного или увиденного, предметы и части тела могут казаться совсем другой формы и размеров, чем есть на самом деле.
2. Сложные. Это происходит в том случае, когда к простому парциальному припадку присоединяется нарушение сознания. Человек осознает, что у него случился приступ, но не может вступить в контакт с окружающими людьми. Все события, происходящие с больным, он забывает. У него возникает чувство нереальности происходящих событий.

3. Со вторичной генерализацией. Припадки начинаются с простых или сложных парциальных и переходят в генерализованные приступы, которые продолжаются не более трех минут. После их окончания больной, как правило, засыпает.
Особенности простых фокальных припадков
Как уже отмечалось ранее, при простых парциальных или очаговых эпилептических припадках больной находится в сознании. Приступы эпилепсии продолжаются не больше пяти минут. Для них характерны следующие симптомы:
- Ритмические судорожные сокращения мышц с различной силой проявления. Распространяются на верхние и нижние конечности, а также лицо.
- Нарушение функций системы дыхания.
- Синюшность губ.
- Обильное слюноотделение.
Кроме этого, для приступов присущи вегетативные признаки:
- частое сердцебиение;
- сильное потоотделение;
- ощущение комка в горле;
- депрессия, появление страха или сонливости.
Простые приступы сопровождаются сенсорными рефлексами: возникают слуховые, вкусовые и зрительные галлюцинации, происходит внезапное онемение частей тела.
Особенности сложных симптоматических приступов
Сложные протекают значительно тяжелее, чем простые приступы. Основным синдромом парциальных эпилептических припадков сложного типа является нарушение сознания больного и следующие характерные признаки:
- больной становится заторможенным, малоподвижным, психически угнетенным;
- взгляд устремляется в одну точку;
- никакие внешние раздражители не воспринимаются;
- происходит повторение одних и тех же действий: поглаживание или топтание на месте;
- отсутствуют воспоминания о том, что происходило. После приступа больной может продолжать заниматься тем, что делал до него и не заметить припадка.
Сложный парциальный припадок способен перейти в генерализованный, при котором очаг возбуждения формируется в обоих полушариях головного мозга.
Классификация приступов
Известно больше тридцати типов эпилептических припадков, которые различаются по характеру. Выделяется два основных вида приступов:
- Парциальные (фокальные или очаговые) происходят в ограниченной части головного мозга.
- Генерализованные, или общие, охватывают оба полушария.
К парциальным припадкам относят:
- Простые – никогда не отключается сознание, сопровождаются неприятными ощущениями в одной части тела.
- Сложные – выражены двигательными проявлениями, им сопутствует изменение сознания.

К генерализованным принадлежат следующие подвиды:
- Тонико-клонические – проявляются отключением сознания, тоническими судорогами, подергиванием туловища и конечностей, часто прикусывается язык, происходит недержание урины, иногда задерживается дыхание, но удушья не наступает.
- Абсансы – моментально отключается сознание до 30 секунд, резко прекращается движение, нет реакции на внешние раздражители, могут закатываться глаза, подергиваться веки и мышцы лица, затем судороги отсутствуют. Приступ происходит до ста раз в день. Чаще встречаются у подростков и детей.
- Миоклонические – приступы длятся несколько секунд, проявляются отрывистыми мышечными подергиваниями.
- Атонические или акинетические – резкая потеря тонуса всего тела или отдельной его части. В первом случае человек падает, во втором – свисает голова или нижняя челюсть.
Все виды парциальных и генерализованных припадков могут возникнуть неожиданно и в любое время, поэтому больные об этом всегда помнят.
Профилактика
Для предупреждения развития эпилепсии не существует специфических методов. Заболевание зачастую возникает спонтанно и плохо поддается диагностике во время скрытого этапа течения. Уменьшить риск развития болезни помогут следующие рекомендации:
- четкое соблюдение режима дня, полноценный сон и отдых;
- своевременное лечение заболеваний мозга и инфекционных заболеваний;
- тщательная терапия черепно-мозговых травм;
- отказ от употребления алкоголя и наркотических веществ;
- консультация у генетика при планировании беременности;
- спокойный образ жизни: по возможности исключить стрессовые ситуации, депрессии.

Прогноз заболевания благоприятен, до 80% всех больных живут полноценной жизнью и забывают о парциальных судорожных припадках, если своевременно получают соответствующую терапию и выполняют все рекомендации врача. Особое внимание надо обратить на свое здоровье будущим мамам, в последнее время нередко эпилепсия встречается в детском возрасте из-за внутриутробных аномалий.
Заключение
Больные, страдающие от приступов эпилепсии, стремятся получить хорошую медицинскую помощь и избавиться от припадков в будущем. Медицина способна предоставить всем пациентам необходимое медикаментозное лечение, с помощью которого возможно достичь положительной динамики. В период реабилитации необходимо соблюдать все рекомендации доктора, вести правильный режим питания и здоровый образ жизни.
Эпилепсия – хроническое неврологическое заболевание, характеризующееся возникновением судорожных и бессудорожных приступов у детей и взрослых. Врачи выделяют несколько форм патологии в зависимости от распространенности клинических проявлений. Генерализованная эпилепсия связана с выраженными приступами, затрагивающими все тело, а при парциальной форме мышечные сокращения локализуются в определенной части тела.
Для выявления патологии используют электроэнцефалографию, МРТ и другие диагностические процедуры. Лечение первичной и симптоматической парциальной эпилепсии основывается на применении лекарственных противосудорожных препаратов.
Причины возникновения

Все случаи парциальной эпилепсии принято делить на два типа: первичные и вторичные. Первичная или криптогенная парциальная эпилепсия развивается у людей, не имеющих органические изменения в структурах головного мозга. Врачи считают, что развитие эпилептических приступов связана с наследственностью, т. е. у человека имеются гены, обуславливающие повышенную возбудимость нервных клеток в ЦНС. Вторичная форма патологии характеризуется развитием на фоне органического поражения головного мозга. В этом случае у больного могут быть выявлены следующие патологии:
- доброкачественные или злокачественные новообразования, локализованные в области коры больших полушарий;
- объемные образования в ЦНС: киста, абсцесс, гематома и др.;
- сосудистые аневризмы или мальформации;
- очаги глиоза после нарушений мозгового кровообращения, в том числе, транзиторных ишемических атак и инсульта;
- черепно-мозговые травмы;
- нейроинфекция – энцефалит, менингит и т. п.;
- врожденные аномалии строения структур головного мозга.
Подобные патологические процессы обуславливают механическое сдавление, либо повреждение нервных клеток. Нейроны при этом имеют повышенную возбудимость и отвечают даже на слабые раздражители, приводя к формированию эпилептического очага в головном мозге. Распространяющееся возбуждение в коре больших полушарий обуславливает возникновение симптомов.
Виды парциальной эпилепсии
Важнейшая классификация парциальной эпилепсии основывается на локализации эпилептогенного очага. Она определяет клинические проявления болезни, что позволяет повысить точность и своевременность диагностики. При проведении электроэнцефалографии (ЭЭГ) возможны следующие варианты патологии:
- височный — встречается у каждого 2-го пациента с заболеванием (считается, что нейроны в височной коре проявляют повышенную электрическую активность и у здоровых людей);
- лобный тип парциальной эпилепсии выявляется у 25% больных;
- затылочный — у 10% пациентов;
- теменной вариант выявляется менее чем у 1% больных.
Отдельно выделяют мультифокальную форму, характеризующуюся возникновением множественных эпилептогенных очагов. В процессе развития заболевания и лечения, их локализация может меняться.
Симптоматика и классификация приступов
Все типы приступов при парциальной форме эпилепсии разделяют на два типа: простые и сложные. Простые характеризуются сохранением сознания. При этом возможные различные двигательные и немоторные проявления. Сложные парциальные припадки отличаются от простых нарушениями сознания различной степени выраженности.
Простой парциальный эпиприпадок проявляется:
- возникновением легких сокращений отдельных мышц на нижних или верхних конечностях, а также лице, при этом больной ощущает парестезии (чувство бегающих “мурашек”) на коже;
- непроизвольным поворотом взгляда или головы в сторону;
- повышенным слюноотделением;
- появлением на лице гримас или бессознательного жевания;
- прерыванием речи при разговоре (во время приступа);
- простыми галлюцинациями в виде вспышек света, неприятных вкусовых ощущений и пр.;
- болевыми ощущениями в области живота, а также изжога.
Простые эпилептические припадки встречаются у 30% людей с парциальной фокальной эпилепсией. Во всех остальных случаях развивается сложный приступ, сопровождающийся потерей сознания.
Говоря об эпилепсии и о том, как проявляется сложный парциальный приступ, врачи отмечают следующие характерные проявления:
- больные испытывают повышенную тревожность, отмечают появление страха смерти;
- возникающее состояние заторможенности может объясняться пациентом своей задумчивостью, концентрацией на недавно произошедших событиях;
- характерно появление чувства “дежавю”, человек рассказывает о том, что уже был в этом месте в идентичной ситуации, несмотря на то, что подобное бывает полностью невозможно;
- возникновение двигательных автоматизмов в виде навязчивых движений;
- после окончания припадка возможна амнезия, характеризующаяся отсутствием воспоминаний о приступе.
Считается, что парциальная эпилепсия — доброкачественная по течению патология, которая хорошо поддается терапевтическому лечению. Однако у некоторых больных отмечается развитие генерализованных приступов на фоне фокальных эпилептических припадков.
Помимо типа эпилептического приступа на симптоматику заболевания влияет локализация эпилептогенного очага в коре больших полушарий. Пациентам следует помнить, что если припадок имеет мультифокальный тип, то клинические проявления не позволяют сразу указать на расположение патологического очага.
Лобные доли
Длительность эпилептического приступа при лобной локализации эпилептогенного очага – до 1 минуты. В редких случаях возможно их серийное возникновение с короткими интервалами. Очень часто возникают в ночное время и не сопровождаются аурой, в отличие от генерализованных судорог. Лобная эпилепсия имеет ряд особенностей:
- короткая продолжительность;
- нарушения сознания выражены слабо;
- характерны двигательные автоматизмы, например, расстегивание и застегивание пуговиц, вращение ручки в руках и др.;
- из-за вовлечения в процесс моторной коры пациент часто падает в начале приступа.
Помимо классической моторной формы в виде судорожных сокращений мышц рук, ног или лица, существуют передние, цингулярные и дорсолатеральные варианты эпиприступа. При передней или фронтополярной форме, пациент ощущает мучительные воспоминания, неконтролируемый наплыв мыслей и нарушения чувства времени и пространства. Цингулярная форма проявляется покраснением лица, частым морганием и потерей контроля над своими действиями. При дорсолатеральном типе припадка пациент бессознательно поворачивает голову и взгляд в одну сторону. При этом у него пропадает способность говорить.
Височная эпилепсия
Характерная черта – развитие сложных парциальных припадков, сопровождающихся нарушениями сознания и автоматизмами различной степени выраженности. При височной эпилепсии характерно наличие обонятельной, зрительной, соматосенсорной, слуховой и других типов ауры. В зависимости от локализации очага в височной коре, выделяют палеокортикальный и латеральный вариант патологии.
Латеральная форма болезни сопровождается речевыми, зрительными и слуховыми нарушениями. У больных часто возникают зрительные и слуховые галлюцинации. При палеокортикальном варианте пациент застывает на одном месте. Взгляд при этом неподвижен и фиксирован в одной точке. Двигательная активность сохраняется даже при исчезновении сознания. Для палеокортикальной формы характерны височные синкопе – потери сознания без развития судорожных явлений.
Последствия болезни
Несмотря на благоприятный прогноз при комплексном лечении парциальной эпилепсии, заболевание может стать причиной острых и хронических осложнений. Острые изменения психики проявляются возникновением у больного различных типов дисфории – от чувства тревоги и тоски до эпилептического психоза.
Хронические последствия для психической сферы пациента следующие:
- возникновение назойливости по отношению к окружающим;
- выраженный эгоцентризм с постепенным сужением круга интересов;
- педантизм и патологическая обстоятельность, часто мешающие больным заниматься каким-либо делом, в том числе, профессиональной деятельностью.
Возможность перехода парциального приступа в генерализованный обуславливает повышенный риск возникновения эпилептического статуса – потерей сознания и выраженными судорогами, без “светлых” промежутков между ними. В отсутствии лечения, эпилептический статус может стать причиной тяжелого органического и функционального поражения структур головного мозга.
Диагностика патологии
Выявлением и лечением парциальной эпилепсии занимается врач-невролог или эпилептолог. Диагностика начинается с клинико-психопатологического исследования, включающего в себя сбор жалоб, анамнеза заболевания и особенностей когнитивной сферы пациента. Врачу важно установить факт органического поражения ЦНС в прошлом: черепно-мозговые травмы, нейроинфекции, опухолевые очаги и пр. Это позволяет выставить диагноз симптоматической эпилепсии, имеющий особенности своего лечения. Оценке подлежит память, способность к вниманию, речь, интеллект, ориентировка в личности, времени и месте, а также эмоционально-волевая сфера. При необходимости проводится консультация с психиатром.
Уточнение диагноза, а также локализации эпилептогенного очага, проводится при помощи функциональных методов исследования:
- ЭЭГ (электроэнцефалография) – наиболее распространенная процедура для выявления патологии. Прибор считывает электрическую активность отделов головного мозга и позволяет выявить ее нарушения. При подозрениях на эпилепсию, помимо стандартной процедуры проводится ЭЭГ с раздражителями: световое воздействие, гипервентиляционная проба и др.
- При бессудорожных и простых приступах, снятие ЭЭГ при посещении больным лечебного учреждения недостаточно для выставления диагноза. В связи с этим, пациенту проводят ЭЭГ-мониторинг. Электроэнцефалография проводится в течение нескольких часов при дополнительной видеосъемке человека.
- Компьютерную томографию используют при наличии в анамнезе черепно-мозговой травмы, а также подозрении на опухолевое поражение головного мозга. Магнитно-резонансное исследование показано для выявления сосудистых мальформаций, новообразований небольшого размера, последствий инсульта и др.
- Кортикальная дисгенезия и поверхностные очаги повреждения нервной ткани, не отображающиеся на КТ и МРТ, могут быть выявлены при проведении ядерно-магнитно-резонансного исследования. Подобная процедура доступна в крупных центрах ядерной медицины.
- Для оценки состояния кровеносных сосудов проводят реоэнцефалографию, ангиографию и МРТ с контрастными веществами.
Комплексный подход к диагностике позволяет уточнить природу развития патологии, так как это влияет на выбор лечения. Важно отметить, что интерпретировать результаты должен врач. Самостоятельные попытки постановки диагноза часто приводят к прогрессированию эпилептической патологии и развитию ее осложнений.
Подходы к терапии
Основной метод лечения парциальной эпилепсии – медикаментозный при дополнительной психотерапевтической поддержке. При выявлении вторичного характера болезни проводится терапия основного заболевания. Если у пациента имеется опухоль, сосудистые мальформации, кисты и другие объемные образования в головном мозге, необходимо нейрохирургическое их удаление.
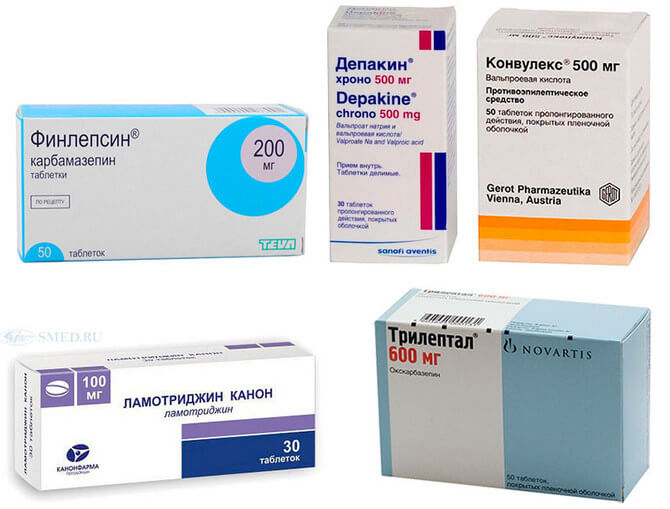
Медикаменты назначаемые при парциальной эпилепсии
Фокальная форма эпилепсии чаще всего лечится амбулаторно, так как больной не нуждается в госпитализации в стационар после постановки диагноза. Пациенту назначают различные антиконвульсанты, позволяющие избежать развития повторных эпилептических приступов. Терапию всегда начинают с одного препарата, так как парциальный тип патологии хорошо отвечает на применение медикаментов данной группы. Прием двух и более антиконвульсантов не рекомендуется, в связи с их негативным влиянием на когнитивную и психическую сферу человека. Предпочтение отдают следующим препаратам:
- Депакин, Конвулекс и другие вальпроаты. Помимо противосудорожного эффекта, снижают степень тревоги больного и нормализуют его настроение. Рекомендуются к применению при наличии изменений в эмоционально-волевой сфере.
- Финлепсин и Карбамазепин устраняют эпиприступы, а также улучшают настроение и повышают психическую активность. Используются у большинства групп пациентов. Карбамазепин не следует использовать у больных с абсансами.
- Ламотриджин – классический препарат, воздействующий на обратный захват серотонина. Дополнительно обладает антидепрессивной активностью. При длительном использовании улучшает когнитивные функции пациентов и прогноз для больного.
- Трилептал – препарат выбора в случаях использования медикаментов для лечения сопутствующих патологий. В отличие от вышеуказанных средств не вступает во взаимодействие с другими препаратами.
- Леветирацетам относится к современным лекарственным препаратам для лечения парциальной эпилепсии. Обладает выраженной противосудорожной и нейропротективной активностью. Рекомендуется в качестве первой линии терапии у больных с первично или повторно диагностированной эпилепсией, в том числе в пожилом возрасте и у женщин детородного возраста.
При наличии выраженных психических и когнитивных отклонений возможно назначение ноотропов (Пирацетам, Глицин), антидепрессантов (Флуоксетин, Амитриптилин), нормотимиков (соли лития) и других средств. При использовании нескольких типов психотропных препаратов, врач учитывает их лекарственное взаимодействие.
Помимо медикаментозного лечения, всем больным показана психотерапия. Опытный специалист помогает страдающим повысить уровень качества жизни и улучшить его адаптацию в обществе.
Длительность терапии зависит от количества выявленных приступов. При единичном эпиприпадке терапия должна продолжаться 2 года до ее полной отмены. При 2 приступах, длительность увеличивается до 5 лет. При трех и более – пожизненно.
Профилактика
Специфической профилактики нет. Врачи выделяют ряд общих рекомендаций, направленных на повышение качества жизни и здоровья:
- Нормализовать рацион питания с исключением из него жирной, копченой, соленой пищи. Следует увеличить потребление овощей, фруктов, орехов и нежирных сортов мяса.
- Увеличить физическую активность за счет посещения бассейна, тренажерного зала, езды на велосипеде, бега и пр.
- Исключить вредные привычки.
- При наличии соматических и неврологических заболеваний своевременно обращаться за медицинской помощью и следовать назначением лечащего врача.
Парциальная эпилепсия в отличие от генерализованной формы имеет благоприятный прогноз. Выявление болезни после первого приступа и комплексная терапия, включающая в себя лекарственные препараты, позволяет контролировать течение заболевания и предупредить повторные эпиприпадки. Больным ни в коем случае не следует заниматься самолечением, так как это чревато развитием генерализованных судорог и осложнений.
Читайте также:


