Как описать в карте вызова эпилепсию
Пациент, 34 года
Повод к вызову – Без сознания (причина неизвестна)
Жалоб на момент осмотра не предъявляет, произошедшего не помнит. Находится в общественном месте (магазине), сидит на полу.
Со слов окружающих, около 10 минут назад был приступ тонико-клонических судорог с потерей сознания, пеной изо рта. Лечение не предпринимали. Подобные состояния не впервые, ранее обращался в 03 с эпиприпадками.
Эпилепсия, находится на амбулаторном учете. Регулярно принимает противосудорожные препараты.
Комфортное АД – не поясняет.
Состояние – средней тяжести;
Сознание – оглушенность, шкала Глазго – 13 баллов, поведение – заторможен;
Зрачки – нормальные, D = S, реакция на свет – живая, пареза взора нет, нистагм горизонтальный;
Кожные покровы – физиологической окраски, сухие, чистые;
Тоны сердца – ясные, ритмичные, шумов нет. Пульс на периферических артериях – удовлетворительных качеств, ритмичный;
Нервная система – менингеальных симптомов нет, тонус мышц повышен D = S, очаговой неврологической симптоматики нет;
Зев – спокойный, миндалины нормальные;
Экскурсия грудной клетки – нормальная, тип дыхания – нормальный, перкуссия – легочной звук, аускультация –везикулярное дыхание, одышки нет;
Периферические отеки отсутствуют;
Язык – чистый, влажный. Живот – мягкий, безболезненный, участвует в акте дыхания, симптомов раздражения брюшины нет, печень не увеличена, стул – оформлен, 1 раз в день;
Мочеотделение – нормальное, ССПО – отрицательный.
Сознание угнетено до оглушенности, заторможен, неадекватен, дезориентирован в пространстве и времени. На языке следы укусов. Следы непроизвольного мочеиспускания. Постепенное восстановление сознания во время осмотра. Следов травмы головы не обнаружено.
| время | 17-30 | 17-50 | 18-10 | Пр. покой |
| ЧДД | 16 | 16 | 16 | 16 |
| Пульс | 86 | 84 | 76 | 72 |
| ЧСС | 86 | 84 | 76 | 72 |
| АД | 150/90 | 130/80 | 130/80 | 130/80 |
| Темп. ºС | 36,6 | |||
| SpO2 | 97 | 97 | 97 | 97 |
Глюкометрия – 7,5 ммоль/л
17-35 – Ритм синусовый 86 в минуту. Признаков острой коронарной патологии нет. Архива ЭКГ нет.
Эпилепсия, неясного генеза, состояние после приступа.
- 17-39 – Sol. MgSO4 25% – 10 ml в/в
- госпитализация в неврологическое отделение ГБ.
Улучшение. Полное восстановление сознания. За время транспортировки судорожный синдром не возобновлялся.
Если у Вас эпилепсия, то о каких жалобах и как нужно рассказать врачу
Приходя на приём эпилептолога, одно из важных этапов обследования – сбор жалоб. Какие жалобы при эпилепсии имеют значение?

эпилепсия жалобы 1
От того, как сумеет пациент и его родственники рассказать о симптомах; а также от того, как врач сможет выспросить эти жалобы, зависит правильность постановки диагноза.
Собираясь на приём к врачу, пожалуйста, вспомните, проанализируйте, при необходимости сделайте себе письменные пометки, подготовьтесь к опросу врача. Обязательно возьмите с собой все имеющиеся и относящиеся к истории болезни пациента медицинские заключения, выписки, результаты обследований, по возможности и медицинскую карту пациента или ксерокопии.
Жалобы при эпилепсии, относящиеся к приступам.
1. Когда случился первый приступ.
Например, ночью через 20 минут после засыпания, у компьютера, при неприятном разговоре с мужем, в душном помещении, при заборе анализа крови, в острый период черепно-мозговой травмы и прочие значимые для диагностики факторы:
На фоне высокой температуры и течения ОРВИ,
Утром натощак в транспорте,
После восьмого урока в школе,
Во время контрольной работы в школе,
При просмотре телевизора,
При пробуждении.
Требуется подробно описать время суток, дату, возраст человека при дебюте приступов, с какими обстоятельствами связан.
2. Описание характера приступа .
1. С чего начинается приступ.
2. Как выглядит приступ при эпилепсии.
3. Какие наблюдаются движения (тонические – то есть тянуло, клонии – то есть подергивания, остановка деятельности),
3. Продолжительность приступа (секунды, минуты, часы, сутки).
4. Что наблюдается после приступа (вялость, сонливость, активность, обычное самочувствие, общая слабость).
5. Реакция на окружающих во время приступа (не реагировал, слабая реакция, вступал в контакт, помнит или не помнит приступ).
6. Положение глаз, лица, конечностей, туловища во время приступа.
3. Частота приступов.
Один или несколько раз в минуту, часы, дни, месяцы, годы, всего 1 приступ.
4. Ответ приступов на терапию (на какую именно).
Как изменилась частота и сила приступов при применении определенных противоэпилептических препаратов (учащение, урежение и ослабление, без изменений, прекращение приступов), при изменении их дозы, при введение нового препарата.
Как пациент привержен лечению, насколько тщательно соблюдает рекомендации врача. Этот важный показатель в медицине называется комплаентность, означает д елать всё, что доктор прописал.
Не все приступы являются эпилептическими. Требуется подробно изучить все симптомы и исключить не эпилептические приступы. Такие заболевания также нуждаются в лечении, но не противоэпилептическими препаратами.
2. Жалобы, относящиеся к сопутствующим заболеваниям нервной системы.
- Головные боли.
- Головокружения.
- Боли в шее, спине.
- Сон.
- Возбудимость, эмоциональная лабильность.
- Аффективно-респираторный синдром (у детей до 3 лет).
- Утомляемость.
- Переносимость нагрузок, душных помещений, транспорта.
- Метеочувствительность.
- Возрастные изменения (начало месячных, подростковый период).
- Успеваемость в школе, соответствие в развитии речи возрасту сверстников в детском коллективе.
- Нагрузка в школе и дополнительные занятия (спорт, музыкальная школа, занятия иностранными языками и другие).
- Поведение в школе, с близкими людьми.
- Речевое развитие (у младших детей).
- Моторное развитие (особенно актуально у детей 1- 3 лет).
- Наличия очаговой неврологической патологии (парезы, нарушения координации, зрения и другие).
- Перенесенные черепно-мозговые травмы.
- Соматические заболевания (частые ОРВИ, сахарный диабет, ожирение, наследственные заболевания и другие).
- Хронические стрессовые ситуации.
- Наследственность (отягощенность по эпилепсии, другим наследственным заболеваниям нервной системы, обменных заболеваний).
- Объем проводимой реабилитации, с учетом ограничений при эпилепсии.
Безусловно, в работе врача большое значение имеет внимательность, скрупулезность, информированность, умение работать с пациентами и их родственниками с нервными и психическими болезнями, стрессоустойчивость, доброжелательность. Всё нарабатывается с опытом. А опыт – сын ошибок трудных…
Важна также и скорость в работе с пациентом
Вы знаете, уважаемые пациенты, что по существующим нормативам, на пациента в поликлинике отводится 12 минут на один приём, 7 минут — на профилактический осмотр, а в медицинских центрах — 30 минут на консультацию. И через 12 минут в кабинет должен зайти следующий пациент со своими жалобами.
Характер жалоб меняется с учетом возраста, индивидуальных особенностей, сопутствующей патологии, ситуации. Врач, выслушав жалобу на симптом заболевания, задаёт уточняющий вопрос, углубляясь в раскрытие этого симптома. Иногда достаточно пары вопросов, и диагноз врачу очевиден, но короткий опрос по всем направлениям для исключения диагностической ошибки необходим. Навык врача оттачивается, и отрабатывается определенный стереотип опроса, который может быть резко изменен при выявлении патологического симптома.
Приведу клинические примеры жалоб при эпилепсии
Клинический пример 2. Пациент на приёме впервые. На вопрос о жалобах мама подробно описывает приступы. Дебют приступов с 4 лет (23.06.2009 года) в 23 часа, после засыпания, садится в кровати, позывы на рвоту, остановка взора, остановка деятельности, не реагирует, смеется, длительность пароксизма 2 минуты. Такие приступы с частотой 2 раза в год в течение 2009-2010 годов. Затем приступы участились до 2 раз в месяц. По ЭЭГ — легкие диффузные изменения биоэлектрической активности головного мозга. Диффузная эпиактивность в фазу медленного сна. По ЭЭГ (в динамике, в 2013 году) — эпиактивности нет. В 2011 году поставлен диагноз: Доброкачественная затылочная эпилепсия с ранним дебютом, синдром Панайотопулоса. С 2011 года получает финлепсин ретард 0,2 * 2 раза в день, после начала лечения приступы не повторялись. Пациент иногородний. На фоне снижения дозы финлепсина с 01.2014 года возобновились приступы — 3 приступа за 3 месяца. После начала лечения трилепталом приступы купировались.

Других жалоб не предъявляют. Учится хорошо, поведение спокойное, занимается спортом. Рос и развивался соответственно возрасту. Наследственность по эпилепсии не отягощена. Из перенесенных заболеваний: нечастые ОРВИ. В неврологическом статусе: без очаговой неврологической симптоматики. Провели контрольные анализы, ЭЭГ сна . Обратились для динамического наблюдения.
В этом примере за 10 минут беседы удалось собрать полную информацию. В жалобах изложено всё необходимое для диагностики, анализа, выводов. Осталось необходимое время приема для ответов на все интересующие вопросы ( что такое эпилепсия ), даны подробные рекомендации по лечению, режиму, прогнозу.
Вот пример вторично-генерализованного клонико-тонического приступа
А это пример короткого фокального приступа
Судорожный синдром
В клинике эпилептического статуса ведущим является судорожный синдром. Частота припадков колеблется от нескольких до 10 и более в течение часа. Определенной зависимости между в дом, структурой припадков и частотой их возникновения не установлено.
Длительность эпилептического статуса до вызова специализированной неврологической бригады скорой помощи в большинстве наблюдений составляет от 1 до 6 ч. У отдельных больных длительность эпилептического статуса до вызова бригады скорой помощи превышает 6 ч и в отдельных случаях достигает суток и более. Значительная длительность эпилептического статуса и поздние сроки оказания квалифицированной медицинской помощи являются одной из причин летального исхода, что иллюстрируется следующим примером.
Больная П., 44 г. Эпилепсия с детства (после перенесенного в раннем детстве менингоэнцефалита), олигофрения. Является инвалидом I группы. Постоянно находится в психоневрологическом интернате. В последние 2 года учащение припадков, дважды был эпилептический статус. 12 ч назад появились тонико-клонические припадки, которые постепенно учащались, развился эпилептический статус. Без сознания в течение 5 ч. Состояние крайне тяжелое. Выраженный цианоз кожных покровов.
Дыхание поверхностное с частотой до 42 в мин, скопление секрета в верхних дыхательных путях. Тоны сердца глухие. Пульс до 140 в мин, аритмичный. Артериальное давление 80/50 мм рт. ст. Тонико-клонические припадки длительностью до 30 с, повторяются через каждые 4 — 5 мин. Зрачки максимально расширены, на свет не реагируют. Корнеальные рефлексы вялые. Мышечная атония. Арефлексия. Диагноз: эпилепсия. Эпилептический статус. Несмотря на немедленное начало интенсивной терапии, последовал летальный исход.
Особенностью данного наблюдения является тяжелое течение заболевания, значительная длительность эпилептического статуса до вызова специализированной бригады службы скорой помощи и начала интенсивной терапии. К моменту осмотра у больной развились крайне неблагоприятные в прогностическом отношении признаки: стойкий мидриаз, высокой степени тахипное, падение артериального давления, аритмия пульса. Все это привело к летальному исходу.
Эпилептический статус, так же как и серия эпилептических припадков, может быть проявлением у больного эпилепсией соматического заболевания. Приводим соответствующее наблюдение:
Больной В., 47 лет. В 25-летнем возрасте перенес черепно-мозговую травму с длительной потерей сознания и лечением в стационаре в течение 1,5 мес. В 30 лет появились эпилептические психомоторные припадки: перебирает руками, бормочет, облизывает губы, иногда продолжает начатое действие. В последние 2 года присоединились судорожные припадки с частотой 1—2 в месяц, что, по-видимому, в известной мере связано с употреблением алкоголя. Поводом для вызова машины скорой медицинской помощи явились повторяющиеся припадки. Однако врачом скорой помощи установлено наличие эпилептического статуса: повторение припадков каждые 10 мин — отведение глазных яблок и головы влево с последующим сжиманием в кулак и отведением левой руки, генерализованными тоническими и затем клоническими судорогами, пеной изо рта, упусканием мочи.
Больной в паузах между припадками в сознание не приходит. Дыхание шумное 24 в 1 мин, пульс 100 в 1 мин, АД 150/90 мм рт. ст., левая носогубная складка сглажена. Глазные яблоки стоят несколько вправо от средней линии. Мышечная гипотония. Угнетение поверхностных и глубоких рефлексов, больше слева. Левосторонний симптом Бабинского. Поставлен воздуховод. Повторными введениями 20 мг седуксена (диазепам) судороги устранены. Больной госпитализирован и на следующий день пришел в сознание. При обследовании установлена высокая СОЭ (42 мм/час). Дальнейшее обследование выявило наличие туберкулезного инфильтрата в верхушке правого легкого.
Таким образом, в данном случае эпилептический статус развился у больного с посттравматической эпилепсией на фоне латентно текущего соматического заболевания — туберкулеза легких.
Как правило, эпилептический статус характеризуется тонико-клоническими судорогами преимущественно вторично генерализованными. Степень расстройства сознания у этой группы больных неодинакова и зависит от частоты и характера припадков. Эпилептический статус генерализованных припадков уже на ранних этапах развития сопровождается грубыми расстройствами сознания: примерно у 1/3 больных сознание не восстанавливается после первого припадка, а у остальных — после 3—4-го припадка.
Парциально эпилептический статус
Больная Ж., 50 лет. Из анамнеза известно, что в течение нескольких лет страдает эпилепсией. Сегодня утром появились клонические судороги в левой ноге, длительностью до 7 мин, больная оставалась в сознании в течение нескольких часов. Постепенно состояние ухудшилось, потеряла сознание. При осмотре состояние тяжелое. На фоне бессознательного состояния каждые 7—10 мин появляются клонические судороги в левой ноге длительностью до 5 мин. Кожные покровы бледные, акроцианоз. Дыхание учащено до 38 в 1 мин. Скопление секрета в верхних дыхательных путях. Тоны сердца приглушены. Пульс 110 уд. в 1 мин, артериальное давление 125/85 мм рт. ст. Глазные яблоки отведены влево. Зрачки узкие, D = S, без реакции на свет. Корнеальные рефлексы не вызываются. Сглаженность левой носогубной складки. Мышечная гипотония.
Глубокие рефлексы очень низкие, коленные и ахилловы не вызываются. Двусторонние патологические знаки. Электрокардиограмма — диффузные изменения миокарда. Эхоэнцефалограмма — смещения срединного сигнала нет. Диагноз: эпилепсия. Парциальный эпилептический статус клонических припадков.
Особенностью данного наблюдения является развитие у больной, страдающей эпилепсией, эпилептического статуса парциальных припадков, протекавшего в течение многих часов на фоне сохраненного сознания лишь с последующим развитием коматозного состояния. Негативные данные инструментальных методов исследования (ЭхоЭГ) говорили в пользу диагноза эпилепсии, а не опухоли головного мозга, о чем можно было думать, судя по парциальному характеру припадков. При эпилепсии такая форма эпилептического статуса встречается редко.
Односторонний эпилептический статус наблюдается у отдельных больных и характеризуется односторонними судорогами, обычно тонико-клоническими.
Из неврологической симптоматики при эпилептическом состоянии в межприступном периоде выявляются: зрачковые нарушения, миоз или мидриаз, признаки угнетения функции центральной нервной системы — отсутствие или вялость зрачковых реакций, мышечная гипотония, угнетение сухожильных рефлексов. Очаговая симптоматика на фоне коматозного состояния, как правило, выражена незначительно и непостоянно; могут отмечаться глазодвигательные расстройства, анизокория, асимметрия мимической мускулатуры, симптомы пирамидной недостаточности, патологические, в отдельных случаях менингеальные знаки.
При эпилептическом статусе парциальных (джексоновских) припадков нередко возникает постпароксизмальная слабость или даже паралич в мышцах, охваченных судорогами. С выходом больных из эпилептического статуса движения, как правило, восстанавливаются.
Для эпилептического статуса характерны выраженные дыхательные расстройства. Отличительными являются нарушения внешнего дыхания по типу повторяющихся циклов: асфиксия — гипервентиляция, связанные с ритмом припадков. Нередко отмечается нарушение ритма дыхания в виде волнообразной одышки, развития дыхания типа Чейна — Стокса. Из других видов дыхательных расстройств наблюдаются тахипноэ, брадипноэ. Часто имеют место западение языка, свисание мягкого неба, угнетение глоточного и кашлевого рефлексов, что примерно в 25% наблюдений сопровождается возникновением симптомов окклюзии верхних дыхательных путей.
Изменения со стороны сердечно-сосудистой системы, как правило, сохраняются и в межприступном периоде. Наиболее характерным является тахикардия. Артериальное давление имеет тенденцию к повышению, иногда значительному. В ряде случаев наблюдается снижение артериального давления. У некоторых больных с тяжелым течением эпилептического статуса в последующем отмечается падение артериального давления, что оказывается прогностически неблагоприятным признаком.
Итак, следует отметить, что характерная особенность судорожных припадков при эпилепсии — появление их, как правило, на фоне удовлетворительного состояния больных. Припадки характеризуются развитием генерализованных, преимущественно тонико-клонических судорог длительностью до 1,5 —2 мин, утратой сознания, прикусами языка, непроизвольным мочеиспусканием, расширением зрачков, угнетением рефлексов, циклическими нарушениями дыхания, учащением пульса, умеренным повышением артериального давления. Для постпароксизмального периода характерны состояние оглушения, вялость, сонливость.
Серии эпилептических припадков
Серии эпилептических припадков возникают часто на фоне воздействия разнообразных провоцирующих факторов (нарушение лечения, прием алкоголя, переутомление, интеркуррентные заболевания), характеризуются более выраженными расстройствами сознания в постпароксизмальном периоде, в ряде наблюдений являются предвестником эпилептического статуса или эпилептического психоза.
Эпилептический статус наиболее часто возникает на фоне прогредиентного течения эпилепсии и воздействия разнообразных провоцирующих факторов. Быстро развивается коматозное состояние с нарушением витальных функций, что требует экстренного применения комплекса лечебных мероприятий.
Некоторой особенностью при эпилепсии характеризуются джексоновские припадки: сохранность сознания при единичных и серийных припадках и длительное отсутствие его утраты при эпилепсическом статусе; частое развитие при эпилептическом статусе преходящих параличей в мышцах, охваченных судорогами.

Эпилептический приступ может выглядеть довольно пугающе, на деле же он не требует срочного медицинского вмешательства. Обычно после завершения припадка человек довольно быстро приходит в себя, но пока всё не прекратилось, ему очень нужна ваша поддержка. Именно о том, как помочь людям, страдающим от эпилепсии, будет рассказано ниже.
Для начала разберёмся с природой заболевания.
Эпилептический припадок начинается, когда возникающие в мозге электрические импульсы становятся слишком интенсивными.
Они могут затрагивать один участок мозга — тогда мы говорим о парциальном приступе, а если электрический шторм распространяется на оба полушария, приступы становятся генерализованными (их мы и обсудим ниже). Импульсы передаются мышцам, отсюда и характерные судороги.
Вероятные причины заболевания — недостаток кислорода во время внутриутробного развития, родовая травма, менингит или энцефалит, инсульты, опухоли мозга или врождённые особенности его строения. Обычно при обследовании сложно определить, почему именно возникла болезнь, чаще это происходит из-за совместного воздействия нескольких условий. Эпилепсия может проявиться на всём протяжении жизни, но в группе риска находятся дети и пожилые люди.
Хоть глубинные причины заболевания до сих пор и остаются загадкой, удалось установить ряд провоцирующих факторов:
● неумеренное употребление алкоголя,
● гормональные колебания в ходе менструального цикла,
● преждевременный отказ от специальной терапии, если таковая была назначена.
Конечно, с медицинской точки зрения такой рассказ о течении болезни выглядит максимально упрощённым, но это базовые знания, которыми должен владеть каждый человек.
>Как это выглядит
Обычно со стороны кажется, что приступ начался абсолютно внезапно. Человек издаёт крик и теряет сознание. В течение тонической фазы мышцы его напряжены, а дыхание затрудняется, из-за чего синеют губы. Затем судороги вступают в клоническую фазу: все конечности начинают напрягаться и расслабляться, выглядит это как беспорядочное подёргивание. Иногда больные прикусывают язык или внутреннюю поверхность щёк. Возможно самопроизвольное опорожнение кишечника или мочевого пузыря, обильное слюнотечение или рвота. По окончании припадка жертва болезни часто испытывает сонливость, головную боль и проблемы с памятью.
1. Не паникуйте. Вы берёте на себя ответственность за здоровье другого человека, а поэтому обязаны сохранять спокойствие и ясный ум.
2. Будьте рядом на протяжении припадка. Когда всё закончится, успокойте человека и помогите прийти в себя. Разговаривайте мягко и плавно.
3. Оглянитесь вокруг — больному ничего не угрожает? Если всё в порядке, не трогайте и не перемещайте его. Отодвиньте подальше мебель и прочие предметы, об которые он может случайно удариться.
4. Обязательно засеките время начала приступа.
5. Опустите больного на землю и подложите ему что-нибудь мягкое под голову.
6. Не удерживайте его в неподвижном состоянии, пытаясь остановить судороги. Мышцы это не расслабит, но запросто может стать причиной травм.
7. Не кладите больному ничего в рот. Считается, что в ходе приступа может запасть язык, но это заблуждение. Как было сказано выше, в это время мышцы — и язык в том числе — находятся в гипертонусе. Не пытайтесь разжать человеку челюсти и поместить между ними какие-то твёрдые предметы: есть риск, что во время очередного напряжения он или случайно укусит вас, или раскрошит себе зубы.
8. Ещё раз проверьте время.
Если припадок длится больше пяти минут, звоните в скорую помощь.
Долгие приступы могут вызывать необратимые повреждения клеток мозга.
9. После того как припадок прекратился, положите человека в удобное положение: лучше перевернуть его набок. Убедитесь, что дыхание пришло в норму. Аккуратно проверьте, свободны ли дыхательные пути: их могут перекрывать куски пищи или зубные протезы. Если жертве приступа всё ещё сложно дышать, немедленно вызывайте скорую.
10. Пока человек полностью не придёт в норму, не оставляйте его одного. Если он поранился или за первым приступом сразу же следует повторный, срочно обратитесь к врачу.
Помните, что эпилепсия ни в коем случае не клеймо и не приговор.
Миллионам людей это заболевание не мешает вести полноценную жизнь. Обычно грамотная поддерживающая терапия и наблюдение у специалистов помогают держать всё под контролем, но если вдруг у друга, коллеги или случайного прохожего начинается приступ, каждый из нас обязан знать, что нужно делать.
![]()
На самом деле страшно, что умники начнут неправильно оказывать помощь. Черт бы побрал сарафанное радио. Когда приступ случился на работе, мне начали разжимать рот чайной ложкой с умным видом и без капли сомнения. Соответственно, этим навредили. Очень боюсь таких помощников. Понимаю, что люди не знают, но без зубов остаться тоже не хочется.
Спасибо, за хороший пост. Авось через какое-то время люди перестанут пытаться вскрыть упавшим в припадке рот палкой, и прикалывать язык к воротнику
Я потому на улицу не выхожу, что бы не встретить человека с приступом эпилепсии. Мне страшно знать что я впаду в панику и не смогу ему помочь.
А вот со мной такое случилось один раз, я шел домой, а на встречу какой-то парень шёл, потом он резко начал крутиться вокруг своей оси и дёргаться, затем упал на землю, так же подёргиваясь. Что я сделал? Я просто прошел мимо и не потому что я такая сволочь, а потому что я вообще не знал как ему помочь и решил не вмешиваться, дабы не усугубить ситуацию, да и в людном месте это случилось.
Я даже женщинам не помогаю встать. Чёт такое было неприятно помню. Какое то непонимание. Толи её парень мне чуть ебло не разбил, или что то такое.
А я бы посмотрел бы как ты стоишь в ступоре и ничего не можешь делать, колу и чипсы бы еще собой взял
Я иду от логики "не сделай ещё хуже". Потом блядь припишут убийство по неосторожности. Или бездействие повлёкшее смерть.
Не паникуйте ,мягкое под голову ,вызвать скорую,дождаться скорую.
можно пройти мимо типа ничего не видел
Скорую всегда надо вызывать, независимо от продолжительности припадка.
Однажды, на вокзале Чехова свалился мужик в припадке, я расстерялся, звоню в скорую, ору кассирше.Выходит тетка, говорит, отстань от него, он притворяется. В этом момент мужик встал и ушел)
У меня история была, захожу я в магазин по ступенькам поднимаюсь, а тут навстречу вниз спускается мужик, старый такой, частично без зубов, в каких-то тряпках старых. Я естественно просто поднимаюсь вообще по сторонам не смотрю, то вниз, то вверх поглядываю. Внезапно его начинает трясти, колбасит не по-детски, он скользит по лестнице и как отпустит перила, как еб***тся об землю головой. Смотрю голова не пробита, ничего не течет. Кости с виду целы. Начинаю доставать телефон набирать 112, помимо вспоминаю что читал не трогать таких людей, не сдерживать не разжимать челюсти, просто обеспечить безопасность и помочь встать. Люди понабежали, объяснил им ситуацию происходящего, чтобы абы какой "герой" не сделал хуже. Вообщем-то встал этот мужик, отряхнулся и пошел дальше. Больше я кирпичей наложил чем он.
Мда. Я всегда была уверенна что помощь это именно держать там, что-то в рот и зубы разжимать. Причем плевать на зубы, выбивать, главное чтоб язык не запал. Познания от сарафанного радио и очень было страшно что вдруг придется с этим столкнуться.
"Человек издаёт крик и теряет сознание."
У моего брата приступы молча случались, без всякого звука.
Каждый год одно и тоже
2 года назад я уже писал об этом, но каждый раз они возвращаются.
У человека приступ, ребята не прошли мимо, вроде неплохо.
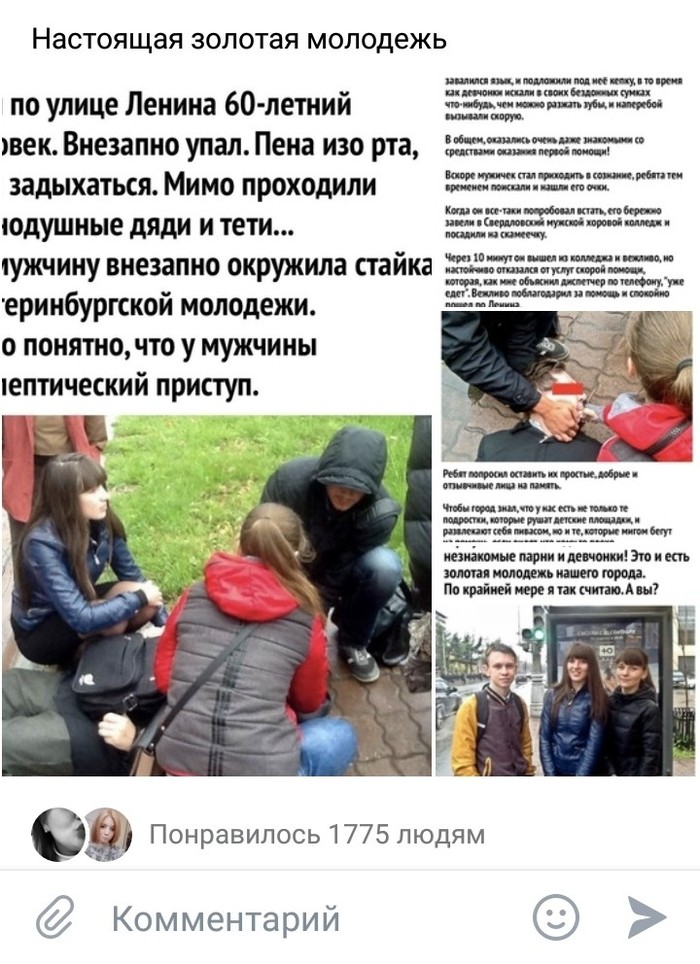
Но как всегда есть одно НО

У паблика 1,4 млн подписчиков 2020 год на дворе, а люди таки пытаются разжать рот.

За два года ничего не изменилось.
Прошу вывести в топ дабы большее количество людей ознакомилось.
Пост сделан исключительно в просветительных целях.
Всем добра и не болейте!
Первая помощь при эпилепсии





![]()
Я резать людей не умею!
Было это в студенческие годы, в середине нулевых. Еду в трамвае с тренировки, вагон заполнен на треть. Вдруг слышу рядом что-то упало, словно мешок картошки. Поворачиваюсь на звук и вижу - мужик у среднего выхода на полу в конвульсиях бьется, пена изо рта - видимо эпилепсия. Все подскочили к нему, контролер в панике, не знает что делать, но она же представитель власти в вагоне - все внимание на нее. Со всех сторон посыпались рекомендации людей знающих: "Приподнимите голову! Переверните на бок!" Контролер все старательно исполняет. И тут прозвучало: "Он может подавиться языком! Нужен нож! Срочно, у кого есть нож?!" Нож тут же находится и по рукам переходит к контролёру. Та в растерянности берет его, направляет лезвием к мужику и вопрошает: "А что дальше делать? Я резать людей не умею!" Не знаю, чем бы все завершилось, но в этот момент мужик пришёл в себя и увидел весьма странную сцену: над ним вкруг склонились незнакомые люди, одна из которых в руках держит нож. В этот момент трамвай после длинного перегона дошёл до моей остановки и я вышел.
![]()
Эпилепсия - учимся помогать правильно.
Сегодня в метро стал свидетелем эпилептического припадка у молодого мужчины. Видимо, предварительной "ауры" не было, подготовиться сам он не успел. Просто упал и забился в судорогах. Пара ребят сразу пришла на помощь - удерживали в положении "на боку", не давали сильно размахивать руками и ногами. В то же время окружающие тут же полезли "помогать" - разжать рот зажигалкой, прижать чем-нибудь язык, наступить на мизинец (. ) и прочее. Пришлось сесть рядом и пресекать попытки "спасти" до окончания припадка.
Человек не может задохнуться, проглотив язык! Чтобы язык "не западал", достаточно просто удерживать его на боку лицом чуть к полу. Это поможет также, если его начнет тошнить.
Человек не может откусить язык в ходе припадка! Укус языка или щеки если происходит, то только в первые секунды - когда ему еще никто не помогает. Потом нет никакого смысла разжимать ему зубы. Сование твердых предметов в рот только "поможет", сломав зубы и повредив слизистую неба.
Припадок не снять никаким наступанием ногой на мизинец или какую-либо иную волшебную точку. Легкий припадок пройдет сам, сложный случай - дело врачей.
Сильно скручивать и обездвиживать пострадавшего нельзя, да это и бессмысленно. Нужно оградить его от самотравмирования, придерживая руки и удерживая в удобном положении "лежа на боку", хочет свернуться калачиком - пусть. Ему и так тяжко. Главное, чтобы ему не мешал воротник/галстук и он дышал свободно.
Знайте правила первой помощи, всегда вызывайте скорую пострадавшему, оказавшемуся без опытных сопровождающих. И берегите от "помощников" его зубы, пальцы и прочие части тела.
Великое спасение ребенка ручкой. Брехня или великая правда?
Случай аналогичен этому посту
Поговорим об эпилептических припадках. Если точнее о генерализованных тонико-клонических.
Это когда человек без сознания бьется в судорогах.
Так вот, в это время судорожно сокращаются все скелетные мышцы тела, включая язык и дыхательные.
Человек во время такого эпиприпадка НЕ ДЫШИТ. Не потому что язык зажат, челюсти сведены. Просто по факту нечем раздувать легкие. Именно поэтому он синеет, холодеет.
Большинство припадков проходит самостоятельно в течение нескольких минут.
Первая помощь показана на картинке

На бок поворачиваем для того, чтобы после припадка ни язык, ни слюна не мешали дышать.
От прикуса языка умереть очень сложно, кусают обычно кончик.
Баян, но картинка хороша.
А вот причина написания поста

А теперь о ВЕЛИКОМ СПАСЕНИИ РУЧКОЙ.
Никакого спасения нет.
Человек вообще нарушил все правила оказания первой помощи.
Ну ладно, допустим он не понял что это эпиприпадок.
Видимо медподготовка у них слабая.
Но - есть алгоритм АВС,
Обеспечение проходимости дыхательных путей.
Восстановление проходимости дыхательных путей - первый и очень важный этап реанимации, так как, не обеспечив проходимости дыхательных путей, а следовательно, и возможности ИВЛ, нельзя проводить дальнейшие мероприятия.
Для обеспечения проходимости дыхательных путей существует множество приемов - от самых простых до наиболее сложных греоующих специального реанимационного оборудования. Здесь целесообразно рассмотреть те приемы, которые проводятся в рамках основных реанимационных мероприятий. Более сложные приемы (коникотомия трахеостомия и др.) рассматриваются в других разделах учебника.
Если больной без определяемого пульса на сонной артерии и без дыхания лежит на спине, то поступление воздуха в легкие при искусственном дыхании будет невозможным в результате западения языка. В этих случаях реаниматор пальцами одной руки захватывает подбородок больного, а другую руку кладет на его лоб по линии волосистой части головы. Затем поднимает подбородок больного, выталкивая нижнюю челюсть вперед. Другой рукой разгибает ему голову, что обеспечивает приоткрывание рта.
Эти приемы при отсутствии инородных тел в дыхательных путях, как правило, достаточны для осуществления основных этапов СЛР.
Они рекомендуются в качестве единого приема, обеспечивающего приоткрывание рта [Сафар П., Бичер Н.Дж., 1997].
Дальше искусственное дыхание, которого не было.
Вопрос к тому как и где искал пульс.
Допустим правильно и на сонной артерии.
Нет пульса, что надо делать?
Правильно, непрямой массаж сердца.
Где? На ровной твердой поверхности
Опять ничего не было.
Теперь вопрос - где спасение?
ПРИ ЭПИПРИПАДКЕ НЕ НУЖНО НИЧЕГО КЛАСТЬ В РОТ.
Помощь в данном случае оказана неграмотно и товарищу полицейскому просто повезло. А могло и не повезти.
Без рейтинга в наличии.
Вред подобных постов в том, что люди бездумно будут повторять такие действия
Читайте также:


