Базилярная артерия слуховой нерв
Вазоневральный конфликт - это состояние, при котором на участок нервного волокна оказывает прямое воздействие сосуд, проходящий рядом с нервом. То есть, по сути дела, это нарушение нормального взаимодействия сосуда и нерва. В клинической практике также широко применяется термин "нейроваскулярный конфликт". Подробнее о симптомах, диагностике и лечении этого состояния далее в статье.
Какие нервы могут поражаться
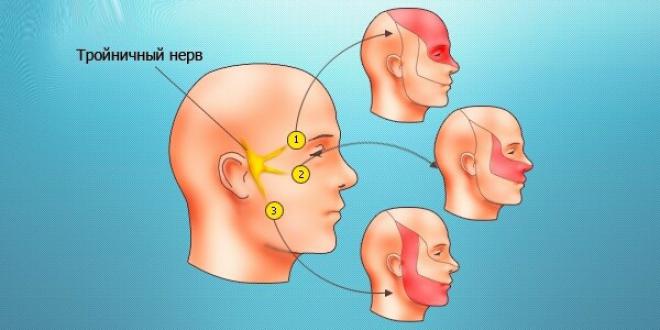
В повседневной жизни чаще всего можно услышать о вазоневральном конфликте тройничного нерва или лицевого. Последнее состояние еще называют гемифациальным спазмом, что в переводе дословно означает "спазм половины лица". Но данная патология может распространяться и на другие нервы, среди которых:
- слуховой, или преддверно-улитковый нерв;
- языкоглоточный нерв;
- глазодвигательный нерв.
Причины заболевания
Точные причины развития патологии до сих пор не выяснены. Согласно статистическим данным, женщины более подвержены развитию этой болезни. Так, заболеваемость среди женщин составляет 6 случаев на 100 тысяч, среди мужчин - 3,5 случая. Если говорить о возрасте, то больше страдают люди среднего возраста и пожилые. У молодых заболевание развивается реже. Причем чаще всего возникает поражение тройничного нерва.
Условно все причины вазоневрального конфликта можно подразделить на врожденные и приобретенные. К первой группе относятся аномалии строения сосудов. Это может быть наличие ответвлений, которых в норме быть не должно, образование петель, неправильная форма сосуда. В итоге аномальный сосуд сдавливает нерв и вызывает неприятные симптомы.
К приобретенным причинам относят появление объемных образований, которые оттесняют сосуд ближе к нерву. Это может быть опухоль (злокачественная или доброкачественная), киста и прочее.
Основные симптомы
Клинические проявления вазоневрального конфликта напрямую зависят от локализации патологического процесса. Но можно выделить симптомы, которые встречаются чаще всего:
- болевые ощущения, которые проявляются приступообразно;
- боль носит асимметричный характер, то есть затрагивает лицо только с одной стороны;
- развитие приступа не имеет связи с какими-либо внешними причинами: переохлаждением, воспалением, травмой и проч.;
- повышение тонуса мышц на пораженной стороне, мышечный спазм там же;
- во время приступа меняется выражение лица человека, больной будто кривляется, это происходит из-за сокращения мышц;
- во время боли больной замирает и старается не шевелиться, чтобы не спровоцировать еще более сильный приступ.
Поражение тройничного нерва
Чаще всего возникает нейроваскулярный конфликт тройничного нерва. Это происходит из-за сдавления нерва сосудом в области его выхода из ствола головного мозга.
Тройничный нерв может сдавливаться такими сосудами:
- базилярная артерия;
- позвоночная артерия;
- верхняя и нижняя мозжечковые артерии.
Чаще всего наблюдают конфликт с нижней мозжечковой артерией.
Приступы боли при этой патологии очень специфичны, они еще получили название невралгии. Очень важно понимать клинические проявления патологии, так как симптомы и лечение невралгии тройничного нерва имеют прямую взаимосвязь. Терапия направлена в первую очередь на уменьшение выраженности болевого синдрома.
Болевые ощущения имеют следующую характеристику:
- боль ощущается только в одной половине лица;
- наличие так называемых триггерных зон на лице в точках выхода тройничного нерва из черепа, в этих зонах боль выражена особенно сильно;
- без лечения болезнь имеет прогрессирующее течение, и частота приступов увеличивается со временем;
- приступы начинаются резко без видимой причины и так же резко проходят;
- длительность приступа - от нескольких секунд до минут;
- между приступами боли жалобы полностью отсутствуют.

Поражение лицевого нерва
Симптомы вазоневрального конфликта лицевого нерва в корне отличаются от поражения тройничного. Это связано с тем, что лицевой нерв выполняет двигательную функцию, в отличие от чувствительного тройничного. Поэтому и нарушения будут в первую очередь двигательные.
Основное клиническое проявление - непроизвольные движения мимических мышц лица. Характерно то, что сначала начинаются непроизвольные сокращения круговой мышцы глаза, которые со временем переходят на всю половину лица. Другая сторона остается незатронутой. При отсутствии лечения сокращения становятся настолько частыми, что больной не может видеть со стороны поражения.
Существуют также атипичные формы заболевания. В таких случаях непроизвольные сокращения начинаются с мышц щеки, а после поднимаются вверх.
В тяжелых случаях приступы появляются даже во сне. Они учащаются после переутомления, стрессовых состояний, тревоги.
Нейроваскулярный конфликт лицевого нерва может развиваться за счет следующих сосудов:
- верхняя и нижняя мозжечковые артерии;
- позвоночная артерия;
- основная артерия;
- множественное воздействие сразу несколькими сосудами.
Следует отличать гемиспазм от других состояний, схожих по своим проявлениям:
- тик - спазм мышц лица психологического характера;
- лицевая миокимия - сокращения отдельных пучков мышечных волокон;
- парез лицевого нерва - нарушение его функции вследствие травмы, воспаления;
- поздняя дискинезия - состояние, которое возникает после приема нейролептиков.

Поражение слухового нерва
Вазоневральный конфликт слухового нерва имеет очень специфическую симптоматику, отличную от всех остальных нервов. Слуховой нерв еще получил название преддверно-улиточного. Одна его часть отвечает собственно за слух, а вторая - за равновесие. При развитии нейроваскулярного конфликта повреждаются обе эти части.
Чаще всего больные высказывают такие жалобы:
- шум в ухе с одной стороны;
- снижение слуха с этой же стороны;
- головокружение.
При поражении слухового нерва часто случаются диагностические ошибки. Хотя спутать такие симптомы с поражением тройничного или лицевого нерва практически невозможно, легко перепутать вазоневральный конфликт даже с самым банальным приступом артериальной гипертензии (повышенного давления). И там и там наблюдается головокружение, шум в ушах. Единственная особенность - это односторонность поражения при конфликте сосуда и нерва.
Диагностика заболевания
К какому врачу обращаться при вазоневральном конфликте? Многое зависит от локализации места поражения. При конфликте тройничного или лицевого нерва обращаются к неврологу. Если поражен слуховой нерв, необходима совместная работа невролога и оториноларинголога. Именно эти специалисты могут поставить диагноз и назначить соответствующее лечение. Но если врач с пациентом принял решение об операции, больного направляют к нейрохирургу.
МРТ-диагностика
Эталонным методом постановки диагноза в современной медицине считается магнитно-резонансная томограмма (МРТ) вазоневрального конфликта.
Суть этого метода построена на принципе ядерного магнитного резонанса. Магнитное поле, которое создается внутри томографа, улавливает импульсы от ионов водорода, которые есть во всех тканях организма. Эти импульсы считываются аппаратом, и на компьютере становится видно высокоточное изображение внутренних органов.
В случае с нейроваскулярным конфликтом МРТ поможет установить точную причину компрессии нерва. Это также необходимо перед операционным вмешательством для адекватной оценки его эффективности.
Какая бы артерия ни вызвала компрессию нерва, ранняя МРТ-диагностика дает возможность вовремя назначить эффективное лечение.

Медикаментозное лечение
Как уже было отмечено выше, симптомы и лечение невралгии тройничного нерва неразрывно связаны. И это касается также других нервных волокон. Терапия, которая направлена на уменьшение клинических проявлений, называется симптоматической. Именно с этой целью врачи назначают всевозможные таблетки.
Важно помнить, что лекарства только уменьшают выраженность симптомов, но не устраняют причину. Чтобы убрать причину конфликта, необходима операция.
Как лечить вазоневральный конфликт? Для уменьшения выраженности симптомов назначают такие препараты:
- "Карбамазепин".
- "Баклофен".
- "Клоназепам".
- "Леветирацетам".
- "Габапентин".
Современный эффективный метод лечения болезни, который не предполагает хирургического вмешательства, - это инъекции ботулотоксина. В народе он больше известен под торговым названием "Ботокс". Хотя многие знают о его применении в косметологии, далеко не всем известно, что он получает все более широкое распространение в неврологической практике.
Механизм действия "Ботокса" - блокада передачи нервного импульса с нерва на мышцу. Это предупреждает развитие болевого приступа и мышечного спазма.

Хирургическое лечение
Хотя симптоматическое лечение играет большую роль, окончательно избавиться от вазоневрального конфликта поможет только оперативное вмешательство. Операция выполняется нейрохирургом. Она получила название микроваскулярной декомпрессии. Ее суть заключается в устранении давления сосуда на нерв.
Если речь идет о поражении тройничного нерва, то операция выполняется следующим образом:
- На стороне конфликта за ухом делается короткий разрез кожи.
- В черепе просверливается отверстие диаметром 3 см.
- При помощи специальной техники под контролем микроскопа нейрохирург находит артерию, которая мешает тройничному нерву. Чаще всего он сдавливается верхней мозжечковой артерией.
- После обнаружения сосуда нейрохирург отделяет его от нерва и устанавливает прокладку между двумя структурами. Прокладка может быть синтетическая или сделанная из собственных тканей пациента.
- После устранения конфликта хирург проводит пластику костей черепа, ушивает кожу.
- Завершается операция накладыванием повязки на голову.
Несколько дней после операционного вмешательства пациент находится в отделении интенсивной терапии для наблюдения.
Нейроваскулярный конфликт представляет собой компрессию уязвимого безмиелинового участка корешка черепномозгового нерва, расположенного тотчас после его выхода из моста, каким либо близко расположенным сосудом.
Наиболее часто встречается конфликт черепномозгового нерва с артерией, реже с венозным сосудом. Среди артерий это может быть базилярная артерия, верхняя мозжечковая артерия, передняя или задняя нижняя мозжечковые или позвоночная артерия.

Учитывая опыт большого количества наблюдений, таким сосудом чаще оказывается верхняя мозжечковая артерия, которая петлей обвивается вокруг безмиелинового участка корешка тройничного нерва.
Развитие патологической активности спинномозгового нерва при нейроваскулярном конфликте связано с механическим воздействием пульсирующего сосуда и дальнейшим распространением импульсации по ходу компремированного нерва.
Долгое время диагностирование нейроваскулярного конфликта было возможный только при оперативном вмешательстве.
Появление магнитнорезонансной томографии высокого разрешения с применением специальной программы 3D TSE дало возможность четко визуализировать черепномозговые нервы и располагающиеся рядом сосуды, а значит быстро, точно и достоверно выявлять причину пароксизмальной активности черепномозговых нервов.
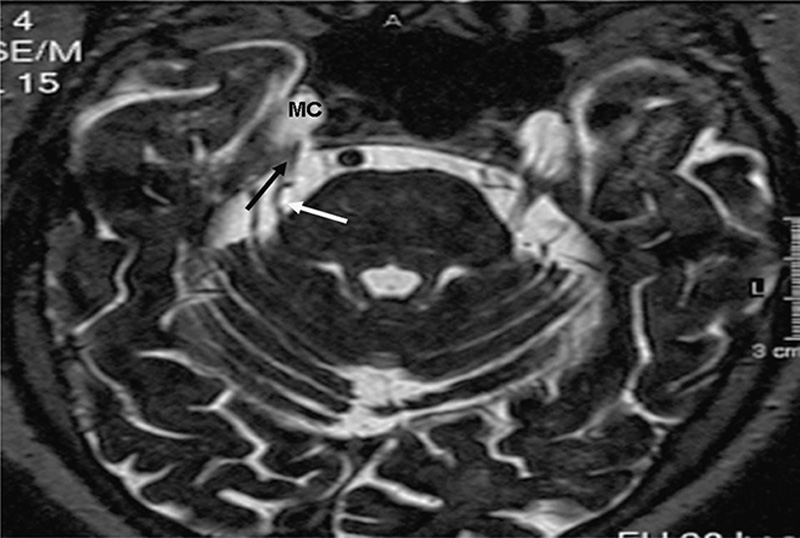
На корональной томограмме с обеих сторон хорошо видны тройничные нервы

На аксиальной и сагиттальной томограммах четко визуализируется правый тройничный нерв и прилегающая к его верхнему контуру правая верхняя мозжечковая артерия

Наиболее часто компрессии близко расположенными сосудистыми структурами подвергаются тройничный и лицевой нервы, являясь одной из причин таких тяжелых и мучительных заболеваний, как невралгия тройничного нерва и гемифациальный спазм.
Приступы лицевой боли характеризуются триггерной активностью, т.е. возникают при наличии определенных раздражителей (триггеров). Это могут быть жевание, пребывание на ветру или на холоде, разговор или чистка зубов.
Пароксизмы повторяются днем и ночью обычно несколько недель, затем ослабевают. Через некоторое время приступы возникают снова, а спустя несколько лет заболевание приобретает постоянный характер.
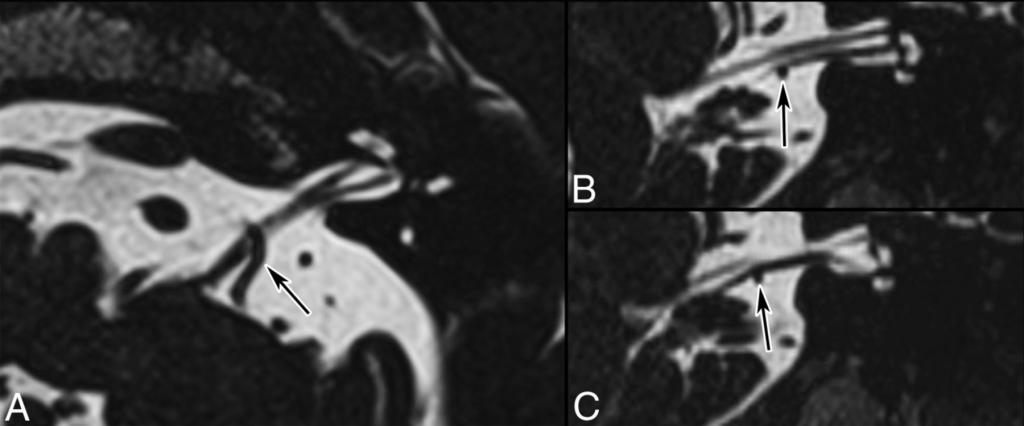
Аксиальный срез (А, Б), сагиттальная проекция (В). Определяется нейроваскулярный конфликт между артерией и тройничным нервом. Компрессия тройничного нерва прилежащей к нему артерией обозначена стрелкой.

У места выхода тройничного нерва из ствола головного мозга (обозначено кругом) определяется крупный артериальный сосуд, компремирующий указанный нерв. На противоположной стороне визуализируется корешок V нерва, на расстоянии от которого проходит аналогичный артериальный сосуд.

Для данного заболевания характерно возникновение периодических безболезненных судорог в круговой мышце глаза, постоянно усиливающихся по частоте и силе. Судороги распространяются вниз по лицу, затрагивая мимическую мускулатуру, находящуюся в зоне иннервации лицевого нерва.
Пароксизмы возникают или усиливаются при разговоре, эмоциональном возбуждении, во время еды.
Выделяют типичный и атипический лицевой гемиспазм.
Типичный характеризуется началом судорог с круговой мышцы глаза и дальнейшим распространением на всю нижележащую мимическую мускулатуру соответствующей половины лица.
Атипический гемифациальный спазм начинается с мышц щеки и далее распространяется на всю вышележащую мимическую мускулатуру.
Определяется близкое расположение артериального сосуда и лицевого нерва (указано стрелкой), что может являться причиной гемифациального спазма

Определяются признаки компрессии лицевого нерва около ствола головного мозга крупным артериальным сосудом – позвоночной артерией (указано стрелкой).

Визуализируется близкое расположение артериального сосуда и лицевого нерва (указано стрелкой), что может являться причиной гемифациального спазма

Компрессия сосудом зоны выхода из ствола головного мозга вестибулярного нерва приводит к появлению жалоб на головокружение. При нейроваскулярном конфликте в области кохлеарного нерва возникают жалобы на шум в ушах и снижение слуха.
В настоящее время МРТ является ведущим методом диагностики, позволяющим диагностировать множество заболеваний. Применение дополнительных программ - весомый шаг к усовершенствованию, точности и достоверности диагностики и дифференциальной диагностики различных патологических процессов. Применяемая в наших центрах программа 3D TSE позволяет четко визуализировать сосуды и черепномозговые нервы в области их выхода из ствола головного мозга, а значит достоверно диагностировать причины компрессии нервов, нейроваскулярный конфликт.
Основное кровоснабжение лабиринта осуществляется из коллектора базилярной системы — внутренней слуховой артерией и отходящей от нее поддуговой артерией. Последняя артерия питает костный каркас полукружных каналов. Из полости среднего уха (из канала лицевого нерва) в лабиринт проникают ветви шилососцевидной артерии, снабжающие костную капсулу улитки.
По данным Н. А. Левина (1960,1966), внутренняя слуховая артерия в 75% случаев отходит от передней нижней мозжечковой артерии, в 20% — от основной; в 5% - с одной стороны от основной артерии, с другой — от передней нижней мозжечковой артерии.
По наблюдениям М. Dix, J. Hood (1989), внутренняя слуховая артерия в 83% случаев берет начало от передней нижней мозжечковой, в 17% — от основной артерии.
В исследованиях Koss (1986) установлено, что передняя нижняя мозжечковая артерия может резко изгибаться у входа или, наоборот, глубоко вдаваться во внутренний слуховой проход. Сосуд может подходить к нижней стенке внутреннего слухового прохода или держать свободный курс в пространстве мостомозжечкового угла.
Итак, от основной артерии (a. basilaris) отходит передняя нижняя мозжечковая артерия, а от иее — внутренняя слуховая артерия, которая перед отверстием внутреннего слухового прохода отдает ветвь — поддуговую артерию. Внутренняя слуховая и поддуговая артерии образуют анастомоз с каменисто-чешуйчатой ветвью средней оболочечной артерии.
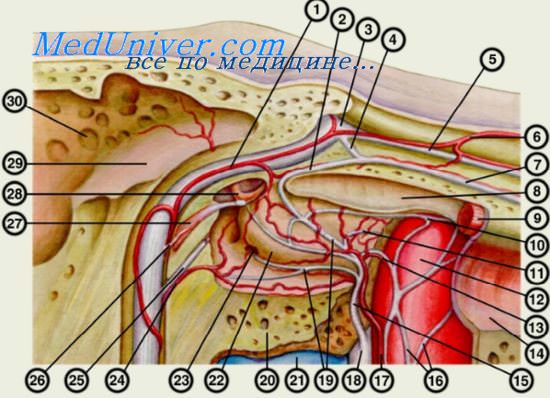
При входе в височную кость внутренняя слуховая артерия питает ганглионарные клетки, нервы, твердую и паутинную оболочку внутреннего слухового прохода. Далее артерия вступает в лабиринт, где она чаще именуется лабиринтной артерией. Лабиринтная артерия делится на переднюю преддверную и общую улитковую артерии. Последняя заканчивается делением на улитковую и преддверно-улитковую артерии.
Передняя преддверная артерия снабжает предд верный нерв, большую часть эллиптического мешочка и часть полукружных протоков. Преддверно-улитковая артерия снабжает сферический мешочек, большую часть полукружных протоков и основной завиток улитки.
Вестибулярные и слуховые ядра занимают обширную площадь в области ствола мозга. Ядерный комплекс получает кровоснабжение от проникающих ветвей позвоночной и основной артерий. Очень важно, что именно этот участок наиболее подвержен спазмам, стенозу и тромбообразованию. Сосудистые нарушения в этом коллекторе вызывают слуховестибулярные расстройства по центральному типу. Нарушение гемодинамики во внутренней слуховой артерии в течение 15 с способно вызвать необратимые изменения со стороны слухового нерва.
Венозный отток от передней части преддверия происходит через переднюю преддверную вену, которая переходит в лабиринтную вену, сопровождающую одноименную артерию. Преддверная вена обычно впадает в верхний каменистый синус.
Вена водопровода преддверия дренирует заднюю часть преддверия, собирает кровь от вен преддверия, полукружных протоков, гребешков полукружных каналов и пятен эллиптических мешочков. В более ранних руководствах упоминалось, что вена водопровода преддверия выходит из каменистой части височной кости в составе водопровода преддверия.
Вена водопровода преддверия имеет средний диаметр -до 35 нм (в самом большом сегменте ее диаметр — до 60 нм). Вена имеет три сегмента. Первый экстралабиринтный сегмент находится в пара вестибулярном канальце, он проходит сзади, сверху и параллельно водопроводу преддверия. Второй сегмент вены расположен в нижнем отделе преддверия. Здесь вена покидает капсулу лабиринта и направляется через лабиринтные клетки сверху, вовнутрь и кпереди, параллельно водопроводу преддверия. Третий участок вены спускается вертикально, под твердую мозговую оболочку, прилегая к эндолимфатическому протоку.
В 75% отток венозной крови от улитки и чувствительных порций преддверия осуществляется в нижнюю улитковую вену. Отток из смежной, не чувствительной порции преддверия, происходит в вену водопровода преддверия. Одна или две преддверные вены могут первично впадать в вену водопровода преддверия (такой отток мешает развитию коллатералей).
Существует мнение, что лица, у которых преобладает отток в вену водопровода преддверия, могут быть более склонны к развитию эндолимфатического гидропса при патологии этой вены. Вена водопровода преддверия может увеличиваться в диаметре в 4—5 раз и приводить к компрессии эндолимфатического протока. Признаками такой обструкции служат: усиление ушного шума и прогрессирующее снижение слуха.
Различные венозные аномалии, например дивертикулы луковицы яремной вены, могут сдавливать эндолимфатический мешок и его проток. Дивертикул отличается от высоко стоящей луковицы тем, что он неправильно отпочковывается. Он располагается более медиально н не затрагивает полость среднего уха. Дивертикул может непосредственно вдаваться во внутренний слуховой проход или сдавливать эндолимфатнческий проток. Компрессия эндолимфатического притока приводит к развитию триады симптомов -сенсорная тугоухость. ушной шум и головокружение.
Вена улиткового канальца собирает венозную кровь из вены спиральной пластинки, спиральной связки улитки, спирального ганглия (это передняя и задняя спиральная вена расположенная в барабанной лестнице), а также из вен эллиптического и сферического мешочков. Вена водопровода улитки проходит либо в водопроводе улитки, либо в паравестибулярном канальце и открывается в луковицу внутренней яремной вены.
В литературе все чаще появляются сообщения о мальформациях гемангиомах и эктазии основной и передней нижней мозжечковой артерий. Описаны случаи эктазии передней преддверной вены и вен водопроводов улитки и преддверия. Сегментарное расширение вены приводит к образованию кавернозных гемангиом в области преддверных нервов, которые могут достигать внутреннего слухового прохода. Для подобных аномалий типичны постоянный ушной шум, чувство давления в ухе, быстро прогрессирующая сенсорная тугоухость и приступы головокружения.
Общие сведения
Вертебро-базилярная или вертебробазилярная недостаточность (аббревиатура – ВБН) представляет собой патологический симптомокомплекс общих или очаговых нарушений функциональности головного мозга, который развивается вследствие его неполноценного кровоснабжения базилярной (основной) и/или позвоночными артериями.
В зарубежных странах термин ВБН используют для обозначения лишь транзиторной сосудистой недостаточности мозговых тканей, снабжаемых кровью за счет вертебрально-базилярного бассейна, тогда как медицина постсоветского пространства включает в это понятие гораздо больше патологий.
В частности в отечественную концепцию ВБН входят такие болезненные состояния как:
- вазотопический тип ишемической транзиторной атаки;
- вертебро-базилярная недостаточность на фоне шейного остеохондроза и прочих дегенеративно-дистрофических патологий межпозвонковых дисков;
- хронические нарушения кровоснабжения зависящих от вертебрально-базилярной системы участков мозга по типу дисциркуляторной энцефалопатии;
- синдром позвоночной артерии, сопровождающийся симптоматикой ВБН;
- прочие заболевания с вертебро-базилярной недостаточностью, симптомы и лечение которых схожи между собой: вегетативная дисфункция, соматоформные и невротические расстройства, артериальная гипертензия различного генеза и т.д.
Патогенез
В основе патогенеза ВБН лежит целый комплекс нарушений макро- и микроциркуляторного русла артерий, образующих вертебрально-базилярный бассейн, снабжающий кровью, а значит и всеми питательными веществами, около 30% всех тканей головного мозга и близлежащие структуры спинного мозга. Сама по себе вертебро-базилярная система формируется преимущественно из двух позвоночных артерий, которые в месте своего слияния переходят в базилярную артерию, и множества более мелких сосудистых ответвлений. Благодаря ей осуществляется питание мозжечка, задних частей гипоталамуса и таламуса, варолиева моста, внутреннего уха, продолговатого и среднего мозга, некоторых структур затылочных и височных мозговых долей, а также многих сегментов спинного мозга.
В случае стенозирующего поражения любой части данной сосудистой системы или ее эмболии, а другими словами – внешнего сдавливания артерий или их внутренней закупорки, происходит снижение интенсивности кровотока, которое и становится причиной развития ВБН.
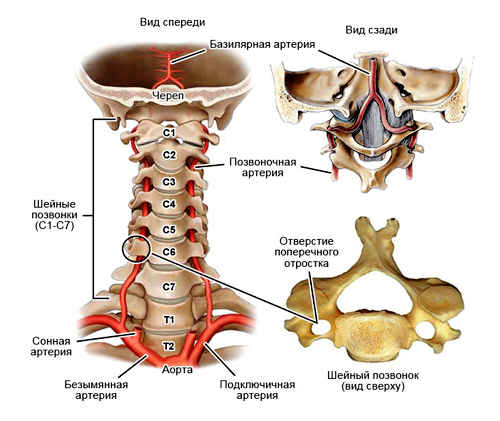
Вертебрально-базилярный бассейн артерий
В зависимости от степени тяжести поражения артериального русла различают несколько стадий развития данной патологии, а именно:
- стадия компенсации – заболевание протекает бессимптомно либо с проявлением незначительных очаговых нарушений неврологического характера;
- стадия условной компенсации – может проявляться возникновением микроинсультов, слабых ишемических атак, 1–2 фазой дисциркуляторной энцефалопатии;
- стадия декомпенсации – подразумевает развитие 3-й фазы дисциркуляторной энцефалопатии и наличие завершенного эпизода ишемического инсульта с разной степенью тяжести.
Следует помнить, что ВБН становится причиной приблизительно трети всех выявляемых случаев инсульта, которые в сою очередь зачастую ведут к летальному исходу.
Классификация
В клинической практике данную патологию рубрифицируют в соответствии с международными стандартами, согласно которым ей присвоен код по МКБ-10 – G45.0 Синдром вертебробазилярной артериальной системы.
Также может быть использована классификация, отвечающая неврологической картине заболевания, выделяющая 4 типа его течения:
- ангиодистонический тип – вариант течения болезни, при котором клиническая субъективная симптоматика преобладает над проявлениями очагового поражения мозговых тканей;
- ишемический тип – разновидность патологии, сопровождающаяся преимущественно симптомами ишемии в области вертебро-базилярного бассейна (вегетативно-ирритативные проявления фактически отсутствуют);
- ангиодистонически-ишемический тип – вариация ВБН, характеризующаяся смешанной симптоматикой;
- тип остаточных явлений.
Помимо этого врачами-невропатологами разделяется хроническая и острая вертебро-базилярная недостаточность:
- острая ВБН – наступает внезапно по причин резкой окклюзии или прочих нарушений артериального кровотока (оторвавшийся тромб, гипертонический криз и пр.) и длиться на протяжении времени от нескольких часов до одних суток;
- хроническая ВБН – появляется на фоне отсутствия терапии болезненных проявлений со стороны артериальной системы и характеризуется часто возникающей или даже постоянной негативной симптоматикой.
Причины
Современная неврология различает множество первопричин возникновения данной патологии, которые можно условно разделить на врожденные и приобретенные. Тем не менее, несмотря на разнообразие этиологических факторов, все они приводят к однотипным негативным проявлениям, объединенным под термином ВБН.
Среди врожденных или наследственных причин развития ВБН выделяют следующие:
- аномалии формирования плода либо его травмы, которые произошли в период беременности или родовой деятельности и привели к нарушениям соответствующего участка сосудистой или скелетной системы (гипоксияплода, многоплодная беременность, сложные или преждевременные роды и пр.);
- генетические патологии строения костной, мышечной ткани или кровеносных сосудов в области шеи (фиброзно-мышечнаядисплазия, извитость артерий, дополнительные ребра, артериальная гипоплазия, аномалия Киммерли пр.).
Приобретенная ВБН развивается на фоне различных сопутствующих заболеваний, а также жизненных ситуаций, вследствие которых происходит нарушение процесса кровообращения, повреждение сосудов и/или деформация прочих близлежащих к вертебро-базилярному бассейну тканей. К числу самых распространенных причин такого характера относят:
- атеросклероз;
- тромбообразование в русле основной и/или позвоночных артерий;
- нарушения кровообращения на фоне шейного остеохондроза;
- антифосфолипидный синдром;
- травмы позвоночника и мягких тканей в шейном отделе;
- осложнения сахарного диабета;
- патологии сосудистых стенок (артерииты);
- артериальную гипертензию;
- синдром Хьюза-Стовина и ему подобные;
- диссекцию артерий вертебро-базилярной системы;
- спондилолистез и межпозвонковые грыжи;
- патологии крови.
Врачи-невропатологи также отмечают, что к развитию ВБН могут привести и некоторые часто или долго совершаемые движения головой. В частности это касается ее сильных поворотов в ту или иную сторону и максимального запрокидывания назад. Кстати, на посвященных проблеме ВБН форумах, часто можно встретить свидетельства о возникновении симптомов этого заболевания после сна в неудобной для головы позе.
Симптомы вертебро-базилярной недостаточности
Согласно одной из классификаций все симптомы недостаточности в артериальной системе вертебро-базилярного бассейна разделяют на острые (временные) и хронические (постоянные).
Кратковременная и вместе с тем сильно выраженная симптоматика ВБН сопровождает так называемый вертебробазилярный криз, который возникает во время транзисторной ишемической атаки, резко нарушающей мозговое кровообращение и зачастую приводящей к развитию инсульта в той или иной степени тяжести (вплоть до летального исхода). Подобные интенсивные негативные проявления, как правило, длятся не дольше 24-48 часов, после чего постепенно стихают.

В момент острых приступов ВБН умеренного характера человек может испытывать:
- сильные головокружения;
- давящую боль в затылочной части головы;
- дискомфортные ощущения в области шеи.
При более выраженном ишемическом поражении мозговых структур по типу инсульта, кроме вышеописанных симптомов могут отмечаться:
- обморочные состояния;
- парестезии конечностей;
- дезориентация во времени и пространстве;
- галлюцинации;
- двигательные нарушения;
- расстройства зрения и речи;
- внезапные падения;
- ощущение онемения в области шеи и лица.
Более слабые постоянные симптомы ВБН, выраженность которых будет зависеть от стадии патологии, человек может испытывать довольно длительное время. В случае отсутствия адекватной терапии степень тяжести данных проявлений способна нарастать, что в итоге приведет к острому состоянию и может закончиться инвалидность и даже смертью.
На протяжении хронического развития ВБН пациент может отмечать у себя:
- головокружения;
- частые смены настроения;
- тошноту;
- ощущение жара;
- помутнение сознания;
- пульсирующие, тупые боли в затылочной части головы;
- слабость;
- нарушение координации;
- ухудшение памяти;
- тахикардию;
- рассеянность;
- раздражительность;
- повышенную потливость;
- першение в горле вплоть до осиплости голоса;
- слуховые и зрительные нарушения.
Анализы и диагностика
В клинической практике диагностирование вертебро-базилярного синдрома достаточно проблематично, поскольку сочетание негативной симптоматики данной патологии далеко не уникальное. Подобные симптомы характерны для многих других заболеваний, да и проявляются у разных людей сугубо индивидуально. В этом плане врачу бывает довольно сложно отделить истинную картину болезни от субъективного восприятия ее самим пациентом.
УЗИ сосудов шеи и головы
Таким образом, постановка правильного диагноза требует от невропатолога тщательного изучения анамнеза, сбора подробной информации о течении недуга, а также проведения многих, анализов, тестов и инструментальных исследований. Кроме того необходимо не только верно диагностировать болезнь, но и определить ее первопричину для каждого отдельного пациента, так как эффективная терапия должна включать и ее лечение.
При диагностировании ВБН показано проведение следующих исследований:
Такую патологию как ВБН необходимо в обязательном порядке дифференцировать от прочих болезней со схожей негативной симптоматикой, поскольку от этого будет зависеть вся дальнейшая терапевтическая тактика ведения пациента. Наиболее часто неопытные врачи могут спутать болезненные проявления ВБН с такими заболеваниями как:
- различные расстройства в психической сфере;
- рассеянный склероз;
- невринома (доброкачественное образование) слухового нерва;
- вестибулярный нейронит (поражение вестибулярного аппарата);
- синдром Меньера (повышение во внутреннем ухе уровня лабиринтной жидкости);
- острый лабиринтит (дефект рецепторов нервных окончаний внутреннего уха).
Отличительной чертой всех этих и многих других патологий являются однотипные болезненные проявления, однако по факту они не имеют ничего общего с ВБН. Например, при рассеянном склерозе приступы головокружения у больного более длительные, а слуховые нарушения отсутствуют полностью. При синдроме Меньера головокружения у пациента очень напоминают аналогичные явления ВБН, но при этом его сосудистая система не подвержены изменениям и т.д.
Лечение вертебро-базилярной недостаточности
После диагностирования у человека ВБН врач-невропатолог должен назначить ему наиболее адекватную терапию, которая будет затрагивать и вызвавшее данную ситуацию заболевание. Вследствие разнообразия причин этой патологии, какой-либо общей схемы ее лечения в принципе не существует, терапевтическая тактика подбираться для каждого больного строго персонально. При слабой выраженности симптомов допустимо корректировать состояние пациента в амбулаторных условиях, а в случае тяжелого течения болезни его следует перенаправить в стационар, дабы избежать тяжелых осложнений (инсульта).
Как правило, при ВБН используется комплексный подход к лечению, включающий как медикаментозную терапию, так и физиотерапию. Также следует помнить, что при некоторых формах ВБН применяемые лекарства могут быть неэффективны. В этом случае врачу необходимо уделить пристальное внимание первопричине болезни или рассмотреть возможность хирургического вмешательства.
Первый шаг на пути к выздоровлению, заключающийся в изменении своего образа жизни, обязан сделать сам пациент, который должен:
- отказаться от всех вредных привычек;
- поддерживать себя в форме, практикуя посильные физические нагрузки;
- контролировать собственное артериальное давление и сывороточную концентрацию глюкозы;
- придерживаться определенной диеты, богатой на морепродукты, овощи и фрукты и ограничивающей прием в пищу соли, мучного, копченостей и прочих потенциально вредных продуктов;
- снизить массу тела (при необходимости).
Читайте также:


