Болезнь альцгеймера современные представления о диагностике и терапии

Цель: рассмотреть по литературным данным клинику, современные подходы диагностики и терапии болезни Альцгеймера.
Результаты: Болезнь Альцгеймера – это нейродегенеративное заболевание, которое начинается незаметно как для больного, так и для его близких. Симптомы БА прогрессируют со времени, однако, это заболевание является гетерогенным по клиническим проявлениям и темпу течения. Человек с болезнью Альцгеймера после постановки диагноза живет от четырех до восьми лет (в среднем шесть лет), но может жить и до 20 лет, в зависимости от ряда факторов.
В МКБ-10 выделяют подтипы БА в зависимости от возраста начала заболевания, особенностей клинической картины, степени его прогрессирования:
· БА с ранним началом (до 65 лет — 2-й подтип, пресенильная деменция альцгеймеровского типа). Отмечается интенсивное прогрессирование деменции.
· БА с поздним началом (65 лет и старше — 1-й тип, сенильная деменция альцгеймеровского типа). Позднее начало сопровождается более мягким течением [4].
В болезни Альцгеймера, согласно руководству по диагностике БА, выделяют следующие стадии:
1. Доклиническая стадия;
2. Стадия умеренных когнитивных нарушений (преддеменция);
3. Стадия деменции: Легкая; Умеренная; Тяжелая.
Следующий этап – умеренных когнитивных нарушений, или стадия преддеменции, начинается с возникновения первых внешних нарушений, которые не соответствуют возрасту больного, становятся заметными для близких и родных, выявляются при проведении специальных тестов. При этом у человека сохраняется способность к самообслуживанию. Т.е человек самостоятельно выполняет домашние дела, или рабочие моменты, но при этом он отмечает, или со слов родственников, что эти действия малоэффективны или требуют больше времени для выполнения. Больные нуждаются в контроле. Прогрессирует снижение памяти. Распространение процесса на участки головного мозга, отвечающие за анализ языка, приводит к нарушению речи, как устной - становится сложнее подобрать нужное слово, больной забывает названия предметов, путает похожие слова, так и письменной. Частично в связи с нарушением пространственного гнозиса и праксиса страдает письмо (портится почерк) и чтение [4]. Затем болезнь захватывает передние отделы головного мозга, ответственные за логику что, в свою очередь, приводит к нарушению абстрактного мышления, способности понимать концепции, составлять планы – например, подобрать необходимую одежду в соответствии с погодными условиями. Далее затрагиваются отделы, регулирующие эмоции человека, что проявляется неспособностью контролировать свои чувства и настроение. Отмечаются возникновения эпизодов психомоторного возбуждения, которые сменяются апатией, возможно появление депрессии. В дальнейшем могут вовлекаться в процесс те участки головного мозга, которые отвечают за трактовку воспринимаемых образов, звуков, запахов. Это приводит к тому, что человек не принимает окружающий его мир, а также, не исключено возникновение слуховых, зрительных и иных галлюцинаций.
Постановка диагноза - болезнь Альцгеймера – наиболее часто происходит на этапе ранней деменции. Вышеперечисленная симптоматика усугубляется, что становится заметно для окружающих людей, которые, в свою очередь, перестают связывать данные изменения с перенапряжением, усталостью или старением. Появление первых признаков заболевания и диагностика отстают друг от друга на 2 – 3 года, что связано с поздним обращением к специалистам. Забывчивость прогрессирует: все тяжелее вспомнить название обыденных вещей, имена родственников и т.д. Усугубляются изменения в собственной речи, а также в понимании чужих слов (причем как устной, так и письменной). Усиливаются изменения в настроении больного, все чаще возникают эпизоды немотивированной агрессии, пациенты могут подозревать близких людей в чем – либо, ревновать.
На стадии тяжелой деменции человек полностью утрачивает способность самообслуживания. Кроме того, не контролирует физические процессы организма, что проявляется недержанием мочи и кала. Сохраняются только базисные рефлексы – сосательный, глотательный, дыхательный. Непосредственно болезнь Альцгеймера к летальному исходу приводит крайне редко. В большей степени смерть связана с присоединяющимися септическими, некротическими процессами. Однако в некоторых случаях летальный исход наступает от дыхательной и сердечной недостаточности, что может быть связано с гибелью нейронов дыхательного и сердечно – сосудистого центров головного мозга.
При болезни Альцгеймера ранняя диагностика, как правило, практически невозможна, так как люди часто затягивают с обращением к специалистам. С одной стороны, это может быть связано с небрежным отношением к своему здоровью, с другой – невозможности больного адекватно оценивать свое состояние. На первом месте стоит сбор анамнеза жизни, заболевания, а также семейного анамнеза. Необходимо проводить беседу и с родственниками больного, для определения полной картины когнитивных нарушений, а также для оценки повседневной активности в целом.
Для определения неврологических функций головного мозга используют специальные тесты. С их помощью можно оценить изменения кратковременной и долговременной памяти, внимания, нарушения речи, как собственной, так и понимания чужих слов и др. Для этой цели применяют краткую шкалу оценки психического статуса – Mini - mental State Examination, MMSE. У пациентов с ранним проявлением болезни Альцгеймера чаще отмечаются пространственно - ориентационные и мнестические нарушения, тогда как при фронтотемпоральной деменции (ФТД) на первый план выходят нарушения речи [2]. Для оценки функции памяти используют тест Рея, или Rey Auditory Verbal Learning Test (RAVLT). Более того, при проведении данного теста в динамике, можно определить снижение количества баллов, что, в свою очередь, является патогномоничным признаком для болезни Альцгеймера.
Важным моментом, способствующим усугублению заболевания, является сопутствующая соматическая и психоневрологическая симптоматика. По мнению ряда авторов, раннее выявление и соответствующее лечение данной патологии может привести к снижению скорости прогрессирования болезни Альцгеймера.
Одним из современных методов диагностики является определение биомаркёров, которые связаны с патологическими процессами в головном мозге и указывают на развитие болезни Альцгеймера [5,6]. Одним из них являются бляшки, состоящие из бета – амилоида. С одной стороны их можно определить с помощью позитрон – эмиссионной томографии (ПЭТ) с лигандом амилоида, с другой стороны с помощью ликвородиагностики, где в цереброспинальной жидкости выявляют уровень белка бета – амилоида. Для точного определения рекомендуется проведение двух данных методик, однако, это не всегда практикуется, вследствие дороговизны ПЭТ. Вторым биомаркером является тау – белок, который скапливается в межклеточных пространствах головного мозга. Методы определения те же: ПЭТ, но уже с лигандом тау и забор спинномозговой жидкости, с целью определения уровня тау - протеина. В случае обнаружения только бета – амилоида, можно говорить о развивающейся альцгеймеровской патологии. При выявлении только тау – белка нельзя говорить о болезни Альцгеймера, необходимо искать иные причины. В случае положительных результатах и на бета – амилоид, и на тау – протеин, можно говорить о болезни Альцгеймера.
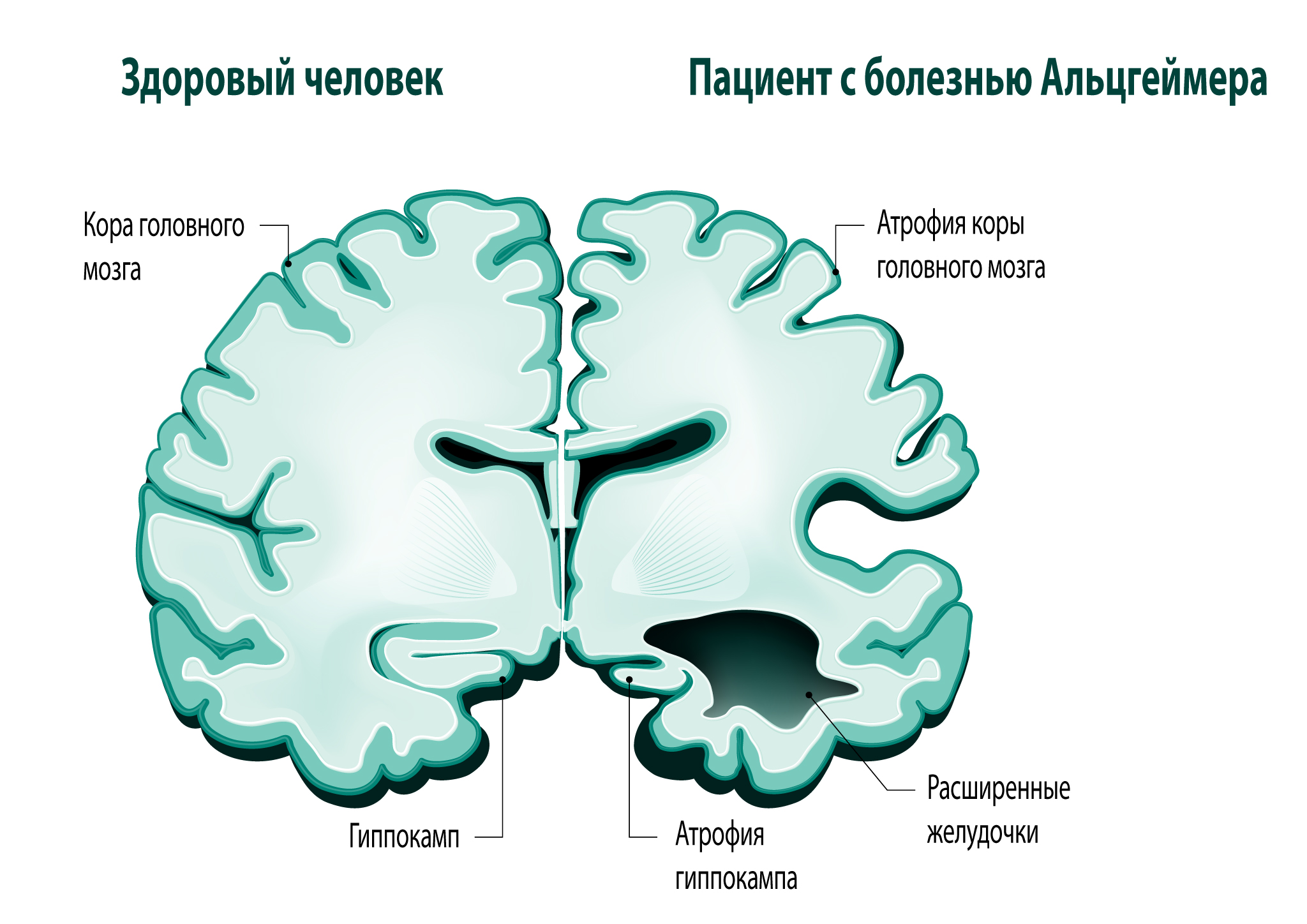
Для диагностика БА используют методы нейровизуализации. Магнитно - резонансная томография является более чувствительным методом. Необходимо обратить внимание на состояние височных долей и гиппокампа, так как именно данные структуры в особой мере вовлекаются в патологический процесс при болезни Альцгеймера. Отмечаются также корковая атрофия, расширение височных рогов боковых желудочков, передней части сильвиевой борозды и III желудочка, в более тяжелых случаях — диффузная церебральная атрофия, как наружная, так и внутренняя [4]. Кроме того, можно проследить закономерность между степенью расширения желудочковой системы и степенью тяжести заболевания. У пожилых больных структурные изменения головного мозга предшествуют выраженным когнитивным нарушениям, а атрофия височных долей возникает еще на ранних стадиях БА. У относительно молодых пациентов, у которых прогрессирование деменции более быстрое, когнитивные нарушения могут возникать раньше, чем развивается видимая церебральная атрофия.
Первой группой препаратов в противодементной лекарственной терапии являются ингибиторы холинэстеразы: Ривастигмин, Галантамин, Донезипин. Данные средства способствуют улучшению показателей когнитивных функций и повышают уровень ежедневной активности у людей с болезнью Альцгеймера. Эта группа переносится достаточно хорошо, побочными эффектами может быть лишь нарушение работы ЖКТ (тошнота, рвота, диарея). Вторым препаратом является мемантин - неконкурентный антагонист рецепторов N – метил – D - аспартата. Он тормозит глутаматергическую нейротрансмиссию и прогрессирование нейродегенеративных процессов, оказывает нейромодулирующее действие. Способствует нормализации психической активности - улучшает память и способность к концентрации внимания, уменьшает утомляемость, симптомы депрессии и пр., способствует коррекции двигательных нарушений. Кроме того, для лечения БА применяют средства, улучшающие кровообращение в головном мозге, нормализующие обменные процессы в тканях. Эффективность некоторых из этих средств можно считать доказанной (ингибиторы ацетилхолинэстеразы); ряд препаратов в настоящее время активно изучается и в практической деятельности пока широко не используется. При поведенческих расстройствах возможен приём антидепрессантов и нейролептиков. Стоит обратить внимание и на нефармакологические способы коррекции, такие как аромотерапия, музыкальные композиции и т.д. Особое внимание уделяют коморбидному фону, важна коррекция сопутствующей соматической патологии, контроль артериального давления и др. Лечение болезни Альцгеймера представляет собой комплексную задачу, включающую не только медикаментозную терапию, но и социальную и психологическую поддержку больных, уход за пациентами.

Болезнь Альцгеймера является наиболее частой причиной деменции — нарушения высших психических функций (памяти, речи, познавательной деятельности, ориентировки, мышления, праксиса) вследствие органического заболевания головного мозга. Среди пожилых пациентов с прогрессирующим ухудшением когнитивных функций распространенность болезни Альцгеймера составляет около 50% [1]. Конкуренцию ей может составить только сосудистая деменция — 10–15% всех деменций [2].
Учитывая ряд факторов, в том числе резкое увеличение доли пожилых в общей численности населения развитых стран, поиск возможностей профилактики этого заболевания или его лечения являются одной из приоритетных задач для здравоохранения. Лидеры ряда стран обозначили 2025 год как срок, к которому должны быть разработаны соответствующие препараты или стратегии [3].
Деменция при болезни Альцгеймера
Национальный институт по проблемам старения и Ассоциация по борьбе с болезнью Альцгеймера (The National Institute on Aging and the Alzheimer’s Association) предложили следующую классификацию деменции, связанную с болезнью Альцгеймера:
1. деменция, с высокой вероятностью связанная с болезнью Альцгеймера;
2. деменция, возможно связанная с болезнью Альцгеймера;
3. деменция, с высокой вероятностью или возможно связанная с болезнью Альцгеймера с патофизиологическими признаками болезни Альцгеймера.
При этом, если первые два класса следует рассматривать во всех клинических ситуациях, то третий — только при клинических исследованиях.
Ключевыми признаками деменции, связанной с болезнью Альцгеймера служат:
1. постепенное начало. Симптомы нарастают в течение месяцев или лет, без резких ухудшений в течение часов или дней;
2. четко прослеживаемое постепенное ухудшение;
3. первоначальные, наиболее заметные изменения могут быть связаны с:
— нарушениями памяти, в том числе нарушения способности к обучению и быстрое забывание — потеря полученных знаний. Параллельно должно прослеживаться наличие нарушений как минимум в еще одном когнитивном домене (анализ и решение сложных задач, критическое мышление, визуально-пространственные способности, включая распознавание лиц и узнавание обычных объектов, способности говорить, писать, читать, а также личностные нарушения и нарушения поведения);
— проявления, не связанные с памятью, (проблемы подбора слов, узнавания знакомых объектов, агнозия, алексия, нарушения мышления, анализа и навыков решения проблем в сочетании с нарушениями в других когнитивных доменах).

Диагноз деменции, с высокой вероятностью связанной с болезнью Альцгеймера, не должен быть установлен лицам, у которых:
А. определена значимая сопутствующая цереброваскулярная патология, например, указание на инсульт в анамнезе и его связь с развитием когнитивных нарушений;
Б. наличие преимущественных признаков деменции с тельцами Леви;
В. наличие преимущественных признаков поведенческого варианта лобно-височной деменции
Г. наличие преимущественных признаков семантического варианта первичной прогрессирующей афазии или аграмматической первичной прогрессирующей афазии, или первичной прогрессирующей афазии со снижением беглости речи;
Д. наличие признаков другого активного неврологического заболевания или не-неврологической медицинской патологии, с которой можно связать появление и прогрессирование симптомов, или факта приема препаратов, влияющих на когнитивные функции.
Диагноз деменции, вероятно связанной с болезнью Альцгеймера, следует устанавливать при атипичном течение заболевания, например, внезапном его начале, а также одномоментном наличии ряда факторов, каждый из которых мог оказать влияние на появление нарушений высших психических функций [4].
Диагностика болезни Альцгеймера: биохимические и генетические маркеры, ПЭТ-сканирование
Вопросы медикаментозной профилактики и лечения болезни Альцгеймера тесно связаны с проблемами диагностики заболевания. Изучение биомаркеров продемонстрировало, что патогенетические изменения, свойственные болезни Альцгеймера, начинаются не менее, чем за 10 и даже за 20 лет до ее манифестации, т. е. до стадии деменции [5].
До недавнего времени для диагностики болезни Альцгеймера использовали критерии, разработанные в 1984 году, где деменция была облигатным признаком заболевания. В новой редакции, предложенной рабочими группами Национального института по проблемам старения и Ассоциацией по борьбе с болезнью Альцгеймера, присутствуют два заметных отличия от предыдущих критериев: включение биомаркеров и признание наличия различных стадий заболевания: стадия деменции, симптоматическая стадия или предеменция с появлением умеренных когнитивных нарушений и доклиническая или асимптоматическая стадия болезни Альцгеймера [6].
Еще одним многообещающим маркером ряд исследователей называет белковый профиль тромбоцитов. Концентрация белка тропомиозина-1 значительно повышается у женщин, страдающих болезнью Альцгеймера, но не у мужчин, и нарастает с прогрессированием заболевания. В отличие от тропомиозина-1, содержание моноаминоксидазы-В в тромбоцитах не отличается у мужчин и женщин, однако также зависит от стадии болезни [8].
Выявление специфических генетических мутаций (в APP, PSEN1 или PSEN2) позволяет оценивать заболевание, как деменцию с очень высокой вероятностью связанную с болезнью Альцгеймера. Специалистами рабочей группы было особо отмечено, что о перенос аллеля ε4 гена аполипопротеина Е недостаточно специфичен для отнесения пациента в эту подгруппу заболевания [4].
На данный момент вопрос постановки диагноза болезни Альцгеймера исключительно на основании выявления биомаркеров без сопутствующей клинической картины остается дискутабельным. И если специалисты Национального института по проблемам старения и Ассоциации по борьбе с болезнью Альцгеймера признают такую возможность: например, для диагностики бессимптомной стадии заболевания они считают достаточным повышение уровня бета-амилоида, то есть и противоположное мнение. Например, в документе, опубликованном Международной рабочей группой по поиску новых критериев диагностики болезни Альцгеймера (International Working Group for New Research Criteria for the Diagnosis of AD), указано, что ее эксперты рассматривают заболевание исключительно как патологическое состояние, сопровождающееся соответствующей симптоматикой, т. е. это стадии деменции и предеменции.
Остроту дискуссии добавляет то, что успехи в исследовании патогенеза заболевания позволяют рассматривать возможность фармакологического влияния на патологический каскад до формирования стадии клинических проявлений болезни Альцгеймера [9].
Пути лечения болезни Альцгеймера
Существуют 3 основных подхода в терапии болезни Альцгеймера: заместительная терапия, применение препаратов с учетом различных стадий амилоидного каскада, а также многоуровневая терапия.
Применение многоуровневой терапии основано на учете как цепочки клеточных реакций, так и нейрофизиологических изменений, отражающих межнейрональную дисфункцию [10].
Еще один подход к терапии болезни Альцгеймера — модификация образа жизни, еще до достижения пожилого возраста. В литературе отмечено, что примерно для 35% случаев деменции факторами риска являются: низкий уровень образования, гипертония и ожирение в молодости, снижение слуха, депрессия у пожилых, диабет, отсутствие физической активности, курение и социальная изоляция [11]. Соответственно, устранение этих факторов позволит снизить заболеваемость или отсрочить момент наступления клинических проявлений болезни Альцгеймера.
Несмотря на огромные усилия медицинского сообщества, достигнуть успеха в лечении болезни Альцгеймера пока не удалось. Необходимы новые модели дизайна клинических исследований, учитывающие новые данные о распространенности заболевания, его патогенезе, генетических факторах и о возможностях ранней диагностики.
Список литературы.
1. Ferri С.Р., Prince M., Brayne C. et al. Global prevalence of dementia: a Delphi consensus study. Lancet 2005; 366: 2112–2117.
2. Успенская О.В., Яхно Н.Н., Белушкина Н. Н. Нейрохимические маркеры нейродегенерации в ранней диагностике болезни Альцгеймера, сосудистой и смешанной деменции. Журнал неврологии и психиатрии им. С. С. Корсакова # 8, 2010
3. Cummings J, Aisen PS, DuBois B, Frölich L, Jack CR, Jones RW, et al. Drug development in Alzheimer’s disease: the path to 2025. Alzheimers Res Ther (2016) 8(1): 39.10.1186/s13195-016-0207-9
4. McKhann GM, Knopman DS, Chertkow H, Hyman BT, Jack CR Jr, Kawas CH, Klunk WE, Koroshetz WJ, Manly JJ, Mayeux R, Mohs RC, Morris JC, Rossor MN, Scheltens P,Carrillo MC, Thies B, Weintraub S, Phelps CH. The diagnosis of dementia due to Alzheimer’s disease: recommendations from the National Institute on Aging-Alzheimer’s Association workgroups on diagnostic guidelines for Alzheimer’s disease. Alzheimers Dement. 2011 May;7(3): 263–9.
5. McGeer PL, Guo JP, Lee M, Kennedy K, McGeer EG. Alzheimer’s Disease Can Be Spared by Nonsteroidal Anti-Inflammatory Drugs. J Alzheimers Dis. 2018;62(3): 1219–1222
6. Jack CR Jr, Albert MS, Knopman DS, McKhann GM, Sperling RA, Carrillo MC, Thies B, Phelps CH. Introduction to the recommendations from the National Institute on Aging-Alzheimer’s Association workgroups on diagnostic guidelines for Alzheimer’s disease. Alzheimers Dement. 2011 May; 7(3): 257–62.
7. Коберская Н. Н. Болезнь Альцгеймера: новые критерии диагностики и терапевтические аспекты в зависимости от стадии болезни. 2017. Медицинский совет, № 10. Стр 18–24
8. Reumiller CM, Schmidt GJ, Dhrami I, Umlauf E, Rappold E, Zellner M. Gender-related increase of tropomyosin-1 abundance in platelets of Alzheimer’s disease and mild cognitive impairment patients. J Proteomics. 2017 Dec 24. pii: S1874-3919(17)30441–4.
9. Dubois B, Feldman HH, Jacova C, Cummings JL, Dekosky ST, Barberger-Gateau P,Delacourte A, Frisoni G, Fox NC, Galasko D, Gauthier S, Hampel H, Jicha GA,Meguro K, O’Brien J, Pasquier F, Robert P, Rossor M, Salloway S, Sarazin M, de Souza LC, Stern Y, Visser PJ, Scheltens P. Revising the definition of Alzheimer’s disease: a new lexicon. Lancet Neurol. 2010 Nov;9(11): 1118–27.
10. Cappa S. F. The Quest for an Alzheimer Therapy. Front Neurol. 2018 Mar 1;9:108.
11. Livingston G, Sommerlad A, Orgeta V, Costafreda SG, Huntley J, Ames D, et al. Dementia prevention, intervention, and care. Lancet (2017) 390(10113): 2673–734.10.1016/S0140-6736(17)31363–6
- Вконтакте
- Одноклассники
![]()
- 1
Только зарегистрированные пользователи могут комментировать публикацию.
*Импакт фактор за 2018 г. по данным РИНЦ
Журнал входит в Перечень рецензируемых научных изданий ВАК.
Читайте в новом номере
Статья представляет подробный анализ современных данных по диагностике и лечению болезни Альцгеймера – одного из наиболее часто встречаемых заболеваний среди лиц пожилого и старшего возрастов.
Статья представляет подробный анализ современных данных по диагностике и лечению болезни Альцгеймера – одного из наиболее часто встречаемых заболеваний среди лиц пожилого и старшего возрастов.
Врачи различной специализации, сталкивающиеся с проблемами ведения больных этих возрастных групп, найдут в ней практическую помощь в ориентировании и распознавании этапов развития болезни Альцгеймера.
The paper analyses the currently available data on the diagnosis and treatment of Alzheimer’s disease, a most common disease among elderly and senile subjects.
It will render assistance to practitioners of different disciplines who face the problems of management of these age group patients in orientating and recognizing the stages of Alzheimer’s disease.
С.И. Гаврилова, Научный Центр психического здоровья РАМН, отдел по изучению болезни Альцгеймера и ассоциированных с ней расстройств (рук. – проф. С.И. Гаврилова)
S. I. Gavrilova, Department for Study of Alzheimer’s Disease and Its Related Disorders (Head Prof. S.I. Gavrilova), Research Center of Mental Health, Russian Academy of Medical Sciences
Болезнь Альцгеймера, по мнению ведущих специалистов и в соответствии с официальной точкой зрения экспертных групп таких авторитетных институтов, как Всемирная Организация Здравоохранения или Национальный институт старения США, рассматривается в настоящее время как одно из наиболее частых заболеваний у лиц пожилого и старческого возрастов и сопоставимо по распространенности с кардиальными и церебральными инфарктами среди пожилого населения (K.F. Jellinger и соавт., 1994). Вследствие большой частоты и особой тяжести медицинских и социально-экономических последствий этого крайне тяжелого страдания, разрушающего не только интеллект, но и все стороны психической деятельности и самую личность пациентов, болезнь Альцгеймера признана одной из главных медицинских и социально-экономических проблем современного цивилизованного мира. По мнению ведущих специалистов, социальное бремя проблем, связанных с болезнью Альцгеймера, будет продолжать неуклонно возрастать по мере “постарения” населения, увеличения доли и абсолютной численности пожилых и стариков в обществе.
Предлагаемая работа предназначена для практических врачей разных специальностей, имеющих дело с больными пожилого и престарелого возраста, для того чтобы помочь им ориентироваться в вопросах диагностической квалификации состояний клинически выраженной деменции и в распознавании начальных проявлений психоорганического снижения познавательных функций, определяющих клиническую картину инициальных этапов развития болезни Альцгеймера.
Определение и критерии диагностики
В соответствии с традиционными представлениями, сложившимися со времени описания А. Альцгеймером (1907) случая пресенильной деменции, сопровождавшейся корковыми очаговыми расстройствами (афазией, апраксией и агнозией) и характерными нейропатологическими признаками мозговой дегенерации, болезнь, позднее названную его именем, рассматривали как редкую форму первичной дегенеративной деменции.
Начиная с конца 60-х – начала 70-х годов в зарубежной, особенно англо-американской, психиатрии стала преобладать тенденция к изменению содержания понятия болезнь Альцгеймера и расширению ее диагностических границ за счет включения в эту нозологическую категорию значительной части случаев сенильной деменции. Основанием для этого послужило накопление нейроморфологических данных об общности гистопатологических признаков, выявляемых при аутопсийном исследовании мозга умерших пациентов.
Это привело к тому, что за последние два десятилетия традиционные представления о диагностических критериях болезни Альцгеймера подверглись существенной трансформации. В соответствии с разработанными различными экспертными группами диагностическими рекомендациями, в том числе NINCDS/ADRDA (G.D.McKhann и соавт., 1984); DSM-IIIR (АРА,1987), CERAD (S.S.Mirra и соавт., 1994) и утвержденной Всемирной Организацией Здравоохранения Международной классификацией болезней 10-го пересмотра (WHO, 1992), диагностическая рубрика “болезнь Альцгеймера” охватывает как относительно редкую форму пресенильной деменции, в целом соответствующую классическому описанию A.AIzheimer, так и широко распространенную в населении старших возрастов сенильную деменцию альцгеймеровского типа.
В течение последнего десятилетия эта концепция, однако, все чаще подвергается критическому реанализу. Основанием для него стали убедительные доказательства, полученные на клиническом, нейропсихологическом, нейрофизиологическом, нейроинтраскопическом, нейрохимическом и генетическом уровнях, гетерогенности болезни Альцгеймера в ее современном понимании (С.И.Гаврилова,1987; С.И.Гаврилова и соавт., 1990, 1992; Н.К.Корсакова и соавт.,1991; А.Ф. Изнак и соавт., 1992; Е.И.Рогаев, 1996; C.Gottfries, 1988, 1993; K.BIennow, 1990; A.Wallin, K.BIennow, 1996). Эти новые данные дают основания для дифференциации по крайней мере двух ее основных, относительно самостоятельных клинических форм: пресенильного типа, соответствующего классической болезни Альцгеймера и сенильного типа (или сенильной деменции альцгеймеровского типа). На этом основании делаются правомерными предложения о новом усовершенствовании терминологической рубрификации болезни Альцгеймера. Шведские исследователи (A.Wallin и K.BIennow, 1996) считают более адекватным термин “альцгеймеровский синдром”, отечественные исследователи (С.И.Гаврилова и соавт., 1990) последовательно придерживаются терминологии “деменция альцгеймеровского типа”. Аналогична терминологическая рубрификация введена и в последнюю версию диагностического и статистического руководства Американской психиатрической ассоциации – DSM – IV (АРА, 1994).
Однако несмотря на то, что концептуальное содержание понятия “болезнь Альцгеймера” остается проблематичным, разработанные в последние годы операциональные диагностические критерии позволяют даже в отсутствие надежных биологических маркеров с большой достоверностью идентифицировать эту форму первичной дегенеративной деменции.
Болезнь Альцгеймера – наиболее распространенная форма первичных дегенеративных деменций, которая характеризуется постепенным малозаметным началом в пресенильном или старческом возрасте, неуклонным прогрессированием расстройств памяти и высших корковых функций вплоть до тотального распада на отдаленных этапах течения болезни интеллекта и психической деятельности в целом.
Диагноз деменции альцгеймеровского типа основан на присутствии следующих облигатных признаков:
а) наличие синдрома деменции;
б) развитие множественного когнитивного дефицита, который определяется сочетанием расстройств памяти (ухудшение запоминания новой и/или воспроизведения ранее усвоенной информации) и присутствием признаков по крайней мере одного из следующих когнитивных нарушений:
- афазии (нарушение речевой функции)
- апраксии (нарушение способности к выполнению двигательной активности, несмотря на ненарушенные моторные функции)
- агнозии (невозможность распознавать или идентифицировать объекты, несмотря на сохранное сенсорное восприятие)
- нарушение интеллектуальной деятельности (планирования, программирования, абстрагирования, установления причинно-следственных связей);
У каждого 10 пожилого человека выявляется деменция (слабоумие). Причем каждые 10 лет эта цифра удваивается, так как число людей преклонного возраста растет. И в 50%-70% случаев это связано с болезнью Альцгеймера 1 .
Болезнь Альцгеймера хроническое нейродегенеративное заболевание, характеризующееся гибелью нервных клеток головного мозга. Так как разрушаются нейроны головного мозга, для пациентов характерны расстройство памяти и мышления, внимания, речи, ориентации в пространстве, способность принимать решения, выполнять привычные обязанности по работе. Психические отклонения выражены тревожностью и депрессией. На поздних стадиях распадается интеллект и психическая деятельность, в целом, развиваются двигательные нарушения.
Болезнь все время прогрессирует. В среднем смерть наступает через 8 лет после постановки диагноза 1 . Лекарство, которое сможет предотвратить гибель клеток мозга, еще не изобретено, поэтому целью лечения становится борьба с симптомами и увеличение продолжительности жизни.
Виды
Формы болезни делят по возрастному принципу:
- с ранним (до 65 лет) началом
- с поздним (после 65 лет) началом
- атипичная болезнь Альцгеймера(смешанного типа с сосудистыми или др. проблемами)
Они различаются не только по возрасту начала заболевания. Часто срок появления первых симптомов болезни Альцгеймера невозможно точно установить, настолько они незаметные. Важно, что формы болезни Альцгеймера имеют существенные различия в клинической картине и особенностях развития заболевания, это позволяет провести более точную диагностику.
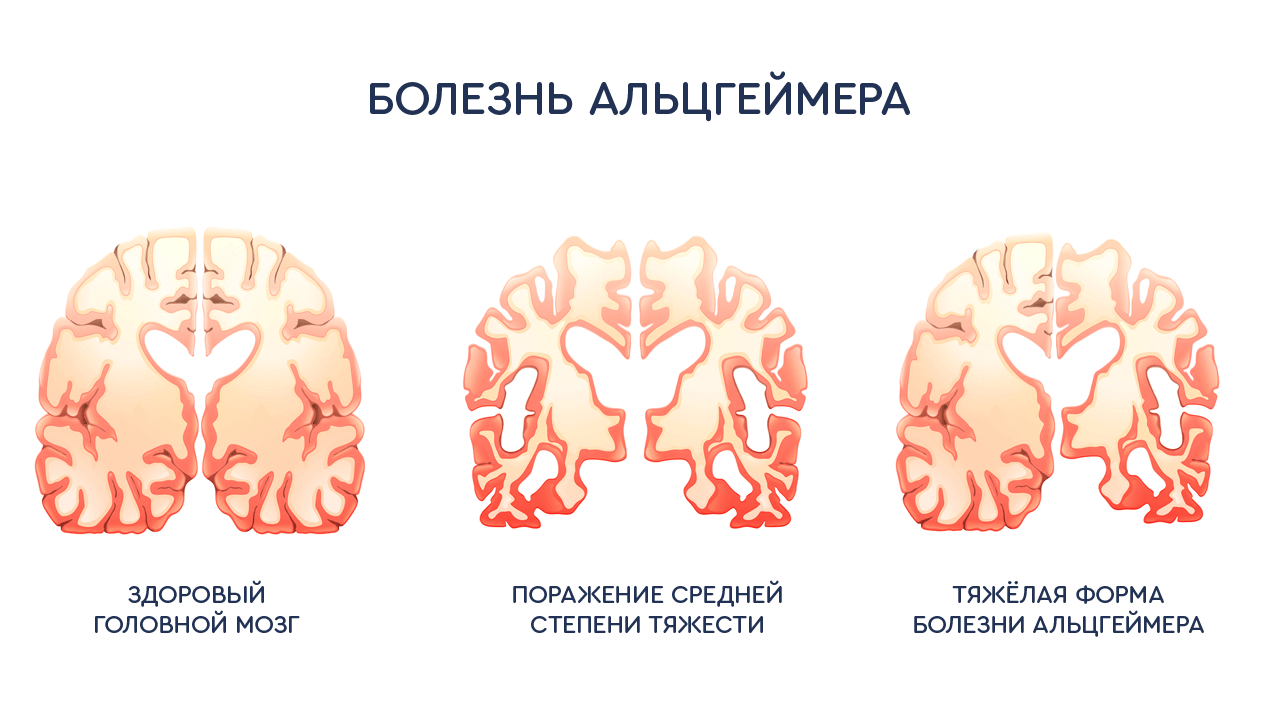
Симптомы и признаки
Симптомы и признаки болезни Альцгеймера различаются на разных стадиях заболевания. Сначала теряется краткосрочная память и способность к запоминанию нового. Одни и те же вопросы задаются множество раз. Затем утрачивается абстрактное мышление, начинает страдать долговременная память. Забываются слова, понятия, имена внуков, события последних лет. Рабочие задачи становятся невыполнимы, нарушается письмо, расчеты.
У пожилых людей признаками болезни Альцгеймера могут быть проблемы с вычислениями в уме, забывчивость, сложность подобрать правильные слова, почерк становится менее разборчивым.
В редких случаях проблема встречается до 30 лет, когда есть наследственная предрасположенность, а также провоцирующие факторы сахарный диабет, черепно-мозговые травмы. Отличия в том, что прогрессирование происходит намного быстрее. Сначала нарушается кратковременная память, потом становится трудно что-то объяснить. Вовремя начать лечение удается не всегда, так как болезнь Альцгеймера в молодом возрасте легко спутать с психиатрическими заболеваниями.
У женщин болезнь встречается чаще и развивается быстрее. Поражение нервных клеток приводят к изменениям поведения: пассивности, апатии, плаксивости, частой смене настроения. Так как начало болезни часто совпадает с периодом климакса определить, что это проявления болезни Альцгеймера непросто.
У мужчин заболевание диагностируется реже. Начальные симптомы долго остаются незаметны, а симптомы развиваются медленно.
Диагностика
Поставить правильный диагноз, выявить начальные симптомы болезни Альцгеймера может невролог или психиатр.
Диагностика болезни Альцгеймера должна быть комплексной.
Кроме привычного опроса и осмотра, применяются психологические тесты, которые выявляют проблемы с памятью, когнитивными функциями на раннем этапе.
- нарисовать циферблат часов с заданным временем (например 10.45);
- нарисовать циферблат часов;
- воспроизвести геометрическую фигуру с картинки;
- переписать предложение;
- прочитать карточками со словами, а затем повторить;
- найти заданный символ/цифру на картинке.
Тестирование желательно пройти каждому человеку в пожилом возрасте, чтобы выявить проблемы на ранней стадии.
Применяют магнитно-резонансную(МРТ), компьютерную(КТ), позитронно-эмиссионную томографию(ПЭТ). Эти методы помогают увидеть изменения в структуре головного мозга. Врач оценивает атрофические изменения, размеры борозд, извилин, зоны поражения. Современные исследования помогают исключить другие заболевания, например инсульты, опухоли и назначить правильное лечение.
Помогает установить болезнь с ранним началом и агрессивным течением. Используется при диагностике семейных форм болезни Альцгеймера.
Позволяют исключить другие заболевания с похожими симптомами деменции. Требуется анализ печеночных ферментов, оценка функции щитовидной железы, уровня витаминов В, фолатов, тестов на сифилис, ВИЧ, исследование мочи. Исследование спинномозговой жидкости при подозрении на опухоль или инфекционное поражение ЦНС.
Важен подробный анализ и история развития симптомов, это позволяет повысить точность диагностики БА до 90–95% 2 . Важно отмечать любые новые признаки в поведении больного. Иногда эта информация играет более важную роль по сравнению даже с КТ/МРТ-исследованиями.
Стадии заболевания

Болезнь Альцгеймера развивается постепенно, а не одномоментно.
Ранний этап может быть незаметен окружающим и выясняться лишь по данным подробных нейрокогнитивных тестов. Для этой стадии характерна легкая забывчивость, неточность воспоминаний. Также можно заметить трудности в определении сходства-различия предметов, событий. Абстрактное мышление, планирование дается с трудом. В обычной жизни мы этого даже не заметим, поэтому небольшие проблемы в общении и работе человеку удается скрывать или компенсировать.
Нарушения памяти становятся более явными, особенно на недавние события. Человек может заблудиться, забыть привычный маршрут. Путать порядок событий. Не может найти общее или сравнить два объекта, события. Утрачивается способность к расчетам, написанию писем. Говорить такой человек будет медленно, использовать простые слова, иногда их может не хватать для рассуждений. При этом привычные действия по самообслуживанию сохранены.
На этом этапе заучивание новой информации становится невозможным. Человек путается в порядке важных событиях собственной жизни. Перестает понимать где он находятся и какое сейчас время. Запас памяти и знаний постоянно уменьшается, они становятся все более неточными, размытыми. Нарушается речь, теряется сначала способность к письму, потом к чтению.
Больной ослаблен психологически и физически. Активность резко снижается, развиваются осложнения в виде пролежней, пневмоний, что приводит к летальному исходу.
Причины возникновения
Теорий возникновений болезни Альцгеймера множество, но точная причина не установлена.
Точная причина все еще не установлена.
Недостаток ацетилхолина. Считалось, что болезнь может быть связана с недостатком этого нейромедиатора. Но оказалось, что введение этого вещества не улучшает состояния пациентов.
Амилоидная теория. Амилоидный белок откладывается в тканях мозга и выявляется на КТ/МРТ в форме бляшек. Сначала нарушается передача нервных импульсов, затем клетки мозга гибнут. От появления первых бляшек до легкой забывчивости может проходить 10-15 лет 3 .
Тау-теория. В структуре тау-белка, который содержится в нервных клетках возникают структурные отклонения. Это нарушает передачу нервных импульсов, а в итоге приводит к гибели нейрона. Эти нарушения обычно выявляются позже начала появления амилоидных бляшек.
Генетическая предрасположенность становится причиной лишь в 10% случаев 1 .
Лечение
Сегодня лечение болезни Альцгеймера направлено на борьбу с симптомами, улучшением качества жизни пациентов.
Важно своевременно начать лечение!
Ингибиторы холинэстеразы. Для борьбы с дефицитом ацетилхолина применяются следующие препараты:
- предшественники ацетилхолина ( цитиколин , холина альфосцерат);
- способствующие высвобождению ацетилхолина в синапсе (ипидакрин);
- способные усиливать действие ацетилхолина ( галантамин );
- блокирующие распад ацетилхолина (ривастигмин, донепезил, галантамин , ипидакрин);
Мемантин – единственный препарат рекомендованный во всем мире для лечения деменции при болезни Альцгеймера. Может применяться при умеренной и тяжелой степенях.
Церебролизин – считается, что он повышает жизнеспособность клеток мозга.
Все препараты могут дать выраженные побочные эффекты, имеют строгие противопоказания, поэтому схема приема подбирается врачом индивидуально. Дополнять схему лечения ноотропами с целью поддержания мозга самостоятельно также нельзя.
Прогноз и профилактика
Прогноз для пациентов с болезнью Альцгеймера негативный. Специфической профилактики недуга нет, но было замечено, что люди с высоким фактором риска сердечно-сосудистых заболеваний имеют повышение риска развития деменции в старости.
Читайте также:



