Болезнь альцгеймера статьи из медицинских журналов
*Импакт фактор за 2018 г. по данным РИНЦ
Журнал входит в Перечень рецензируемых научных изданий ВАК.
Читайте в новом номере
Статья представляет подробный анализ современных данных по диагностике и лечению болезни Альцгеймера – одного из наиболее часто встречаемых заболеваний среди лиц пожилого и старшего возрастов.
Статья представляет подробный анализ современных данных по диагностике и лечению болезни Альцгеймера – одного из наиболее часто встречаемых заболеваний среди лиц пожилого и старшего возрастов.
Врачи различной специализации, сталкивающиеся с проблемами ведения больных этих возрастных групп, найдут в ней практическую помощь в ориентировании и распознавании этапов развития болезни Альцгеймера.
The paper analyses the currently available data on the diagnosis and treatment of Alzheimer’s disease, a most common disease among elderly and senile subjects.
It will render assistance to practitioners of different disciplines who face the problems of management of these age group patients in orientating and recognizing the stages of Alzheimer’s disease.
С.И. Гаврилова, Научный Центр психического здоровья РАМН, отдел по изучению болезни Альцгеймера и ассоциированных с ней расстройств (рук. – проф. С.И. Гаврилова)
S. I. Gavrilova, Department for Study of Alzheimer’s Disease and Its Related Disorders (Head Prof. S.I. Gavrilova), Research Center of Mental Health, Russian Academy of Medical Sciences
Болезнь Альцгеймера, по мнению ведущих специалистов и в соответствии с официальной точкой зрения экспертных групп таких авторитетных институтов, как Всемирная Организация Здравоохранения или Национальный институт старения США, рассматривается в настоящее время как одно из наиболее частых заболеваний у лиц пожилого и старческого возрастов и сопоставимо по распространенности с кардиальными и церебральными инфарктами среди пожилого населения (K.F. Jellinger и соавт., 1994). Вследствие большой частоты и особой тяжести медицинских и социально-экономических последствий этого крайне тяжелого страдания, разрушающего не только интеллект, но и все стороны психической деятельности и самую личность пациентов, болезнь Альцгеймера признана одной из главных медицинских и социально-экономических проблем современного цивилизованного мира. По мнению ведущих специалистов, социальное бремя проблем, связанных с болезнью Альцгеймера, будет продолжать неуклонно возрастать по мере “постарения” населения, увеличения доли и абсолютной численности пожилых и стариков в обществе.
Предлагаемая работа предназначена для практических врачей разных специальностей, имеющих дело с больными пожилого и престарелого возраста, для того чтобы помочь им ориентироваться в вопросах диагностической квалификации состояний клинически выраженной деменции и в распознавании начальных проявлений психоорганического снижения познавательных функций, определяющих клиническую картину инициальных этапов развития болезни Альцгеймера.
Определение и критерии диагностики
В соответствии с традиционными представлениями, сложившимися со времени описания А. Альцгеймером (1907) случая пресенильной деменции, сопровождавшейся корковыми очаговыми расстройствами (афазией, апраксией и агнозией) и характерными нейропатологическими признаками мозговой дегенерации, болезнь, позднее названную его именем, рассматривали как редкую форму первичной дегенеративной деменции.
Начиная с конца 60-х – начала 70-х годов в зарубежной, особенно англо-американской, психиатрии стала преобладать тенденция к изменению содержания понятия болезнь Альцгеймера и расширению ее диагностических границ за счет включения в эту нозологическую категорию значительной части случаев сенильной деменции. Основанием для этого послужило накопление нейроморфологических данных об общности гистопатологических признаков, выявляемых при аутопсийном исследовании мозга умерших пациентов.
Это привело к тому, что за последние два десятилетия традиционные представления о диагностических критериях болезни Альцгеймера подверглись существенной трансформации. В соответствии с разработанными различными экспертными группами диагностическими рекомендациями, в том числе NINCDS/ADRDA (G.D.McKhann и соавт., 1984); DSM-IIIR (АРА,1987), CERAD (S.S.Mirra и соавт., 1994) и утвержденной Всемирной Организацией Здравоохранения Международной классификацией болезней 10-го пересмотра (WHO, 1992), диагностическая рубрика “болезнь Альцгеймера” охватывает как относительно редкую форму пресенильной деменции, в целом соответствующую классическому описанию A.AIzheimer, так и широко распространенную в населении старших возрастов сенильную деменцию альцгеймеровского типа.
В течение последнего десятилетия эта концепция, однако, все чаще подвергается критическому реанализу. Основанием для него стали убедительные доказательства, полученные на клиническом, нейропсихологическом, нейрофизиологическом, нейроинтраскопическом, нейрохимическом и генетическом уровнях, гетерогенности болезни Альцгеймера в ее современном понимании (С.И.Гаврилова,1987; С.И.Гаврилова и соавт., 1990, 1992; Н.К.Корсакова и соавт.,1991; А.Ф. Изнак и соавт., 1992; Е.И.Рогаев, 1996; C.Gottfries, 1988, 1993; K.BIennow, 1990; A.Wallin, K.BIennow, 1996). Эти новые данные дают основания для дифференциации по крайней мере двух ее основных, относительно самостоятельных клинических форм: пресенильного типа, соответствующего классической болезни Альцгеймера и сенильного типа (или сенильной деменции альцгеймеровского типа). На этом основании делаются правомерными предложения о новом усовершенствовании терминологической рубрификации болезни Альцгеймера. Шведские исследователи (A.Wallin и K.BIennow, 1996) считают более адекватным термин “альцгеймеровский синдром”, отечественные исследователи (С.И.Гаврилова и соавт., 1990) последовательно придерживаются терминологии “деменция альцгеймеровского типа”. Аналогична терминологическая рубрификация введена и в последнюю версию диагностического и статистического руководства Американской психиатрической ассоциации – DSM – IV (АРА, 1994).
Однако несмотря на то, что концептуальное содержание понятия “болезнь Альцгеймера” остается проблематичным, разработанные в последние годы операциональные диагностические критерии позволяют даже в отсутствие надежных биологических маркеров с большой достоверностью идентифицировать эту форму первичной дегенеративной деменции.
Болезнь Альцгеймера – наиболее распространенная форма первичных дегенеративных деменций, которая характеризуется постепенным малозаметным началом в пресенильном или старческом возрасте, неуклонным прогрессированием расстройств памяти и высших корковых функций вплоть до тотального распада на отдаленных этапах течения болезни интеллекта и психической деятельности в целом.
Диагноз деменции альцгеймеровского типа основан на присутствии следующих облигатных признаков:
а) наличие синдрома деменции;
б) развитие множественного когнитивного дефицита, который определяется сочетанием расстройств памяти (ухудшение запоминания новой и/или воспроизведения ранее усвоенной информации) и присутствием признаков по крайней мере одного из следующих когнитивных нарушений:
- афазии (нарушение речевой функции)
- апраксии (нарушение способности к выполнению двигательной активности, несмотря на ненарушенные моторные функции)
- агнозии (невозможность распознавать или идентифицировать объекты, несмотря на сохранное сенсорное восприятие)
- нарушение интеллектуальной деятельности (планирования, программирования, абстрагирования, установления причинно-следственных связей);

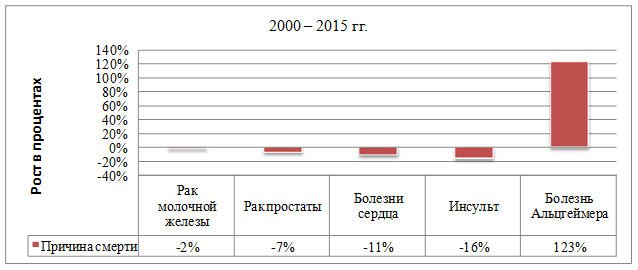
Цель: рассмотреть по литературным данным клинику, современные подходы диагностики и терапии болезни Альцгеймера.
Результаты: Болезнь Альцгеймера – это нейродегенеративное заболевание, которое начинается незаметно как для больного, так и для его близких. Симптомы БА прогрессируют со времени, однако, это заболевание является гетерогенным по клиническим проявлениям и темпу течения. Человек с болезнью Альцгеймера после постановки диагноза живет от четырех до восьми лет (в среднем шесть лет), но может жить и до 20 лет, в зависимости от ряда факторов.
В МКБ-10 выделяют подтипы БА в зависимости от возраста начала заболевания, особенностей клинической картины, степени его прогрессирования:
· БА с ранним началом (до 65 лет — 2-й подтип, пресенильная деменция альцгеймеровского типа). Отмечается интенсивное прогрессирование деменции.
· БА с поздним началом (65 лет и старше — 1-й тип, сенильная деменция альцгеймеровского типа). Позднее начало сопровождается более мягким течением [4].
В болезни Альцгеймера, согласно руководству по диагностике БА, выделяют следующие стадии:
1. Доклиническая стадия;
2. Стадия умеренных когнитивных нарушений (преддеменция);
3. Стадия деменции: Легкая; Умеренная; Тяжелая.
Следующий этап – умеренных когнитивных нарушений, или стадия преддеменции, начинается с возникновения первых внешних нарушений, которые не соответствуют возрасту больного, становятся заметными для близких и родных, выявляются при проведении специальных тестов. При этом у человека сохраняется способность к самообслуживанию. Т.е человек самостоятельно выполняет домашние дела, или рабочие моменты, но при этом он отмечает, или со слов родственников, что эти действия малоэффективны или требуют больше времени для выполнения. Больные нуждаются в контроле. Прогрессирует снижение памяти. Распространение процесса на участки головного мозга, отвечающие за анализ языка, приводит к нарушению речи, как устной - становится сложнее подобрать нужное слово, больной забывает названия предметов, путает похожие слова, так и письменной. Частично в связи с нарушением пространственного гнозиса и праксиса страдает письмо (портится почерк) и чтение [4]. Затем болезнь захватывает передние отделы головного мозга, ответственные за логику что, в свою очередь, приводит к нарушению абстрактного мышления, способности понимать концепции, составлять планы – например, подобрать необходимую одежду в соответствии с погодными условиями. Далее затрагиваются отделы, регулирующие эмоции человека, что проявляется неспособностью контролировать свои чувства и настроение. Отмечаются возникновения эпизодов психомоторного возбуждения, которые сменяются апатией, возможно появление депрессии. В дальнейшем могут вовлекаться в процесс те участки головного мозга, которые отвечают за трактовку воспринимаемых образов, звуков, запахов. Это приводит к тому, что человек не принимает окружающий его мир, а также, не исключено возникновение слуховых, зрительных и иных галлюцинаций.
Постановка диагноза - болезнь Альцгеймера – наиболее часто происходит на этапе ранней деменции. Вышеперечисленная симптоматика усугубляется, что становится заметно для окружающих людей, которые, в свою очередь, перестают связывать данные изменения с перенапряжением, усталостью или старением. Появление первых признаков заболевания и диагностика отстают друг от друга на 2 – 3 года, что связано с поздним обращением к специалистам. Забывчивость прогрессирует: все тяжелее вспомнить название обыденных вещей, имена родственников и т.д. Усугубляются изменения в собственной речи, а также в понимании чужих слов (причем как устной, так и письменной). Усиливаются изменения в настроении больного, все чаще возникают эпизоды немотивированной агрессии, пациенты могут подозревать близких людей в чем – либо, ревновать.
На стадии тяжелой деменции человек полностью утрачивает способность самообслуживания. Кроме того, не контролирует физические процессы организма, что проявляется недержанием мочи и кала. Сохраняются только базисные рефлексы – сосательный, глотательный, дыхательный. Непосредственно болезнь Альцгеймера к летальному исходу приводит крайне редко. В большей степени смерть связана с присоединяющимися септическими, некротическими процессами. Однако в некоторых случаях летальный исход наступает от дыхательной и сердечной недостаточности, что может быть связано с гибелью нейронов дыхательного и сердечно – сосудистого центров головного мозга.
При болезни Альцгеймера ранняя диагностика, как правило, практически невозможна, так как люди часто затягивают с обращением к специалистам. С одной стороны, это может быть связано с небрежным отношением к своему здоровью, с другой – невозможности больного адекватно оценивать свое состояние. На первом месте стоит сбор анамнеза жизни, заболевания, а также семейного анамнеза. Необходимо проводить беседу и с родственниками больного, для определения полной картины когнитивных нарушений, а также для оценки повседневной активности в целом.
Для определения неврологических функций головного мозга используют специальные тесты. С их помощью можно оценить изменения кратковременной и долговременной памяти, внимания, нарушения речи, как собственной, так и понимания чужих слов и др. Для этой цели применяют краткую шкалу оценки психического статуса – Mini - mental State Examination, MMSE. У пациентов с ранним проявлением болезни Альцгеймера чаще отмечаются пространственно - ориентационные и мнестические нарушения, тогда как при фронтотемпоральной деменции (ФТД) на первый план выходят нарушения речи [2]. Для оценки функции памяти используют тест Рея, или Rey Auditory Verbal Learning Test (RAVLT). Более того, при проведении данного теста в динамике, можно определить снижение количества баллов, что, в свою очередь, является патогномоничным признаком для болезни Альцгеймера.
Важным моментом, способствующим усугублению заболевания, является сопутствующая соматическая и психоневрологическая симптоматика. По мнению ряда авторов, раннее выявление и соответствующее лечение данной патологии может привести к снижению скорости прогрессирования болезни Альцгеймера.
Одним из современных методов диагностики является определение биомаркёров, которые связаны с патологическими процессами в головном мозге и указывают на развитие болезни Альцгеймера [5,6]. Одним из них являются бляшки, состоящие из бета – амилоида. С одной стороны их можно определить с помощью позитрон – эмиссионной томографии (ПЭТ) с лигандом амилоида, с другой стороны с помощью ликвородиагностики, где в цереброспинальной жидкости выявляют уровень белка бета – амилоида. Для точного определения рекомендуется проведение двух данных методик, однако, это не всегда практикуется, вследствие дороговизны ПЭТ. Вторым биомаркером является тау – белок, который скапливается в межклеточных пространствах головного мозга. Методы определения те же: ПЭТ, но уже с лигандом тау и забор спинномозговой жидкости, с целью определения уровня тау - протеина. В случае обнаружения только бета – амилоида, можно говорить о развивающейся альцгеймеровской патологии. При выявлении только тау – белка нельзя говорить о болезни Альцгеймера, необходимо искать иные причины. В случае положительных результатах и на бета – амилоид, и на тау – протеин, можно говорить о болезни Альцгеймера.
Для диагностика БА используют методы нейровизуализации. Магнитно - резонансная томография является более чувствительным методом. Необходимо обратить внимание на состояние височных долей и гиппокампа, так как именно данные структуры в особой мере вовлекаются в патологический процесс при болезни Альцгеймера. Отмечаются также корковая атрофия, расширение височных рогов боковых желудочков, передней части сильвиевой борозды и III желудочка, в более тяжелых случаях — диффузная церебральная атрофия, как наружная, так и внутренняя [4]. Кроме того, можно проследить закономерность между степенью расширения желудочковой системы и степенью тяжести заболевания. У пожилых больных структурные изменения головного мозга предшествуют выраженным когнитивным нарушениям, а атрофия височных долей возникает еще на ранних стадиях БА. У относительно молодых пациентов, у которых прогрессирование деменции более быстрое, когнитивные нарушения могут возникать раньше, чем развивается видимая церебральная атрофия.
Первой группой препаратов в противодементной лекарственной терапии являются ингибиторы холинэстеразы: Ривастигмин, Галантамин, Донезипин. Данные средства способствуют улучшению показателей когнитивных функций и повышают уровень ежедневной активности у людей с болезнью Альцгеймера. Эта группа переносится достаточно хорошо, побочными эффектами может быть лишь нарушение работы ЖКТ (тошнота, рвота, диарея). Вторым препаратом является мемантин - неконкурентный антагонист рецепторов N – метил – D - аспартата. Он тормозит глутаматергическую нейротрансмиссию и прогрессирование нейродегенеративных процессов, оказывает нейромодулирующее действие. Способствует нормализации психической активности - улучшает память и способность к концентрации внимания, уменьшает утомляемость, симптомы депрессии и пр., способствует коррекции двигательных нарушений. Кроме того, для лечения БА применяют средства, улучшающие кровообращение в головном мозге, нормализующие обменные процессы в тканях. Эффективность некоторых из этих средств можно считать доказанной (ингибиторы ацетилхолинэстеразы); ряд препаратов в настоящее время активно изучается и в практической деятельности пока широко не используется. При поведенческих расстройствах возможен приём антидепрессантов и нейролептиков. Стоит обратить внимание и на нефармакологические способы коррекции, такие как аромотерапия, музыкальные композиции и т.д. Особое внимание уделяют коморбидному фону, важна коррекция сопутствующей соматической патологии, контроль артериального давления и др. Лечение болезни Альцгеймера представляет собой комплексную задачу, включающую не только медикаментозную терапию, но и социальную и психологическую поддержку больных, уход за пациентами.

Синдром Альцгеймера, или болезнь Альцгеймера (БА), — очень распространенная патология. Как известно, это дегенеративное заболевание головного мозга с прогрессирующим слабоумием, которое развивается у пожилых людей.
Синдромом Альцгеймера болеют все — и обыкновенные люди, и всемирно известные. Например, бывший президент США Рональд Рейган, ирландская писательница Айрис Мёрдок, бывшая премьер-министр Великобритании Маргарет Тэтчер, актёр Питер Фальк, английский писатель Терри Пратчетт и ряд других знаменитостей имели или имеют сейчас диагноз болезни Альцгеймера.
Этиология заболевания до сих пор остается неясной, что особенно характерно в отношении ненаследственной (спорадической) формы БА. На фоне естественных процессов старения разворачиваются специфические для синдрома Альцгеймера события, центральные из которых — отложение -амилоида в коре и гиппокампе (Selkoe, 1994) и созревание сенильных бляшек. Это вызывает целый каскад молекулярных изменений, которые приводят к дисфункции и смерти нервных клеток по типу апоптоза или некроза, что клинически выражается прогрессирующей деменцией. В тканях мозга имеют место холинэргический дефицит, окислительный стресс, повышенный уровень провоспалительных цитокинов и глутамата (возбуждающего нейромедиатора).
Обнаружение причинных мутаций в генах белка-предшественника амилоида и пресенилина (b-АРР, PSEN-1 и) касаются очень редко встречающихся семей с аутосомно-доминантными формами заболевания, так называемой родословной семейной болезни Альцгеймера, которая поражает 50 % каждого поколения, независимо от пола, между 30 и 50 годами. Мутации в гене PSEN-2 характеризуются неполной пенетрантностью (т. е. не всегда приводят к развитию БА), они виновны в развитии более редких — как ранних, так и поздних — семейных форм болезни.
Изучение родословных несемейных форм БА дает такой результат: в среднем, риск развития БА для родственников первой степени родства составляет 3–14 %. При этом исследования близнецов показали значительную (но не 100 %) роль генетических факторов. Коэффициент конкордантности у монозиготных близнецов (85 %) значительно выше, чем у дизиготных (42 %).
Выделяют 2 формы БА — пресинильную (с началом до 65 лет), и сенильную (с началом после 65 лет). Крайне редко БА может дебютировать и в 30 лет (обычно это связано с мутацией гена пресенилина-1). Болезнь развивается некоторое время бессимптомно — мозгу удается компенсировать выпадение поврежденных нейронов. Клиника появляется, возможно, через годы после запуска патогенетического механизма. Ранним, хотя и недостаточно специфическим признаком болезни Альцгеймера, может служить выявляемая при магнитно-резонансной томографии атрофия медиальных отделов височных долей, прежде всего, гиппокампа. В диагностике БА может помочь нейропсихологическое скрининг-тестирование, при котором пациенты копируют фигуры, запоминают слова, читают, выполняют арифметические действия. Дифференциальную диагностику в первую очередь проводят с сосудистой деменцией.
К факторам риска БА в настоящее время относят:
- возраст
- женский пол (у женщин заболевание отмечается в два раза чаще, чем у мужчин)
- в анамнезе черепно-мозговая травма, инфаркт миокарда, гипотиреоз, депрессия, воздействие электромагнитных полей
- низкий уровень витамина В12 и фолатов в сыворотке крови
- курение
- отравление тяжелыми металлами
- длительный прием НПВС
- заместительная гормональная терапия (ЗГТ)
- возраст матери к моменту рождения индивидуума
- полный отказ от алкоголя или злоупотребление им
Защитными считаются следующие факторы:
- интеллектуальная работа, высокий уровень образования
- ежедневное употребление чая и кофе
- умеренное употребление алкоголя
Продолжительность жизни пациентов с момента постановки диагноза в среднем составляет 6–8 лет, но может варьироваться от 2 до 20 лет. Менее 3 % пациентов остаются в живых более четырнадцати лет. Первым симптом болезни Альцгеймера становится нарушение памяти. Сначала страдает запоминание нового материала, а профессиональная память нарушается в последнюю очередь. Снижается работоспособность, сужается круг интересов, появляется выраженная эмоциональная лабильность, тревожность, мнительность и некоторая расторможенность.
Позже присоединяются нарушения речи. Страдает в первую очередь понимание обращенной речи, способность же повторять слова и предложения сохраняется длительно. Кроме того, пациенты затрудняются называть предметы. Постепенно теряется навык осмысленного речевого общения, могут возникнуть эхолалии, палилалия или мутизм. Прогрессивно нарушаются праксис, гнозис и другие познавательных функции, изменяется личность, могут развиться аффективные расстройства и психозы (галлюцинации, бред).
Эхолалия — неконтролируемое автоматическое повторение слов, услышанных в чужой речи.
Паллилалия — болезненная потребность человека повторять некоторые слова или предложения.
Мутизм — отказ от речевого общения при отсутствии органических поражений речевого аппарата.
В финальной стадии больные утрачивают способность к самообслуживанию, дезориентированы в пространстве и времени — по сути, тотально слабоумны. Нередки неврологические симптомы: нарушение ходьбы, ригидность, брадикинезия, миоклонии, судорожные припадки, спастическая параплегия со сгибательной контрактурой ног. На терминальной стадии вследствие гипокинезии у пациентов возможно развитие сепсиса, урологических воспалительных заболеваний, аспирационной пневмонии, что может служить непосредственной причиной летального исхода. Неблагоприятные прогностические факторы, которые могут указывать на быстрое развитие болезни: экстрапирамидные нарушения (ригидность, брадикинезия, гипомимия, тремор покоя, а также нарушения ходьбы — шаркающая походка, ахейрокинезия, трудности поворотов).
У пациентов с пресенильным типом заболевания длительно сохраняются основные личностных особенностей, присутствует чувство собственной неполноценности или измененности и адекватное эмоциональное реагирование на болезнь. Типично медленное развитие болезни на инициальном и быстрое прогрессирование на этапе клинически выраженной деменции. Также для них характерно наличие богатой неврологической симптоматики.
В независимости от типа БА, в течение выделяют три стадии:
На стадии мягкой деменции пациент
Примерно у четверти пациентов на этой стадии имеются бредовые расстройства в виде эпизодических бредовых идей ущерба, воровства, реже — идей отношения, преследования или ревности.
На стадии умеренной деменции пациент
На стадии тяжелой деменции пациент
Увы, сегодня не существует лечения, которое могло бы предотвратить или существенно замедлить прогрессирование БА. Вот основные направления терапии и препараты.
2. Нейропротективная терапия помогает сохранять нейроны жизнеспособными, и должна применяться на начальных этапах болезни. Используют: а) антиоксиданты (витамин Е, экстракт гинкго билоба) — эффективнее на додементной стадии б) препараты с нейротрофическими свойствами (церебролизин) в) нейропротекторы (ницерголин)
Использование ноотропов (пирацетама, пиридитола) — препаратов, улучшающих церебральный метаболизм — не дало достоверных позитивных результатов при лечении больных БА. Применение больших доз нередко приводит к быстрому прогрессированию деменции (после кратковременного улучшения когнитивных функций). Этот эффект объясняется нейротрансмиттерным истощением холинергических структур после их чрезмерной стимуляции большими дозами ноотропов.
Гаврилова С. И., Жариков Г. А. Лечение болезни Альцгеймера // Психиатрия и психофармакотерапия Том 3/N 2/2001
(https://old.consilium-medicum.com/media/psycho/01_02/45.shtml)
4. Новые веяния в терапии БА Сегодня для лечения синдрома Альцгеймера начинают применять НПВС. Небольшое клиническое испытание индометацина показало, что у больных БА, получавших его в течение 6 месяцев, отмечалась стабилизация состояния, тогда как в группе больных, получавших плацебо, за этот период отмечено ухудшение по ряду параметров. Кроме того, опубликованные в 2004 году результаты клинических испытаний Национального института здоровья (National Institutes of Health (NIH)) селективных ингибиторов ЦОГ-2 (рофекоксиб, целекоксиб) показали, что они также обладают протективным действием и в то же время дают меньше нежелательных явлений, чем неселективные. Пока невозможно сказать, будут ли селективные НПВС столь же эффективны при БА, как неселективные.
Заместительная гормональная терапия — это доказанный фактор защиты от развития БА, однако она может иметь ряд серьезных осложнений (тромботические и онкологические). Сейчас только проверяется безопасность и эффективность ЗГТ при БА В стадии разработки находятся антиамилоидные стратегии терапии. Они развиваются по двум основным направлениям. Первое из них нацелено на нейтрализацию нейротоксических свойств b-амилоидных отложений посредством введения специальных лигандов или протеаз. Второе — на снижение продукции b-амилоида за счет ингибиторов ферментов синтеза амилоида.
Но лучше всего, конечно, вообще избежать болезни. Поэтому наряду с разработками лекарств ученые и врачи ищут методы предотвращения заболеваний. Эксперты анализируют образ жизни, состояние здоровья больших групп людей по всему миру и показатели их заболеваемости тем или иным недугом. Недавно в авторитетном международном научно-медицинском журнале Frontiers in neurology вышел обзор данных о профилактике болезни Альцгеймера и деменции (слабоумия). Работу провела крупная группа ученых из Китая , США , Великобритании , Израиля и Канады .
ЧТО ТАКОЕ ПРОФИЛАКТИКА НА САМОМ ДЕЛЕ
Чтобы понять, на каком этапе и кому может помочь соблюдение правил (см. ниже), важно знать, что такое профилактика на самом деле, поясняют авторы работы. Всемирная организация здравоохранения выделяет три вида профилактики:
- первичная профилактика направлена на то, чтобы избежать возникновения болезни;
- вторичная предназначена для того, чтобы распознавать болезнь на ранних стадиях, когда еще даже не появились симптомы. Задача — остановить или замедлить развитие болезни. Этот вид профилактики включает в себя, в том числе, скрининги. То есть проверки и обследования людей из групп риска развития той или иной болезни;
- третичная профилактика применяется, когда человек уже заболел. В данном случае стоит цель избежать прогрессирования болезни, тяжелых осложнений и инвалидности.
Итого: в отличие от бытующих представлений профилактика возможна и тогда, когда человек уже болен. Скажем, ему поставлен диагноз болезнь Альцгеймера. А это значит, что правила, о которых рассказывается ниже, способны помочь абсолютно любому человеку. Если не избежать болезни, то как минимум снизить риск тяжелых осложнений.
ТРИ СТАДИИ АЛЬЦГЕЙМЕРА
Национальный институт исследований старения (США) и Альцгеймеровская ассоциация в 2011 году разработали модель, выделяющую три стадии болезни. На первой стадии у пациента нет ни малейших внешних признаков заболевания, в то время как в мозге уже появляются предшественники грядущей катастрофы. Стартует процесс накопления амилоидных бляшек и деформированного тау -белка, которые впоследствии буквально душат клетки мозга нейроны. Справедливости ради отметим: для исследователей еще остается немало загадок. В частности, амилоидные сгустки-бляшки с помощью метода позитронно-эмиссионной томографии мозга можно найти у многих людей уже с 40 лет. Но, к счастью, болезнь Альцгеймера при этом развивается далеко не у всех. Потому-то ранняя диагностика недуга по-прежнему остается одной из главных проблем.
СПАСИ СЕБЯ САМ
1. Отказаться от курения.
4,7 миллионов случаев заболевания болезнью Альцгеймера во всем мире связаны в первую очередь с курением, посчитали исследователи. Как такое может быть? Если пояснять упрощенно, то вредные токсины, которые попадают в организм при курении, вызывают воспаление стенок кровеносных сосудов. В том числе в головном мозге. Из-за этого ускоренно накапливаются те самые опасные амилоидные бляшки, из-за которых гибнут нервные клетки нейроны.
Если сократить уровень курения в мире на 25%, то удалось бы спасти от Альцгеймера примерно 1 миллион людей, уверяют ученые.

2. Избавиться от лишнего веса и ожирения в среднем возрасте (после 40 лет).
Речь идет о тех, у кого индекс массы тела (ИМТ) выше 30, уточняют ученые. Напомним: чтобы посчитать ИМТ, берем свой рост в метрах, возводим в квадрат. А потом массу тела в кг делим на полученную цифру.
Около 677 000 случаев болезни Альцгеймера в мире связаны главным образом именно с избыточным весом, говорится в исследовании.
В том числе из-за снижения такой защиты начинают ускоренно развиваться процессы, вызывающие болезнь Альцгеймера.
3. Заниматься физическими упражнениями, не вести сидячий образ жизни.
4,3 млн случаев болезни Альцгеймера связаны с недостатком физнагрузок, ужасаются ученые. Из-за этого страдает кровообращение в мозге. А значит — выше риск накопления опасных веществ, которые могли бы вымываться с током крови.
Совет: золотым международным стандартом на сегодня считается минимум 150 минут двигательной активности в неделю, или не менее чем по 30 минут 5 дней в неделю. А лучше — по 40 — 60 минут каждый день. Самый безопасный вид физнагрузок — кардиологическая ходьба, то есть максимально быстрым шагом, но так, чтобы не было одышки.
4. Повышать свое образование.
Низкий уровень образования способствует развитию болезни Альцгеймера у 6,5 млн человек во всем мире, утверждают ученые (как оценивать свой уровень образования — не уточняется).
- Для профилактики болезни Альцгеймера важно создавать так называемый когнитивный резерв. Этого можно добиться с помощью занятий, которые ведут к образованию новых связей между нейронами и стимулируют образование новых нервных клеток (у взрослого человека их появляется очень мало, но тем не менее), - поясняет профессор Яшин . - А самое мощное средство для создания когнитивного резерва — это как раз получение незнакомых навыков и знаний. Например, изучение иностранного языка, посещение увлекательных образовательных лекций или их просмотр по телевизору, овладение компьютерными навыками в пожилом возрасте, обучение танцам, рисованию, лепке — все, что требует от нас запоминания и вспоминания, творческого подхода — все это помогает создавать и укреплять связи между нейронами.
5. Вовремя диагностировать и лечить сахарный диабет.
Примерно 825 000 случаев развития болезни Альцгеймера ассоциируется с сахарным диабетом, пишут авторы исследования.
6. Уделять внимание лечению депрессии.
Это заболевание провоцирует не менее 3,6 млн случаев болезни Альцгеймера во всем мире, предупреждают ученые.
Наличие депрессии само по себе уже сигналит, что в мозге какие-то неполадки, из-за которых нейроны могут оказаться более беззащитны перед повреждающими процессами. Долговременные наблюдения за большими группами людей показывают, что депрессия является важным фактором риска, повышающим вероятность болезни Альцгеймера.
7. Нормализовать давление и не допускать усугубления гипертонии в среднем возрасте (после 40 лет).
По данным авторов исследования из-за нелеченой гипертонии зарабатывают себе Альцгеймер 1,7 млн пациентов. Повышенное давление грозит не только инфарктами и инсультами, но и развитием деменции, подчеркивают ученые.
В ТЕМУ
Читайте также:


